Изобретение относится к области медицины, а именно к торакальной хирургии и может быть использовано для лечения недренируемых трансбронхиальным доступом абсцессов легкого.
Абсцесс легкого (АЛ) представляет собой локальное нагноение паренхимы легкого с образованием полости, отграниченной от окружающих тканей капсулой. Наиболее частой причиной развития АЛ в настоящее время является пневмония. Несмотря на обилие современных антибактериальных препаратов, у 4-10% больных пневмония не поддается медикаментозному лечению и осложняется абсцедированием легочной ткани [1. Лаптев А.Н. Диагностика и лечение гнойно-некротических деструкций легких. Медицинская панорама: рецензируемый научно-практический журнал для врачей и деловых кругов медицины. 2006; 10:41-45, 2. Дунаев А.П., и соавт. КТ-диагностика абсцедирующих (деструктивных) пневмоний и абсцессов легких. Московский медицинский журнал. 2013; 1:46-50, 3. Шойхет Я.Н. и соавт. Селективная транстрахеальная катетеризация бронхов в лечении острых абсцессов и гангрен легкого. Современные проблемы науки и образования. 2014; 3:472, 4. Marra A et al. Therapie von Lungenabszessen Zentralbl Chir 2015; 140: S 47-S 53, 5. Ivan Kuhajda et al. Lung abscess-etiology, diagnostic and treatment options. Ann Transl Med 2015; 3.183].
Безуспешность медикаментозного лечения абсцесса легкого (АЛ) у ряда пациентов связывают и с тем, что в зоне абсцесса не удается достичь адекватной концентрации антибиотика [1. Миронов М.Б. и соавт. Абсцесс легкого. Лечащий врач. 2008; 8:14-18, 2. Yunus Mahira СТ guided transthoracic catheter drainage of intrapulmonary abscess. J Pak Med Assoc 2009; 59: 703-709].
В связи с безуспешностью медикаментозного лечения от 5 до 40% пациентов с АЛ нуждаются в хирургическом лечении [Naboru Takayanagi et al. Etiology and outcome of community-acquired lung abscess. Respiration 2010; 80:98-105]. При этом послеоперационная летальность колеблется от 0 до 30% [1. Marra A et al. Therapie von Lungenabszessen Zentralbl Chir 2015; 140: S 47-S 53, 2. Naboru Takayanagi et al. Etiology and outcome of community-acquired lung abscess. Respiration. 2010; 80:98-105], а общая летальность от 2 до 38,2% [1. Patradoon-Ho Р, Fitzgerald DA. Lung abscess in children. Paediatr Respir Rev 2007; 8:77-84, 2. Ivan Kuhajda et al. Lung abscess-etiology, diagnostic and treatment options. Ann Transl Med 2015; 3:183].
Снижению летальности способствует внедрение миниинвазивных методов дренирования гнойной полости [1. Zhang JH. Et al Surgical management of lung abscess: from open drainage to pulmonary resection. J Vis Surg 2018; 4:224, 2. Makoto Miki Standard and Novel Additional (Optional) Therapy for Lung Abscess by Drainage Using Bronchoscopic Endobronchial Ultrasonography with a Guide Sheath (EBUS-GS). The Japanese Society of Internal Medicine Intern Med 2019; 58: 1-2, 3. Шойхет Я.Н. и соавт.Селективная транстрахеальная катетеризация бронхов в лечении острых абсцессов и гангрен легкого. Современные проблемы науки и образования. 2014; 3:472], основным из которых является трансбронхиальный.
Известны две модификации трансбронхиального дренирования АЛ. Первая из них предусматривает выполнение жесткой бронхоскопии и заведение через тубус жесткого бронхоскопа в главный бронх пластикового катетера и фиброскопа. Далее через канал бронхоскопа проводят биопсийные щипцы, которыми захватывают конец катетера и направляют его в предполагаемый дренирующий бронх [1. Шойхет Я.Н., Рощев И.П., Заремба С.В., Сыздыкбаев М.К., Устинов В.Г. Лечение острых абсцессов легкого без секвестрации. Хирургия. Журнал им. Н.И. Пирогова. 2012. №9. с. 55-59. 2. Григорьев Е.Г. Острый абсцесс и гангрена легкого. Сибирский медицинский журнал. 2013. №8. с. 123-129.]. При такой технике гибкий дренаж провести в саму полость удается не всегда, а только при достаточно широком ее соустье с дренирующим бронхом, так как перфорировать стенку абсцесса торцом мягкой трубки не представляется возможным.
Другой способ заключается в селективном заведении дренажа непосредственно в полость АЛ по металлическому проводнику (струне) под рентгенологическим контролем [1. Herth F. et al. Endoscopic drainage of lung abscesses: technique and outcome 2005; Chest 127: 1378-1381, 2. Шойхет Я.Н. и соавт. Селективная транстрахеальная катетеризация бронхов в лечении острых абсцессов и гангрен легкого. Современные проблемы науки и образования. 2014; 3:472]. При этом непосредственно сам дренаж (тонкий катетер диаметром 1,5-2,0 мм) проводят в гнойную полость либо сразу со струной в просвете через канал бронхоскопа, либо после проведения струны и извлечения эндоскопа его нанизывают на струну до момента установки в полость абсцесса. Положение катетера в полости абсцесса контролируют введением через его просвет водорастворимого контрастного вещества. Такая селективная установка дренажа через канал эндоскопа в полость абсцесса успешна у 80% пациентов [1. Unterman A. Et al. Bronchoscopic Drainage of Lung Abscesses Using a Pigtail Catheter. Respiration. 2017; 93 (2):99-105, 2. Marra A et al. Therapie von Lungenabszessen Zentralbl Chir 2015; 140: S 47-S 53]. Однако при очень плотной и толстой стенке абсцесса данный способ не дает результата в связи с невозможностью перфорирования стенки концом струны. Кроме того, подведение струны через мелкие бронхи вплотную к стенке абсцесса может быть технически невозможным в связи с деформацией и оттеснением мелких бронхов абсцессом.
Известен способ лечения абсцесса легкого при безуспешности дренирования стандартным методом путем разрушения стенки абсцесса лазером или аргоноплазменным коагулятором с последующим проведением катетера в полость абсцесса [1. Shlomi D. et al. Endobronchial drainage of lung abscess: the use of laser. Scand J Infect Dis 2010; 42:65-8, 2. Goudie E, et al. Endoscopic lung abscess drainage with argon plasma coagulation. J Thorac Cardiovasc Surg. 2013; 146:e35-e37].
Однако перфорация стенки абсцесса лазером или коагулятором может быть осложнена кровотечением или пневмотораксом.
Известен также способ лечения абсцесса легкого посредством дренирования абсцесса через грудную стенку под УЗИ или КТ наведением [1. Yunus Mahira СТ guided transthoracic catheter drainage of intrapulmonary abscess. J Pak Med Assoc 2009; 59: 703-709., 2. Makoto Miki Standard and Novel Additional (Optional) Therapy for Lung Abscess by Drainage Using Bronchoscopic Endobronchial Ultrasonography with a Guide Sheath (EBUS-GS). The Japanese Society of Internal Medicine Intern Med 2019; 58: 1-2].
Однако данный способ возможен к применению только при периферических абсцессах легких, которые встречаются значительно реже внутриорганных. При этом использование данного способа может также приводить к таким осложнениям как пневмоторакс, кровотечение и бронхоплевральная фистула, что в ряде случаев требует оперативного лечения.
Существует способ лечения гнойно-воспалительных заболеваний бронхов и легких путем лимфотропного введения антибактериальных препаратов через стенку трахеи или бронхов в суточной дозе [1. Джумбаев СУ. и соавт. Региональная лимфотропная терапия // Хирургия. - 1990. №11. - С.70-73., 2. Плетнев Г.В., Краснов В.А. Лимфотропная терапия в комплексном лечении больных с прогрессирующим туберкулезом легких / В сб.: «Туберкулез сегодня. Материалы VII Российского съезда фтизиаторов». - М.,2003. - С.316., 3. Черняховская Н.Е. и соавт., Лимфатическая терапия в практической медицине 2011 - Изд. «МЕДпресс-информ», 2011 С 15-17, 26-44]. Благодаря обильной лимфатической сети препарат из созданного депо медленно поступает в кровь с сохранением терапевтической дозы в очаге воспаления до 72 часов [Черняховская Н.Е. и соавт., Лимфатическая терапия в практической медицине 2011 - Изд. «МЕДпресс-информ», 2011 С 15-17, 26-44]. Однако данный метод эффективен только в сочетании с парентеральной антибиотикотерапией при мелкоочаговой деструкции легких абсцедирующей пневмонии.
Наиболее близким к предлагаемому изобретению является способ лечения абсцесса, включающий его дренирование катетером со струной с последующей санацией полости антисептическими и антибактериальными препаратами [1. Шойхет Я.Н. и соавт. Селективная транстрахеальная катетеризация бронхов в лечении острых абсцессов и гангрен легкого. Современные проблемы науки и образования. 2014; 3:472. 2. Marra A et al. Therapie von Lungenabszessen Zentralbl Chir 2015; 140: S47-S53].
Недостатками известного способа являются невозможность в ряде случаев провести дренаж трансбронхиально в полость абсцесса за счет оттеснения гнойной полостью ветвей мелких бронхов и прохождения катетера со струной по касательной к абсцессу, что не позволяет перфорировать его стенку. Кроме того, в ряде случаев не удается перфорировать стенку полости из-за ее значительного утолщения вследствие хронизации абсцесса. В этих случаях стандартная антибиотикотерапия не всегда оказывается успешной и пациентов приходится оперировать.
Технической проблемой, решаемой изобретением, является разработка способа эндоскопического лечения абсцессов легкого, которые не удается дренировать известными эндоскопическими трансбронхиальными способами.
Техническим результатом является обеспечение возможности эндоскопического лечения абсцесса легкого, который не удается дренировать традиционными способами посредством трансбронхиального доступа из-за толстой, плотной стенки полости или вследствие непроходимости дренирующего бронха, деформации и оттеснения мелких бронхов абсцессом, при уменьшении рисков возникновения таких осложнений, как кровохарканье, пневмоторакс и флегмона грудной стенки. Предлагаемый способ возможен к применению не только при периферических абсцессах легких, но и глубоко расположенных внутрилегочных гнойниках. Способ позволяет избежать оперативного лечения и, тем самым, повысить эффективность лечения и сократить сроки лечения и пребывания больного в хирургическом стационаре.
Технический результат достигается за счет разработки способа эндоскопического лечения недренируемого трансбронхиальным доступом абсцесса легкого, включающего введение гибкого бронхоскопа в устье сегментарного бронха легкого с локализованным абсцессом; проведение катетера со струной через канал бронхоскопа поочередно через видимые субсегментарные бронхи с выявлением одного из них, позволяющего подвести дистальный конец катетера к стенке абсцесса на расстояние не более 1 см с последующим извлечением катетера со струной из канала бронхоскопа и введением через данный канал и выявленный субсегментарный бронх биопсийных щипцов, бранши которых при приближении к стенке абсцесса на расстояние не более 1 см, раскрывают и осуществляют
дальнейшее продвижение щипцов вперед с раскрытыми браншами по касательной к стенке абсцесса на расстояние 2 см с формированием тоннеля шириной 5 мм в тканях легкого; извлечение биопсийных щипцов и введение в тоннель дренирующего катетера с последующим введением в катетер контрастного вещества; введение антибактериальных и/или антисептических растворов от 5 до 8 раз в сутки в увеличивающемся объеме, обеспечивающем гидравлическое давление на стенки тоннеля, но не более 15 мл, при этом первое введение антибактериального или антисептического раствора в дренирующий катетер осуществляют в объеме, на 1-2 мл превышающем объем катетера; введение растворов осуществляют в течение 5-14 дней до полной облитерации гнойной полости.
После извлечения катетера со струной из канала бронхоскопа и/или после введения в тоннель дренирующего катетера дополнительно осуществляют перибронхиальное введение антибиотика в базальный бронх на стороне абсцесса в суточной дозе.
Введение антибактериальных и антисептических растворов в катетер могут осуществлять поочередно каждые 3 часа.
При этом сформированный у стенки абсцесса тоннель повышает эффективность проникновения вводимых через катетер антисептических и антибактериальных препаратов, а введение препаратов в возрастающем объеме обеспечивает давление на стенку гнойной полости, способствуя ее расслоению (размягчению) и последующему выдавливанию гнойного содержимого в просвет бронха.
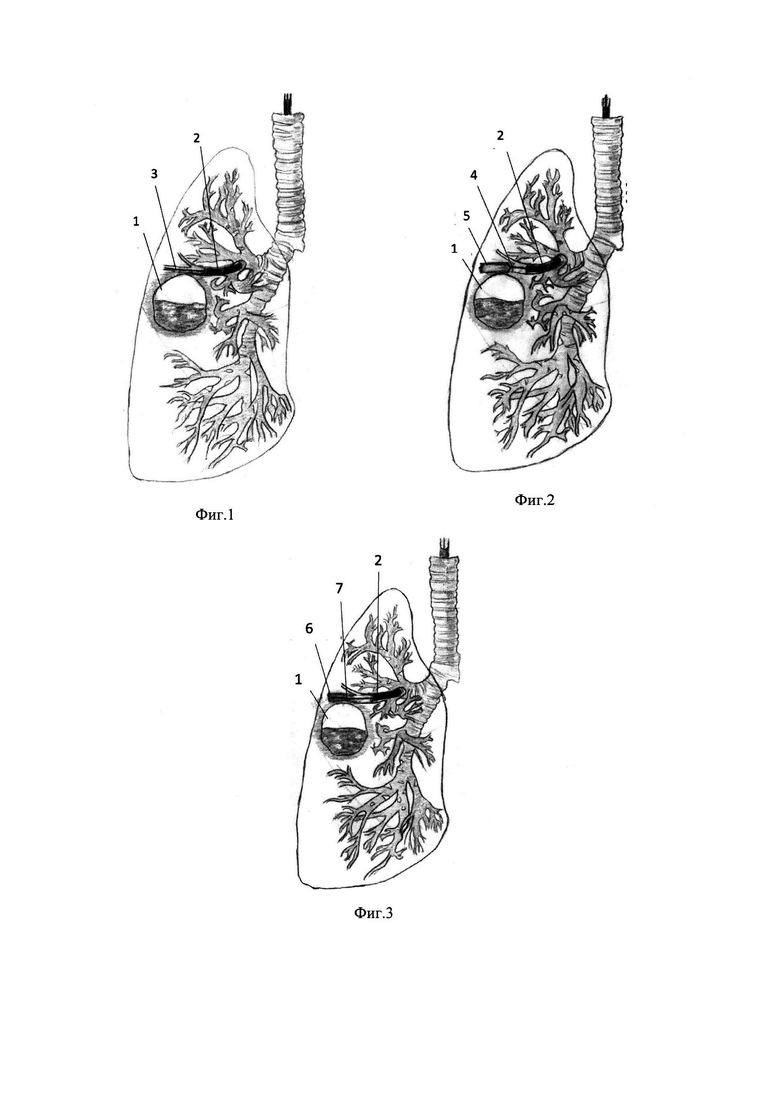
Изобретение поясняется иллюстрациями, где на Фиг. 1 показано расположение катетера со струной, проходящего по касательной к стенке абсцесса, на Фиг. 2 - тоннель (канал) в легком, сделанный открытыми биопсийными щипцами, на Фиг. 3 - тоннель в легком после введения контрастного вещества с установленным дренирующим катетером.
Позициями на Фиг. 1-3 обозначены:
1 - полость абсцесса легкого; 2 - бронхоскоп; 3 - катетер со струной; 4 - биопсийные щипцы с открытыми браншами; 5 - тоннель в легком; 6 - тоннель в легком после введения контрастного вещества; 7 - катетер, подведенный к тоннелю.
Предлагаемый способ осуществляют следующим образом.
Перед началом операции пациента располагают в вертикальном положении на крутящемся стуле. Справа и кзади от пациента располагают экран С-дуги, справа и кпереди от пациента - эндоскопическую стойку с монитором, осветителем и отсосом. Врач-рентгенолог находится слева и кзади от пациента, лицом к монитору С-дуги. Врач-эндоскопист, осуществляющий дренирование абсцесса, находится перед пациентом лицом к нему, так, чтобы монитор бронхоскопа располагался слева и кпереди от врача для
удобства визуализации изображения. В качестве бронхоскопа используют бронхоскоп диаметром 5-5,3 мм с биопсийным каналом диаметром 2,0 мм.
Вначале осуществляют стандартную для гибкой бронхоскопии анестезию носовых ходов правой и левой ноздри, голосовых связок, трахеи, карины, главных бронхов и долевых бронхов легкого на стороне абсцесса. Дополнительно выполняют анестезию сегментарных и субсегментарных бронхов той доли легкого, где локализуется гнойная полость.
После этого под рентгенологическим контролем через канал бронхоскопа осуществляют подведение дренирующего катетера (дренажа) к полости абсцесса, длиной не менее, чем две длины бронхоскопа, либо меньшей длины, но с наличием второго катетера, который применяют в качестве толкателя, аналогично методике установки билиарных стентов. После выбора дренажа измеряют объем просвета катетера (в см3), который необходимо знать для последующего введения в катетер водорастворимого контрастного вещества, для чего в просвет катетера вводят воду с помощью шприца.
Для создания необходимой жесткости катетера в его просвет вводят струну-проводник диаметром 0,035 дюйма (0,9 см) и длиной не менее 150 см. При этом жесткий конец струны проводят в дистальную часть катетера таким образом, чтобы последний был на 1-2 мм длиннее струны. Это обеспечивает профилактику повреждения слизистой оболочки мелких бронхов концом струны в процессе проведения катетера к стенке абсцесса. Перед введением струны в катетер ее смазывают силиконом с целью более свободного ее извлечения после установки дренажа. Металлическая струна позволяет рентгенологически контролировать продвижение катетера в случае, если последний не является рентгеноконтрастным. Фиксацию положения дистального конца струны на 1-2 мм выше дистального края катетера обеспечивают наложением на проксимальный конец катетера со струной хирургического зажима.
В случае, когда полость абсцесса располагается в ткани легкого таким образом, что доступные для проведения катетера мелкие бронхи у стенки полости оттесняются в сторону и дренирующий катетер со струной не удается подвести к стенке абсцесса перпендикулярно или под тупым углом, предпринимают несколько попыток подведения катетера в максимально приближенное к стенке абсцесса положение из нескольких ближайших к абсцессу мелких бронхов. В результате выявляют субсегментарный бронх, позволяющий подвести катетер наиболее близко к стенке абсцесса. Как правило, при этом катетер уходит в сторону от стенки абсцесса по касательной. Расстояние от дистальной части катетера до стенки абсцесса при этом не должно быть более 1 см. Затем катетер со струной извлекают и осуществляют перибронхальное введение раствора антибиотика. Для введения раствора антибиотика через канал бронхоскопа проводят эндоскопический иньектор с длиной иглы на конце 5-6 мм. В просвете бронха иглу выдвигают и прокалывают стенку бронха (проводят иглу через стенку базального бронха на стороне абсцесса), после чего вводят раствор получаемого пациентом парентерально антибиотика в суточной концентрации.
Затем эндоскопический иньектор извлекают и вместо него в субсегментарный бронх, обеспечивший ранее наиболее близкое подведение катетера к гнойной полости, через канал эндоскопа проводят биопсийные щипцы, которые, за счет их большей жесткости, удается продвинуть к стенке абсцесса ближе, чем катетер с тонкой струной. Бранши щипцов при приближении к стенке абсцесса на расстояние до 1,0 см открывают и щипцы в открытом состоянии продвигают вперед по касательной к стенке абсцесса на расстояние примерно 2 см, после чего щипцы закрывают и извлекают из канала эндоскопа. Благодаря продвижению открытых щипцов в ткани легкого рядом с полостью абсцесса формируется тоннель ориентировочно шириной 5 мм (соответствующей ширине раскрытых браншей щипцов) и длиной 2 см, в который после извлечения щипцов повторно проводят через тот же субсегментарный бронх катетер с фиксированной внутри струной, как было описано ранее. После подведения катетера максимально близко к гнойной полости, струну извлекают, и далее, медленно извлекают эндоскоп с постепенным проведением вперед катетера, чтобы его дистальный конец не сместился. Для уточнения положения дистального конца катетера после извлечения бронхоскопа, в его просвет вводят водорастворимый контраст в измеренном ранее объеме. Убедившись, что дистальный конец катетера не сместился при извлечении бронхоскопа и расположен рядом с абсцессом в созданном щипцами тоннеле, проксимальный конец катетера фиксируют к крылу носа пациента и к боковой поверхности шеи.
Затем в дренирующий катетер, подведенный к тоннелю, от 5 до 8 раз в сутки вводят с умеренным усилием антибактериальные и/или антисептические растворы в возрастающем объеме. При этом первую порцию раствора вводят в объеме, на 1-2 мл превышающем объем катетера - для заполнения тоннеля. Появление кашля у пациента сигнализирует о полном заполнении тоннеля раствором и дальнейшее введение прекращают. При каждом последующем введении объем раствора, вызывающий кашель, увеличивают за счет гидравлической препаровки ткани легкого. Максимальный объем вводимого антисептического или антибактериального раствора, вызывающий кашель, увеличивается по мере уменьшения объема гнойной полости и обычно не превышает 15-16 мл. Введение растворов осуществляют в течение 5-14 дней до полной облитерации гнойной полости.
Введение препаратов в увеличивающемся объеме обеспечивает гидравлическое раздвигание стенок тоннеля вблизи абсцесса и гидравлическое давление на легочную ткань, которое распространяется на стенку абсцесса и постепенно приводит к ее истончению и прорыву гнойного секрета из полости абсцесса в просвет крупных бронхов (по стенкам катетера).
В качестве вводимых антибактериальных растворов применяют, например, растворы амикоцина, ципрофлоксацина или любые другие антибактериальные растворы, которые пациент получает парентерально, в качестве антисептических растворов -например, раствор хлоргексидина 0,02% или раствор диоксидина 0,5%, а также их комбинации. Для приготовления антибактериального раствора суточную дозу антибиотика разводят в 20 мл физиологического раствора. В предпочтительном варианте реализации изобретения, осуществляют поочередное введение антибактериального и антисептического растворов.
После установки дренирующего катетера дополнительно может быть осуществлено перибронхиальное введение антибиотика описанным выше способом, что оказывает лимфотропное действие из-за выраженной лимфатической сети в бронхах и ткани легкого, обеспечивая терапевтическую концентрацию препарата в поврежденном легком до трех суток.
Рентгенологический контроль состояния абсцесса легкого осуществляют каждые три дня до полного рубцевания полости или образования на ее месте мелкой ложной кисты, что соответствует клинически стадии выздоровления.
Предлагаемый способ прошел клиническую апробацию в отделении торакальной хирургии Университетской клинической больницы №4 Сеченовского Университета. За 4,5 года в отделении торакальной хирургии находились на лечение 96 пациентов с абсцессами легких. Трансбронхиальное дренирование с введением катетера непосредственно в полость абсцесса выполнено 19 пациентам, предложенный способ был применен у 8 пациентов. В результате лечения предложенным способом у 3 пациентов наблюдалось полное рубцевание полости абсцесса (фиброз легочной ткани), у 5 пациентов были диагностированы ложные кисты. Ни один из пациентов не был оперирован.
Способ иллюстрируется следующими клиническими примерами.
Пример №1. Больной П., 51 год, поступил в отделение торакальной хирургии с жалобами на боль в правой половине грудной клетки, кашель, слабость, повышение температуры тела, которые появились за 10 дней до поступления. В анамнезе удаление опухоли в правой височной области с последующей химиотерапией и лучевой терапией. Общее состояние тяжелое. При рентгенографии органов грудной клетки, на фоне пневмосклероза и эмфиземы легких обнаружена гнойная полость размером до 6 см в диаметре, имеет толстые стенки и располагается в 1-2 сегментах верхней доли. При бронхоскопии диагностирован хронический атрофический деформирующий трахеобронхит. Признаков дренирования гнойной полости в просвет бронхов не обнаружено. Произведена трансбронхиальная биопсия ткани верхней доли правого легкого под рентгенологическим контролем. Гистологическое исследование биоптатов выявило некротизированную ткань со скоплением лейкоцитов и десквамированный бронхиальный эпителий, что соответствует диагнозу абсцесс легкого. Предпринято эндоскопическое трансбронхиальное дренирование абсцесса легкого. С техническими трудностями катетер со струной в просвете был проведен к гнойной полости через субсегментарный бронх заднего сегмента верхней доли правого легкого. Однако перфорировать им стенку абсцесса не удалось, так как катетер проходил по касательной к стенке полости, не доходя до нее 8 мм. После извлечения катетера через канал эндоскопа проведен эндоскопический иньектор, через который перибронхиально через стенку правого базального бронха из двух точек введен 1,0 г амикацина в разведении 4 мл 0,9% раствора NaCl. Затем в канал бронхоскопа проведены биопсийные щипцы для создания тоннеля (канала) вблизи стенки абсцесса. Затем в зону тоннеля проведен катетер, проксимальный конец которого фиксирован к крылу носа. Последующее контрастирование катетера водорастворимым контрастным веществом исключило дислокацию катетера. В течение 10 дней проводилось поочередное введение в катетер каждые 2 часа раствора антибиотика и антисептика (амикацин в разведении 1 грамм на 20 мл физиологического раствора) и 0,02% раствора хлоргексидина) в объеме от 5 до 15 мл. На 4 сутки наблюдалось размягчение стенки абсцесса и выход гнойного содержимого в просвет бронха.
В отделении пациенту также проводились инфузионная дезинтоксикационная терапия, антибактериальная терапия (амикацин, ампициллин, метранидазол, цефатоксим). При контрольных рентгенологических исследованиях отмечено уменьшение гнойной полости с формированием на ее месте ложной кисты диаметром до 1,5 см. Дренаж удален на 10 сутки. В последующие 3 дня рентгенологическая картина без отрицательной динамики. Пациент выписан на 14 сутки пребывания в стационаре в удовлетворительном состоянии.
Пример №2. Больной А., 53 года, поступил в отделение торакальной хирургии с жалобами на кашель с гнойной мокротой и слабость. Состояние средней тяжести. Температура тела 37,7. Заболел неделю назад, когда на фоне переохлаждения появились кашель, одышка, слабость. С диагнозом пневмония поступил на лечение в пульмонологическое отделение У КБ №4. При осмотре пациента дыхание слева над нижними отделами легкого ослаблено, выслушиваются влажные хрипы. ЧД - 20 в мин, ЧСС - 96 в мин. АД 130/80 мм рт.ст.
При компьютерной томографии выявлена пневмония с абсцедированием в нижней доли левого легкого. Полость абсцесса до 5 см в диаметре. Для дальнейшего лечения переведен в отделение торакальной хирургии. При диагностической бронхоскопии выявлен катаральный трахеобронхит. Выполнена трансбронхиальная биопсия легкого. При гистологическом исследовании выявлены лимфо- и лейкоцитарная инфильтрация ткани, грануляции, очаги некроза и фиброзирования. Проводилась дезинтоксикационная и антибактериальная терапия (ципрофлоксацин, амикацин), получал гастропротекторы (омепразол), бронхолитики (бромгексин, эуфиллин). Учитывая отсутствие эффекта от консервативного лечения, через 3 дня выполнено трансбронхиальное дренирование абсцесса легкого. Доступ из верхушечного сегмента нижней доли левого легкого. Однако провести катетер со струной в полость абсцесса не удалось. Катетер установлен касательно рядом со стенкой абсцесса в созданном биопсийными щипцами тоннеле по описанному способу. Перед установкой катетера произведена трансбронхиальная инъекция раствора амикацина (1 г) в базальный бронх левого легкого. Через трансназальный катетер 8 раз в день вводили поочередно раствор антибиотика и антисептика (ципрофлоксацин 1 грамм на 20 мл физиологического раствора и 0,02%. раствор хлоргексидина) в объеме от 5 до 15 мл в течение 8 дней. На 2 сутки наблюдалось размягчение стенки абсцесса и выход гнойного содержимого в просвет бронха.
Отмечена положительная динамика: размер полости уменьшился до 1 см, жидкость в ней не определяется. Дренаж удален на 9 сутки. В удовлетворительном состоянии пациент выписан под наблюдением терапевта и пульмонолога на 13 сутки пребывания в стационаре.
Пример №3. Пациентка З., 19 лет, переведена в торакальное отделение из ГКБ №13 с абсцедирующей пневмонией нижней доли левого легкого. При рентгенологическом исследовании в нижней доле левого легкого определяется гнойная полость с уровнем жидкости до 3,5 см в диаметре. При эндоскопическом исследовании выявлен катаральный трахеобронхит и рубцовое сужение нижнедолевого бронха левого легкого до 1 мм в диаметре. Пациентка 6 месяцев назад находилась на стационарном лечении с диагнозом левосторонняя эмпиема плевры, бронхоплевральный свищ. Был установлен бронхоблокатор в нижнедолевой бронх левого легкого сроком на 3 недели. После извлечения клапана был выявлен локальный эрозивный бронхит. Пациентка в течение 5 лет страдает системной красной волчанкой. Выявленное рубцовое сужение бронха образовалось на месте раннее установленного клапана. Выполнена эндоскопическая пневмодилятация стриктуры бронха. Просвет сужения увеличился до 3 мм. После дилятации рядом со стенкой абсцесса под рентгенологическим контролем установлен дренирующий катетер по описанному способу. В катетер каждые 3 часа вводили поочередно раствор антибиотика и антисептика (амикацин в разведении 1 гр на 20 мл физиологического раствора и 0,02% раствор хлоргексидина) в количестве от 5 до 10 мл в течение 13 дней. На 3 сутки наблюдалось размягчение стенки абсцесса и выход гнойного содержимого в просвет бронха. Также проводилась дезинтокситационная и антибактериальная терапия (ципрофлоксацин, амикацин), получала омепразол. На фоне проводимого лечения полость зарубцевалась. Дренаж извлечен на 14 сутки. После удаления дренажа выполнен повторный сеанс пневмодилятации, просвет бронха расширен до 5 мм. Пациентка выписана с рекомендацией выполнения бронхоскопии через месяц для оценки состояния проходимости бронхов.
Таким образом, предлагаемое изобретение исключает необходимость хирургического вмешательства, уменьшает длительность интенсивного лечения пациентов в стационаре до 14 дней и, тем самым, способствует быстрому восстановлению трудоспосбности. За счет оказываемого воздействия на ткань легкого на границе со стенкой абсцесса уменьшается воспалительный отек, что сопровождается улучшением микроциркуляции в перифокальной зоне, стимуляцией репаративных процессов и ограничением распространения гнойной деструкции ткани.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ГНОЙНОЙ ДЕСТРУКЦИИ ЛЕГКИХ И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 1993 |
|
RU2092108C1 |
| Способ лечения фиброзно-кавернозного туберкулеза легких | 1990 |
|
SU1803113A1 |
| СПОСОБ САНАЦИИ ТРАХЕОБРОНХИАЛЬНОГО ДЕРЕВА ПРИ ЗАБОЛЕВАНИЯХ ЛЕГКИХ | 2003 |
|
RU2269364C2 |
| Способ эндоскопической биопсии периферических образований легких | 2023 |
|
RU2805393C1 |
| СПОСОБ ЛЕЧЕНИЯ ПАРАЭНДОПРОТЕЗНОЙ ИНФЕКЦИИ КОЛЕННОГО СУСТАВА | 2022 |
|
RU2800018C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ ДЕСТРУКТИВНЫМИ ФОРМАМИ ТУБЕРКУЛЕЗА ЛЕГКИХ | 2009 |
|
RU2413471C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО ГНОЙНОГО ПЕРИОСТИТА ЧЕЛЮСТЕЙ С ИСПОЛЬЗОВАНИЕМ ДИОДНОГО ЛАЗЕРА | 2021 |
|
RU2752517C1 |
| Способ лечения бронхоплевральных свищей при лёгочно-плевральных формах острой гнойной деструктивной пневмонии у детей | 2018 |
|
RU2699210C1 |
| СПОСОБ КОНТРОЛИРУЕМОГО РАСКРЫТИЯ БИОПСИЙНЫХ ЩИПЦОВ ПРИ ЭНДОСКОПИЧЕСКОЙ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКЕ ПЕРИФЕРИЧЕСКИХ НОВООБРАЗОВАНИЙ ЛЁГКИХ С КРАЕВЫМ РАСПОЛОЖЕНИЕМ СКАНИРУЮЩЕГО ЗОНДА | 2015 |
|
RU2591634C1 |
| СПОСОБ ВЫБОРА ТАКТИКИ ЭНДОСКОПИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С ОПУХОЛЕВЫМИ СТЕНОЗАМИ БИФУРКАЦИИ ТРАХЕИ И БРОНХОВ 1-3 ПОРЯДКА | 2024 |
|
RU2835734C1 |
Изобретение относится к области медицины, а именно к торакальной хирургии. Вводят гибкий бронхоскоп в устье сегментарного бронха легкого с локализованным абсцессом. Проводят катетер со струной через канал бронхоскопа поочередно через видимые субсегментарные бронхи с выявлением одного из них, позволяющего подвести дистальный конец катетера к стенке абсцесса на расстояние не более 1 см. Извлекают катетер со струной из канала бронхоскопа. Вводят через данный канал и выявленный субсегментарный бронх биопсийные щипцы, бранши которых при приближении к стенке абсцесса на расстояние не более 1 см раскрывают. Осуществляют дальнейшее продвижение щипцов вперед с раскрытыми браншами по касательной к стенке абсцесса на расстояние 2 см с формированием тоннеля шириной 5 мм в тканях легкого. Извлекают биопсийные щипцы. Вводят в тоннель дренирующий катетер с последующим введением в катетер контрастного вещества. Вводят антибактериальные и/или антисептические растворы от 5 до 8 раз в сутки в увеличивающемся объеме, обеспечивающем гидравлическое давление на стенки тоннеля, но не более 15 мл. При этом первое введение антибактериального или антисептического раствора в дренирующий катетер осуществляют в объеме, на 1-2 мл превышающем объем катетера. Введение растворов осуществляют в течение 5-14 дней до полной облитерации гнойной полости. Способ позволяет обеспечить возможность эндоскопического лечения абсцесса легкого, который не удается дренировать традиционными способами посредством трансбронхиального доступа из-за толстой, плотной стенки полости или вследствие непроходимости дренирующего бронха, деформации и оттеснения мелких бронхов абсцессом, а также уменьшить риски возникновения таких осложнений, как кровохарканье, пневмоторакс и флегмона грудной стенки. 2 з.п. ф-лы, 3 ил., 3 пр.
1. Способ эндоскопического лечения недренируемого трансбронхиальным доступом абсцесса легкого, включающий введение гибкого бронхоскопа в устье сегментарного бронха легкого с локализованным абсцессом; проведение катетера со струной через канал бронхоскопа поочередно через видимые субсегментарные бронхи с выявлением одного из них, позволяющего подвести дистальный конец катетера к стенке абсцесса на расстояние не более 1 см с последующим извлечением катетера со струной из канала бронхоскопа и введением через данный канал и выявленный субсегментарный бронх биопсийных щипцов, бранши которых при приближении к стенке абсцесса на расстояние не более 1 см раскрывают и осуществляют дальнейшее продвижение щипцов вперед с раскрытыми браншами по касательной к стенке абсцесса на расстояние 2 см с формированием тоннеля шириной 5 мм в тканях легкого; извлечение биопсийных щипцов и введение в тоннель дренирующего катетера с последующим введением в катетер контрастного вещества; введение антибактериальных и/или антисептических растворов от 5 до 8 раз в сутки в увеличивающемся объеме, обеспечивающем гидравлическое давление на стенки тоннеля, но не более 15 мл, при этом первое введение антибактериального или антисептического раствора в дренирующий катетер осуществляют в объеме, на 1-2 мл превышающем объем катетера; введение растворов осуществляют в течение 5-14 дней до полной облитерации гнойной полости.
2. Способ по п. 1, характеризующийся тем, что после извлечения катетера со струной из канала бронхоскопа и/или после введения в тоннель дренирующего катетера дополнительно осуществляют перибронхиальное введение антибиотика в базальный бронх на стороне абсцесса в суточной дозе.
3. Способ по п. 1, характеризующийся тем, что антибактериальные и антисептические растворы вводят в катетер поочередно каждые 3 часа.
| СПОСОБ ЛЕЧЕНИЯ АБСЦЕССА ЛЕГКОГО | 2004 |
|
RU2257199C1 |
| Сухой док для погрузки на суда подвижного состава | 1925 |
|
SU5352A1 |
| CN 0203970990 U, 03.12.2014 | |||
| Пинчук Т.П., Ясногородский О.О | |||
| и др., Диагностическая и лечебная бронхоскопия у пациентов с гнойно-деструктивными заболеваниями лёгких, Хирургия, 2017, 8, с.33-39 | |||
| Шулутко А.М., Овчинников А.А., Ясногородский О.О., Мотус И.Я., Эндоскопическая торакальная хирургия: | |||
Авторы
Даты
2020-04-21—Публикация
2019-09-27—Подача