Настоящее изобретение относится к области фармацевтики и медицины, конкретнее к композиции, предназначенной для индукции гибели клеток хронического миелоидного лейкоза, включающей наночастицы CuO (оксида меди двухвалентного) и N-ацетилцистеин.
Хронический миелоидный лейкоз (ХМЛ) - злокачественная опухоль из клеток белого ростка крови. В патогенезе ХМЛ важнейшую роль играет генетическое событие - транслокация участков 9-й и 22-й хромосом. Возникающий в результате генетической перестройки сливной (химерный) белок BCR-ABL является тирозинкиназой, фосфорилирующей белки-субстраты; активируются пути передачи внутриклеточных сигналов. BCR-ABL стимулирует ускоренную смену фаз клеточного цикла, пролиферацию и выживание клеток. В клетках миелоидной дифференцировки сигналинг посредством BCR-ABL приводит к малигнизации.
Первоначально для лечения ХМЛ применялись бусульфан, гидроксимочевина и интерферон - неспецифические цитостатики, но такое лечение сопровождалось выраженной общерезорбтивной токсичностью и низкой пятилетней выживаемостью.
В настоящее время для терапии ХМЛ разработаны и применяются более селективные агенты: ингибиторы BCR-ABL. Терапия приобрела направленный характер (таргетная терапия). Первым препаратом, изменившим подход к лечению, был иматиниб (STI571, Gleevec®). Его применение в ранних фазах заболевания приводило к полной ремиссии в 98% случаев (Druker В, Tamura S, Buchdunger Е, et al. Effects of a selective inhibitor of the Ab1 tyrosine kinase on the growth of Bcr-Ab1 positive cells. Nature Medicine 1996; 2(5): 561-566).
Однако, эффективность иматиниба в более поздних фазах заболевания падала до 34% и 31% для фазы акселерации и бластного кризиса, соответственно (Kerr D. J. et al. (ed.). Oxford textbook of oncology. - Oxford University Press, 2016.).
Частым явлением при применении иматиниба являлся рецидив заболевания спустя 10-12 месяцев. В этих ситуациях опухолевые клетки приобретали устойчивость к иматинибу. Выявлено два механизма такой устойчивости: 1) мутации в киназном домене ABL, приводящие к изменению в структуре полипептида, что препятствует успешному связыванию ингибитора с мишенью; 2) активация других сигнальных механизмов поддержания опухолевого фенотипа.
Для борьбы с мутационной устойчивостью опухолевых клеток были созданы следующие поколения ингибиторов: дазатиниб (BMS-354825, Spryce®) и нилотиниб (AMN107; Tasigna®), активные для большинства мутантных форм BCR-Ab1 за исключением замены остатка треонина на изолейцин в позиции 315 (T315I). Лишь с появлением понатиниба (АР24534; Iclusig®), препарата 3-го поколения, удалось получить препарат, действующий для опухоли с T315I.
Указанные препараты эффективны в случае лекарственной устойчивости, вызванной генетическими мутациями тирозинкиназы Ab1 Однако, если устойчивость опухолевых клеток обусловлена эпигенетическим событием - активацией других путей передачи внутриклеточных сигналов, помимо Bcr-Ab1 применения ингибиторов Bcr-Ab1 недостаточно. Такая устойчивость может быть вызвана, в частности, кооперацией опухолевых клеток и сигналами от микроокружения, поддерживающими злокачественный потенциал.
Таким образом, проблема создания соединений или их комбинаций, способных преодолевать кооперативную резистентность при хроническом миелоидном лейкозе, остается нерешенной в виду недостаточной изученности ее механизма.
Данную проблему пытались решить различными способами. Известно использование бусульфана и гидроксикарбамида. Эти лекарственные вещества применялись до изобретения тирозинкиназных ингибиторов, но вызывали значительные побочные эффекты - легочный фиброз, продолжительная аплазия костного мозга. В настоящее время такая терапия применяется в очень редких случаях как сдерживающий фактор (индукция) для опухоли перед введением ингибиторов.
Интерферон-альфа (IFNα) также использовался в клинической практике, но позже уступил место иматинибу как препарату с минимальной общерезорбтивной токсичностью. Важность IFN рассматривается именно для комбинированного лечения, однако каких-либо значительных результатов до сих пор получено не было.
Авторы настоящего изобретения связывают решение раскрытой выше проблемы с применением металлических наночастиц в комбинации с N-ацетилцистеином.
Использование наночастиц металлов в терапии опухолей известно из уровня техники. Например, авторами (Jin Y. et al. Hyaluronic acid modified tantalum oxide nanoparticles conjugating doxorubicin for targeted cancer theranostics //Bioconjugate chemistry. - 2015. - T. 26. - №. 12. - С. 2530-2541; Podsiadlo P. et al. Gold nanoparticles enhance the anti-leukemia action of a 6-mercaptopurine chemotherapeutic agent //Langmuir. - 2008. - T. 24. - №. 2. - C. 568-574.) показано, что применение наночастиц в качестве переносчиков повышает эффективность химиотерапевтических агентов. Однако, в случае лекарственной устойчивости этого может оказаться недостаточно, так как требуется собственно противоопухолевое средство, способное преодолевать молекулярный механизм устойчивости.
Известны также работы, в которых введение наночастиц металлов (медь, цинк, железо или золото) приводит к замедлению роста опухоли и ее регрессии (Патент РФ №2417942 от 25.09.2009; Патент РФ №2392668 от 15.12.2008). Затруднение заключается в том, что токсический эффект проявляется в довольно высоких концентрациях, которые неминуемо сказываются на функционировании и жизнеспособности неопухолевых клеток (общерезорбтивная токсичность).
Настоящее изобретение направлено на решение этой проблемы и устранение недостатков, присущих известным ранее решениям.
Заявлена композиция, предназначенная для индукции гибели клеток ХМЛ, включающая наночастицы CuO и N-ацетилцистеин (NAC) в качестве активных агентов в эффективных количествах.
Причем данная композиция эффективна также в отношении клеток хронического миелоидного лейкоза, обладающих лекарственной устойчивостью. Такая устойчивость может быть обусловлена мутациями в киназном домене ABL. Лекарственная устойчивость может быть обусловлена и активацией других сигнальных механизмов поддержания опухолевого фенотипа, в частности, кооперацией опухолевых клеток и сигналами от микроокружения, поддерживающими злокачественный потенциал.
Эффективность композиции в отношении различных типов ХМЛ обусловлена тем, что наночастицы оксида меди (CuO) проявляют цитотоксический эффект из-за генерации окислительного стресса, который значительно усиливается в присутствии NAC и приводит к гибели опухолевых клеток вне зависимости от отдельных генетических событий (мутаций) или межклеточных взаимодействий.
N-ацетилцистеин (NAC) - производное аминокислоты цистеин с ацетильной группой при атоме азота. В отечественной фармакологии NAC применяется для лечения и профилактики воспалительных заболеваний дыхательных путей. Антиоксидантные свойства реализуются за счет наличия тиольной (-SH) группы.
Технический результат изобретения состоит в эффективности композиции в отношении индукции гибели клеток ХМЛ различных типов, вне зависимости наличия у них устойчивости к другим противоопухолевым препаратам, например, к ингибиторам BCR-ABL, кооперативной устойчивости. Лекарственная устойчивость может быть обусловлена мутациями в киназном домене ABL или активацией других сигнальных механизмов поддержания опухолевого фенотипа, в частности, кооперацией опухолевых клеток и сигналами от микроокружения, поддерживающими злокачественный потенциал.
Совместное (комбинационное) применение наночастиц CuO и NAC приводит к возникновению синергетического эффекта: NAC не вызывает гибель клеток ХМЛ в разумных концентрациях, а применение наночастиц CuO как самостоятельного противоопухолевого агента неэффективно, поскольку они действуют в высоком диапазоне концентраций, оказывая негативное действие на неопухолевые клетки. Предлагаемая композиция эффективна в низком диапазоне концентраций каждого компонента.
Размеры наночастиц CuO, используемых в настоящем изобретении предпочтительно варьируются от 20 до 110 нм.
Например, средний размер наночастиц может составлять 80±20 нм.
Концентрация наночастиц в композиции может варьироваться от 0,1 до 50 μM, предпочтительно от 0,625 до 5 μM.
NAC, используемый в настоящем изобретении, может представлять собой N-ацетил-L-цистеин, N-ацетил-D-цистеин или их смесь.
Концентрация NAC в композиции может варьироваться от 0,1 до 50 mM, предпочтительно от 0,156 до 5 mM.
Композиция может содержать по меньшей мере один фармацевтически приемлемый носитель.
Таким носителем может быть вода, изотонический раствор или буферный раствор (фосфатный, ацетатно-аммиачный и др.), либо раствор глицерина в воде до 30%. Список изображений:
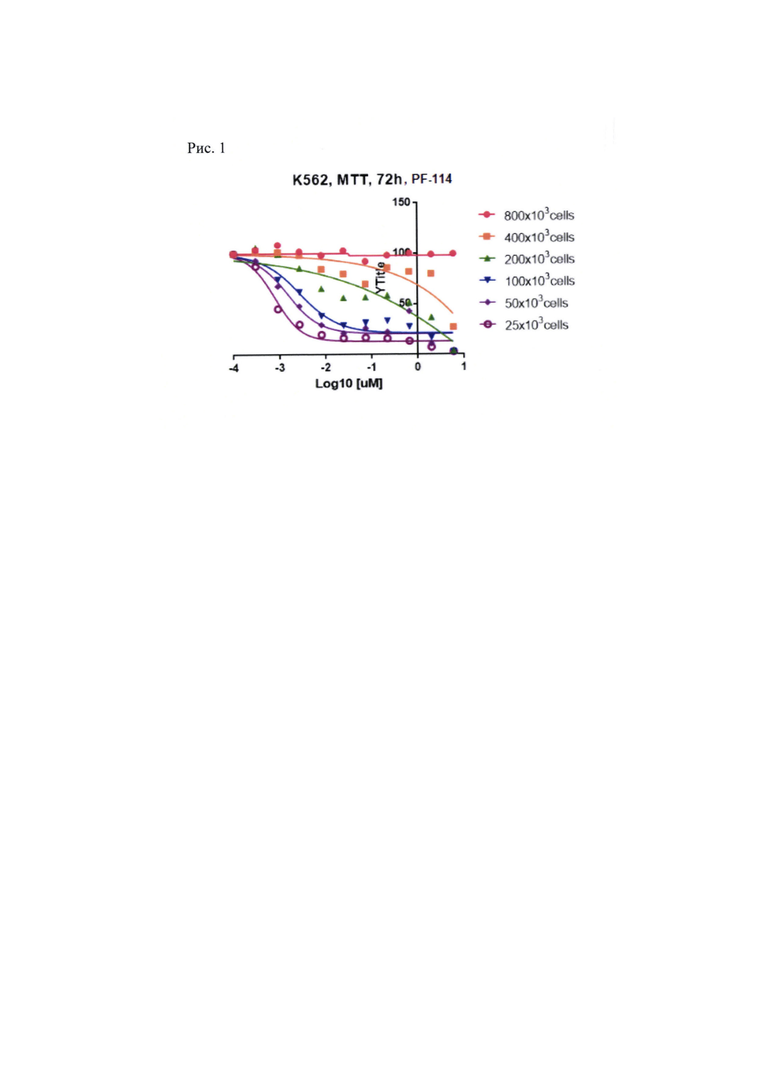
Рис. 1. Выживаемость культуры клеток К-562 (хронический миелоидный лейкоз) различной плотности при инкубации с различными концентрациями ингибитора тирозин-киназы BCR-ABL PF-114.
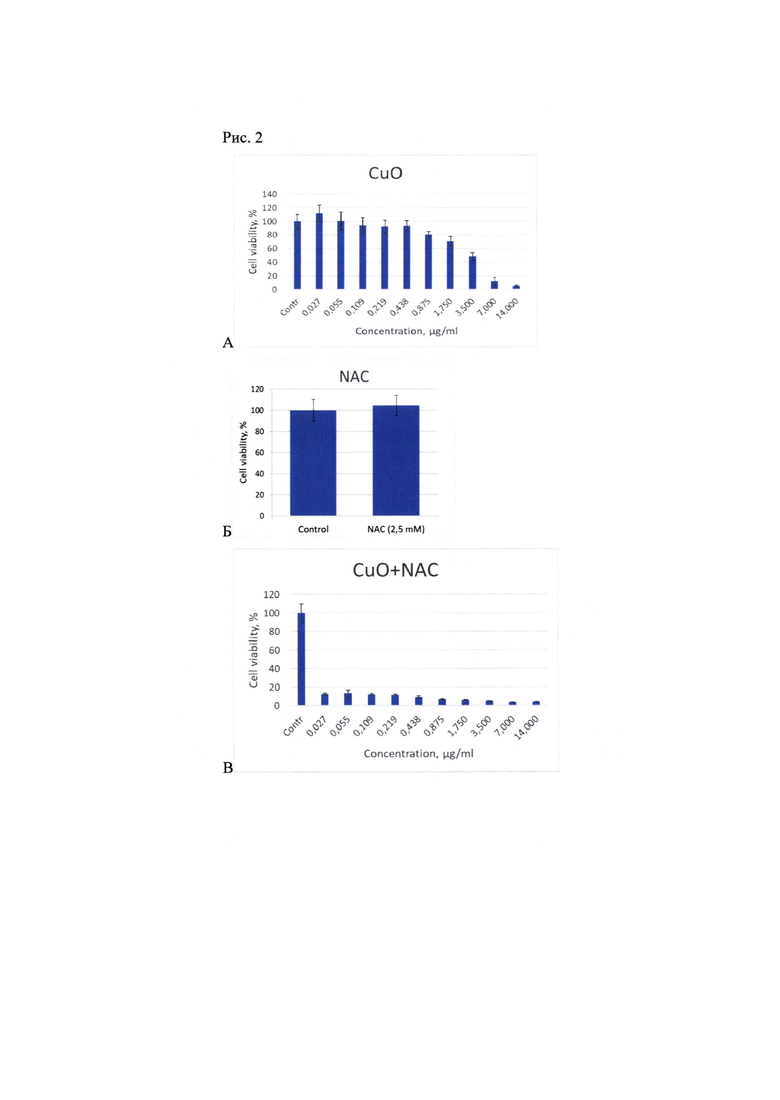
Рис. 2. Выживаемость клеток (%) при добавлении наночастиц CuO в моновоздействии (A), NAC 2,5 мМ (Б) и комбинации CuO + NAC (В). Плотность клеточной культуры 25 тыс/мл.
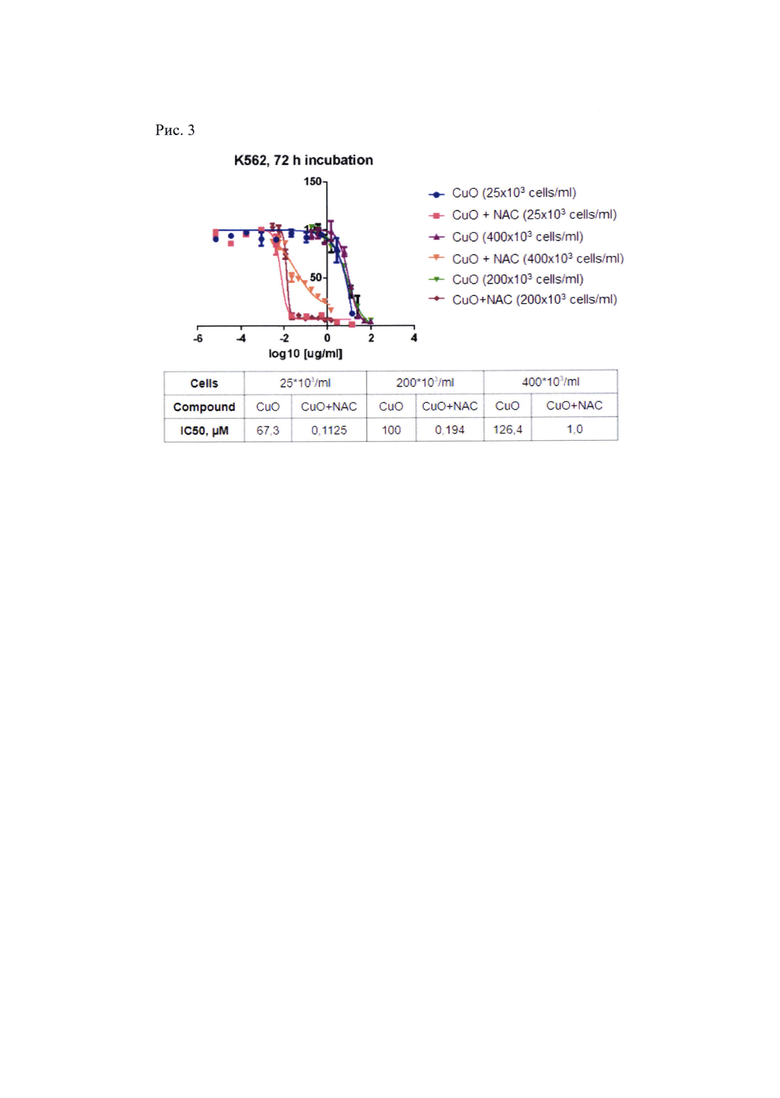
Рис. 3. Сравнение показателей IC50 для CuO и CuO + NAC при разной плотности клеточной культуры.
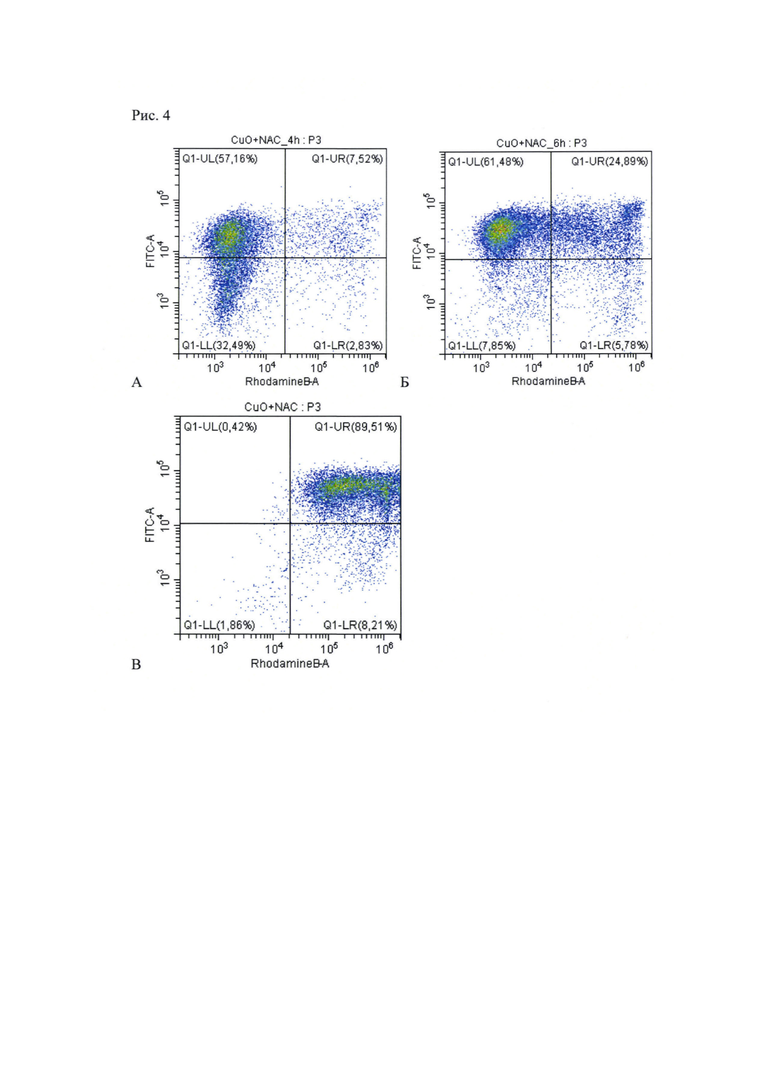
Рис. 4. Окрашивание Аннексин-PI для клеток с добавлением CuO + NAC:
А: Через 4 часа. Б: 6 часов. В: 24 часа.
Примеры:
1. Получение наночастиц
Наночастицы CuO синтезированы методом осаждения, используя CuSO4*3H2O в качестве предшественника. Его растворяли до концентрации 0,02М в 50 мл дистиллированной воды, нагревали до 80-90°С при постоянном интенсивном помешивании и добавляли 2 мл 0,1 М NaOH. Признаком успешного прохождения реакции было изменение цвета раствора с ярко-синего на черный. Затем осадок отмывали в этаноле и воде. Размер частиц (80±23 нм) установлен измерениями динамического рассеяния света с помощью анализатора размера частиц.
2. Приготовление композиции
Приготовление композиции осуществлялось непосредственно перед применением прямо в культуральной среде: RPMI с добавлением 5% эмбриональной сыворотки теленка и 0,5% гентамицина. К 2 мл среды, содержащей раковые клетки, добавили 0,2 мкл раствора наночастиц CuO в концентрации 0,14% (1,4 мкг/мл) и 5 мкл N-ацетилцистеина - 500 мМ.
3. Индукция гибели клеток ХМЛ
Резистентность ХМЛ к ингибиторам BCR-ABL моделируют культивированием клеток ХМЛ (линия К562) в повышенной плотности (4×105 клеток в 1 мл питательной среды), поскольку в плотной культуре повышена возможность паракринных межклеточных взаимодействий и возникновение "кооперативной" резистентности (Рис. 1).
В моновоздействии наночастицы CuO проявляли умеренный токсический эффект по отношению к клеткам ХМЛ (линия К562). Добавление NAC повысило токсичность наночастиц оксида меди на 2-3 порядка (Рис. 2).
Цитотоксичность CuO, NAC и их комбинации оценивали в МТТ-тесте. Клетки линии К562 рассевали в 96-луночные планшеты по 5×103 или 80*103 в 180 мкл среды RPMI с добавлением 5% эмбриональной сыворотки теленка и 0,5% гентамицина. В лунки вносили NAC и CuO в различных концентрациях. Культуры инкубировали 72 ч при 37°С, 5% СО2 в увлажненной атмосфере. По окончании инкубации в лунки добавляли по 20 мкл (100 мкг) водного раствора бромида 3-(4,5-диметилтиазол-2-ил)-2,5-дифенилтетразолия (МТТ; 5 мг/мл), инкубировали 2 ч в тех же условиях, среду удаляли, клетки ресуспендировали в 100 мкл диметилсульфоксида и измеряли оптическую плотность раствора при длине волны 570 нм. Процент клеток, выживших при действии каждой дозы исследуемого соединения, подсчитывали как частное от деления оптической плотности в лунках (среднее значение 3-х измерений) после инкубации с данной концентрацией к средней оптической плотности контрольных лунок (значения последней принимали за 100%).
В результате выяснилось, что при плотности клеточной культуры 25000 шт/мл IC50 (концентрация вещества, при которой гибнет половина клеточной популяции) для наночастиц CuO составляет около 67 мкМ, а при добавлении NAC в концентрации 2,5 мМ уменьшается до 0,1125 мкМ, т.е. токсичность увеличивается в 520 раз. В плотной культуре (400 тыс/мл) эти значения несколько увеличиваются: для наночастиц CuO в моновоздействии до 126 мкМ; комбинации до 1 мкМ при той же концентрации NAC (Рис. 3). Однако, во-первых, разница в концентрациях остается высокой по сравнению с моновоздействием, а, во-вторых, ингибиторы BCR-Ab1 в аналогичных условиях не вызывают гибель опухолевых клеток, в отличие от комбинации CuO + NAC.
Для выяснения механизма гибели опухолевых клеток использовали окрашивание аннексином V, конъюнгированным с флуоресцеинизотиоцианатом (ФИТЦ) и иодидом пропидия (ИП), флуоресцирующем в канале фикоэритрина (ФЭ). По свечению клеток в том или другом канале судят об апоптозе (флуоресценция в канале ФИТЦ), некрозе (флуоресценция в канале ФЭ) или сочетании механизмов гибели (свечение в обоих каналах). Через 4 ч после добавления комбинации (0,7 мкг/мл CuO; 2,5 мМ NAC) к культуре клеток наблюдали увеличение интенсивности свечения в канале ФИТЦ, но не в канале ФЭ. Спустя еще 2 ч большинство клеток флуоресцировало в канале ФИТЦ, а часть популяции - и в канале ФЭ. Через 24 ч практически все клетки флуоресцировали в обоих каналах (Рис. 4). Это означает, что первоначальный апоптоз клеток дополняется некротическим компонентом - повреждением целостности плазматической мембраны; клетки получают нерепарируемые повреждения.
Кроме того, добавление ингибитора каспаз Z-VAD не влияло на выживаемость, что говорит о независимости гибели от активности каспаз и делает композицию эффективной в отношении различных типов ХМЛ.
Настоящее изобретение относится к применению фармацевтической композиции, включающей наночастицы оксида меди (II) (CuO) и N-ацетилцистеин в эффективном количестве, для индукции гибели клеток хронического миелоидного лейкоза. Настоящее изобретение обеспечивает эффективность композиции в отношении индукции гибели клеток хронического миелоидного лейкоза различных типов, вне зависимости наличия у них устойчивости к другим противоопухолевым препаратам, например к ингибиторам BCR-ABL, кооперативной устойчивости. 3 з.п. ф-лы, 4 ил., 3 пр.
1. Применение фармацевтической композиции, включающей наночастицы оксида меди (II) (CuO) и N-ацетилцистеин в эффективном количестве, для индукции гибели клеток хронического миелоидного лейкоза.
2. Применение фармацевтической композиции по п. 1, где N-ацетилцистеин представляет собой N-ацетил-L-цистеин, N-ацетил-D-цистеин или их смесь.
3. Применение фармацевтической композиции по п. 1, содержащей по меньшей мере один фармацевтически приемлемый носитель.
4. Применение фармацевтической композиции по п. 3, где носитель представляет собой воду, изотонический раствор, буферный раствор или раствор глицерина в воде до 30%.
| Привалова Л.И | |||
| и т.д | |||
| Пути повышения устойчивости организма к вредному действию наносеребра и нанооксида меди / Гигиена и санитария, Издательство "Медицина", Том 94, N 2, г.2015, стр.31-35 | |||
| WO 2010065329 A2, 10.06.2010 | |||
| WO 2018170405 A1, 20.09.2018. |
Авторы
Даты
2020-05-22—Публикация
2019-04-19—Подача