Область техники, к которой относится изобретение
Настоящее изобретение относится к биодеградируемым имплантатам, предназначенных для установки животным или человеку. Более определенно, объект настоящего изобретения относится к материалам и устройствам, предназначенным для пластики твердой мозговой оболочки при ее травматических и нетравматических повреждениях.
Уровень техники
В настоящее время актуальной проблемой нейрохирургии является пластика твердой мозговой оболочки (далее - ТМО), проводимая вследствие ее травматического или нетравматического повреждения. Травматические повреждения, такие как ятрогенные повреждения, а также посттравматические повреждения ТМО, часто приводят к невозможности герметического закрытия собственной ТМО, а возникшее при этом неплотное соединение оболочек приводит к ликворее. Рубцово-спаечные процессы в месте дефекта имеют следствием плотное сращение оболочки с тканью мозга и эпилептогенным очагам активности в отдаленной перспективе. Нетравматические повреждения ТМО включают, в частности, менингиомы различных локализаций, врожденные пороки, гидроцефалию, локальные атрофии, эрозии костей (при инфекционно-некротических процессах). Наиболее частым показанием для пластики ТМО при нетравматических поражениях является резекция опухоли, декомпрессионная трепанация при аномалии Арнольда-Киари и сирингомиелии. Расширение субдурального пространства при достаточно ригидной ткани твердой мозговой оболочки вынуждает хирурга к поиску дополнительного материала для интеграции в зону расширения. Менингиомы различных локализаций также создают дефекты ткани, предполагающие последующую пластику.
Ликворея является одним из наиболее распространенных и грозных нейрохирургических осложнений, возникающим примерно в одной трети случаев всех нейрохирургических операций, затрагивающих твердую мозговую оболочку. При неадекватном закрытии дефекта ТМО ликворея приводит к различным воспалительным процессам, затрагивающим оболочки мозга и мозговую ткань с последующим присоединением гнойно-воспалительного процесса.
Анализ литературных данных показал, что для пластики ТМО применялись искусственные и аутологичные материалы, такие как фрагменты соединительной ткани, выделенные из различных частей тела пациента (от сухожильного шлема до мышечных фасций и оболочек органов и тканей), а также кадаверные материалы (как человеческие, так и продукты животного происхождения); кроме того, резина, металлические пленки инертных металлов (золото, серебро, платина) и т.п.В настоящее время поиск подходящего материала для закрытия дефектов ТМО все еще является актуальным. Все применяемые ранее материалы приводили к осложнениям не только в отдаленном периоде восстановления, но и в ближайшее послеоперационное время. У аутотрансплантатов, в сравнении с чужеродными трансплантатами, чаще всего наблюдаются ликвореи, асептический менингит и несостоятельность замещения. Ксенотрансплантанты частично решили вопрос нехватки аутологичных заместителей, однако их установка приводят к болезни Крейтцфельдта-Якоба при использовании материалов, полученных из крупного рогатого скота, а также к другим прионным заболеваниям. На сегодняшний день в силу развития регенеративной медицины появились искусственные заменители твердой оболочки на основе синтетических и биологических тканей. Различные скаффолды хорошо показали свою неимуногенность и надежность, снизили процент воспалительных реакций и частоту проблем, вызванных недоступностью большого количества материала.
Ограничением использования синтетических материалов являются их плохая биосовместимость, отсутствие способности к васкуляризации, неизбежная инкапсуляция введенного материала, плотные рубцово-спаечные процессы на границе материал-мозговая ткань и на стыке имплантата с собственной твердой оболочкой.
Так, например, в патенте RU 2436596 С2 описан имплантат для пластики дефектов твердой мозговой оболочки. Этот имплантат выполнен из пространственно-сшитого полимера путем фотополимеризации олигомеров метакрилового ряда. Он представляет собой эластичную прозрачную для света двухслойную пленку, в которой слой, не прилегающий к головному мозгу, сформирован в виде окрашенного рельефного рисунка. Недостатком этого изобретения является то, что метакрилат получают из олигомеров метакрилового ряда, токсичных для организма в процессе биоразложения, и поэтому он не является биосовместимым. Этот материал должен подшиваться механически к твердой мозговой оболочке, что удлиняет процесс оперативного вмешательства и приводит к дополнительной травматизации твердой оболочки нерассасывающимся шовным материалом, что часто осложняется рубцово-спаечным процессом в месте шва.
Из патента RU 2491961 С2 известен другой вариант искусственной ТМО. Этот имплантат представляет собой искусственную ТМО, изготовленную из пряденых слоев при помощи технологии электропрядения; при этом электропряденый слой изготовлен из одного или нескольких гидрофобных полимеров, выбранных из полимера молочной кислоты и поликапролактона. Такое изобретение представляет искусственную твердую мозговую оболочку, обладающую хорошей тканевой совместимостью, антиадгезивностью, возможностью введения лекарственных средств, предотвращению вытекания спинномозговой жидкости во время регенерации собственной твердой мозговой оболочки человека. Как и в предыдущем варианте, основным недостатком данного технического решения является использование синтетических полимеров, обладающих низкой биосовместимостью, поэтому в отдаленных сроках вероятность возникновения спаечных процессов и инкапсуляции материала оказывается весьма высокой.
Искусственные ТМО, приготовленные из коллагена, позволяют принципиально решить обозначенные выше проблемы. Такими коллагеновыми изделиями являются, например, искусственная ТМО DUREPAIR®, искусственная ТМО LYOPLANT®, искусственная ТМО DURAFORM®. Эти препараты уже применяются в клинической практике. Следует отметить, что и эти материалы имеют тот же существенный недостаток - низкую биосовместимость. Примененные способы стерилизации коллагеновых материалов (термическая, газовая или радиационная стерилизация) снижают биосовместимость модифицированного коллагена и повышают его иммуногенность.
Наиболее близким к заявляемой здесь искусственной твердой мозговой оболочке по технической сущности решением является искусственная ТМО Duragen® производства фирмы Integra Life Science (патент US 5997895 А), которая уже применяется в клинической практике. Duragen® представляет собой резорбируемую коллагеновую губку, предназначенную для эффективного предотвращения ликвореи и восстановления ТМО. Duragen® изготавливается из раствора бычьего коллагена, полученного в результате экстракции коллагена в раствор молочной кислоты из коллагенсодержащих тканей быка в присутствии протеолитического фермента (пепсина или фицина). Полученный раствор коллагена быка заливается в специальную форму, замораживается и подвергается лиофилизации. По завершении процесса высушивания раствор коллагена формирует коллагеновую губку. Стоит отметить, что описываемая в данном патенте искусственная ТМО имеет два существенных недостатка, заложенных в технологии ее получения - низкая степень очистки коллагена повышает вероятность иммунных и воспалительных реакций при введении чужеродного материала, а необходимость осуществления дополнительной стерилизации приводит к ухудшению биосовместимости материала. В коммерческом продукте ТМО Duragen® стерилизацию полученной губки проводят путем обработки материала окисью этилена.
Таким образом, остается актуальной потребность в искусственной твердой мозговой оболочке, которая является биосовместимой, неиммуногенной, изготовленной из высокоочищенного коллагена без его химической модификации.
Раскрытие сущности изобретения
Задачей, решаемой в рамках настоящего изобретения, было создание безопасной, биосовместимой, неиммуногенной и прочной искусственной твердой мозговой оболочки с использованием стерильного раствора коллагена, полученного путем экстракции из тканей человека или животных без химической модификации.
В первом варианте осуществления изобретение относится к способу получения искусственной ТМО, представляющей собой коллагеновую губку, включающему следующие стадии:
1) получают коллагеновую губку из стерильного прозрачного водного раствора, содержащего очищенный коллаген, составляющий не менее 96% сухой массы общего белка, молекулы которого в указанном растворе при температуре от +4°С до +25°С содержат не более 4% сухой массы денатурированного коллагена, сохраняющий способность формировать фибриллы и стабильные гидрогели в физиологических условиях, а также 0,1-20 мМ кислоты, поддерживающей значение рН в диапазоне от 2,5 до 3,5;
2) осуществляют компрессию коллагеновой губки, полученной на стадии 1.
Во втором варианте осуществления изобретение относится к искусственной ТМО, представляющей собой коллагеновую губку, полученную способом по первому варианту осуществления изобретения, которая при гидратации в физиологических условиях превращается в коллагеновый гидрогель.
В третьем варианте осуществления настоящее изобретение относится к применению искусственной твердой мозговой оболочки по второму варианту осуществления для пластики твердой мозговой оболочки головного и спинного мозга при травматических и нетравматических повреждениях твердой мозговой оболочки.
Краткое описание чертежей
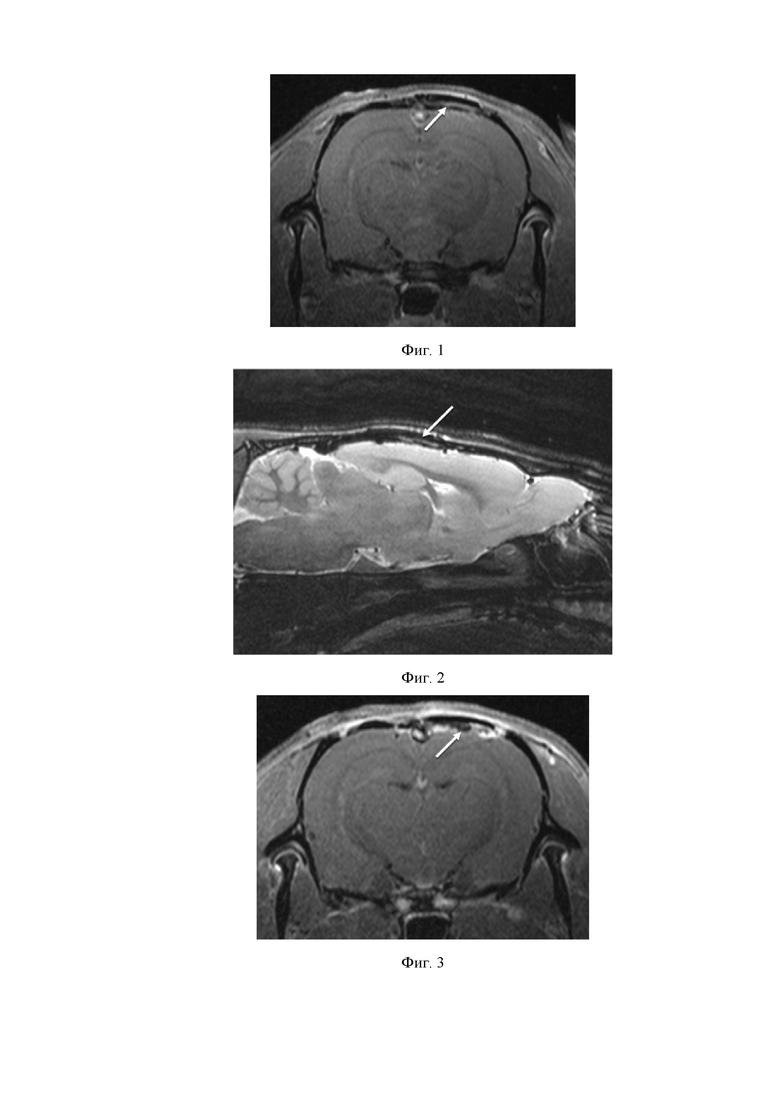
На фиг. 1 и 2 приведены результаты исследования методом MPT 7Т с контрастным усилением крысы, которой имплантировали ТМО на основе коллагена по изобретению, на тридцатые сутки после пластики дефекта твердой мозговой оболочки головного мозга. Белыми стрелками показана искусственная ТМО по изобретению.
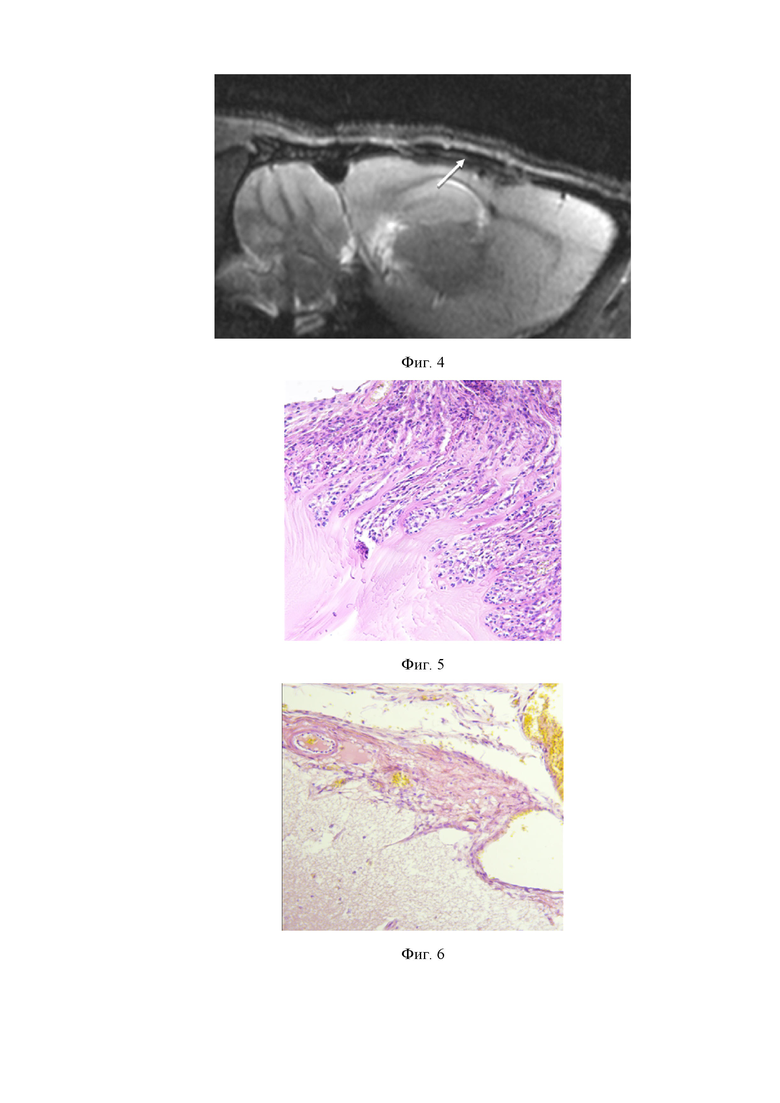
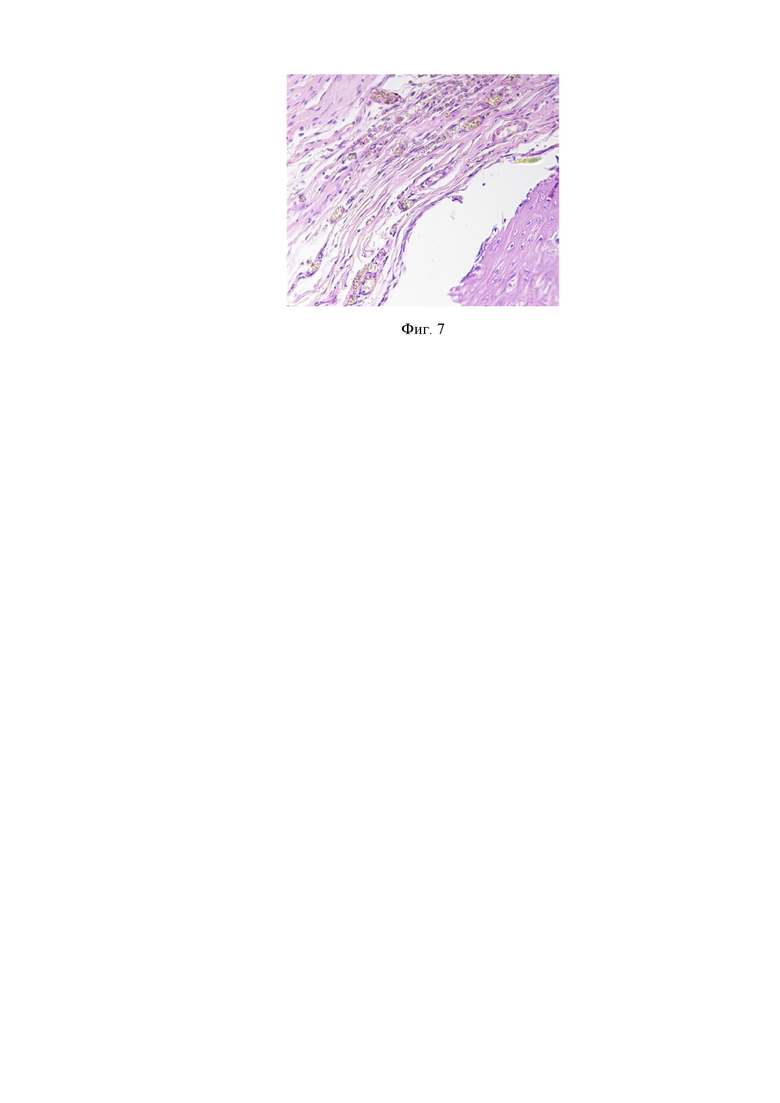
На фиг. 3 и 4 приведены результаты исследования методом MPT 7Т с контрастным усилением крысы, которой имплантировали ТМО DURAGEN®, на 30 сутки после пластики дефекта твердой мозговой оболочки головного мозга. Белыми стрелками показана искусственная ТМО DURAGEN®.
На фиг. 5 проиллюстрированы результаты микроскопического исследования гистологических препаратов в группе 1 животных, которым имплантировали ТМО на основе коллагена по изобретению, на 30 сутки после пластики дефекта твердой мозговой оболочки головного мозга.
На фиг. 6 проиллюстрированы результаты микроскопического исследования гистологических препаратов в группе 2 животных, которым имплантировали ТМО DURAGEN®, на 30 сутки после пластики дефекта твердой мозговой оболочки головного мозга.
На фиг. 7 проиллюстрированы результаты микроскопического исследования гистологических препаратов в группе животных, которым имплантировали ТМО по изобретению, на 30 сутки после пластики дефекта твердой мозговой оболочки спинного мозга.
Осуществление изобретения
В настоящем изобретении, когда для какой-либо величины приводится диапазон возможных значений, подразумевается, что граничные точки этого диапазона также включены в объем настоящего изобретения. Следует понимать, что все поддиапазоны, лежащие в приведенных диапазонах, также включены в объем настоящего изобретения, как если бы они были указаны в явном виде. В случае, когда для какой-либо величины приведены несколько диапазонов возможных значений, все диапазоны, получаемые путем комбинирования различных граничных точек из указанных диапазонов, также включены в настоящее изобретение, как если бы они были указаны в явном виде.
В случае, когда какие-то признаки изобретения раскрыты в настоящем документе для одного варианта осуществления, эти признаки также могут быть использованы и во всех других вариантах осуществления изобретения, при условии, что это не противоречит контексту.
В рамках настоящего изобретения термины в единственном числе охватывают также и соответствующие термины во множественном числе, и наоборот, при условии, что из контекста явно не следует иное.
В настоящем документе выражение «или» следует воспринимать как «и/или», при условии, что это не противоречит контексту, даже несмотря на то, что в некоторых случаях выражение «и/или» может использоваться в явном виде.
За исключением экспериментальной части описания, все численные значения, выражающие какие-либо количества и условия в настоящем изобретении, являются приближенными, и их следует читать, как предваряемые термином «приблизительно» или «около», даже если эти термины и не приводятся в явном виде. Напротив, в экспериментальной части описания все численные величины приведены настолько точно, насколько это возможно, однако следует понимать, что любая экспериментально определенная величина по природе своей несет в себе некоторую погрешность. Таким образом, все численные величины, приведенные в экспериментальной части описания, следует воспринимать с учетом существования указанной экспериментальной погрешности и, по меньшей мере, с учетом количества приведенных значащих цифр и стандартных методик округления.
Как уже было указано выше, настоящее изобретение направлено на получение и использование искусственных твердых мозговых оболочек, представляющих собой коллагеновые губки, которые в физиологических условиях превращаются в коллагеновый гидрогель. Предпочтительно высота такой коллагеновой губки не превышает 0,5 мм, а линейные размеры основания находятся в диапазоне от 30 до 200 мм. В предпочтительном варианте осуществления коллагеновая губка по изобретению по существу имеет вид плоского цилиндра, и, соответственно, высота этого плоского цилиндра (губки) не превышает 0,5 мм, а диаметр оснований цилиндра находится в диапазоне от 30 до 200 мм.
Под «цилиндром» в настоящем изобретении понимается тело, ограниченное по существу цилиндрической поверхностью и двумя по существу параллельными основаниями. Специалисту должно быть понятно, что «плоский цилиндр» включает в себя тела с небольшой высотой, которые также могут быть названы «диск», «лист» или «пленка». Также следует иметь ввиду, что на практике форма цилиндра никогда не будет идеальной, т.е. под цилиндром в целях настоящего изобретения также понимаются тела, по существу имеющие форму цилиндра, но отклоняющиеся от идеальной цилиндрической формы в малозначительных деталях.
Следует отметить, что такая геометрическая форма, как цилиндр, является более удобной для использования хирургом, нежели форма прямоугольного параллелепипеда, которую имеют такие изготовленные из коллагена искусственные ТМО, как DUREPAIR®, LYOPLANT®, DURAFORM® и DURAGEN®, так как в большинстве своем дефекты ТМО имеют круглую или овальную форму.
Следует также отметить, что в нейрохирургической практике не применяются доступы с формированием острых граней на твердой мозговой оболочке. Круглые и полукруглые доступы расширяют видимость операционного поля, натяжение тканей на границе равномерно распределяется по кругу, не приводя к разрывам твердой мозговой оболочки на углах. Тем не менее, все искусственные твердые мозговые оболочки, присутствующие на рынке, имеют прямоугольную формы различных размеров. Последующее закрытие дефекта оболочками прямоугольной формы предполагает формирование из прямоугольника окружности, причем лишний материал после формирования утилизируется в виду невозможности повторной стерилизации. Форма плоского цилиндра позволяет экономить расход коллагена при формировании медицинского изделия и упрощает задачу оперирующему хирургу в придании прямоугольному имплантату округлых форм. Также форма плоского цилиндра лучше укладывается на выпуклую поверхность коры головного мозга без формирования складок на острых концах, как в случае прямоугольной формы.
Основным компонентом коллагеновой губки по изобретению является коллаген I типа. Коллаген I типа в настоящем изобретении может быть получен путем экстракции в раствор из ткани без ферментативной обработки пепсином или другими протеолитическими препаратами или же путем экстракции в раствор из ткани с ферментативной обработкой пепсином или другими протеолитическими препаратами.
Коллаген I типа для использования в настоящем изобретении может быть получен известными методами из различных животных, включая свиней, крыс, коров, людей и т.п.В наиболее предпочтительном варианте в рамках настоящего изобретения коллаген является коллагеном свиней.
Получение губки из водного раствора коллагена может быть осуществлено специалистами в соответствии с методами, известными из уровня техники. Например, искусственная ТМО по изобретению может быть получена способом, включающим стадию заливки, замораживания и лиофилизации стерильного прозрачного водного раствора коллагена, с последующей стадией компрессии полученной коллагеновой губки.
Более конкретно, в одном варианте осуществления искусственная ТМО по изобретению может быть получена способом, включающим следующие стадии:
1) раствор коллагена, содержащий очищенный коллаген, составляющий не менее 96% сухой массы общего белка, молекулы которого в указанном растворе при температуре от +4°С до +25°С содержат не более 4% сухой массы денатурированного коллагена, сохраняющий способность формировать фибриллы и стабильные гидрогели в физиологических условиях, а также 0,1-20 мМ кислоты, поддерживающей значение рН в диапазоне от 2,5 до 3,5, заливают в форму, замораживают и затем замороженный раствор коллагена высушивают из замороженного состояния (лиофилизируют);
2) осуществляют компрессию коллагеновой губки, полученной на стадии 1.
Отличительной особенностью настоящего изобретения, обеспечивающей возможность достижения целевых свойств и преимуществ искусственной твердой мозговой оболочки, является использование особенного высокоочищенного стерильного прозрачного водного раствора коллагена. Этот водный раствор коллагена содержит очищенный коллаген, составляющий не менее 96% сухой массы общего белка, молекулы которого в указанном растворе при температуре от +4°С до +25°С содержат не более 4% сухой массы денатурированного коллагена, сохраняющий способность формировать фибриллы и стабильные гидрогели в физиологических условиях, а также 0,1-20 мМ кислоты, поддерживающей значение рН в диапазоне от 2,5 до 3,5.
Такой раствор коллагена может быть получен способом, описанным ранее в заявке на выдачу патента РФ на изобретение №2019106356 от 06.03.2019 и включающим пять различных этапов для удаления вирусов, бактерий и пирогенных примесей, снижения риска иммунного ответа и реакции на инородное тело. Использование высокоочищенного стерильного прозрачного водного раствора коллагена, полученного по методу описанному в заявке на выдачу патента РФ на изобретение №2019106356 от 06.03.2019, при соблюдении требований асептического производства медицинских изделий позволяет изготавливать искусственную твердую мозговую оболочку без необходимости в финишной стерилизации (например, термической, газовой или радиационной), которая повышает риск иммунного ответа и реакции на инородное тело.
Для наглядности ниже приводится краткое описание способа получения стерильного прозрачного концентрированного раствора коллагена согласно заявке №2019106356.
Способ получения раствора коллагена, подходящего для использования в настоящем изобретении, включает несколько этапов, выполняемых в заданной последовательности:
1) экстракция коллаген-содержащей ткани, такой как сухожилия, плацента млекопитающих животных, таких как бык, свинья, крыса или человек, в раствор разбавленной (например, не более 0,5 М) органической кислоты после тщательной отмывки от белковых неколлагеновых примесей с использованием щелочных или нейтральных водно-солевых растворов (например, дистиллированная вода, физиологический раствор, 0,5М раствор Na2HPO4) и от примесных белков, гликопротеинов, жиросодержащих агрегатов с использованием органических растворителей (например, ацетон, этанол, ацетонитрил); или, в альтернативном варианте, экстракция коллаген-содержащей ткани, таких как сухожилия, плацента млекопитающих животных, таких как бык, свинья, крыса и человек, в раствор разбавленной (не более 0,5М) органической кислоты после тщательной отмывки от белковых неколлагеновых примесей с использованием щелочных или нейтральных водно-солевых растворов (например, дистиллированная вода, физиологический раствор, 0,5М раствор Na2HPO4) и от примесных белков, гликопротеинов, жиросодержащих агрегатов с использованием органических растворителей (например, ацетон, этанол, ацетонитрил), включающая обработку указанной ткани протеолитическими ферментами, отщепляющими только глобулярные телопептиды (например, пепсин).
2) многократная (не менее 3 раз) очистка кислого водно-солевого экстракта от потенциально иммуногенных макромолекул путем избирательного осаждения коллагена высокими концентрациями хлорида натрия (предпочтительно до 3М) при низкой температуре раствора (предпочтительно от +4°С до +10°С);
3) Очистка кислого водно-солевого экстракта от оставшихся примесей потенциально иммуногенных макромолекул методом адсорбции оставшихся примесей на ДЭАЭ-целлюлозе;
4) Очистка от пирогенных примесей методом адсорбции липосахаридов на аффинном сорбенте (например, с иммобилизованным полимиксином (Affi-Prep®) или специфичными к ЛПС антителами);
5) Очистка от примесей обычных и спорообразующих микроорганизмов, а также надмолекулярных агрегатов коллагена методом микрофильтрации кислых растворов коллагена через одну или более мембран с диаметром пор 0,22-0,45 мкм;
6) Доведение раствора коллагена до требуемой концентрации в нем белка-коллагена, молекулы которого сохраняют структуру тройной спирали и имеют молекулярную массу не менее 300 кДа, одним из известных методов: ультрафильтрация, упаривание, лиофилизация и растворение, или абсорбция воды нерастворимыми гидрофильными полимерами.
Общая концентрация коллагена в водном растворе коллагена, используемом в настоящем изобретении, может быть подобрана специалистом в данной области техники, но обычно она лежит в диапазоне от 5 до 15 мг/мл, наиболее предпочтительно - 10 мг/мл.
Получение губки из водного раствора коллагена может быть осуществлено специалистами согласно известным методикам.
В одном варианте осуществления для формирования губки необходимый объем стерильного прозрачного раствора коллагена аккуратно, избегая появления пузырьков воздуха, добавляют в форму (предпочтительно имеющую по существу цилиндрическую форму). Форму, содержащую стерильный раствор коллагена, замораживают при -40°С и, после полной заморозки, подвергают лиофилизации с сохранением асептических условий. В предпочтительном варианте осуществления толщина слоя раствора в чаше не должна превышать 1 см.
Полученную коллагеновую губку (предпочтительно имеющую толщину не более 1 см), извлекают из формы и подвергают пластической компрессии путем приложения к основаниям губки постоянной нагрузки. В предпочтительном варианте осуществления нагрузку 5-20 кг, предпочтительно 10 кг, прикладывают на протяжении 30 мин. По окончании процесса пластической компрессии толщина полученной коллагеновой губки предпочтительно находится в диапазоне от 0,3 мм до 0,5 мм.
В предпочтительном варианте осуществления искусственной твердой мозговой оболочки по изобретению плотность коллагена I типа в коллагеновой губке по изобретению после компрессии (т.е. в искусственной ТМО) находится в диапазоне от 0,03 мг/мм до 0,2 мг/мм, наиболее предпочтительно около 0,1 мг/мм.
Искусственные твердые мозговые оболочки по изобретению могут быть выполнены в любой подходящей форме, но предпочтительно они по существу имеют вид плоских цилиндров различного диаметра.
Искусственные твердые мозговые оболочки по изобретению могут применяться при таких нозологических заболеваниях, как ятрогенные повреждения твердой мозговой оболочки, посттравматические повреждения с последующей декомпрессивной краниотомией, проникающие посттравматические повреждения с повреждением целостности твердой мозговой оболочки без возможности закрытия дефекта, при операциях по поводу конвекситальных менингиом различной локализации, при декомпрессиях задней черепной ямки с расширением цистернального пространства, при посттравматических повреждениях твердой мозговой оболочки спинного мозга, ятрогенных повреждениях, связанных с операциями на спинном мозге, при пластики менингоцеле и менингомиелоцеле у детей с врожденной патологией и т.д.
Применение искусственной твердой мозговой оболочки, полученной в соответствии с настоящим изобретением, может быть осуществлено специалистом в рассматриваемой области техники согласно известным методикам. В частности, но без ограничения, искусственная твердая мозговая оболочка по изобретению может быть использована для пластики дефекта твердой мозговой оболочки человека или животного при травматических и нетравматических повреждениях. Такое использование может быть осуществлено следующим образом:
- под известный размер дефекта вырезается искусственная твердая мозговая оболочка в негидратированном состоянии, причем размер оболочки рассчитывается с учетом ее захода за край собственной твердой мозговой оболочки на 1-3 см со всех сторон;
- проводится орошение краев собственной твердой мозговой оболочки физиологическим раствором или любым другим раствором с нейтральной средой, после чего апликационно, без применения шовного материала и клеевых веществ, оболочка фиксируется на месте дефекта, причем материал по изобретению не требует предварительного вымачивания;
- выполняется стандартное послойное закрытие раны.
Таким образом, в предпочтительном варианте осуществления применение ТМО по изобретению включает в себя наложение заранее изготовленной по форме дефекта искусственной твердой мозговой оболочки с заходом на 1-3 см, предпочтительно на 2 см (значения приведены для взрослого человека, при необходимости могут быть пересчитаны сообразно масштабу), за край дефекта, что обеспечивает защиту и герметичность места имплантации.
Следует более подробно остановиться на различиях между ТМО по изобретению и известным из уровня техники ближайшим аналогом - продуктами линейки DURAGEN®, описанными в US 5997895 А.
В целом, процесс получения коллагеновых губок, описанный в документе US 5997895 и используемый в ТМО DURAGEN, существенно отличен от использованного в настоящем изобретении способа получения ТМО. Более конкретно, в US 5997895 используется совершенно иной метод получения раствора коллагена, чем используемый в настоящем изобретении способ по заявке №2019106356, и, как следствие, иная коллагеновая губка, что приводит к существенным отличиям от настоящего изобретения. Более детальное сравнение способа по настоящему изобретению от способа из US 5997895 приводится ниже:
1) В документе US 5997895 первой стадией в процессе получения водного раствора коллагена является механическая или ручная очистка и отмывка источника коллагена типа I, от жира, связок и другого постороннего материала, после чего осуществляют измельчение источника коллагена типа I, обычно путем разрезания или перемалывания (строки 3-7 в колонке 4 документа US 5997895).
Напротив, в способе согласно заявке №2019106356 первой стадией в процессе получения раствора коллагена является экстракция коллаген-содержащей ткани, такой как сухожилия, плацента млекопитающих животных, таких как бык, свинья, крыса или человек, в раствор разбавленной (например, не более 0,5 М) органической кислоты после тщательной отмывки от белковых неколлагеновых примесей с использованием щелочных или нейтральных водно-солевых растворов (например, дистиллированная вода, физиологический раствор, 0,5М раствор Na2HPO4) и от примесных белков, гликопротеинов, жиросодержащих агрегатов с использованием органических растворителей (например, ацетон, этанол, ацетонитрил); или, в альтернативном варианте, экстракция коллаген-содержащей ткани, таких как сухожилия, плацента млекопитающих животных, таких как бык, свинья, крыса и человек, в раствор разбавленной (например, не более 0,5М) органической кислоты после тщательной отмывки от белковых неколлагеновых примесей с использованием щелочных или нейтральных водно-солевых растворов (например, дистиллированная вода, физиологический раствор, 0,5М раствор Na2HPO4) и от примесных белков, гликопротеинов, жиросодержащих агрегатов с использованием органических растворителей (например, ацетон, этанол, ацетонитрил), включающая обработку указанной ткани протеолитическими ферментами, отщепляющими только глобулярные телопептиды (например, пепсин).
Таким образом, в US 5997895 исходным материалом является очищенный и измельченный материал, служащий источником коллагена, а в настоящем изобретении исходным материалом является экстракт, полученный из материала, служащего источником коллагена.
2) На второй стадии в документе US 5997895 осуществляют обработку коллагенсодержащей ткани протеолитическим ферментом (таким, как фицин, пепсин и тому подобное) с целью удаления эластина и неколлагеновых примесей, потенциально иммуногенных, а также с целью набухания материала вследствие удаления эластина; инактивация фермента; отмывка коллаген-содержащего материала от остаточного фермента и неколлагеновых примесей (строки 8-28 в колонке 4 документа US 5997895).
Второй стадией в процессе получения водного раствора коллагена по заявке №2019106356 является многократная (не менее 3 раз) очистка кислого водно-солевого экстракта от потенциально иммуногенных макромолекул путем избирательного осаждения коллагена высокими концентрациями хлорида натрия (предпочтительно до 3М) при низкой температуре раствора (от +4°С до +10°С).
3) На третьей стадии в документе US 5997895 осуществляют защелачивание коллаген-содержащего материала (предпочтительно с использованием водного раствора, содержащего 5% NaOH и 20% Na2HPO4) до значения рН 13-14 при температуре от 25 до 30°С на протяжении от 35 до 48 часов с целью удаления оставшихся жиров и гликопротеинов; нейтрализацию такого коллаген-содержащего материала кислотой; промывку нейтрализованного материала (строки 29-38 в колонке 4 документа US 5997895).
На третьей стадии в процессе получения водного раствора коллагена по заявке №2019106356 осуществляется очистка кислого водно-солевого экстракта от оставшихся примесей потенциально иммуногенных макромолекул методом адсорбции на ДЭАЭ-целлюлозе; очистка от пирогенных примесей методом адсорбции липосахаридов на аффинном сорбенте, например, с иммобилизованным полимиксином или специфичными к ЛПС антителами.
4) На четвертой стадии в документе US 5997895 осуществляют закисление коллаген-содержащего материала до рН 2-3 для дальнейшего набухания материала (предпочтительной кислотой является уксусная, соляная, молочная или т.п.), при этом кислота не должна провоцировать формирование сшивок между молекулами коллагена; гомогенизацию коллагенсодержащего материала с использованием стандартным методов; отделение нерастворенной ткани из гомогената путем фильтрации (используется грубая фильтрация на сетке из нержавеющей стали с ячейками 100 меш). Полученная отфильтрованная взвесь нерастворенного коллагена затем используется для получения продукта ТМО (см. строки 46-53 в колонке 4 US 5997895).
На четвертой стадии в процессе получения водного раствора коллагена по заявке №2019106356 осуществляют очистку от примесей обычных и спорообразующих микроорганизмов, а также надмолекулярных агрегатов коллагена методом микрофильтрации кислых растворов коллагена через одну или более мембран с диаметром пор 0,22-0,45 мкм; затем раствор коллагена доводят до требуемой для применения концентрации.
Таким образом, в документе US 5997895, фактически описывается использование очищенной смеси «коллагеновых фибрилл», которые, по сути, представляет собой мелко диспергированные куски коллаген-содержащей ткани, в то время как в настоящем изобретении используется прозрачный водный раствор, содержащий очищенный коллаген, составляющий не менее 96% сухой массы общего белка, молекулы которого в указанном растворе при температуре от +4°С до +25°С содержат не более 4% сухой массы денатурированного коллагена, сохраняющий способность формировать фибриллы и стабильные гидрогели в физиологических условиях, а также 0,1-20 мМ кислоты, поддерживающей значение рН в диапазоне от 2,5 до 3,5.
Хотя это не сказано в документе US 5997895, при производстве ТМО Duragen также проводят обработку материала коллагена окисью этилена с целью стерилизации материала, что вызвано как раз особенностями способа получения, описанного в US 5997895 и большим количеством возможных загрязнителей.
Напротив, поскольку в настоящем изобретении используются не дисперсия коллаген-содержащих тканей, а тщательно очищенные экстракты из коллаген-содержащих тканей, финишная стерилизация ТМО по изобретению не является необходимой при условии сохранения асептических условий производства.
Далее в описании более подробно описаны варианты осуществления изобретения, способа изготовления искусственной твердой мозговой оболочки и ее применения. Приведенные примеры являются иллюстративными и не должны восприниматься, как основание для ограничения притязаний по изобретению.
Пример 1. Способ изготовления искусственной твердой мозговой оболочки.
Для изготовления искусственной твердой мозговой оболочки, в которой плотность коллагена составляет 0,1 мг/мм3, был использован стерильный прозрачный водный раствор, содержащий 10 мг/мл коллагена свиньи I типа, полученный согласно заявке на патент РФ на изобретение №2019106356, как раскрыто выше в настоящем изобретении. Для формирования коллагеновой губки цилиндрической формы, площадь оснований которой составляет приблизительно 60 см2, а высота которой составляет 0,5 см, 30 мл стерильного прозрачного раствора коллагена аккуратно, избегая появления пузырьков воздуха, добавляют в цилиндрическую чашу диаметром 87 мм. Далее чашу, содержащую стерильный раствор коллагена, замораживают при -40°С и после полной заморозки подвергают лиофилизации с сохранением асептических условий.
Полученную коллагеновую губку, имеющую толщину 0,5 см и диаметр оснований 87 мм, извлекают из цилиндрической формы и подвергают пластической компрессии путем приложения к основаниям губки постоянной нагрузки в 10 кг на протяжении 30 мин. По окончании процесса пластической компрессии толщина полученной коллагеновой губки была равна 0,5 мм, а диаметр оснований диаметр оснований - 87 мм.
Пример 2. Влияние плотности коллагена в искусственной ТМО на скорость ее биорезорбции in vivo.
Для успешного восстановления поврежденной ТМО необходимо, чтобы биорезорбция искусственной ТМО проходила параллельно с процессом образования новой ткани. При пластике участка естественной ТМО с площадью поверхности 1 см2 с использованием искусственной ТМО полная биорезорбция искусственной ТМО с замещением собственными тканями должна проходить примерно за 2 недели. В соответствии с методом, описанном в примере 1, были приготовлены образцы искусственной ТМО с различной плотностью коллагена. Эксперимент проводили на 60 крысах-самцах линии Wistar. Производили дугообразный разрез кожно-мышечного слоя в правой лобно-теменной области. Сформированный лоскут отводили кпереди, обнажая теменную и лобную кости. Надкостница отсепаровывалась. В области теменной кости, отступив на 0,5 см от сагиттального и венечного шва, производилось наложение трепанационного отверстия диаметром 0,8 см. С помощью элеватора, с постепенным отслоением твердой мозговой оболочки от внутренней поверхности кости, кость удаляли и помещали в физиологический раствор. Под контролем микроскопа вскрывали твердую мозговую оболочку с диаметром 0,5 см. Вырезали искусственную твердую мозговую оболочку (в негидратированном состоянии) по форме дефекта так, чтобы ее края заходили на 0,1-0,2 см за край дефекта собственной мозговой оболочки. Внутреннюю сторону оболочки смачивали физиологическим раствором. Производили аппликацию искусственной твердой мозговой оболочки. Костный лоскут возвращали в область дефекта. Рану послойно ушивали.
На сроке в 1 неделю после операции и 2 недели после операции выводили по 5 крыс из группы. Извлекали участок ТМО, на котором ранее проводилась операция для иммуно-гистологического исследования с использованием антител кролика к коллагену свиньи I типа (RAP С13, ООО фирмы «Имтек», Россия). Связавшиеся с коллагеном свиньи антитела выявляли с использованием конъюгата антител козы к иммуноглобулинам кролика с пероксидазой хрена (P-GAR Iss, ООО фирмы «Имтек», Россия). При отсутствии «сигнала» от вторичных антител в образце делали вывод о полной биорезорбции имплантированного материала. Как видно из результатов, представленных в таблице 1, с точки зрения скорости биорезорбции материала оптимальная плотность коллагена в искусственной ТМО находилась в диапазоне от 0,03 мг/мм3 до 0,2 мг/мм3, наиболее предпочтительно около 0,1 мг/мм3.

Пример 3. Пластика дефекта твердой мозговой оболочки головного мозга крысы с использованием искусственной ТМО по изобретению, сравнение с искусственной ТМО DURAGEN®.
После обеспечения стандартного доступа к твердой мозговой оболочке крысы под контролем микроскопа по аналогии с Примером 2 накладывали дефект диаметром 0,5 см. По форме дефекта вырезали искусственную ТМО на основе коллагена в негидратированном состоянии (группа 1) и искусственную ТМО DURAGEN® (группа 2) так, чтобы их края заходили на 0,1-0,2 см за край дефекта собственной мозговой оболочки. Внутреннюю сторону оболочки смачивали физиологическим раствором. Осуществляли аппликацию искусственной твердой мозговой оболочки. Костный лоскут возвращали в область дефекта, рану послойно ушивали.
В послеоперационном периоде осложнений выявлено не было. Животные из обеих групп пребывали в удовлетворительном состоянии, прибавляли в весе и росте. Рана зажила первичным натяжением. За период наблюдения ликвореи и подкожного скопления ликвора не наблюдалось. Из инструментальных методов исследования на 30 сутки после имплантации проводилось исследование методом магнитно-резонансной томографии (поле 7Т) с контрастным усилением (Фиг. 1-4). Искусственная ТМО на основе коллагена по изобретению (группа 1) обнаруживалась в области дефекта, смещения не было. Оболочка накапливала контраст. Воспалительных изменений и отека ткани на 30 сутки в области дефекта по данным МРТ не наблюдалось. Искусственная ТМО DURAGEN (группа 2) находилась в области дефекта, смещения не было. На границе с тканью головного мозга различимой ликвороциркуляции не наблюдали. В проекции имплантата были обнаружены множественные кисты. Накопление контраста не равномерно, более интенсивно на периферии изделия.
На гистологических препаратах в группе 1 (Фиг. 5) на тридцатые сутки в области дефекта микроскопически обнаруживали сохранившуюся частично фрагментированную коллагеновую мембрану с образованием соединительнотканной капсулы и диффузным прорастанием ее внутреннего слоя в межфрагментарные пространства. Что касается клеточного состава, в поле зрения отмечалась плазмо-лимфоклеточная инфильтрация с преобладанием зрелых клеток фибробластического ряда. Спаек с подлежащими тканями головного мозга не наблюдалось.
На гистологических препаратах в группе 2 (Фиг. 6) на тридцатые сутки в области повреждения микроскопически наблюдали фрагментирование мембраны и заполнение межфрагментного пространства рыхлой волокнистой соединительной тканью. Новообразованные сосуды расширенные. Локально наблюдали развитие спаечного процесса и единичные кисты - тонкие коллагеновые волокна врастали в подлежащую нервную ткань.
Таким образом, можно сделать вывод, что настоящее изобретение обеспечивает возможность производства искусственной ТМО, характеризующейся более высокой биосовместимостью по сравнению с продуктом линейки DURAGEN®.
Пример 4. Пластика дефекта твердой мозговой оболочки спинного мозга на модели прооперированной крысы.
После обеспечения стандартного доступа на уровне сегментов L3-L5, как описано в патенте RU 2541828 С1, производили вскрытие твердой мозговой оболочки с размерами 0,3×0,8 см. Вырезали искусственную твердую мозговую оболочку по изобретению в негидратированном состоянии по форме дефекта так, чтобы ее края заходили на 0,1-0,2 см за край дефекта собственной мозговой оболочки. Перед аппликацией искусственной твердой мозговой оболочки ее внутреннюю поверхность смачивали физиологическим раствором. Рану послойно ушивали.
В послеоперационном периоде осложнений не наблюдалось. Рана зажила первичным натяжением без патологического отделяемого. Неврологического выпадения не наблюдалось, крыса прибавляла в весе и росте. Оценку неврологического состояния животного проводили следующими методами: тест Гарсия, тест «открытое поле».
На гистологических препаратах (Фиг. 7) на тридцатые сутки в области повреждения макроскопически не обнаруживали видимых патологий. Микроскопически на месте имплантации мембраны наблюдали хорошо сформированную соединительнотканную капсулу, состоящую из зрелых коллагеновых волокон. Волокна строго ориентированы, межволоконные промежутки невелики. Что касается клеточного состава, в поле зрения отмечалось большое количество зрелых клеток фибробластического ряда. Спаек с подлежащими тканями спинного мозга не наблюдали.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ коррекции краниосиностоза при недостаточной толщине костей черепа | 2023 |
|
RU2815263C1 |
| ИМПЛАНТИРУЕМАЯ НЕЙРОЭНДОПРОТЕЗНАЯ СИСТЕМА, СПОСОБ ЕЕ ПОЛУЧЕНИЯ И СПОСОБ ПРОВЕДЕНИЯ РЕКОНСТРУКТИВНОЙ НЕЙРОХИРУРГИЧЕСКОЙ ОПЕРАЦИИ | 2008 |
|
RU2394593C2 |
| СПОСОБ ПЛАСТИКИ КОСТНОГО ДЕФЕКТА ОСНОВАНИЯ ЧЕРЕПА | 2019 |
|
RU2722406C1 |
| ИМПЛАНТАТ ДЛЯ ПЛАСТИКИ ДЕФЕКТОВ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКИ | 2009 |
|
RU2436596C2 |
| УНИВЕРСАЛЬНЫЙ ГЕТЕРОГЕННЫЙ КОЛЛАГЕНОВЫЙ МАТРИКС ДЛЯ ИМПЛАНТАЦИИ И СПОСОБ ЕГО ПОЛУЧЕНИЯ | 2003 |
|
RU2249462C1 |
| Способ пластики дефекта твёрдой мозговой оболочки и герметизации субдурального пространства в области костного дефекта свода черепа | 2018 |
|
RU2701910C1 |
| КОСТНЫЙ МАТЕРИАЛ И КОЛЛАГЕНОВАЯ КОМПОЗИЦИЯ ДЛЯ ВОССТАНОВЛЕНИЯ ПОВРЕЖДЕННЫХ СУСТАВОВ | 2001 |
|
RU2292858C2 |
| СПОСОБ ПЛАСТИКИ КОСТНЫХ ДЕФЕКТОВ ОСНОВАНИЯ ЧЕРЕПА | 2015 |
|
RU2598457C1 |
| РЕЗОРБИРУЕМАЯ СШИТАЯ ФОРМОСТАБИЛЬНАЯ МЕМБРАНА | 2016 |
|
RU2733387C2 |
| СПОСОБ ПОЛУЧЕНИЯ КОЛЛАГЕНОВЫХ ИМПЛАНТАТОВ | 2008 |
|
RU2360690C1 |
Группа изобретений относится к медицине и касается способа получения искусственной твердой мозговой оболочки, включающего стадии получения коллагеновой губки из стерильного прозрачного водного раствора коллагена, осуществления компрессии коллагеновой губки с получением искусственной твердой мозговой оболочки. Группа изобретений также касается искусственной твердой мозговой оболочки, полученной указанным способом; применения указанной искусственной твердой мозговой оболочки для пластики твердой мозговой оболочки головного или спинного мозга при травматических и/или нетравматических повреждениях твердой мозговой оболочки. Группа изобретений обеспечивает пластику твердой мозговой оболочки головного или спинного мозга. 3 н. и 9 з.п. ф-лы, 4 пр., 7 ил., 1 табл.
1. Способ получения искусственной твердой мозговой оболочки, включающий следующие стадии:
а) получают коллагеновую губку из стерильного прозрачного водного раствора коллагена, содержащего очищенный коллаген, составляющий не менее 96% сухой массы общего белка, молекулы которого в указанном растворе при температуре от +4°С до +25°С содержат не более 4% сухой массы денатурированного коллагена, сохраняющий способность формировать фибриллы и стабильные гидрогели в физиологических условиях, а также 0,1-20 мМ кислоты, поддерживающей значение рН в диапазоне от 2,5 до 3,5;
б) осуществляют компрессию коллагеновой губки, полученной на стадии а), с получением искусственной твердой мозговой оболочки.
2. Способ по п. 1, в котором коллаген представляет собой коллаген типа I, наиболее предпочтительно коллаген свиньи I типа.
3. Способ по п. 1 или 2, в котором получение коллагеновой губки осуществляют путем заливки необходимого объема стерильного прозрачного раствора коллагена в форму с последующими замораживанием, предпочтительно до -40°С, и лиофилизацией с сохранением асептических условий.
4. Способ по любому из пп. 1-3, в котором форма для получения коллагеновой губки имеет линейные размеры основания в диапазоне от 30 до 200 мм, предпочтительно является по существу цилиндрической с диаметром основания в диапазоне от 30 до 200 мм.
5. Искусственная твердая мозговая оболочка, полученная способом по любому из пп. 1-4.
6. Искусственная твердая мозговая оболочка по п. 5, в которой коллаген является коллагеном I типа, наиболее предпочтительно коллагеном свиньи I типа.
7. Искусственная твердая мозговая оболочка по любому из пп. 5, 6, в которой плотность коллагена I типа находится в диапазоне от 0,03 мг/мм до 0,2 мг/мм, предпочтительно около 0,1 мг/мм.
8. Искусственная твердая мозговая оболочка по любому из пп. 5-7, высота которой не превышает 0,5 мм, а линейные размеры основания лежат в диапазоне от 30 до 200 мм, где искусственная твердая мозговая оболочка предпочтительно по существу имеет форму цилиндра с высотой не более 0,5 мм, диаметр оснований которого находится в диапазоне от 30 до 200 мм.
9. Применение искусственной твердой мозговой оболочки по любому из пп. 5-8 для пластики твердой мозговой оболочки головного и/или спинного мозга при травматических и/или нетравматических повреждениях твердой мозговой оболочки.
10. Применение по п. 9, в котором искусственная твердая мозговая оболочка применяется для пластики твердой мозговой оболочки головного и/или спинного мозга у человека.
11. Применение по п. 10, в котором размер искусственной твердой мозговой оболочки рассчитывается с учетом ее захода за край собственной твердой мозговой оболочки на 1-3 см, предпочтительно на 2 см, со всех сторон.
12. Применение по любому из пп. 9-11, в котором травматические и/или нетравматические повреждения твердой мозговой оболочки выбраны из следующих: ятрогенные повреждения твердой мозговой оболочки, посттравматические повреждения с последующей декомпрессивной краниотомией, проникающие посттравматические повреждения с повреждением целостности твердой мозговой оболочки без возможности закрытия дефекта, операции по поводу конвекситальных менингиом различной локализации, декомпрессии задней черепной ямки с расширением цистернального пространства, посттравматические повреждения твердой мозговой оболочки спинного мозга, ятрогенные повреждения, связанные с операциями на спинном мозге, менингоцеле и менингомиелоцеле у детей с врожденной патологией.
| ИСКУССТВЕННАЯ ТВЕРДАЯ МОЗГОВАЯ ОБОЛОЧКА И СПОСОБ ЕЕ ПРОИЗВОДСТВА | 2010 |
|
RU2491961C2 |
| RU 89374 U1, 10.12.2009 | |||
| EP 0230672 А3, 05.08.1987 | |||
| ДАНИЛОВА Д.А | |||
| и др | |||
| МАТЕРИАЛЫ ДЛЯ ПЛАСТИКИ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКИ: ИСТОРИЯ И СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ (ОБЗОР) | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| Кран машиниста для автоматических тормозов с сжатым воздухом | 1921 |
|
SU194A1 |
| GOLDSCHMIDT E., et al., A New Model for Dura Mater Healing: Human Dural Fibroblast Culture | |||
Авторы
Даты
2020-06-17—Публикация
2020-02-12—Подача