Изобретение относится к медицине, а именно к нейрохирургии и может быть применено при замещении костных дефектов черепа с атрофией и/или Рубцовыми изменениями височной мышцы, а именно для предотвращения развития косметического дефекта в области посттрепанационного дефекта.
Решение проблемы реконструктивной хирургии дефектов костей черепа, а в частности при косметических дефектах в результате грубых атрофических процессов височной мышцы, является актуальной задачей в медицине. Краниоэктомии выполняемые при различной патологии центральной нервной системы являются причиной формирования дефектов костей черепа, в том числе дефектов, локализующихся в области височной кости и местах крепления височной мышцы. При выполнении резекционной трепанации в вышеуказанной области производится скелетирование височной кости путем отделения от нее височной мышцы, что ведет к ее выраженной травматизации. После окончания операции височная мышца в сокращенном состоянии не фиксируется к костям черепа, а просто укладывается в зону дефекта. В последующем височная мышца перерождается рубцовой тканью, атрофируется и у больного в зоне дефекта височной кости развивается косметический дефект - выраженная асимметрия черепа в виде западения мягких тканей, распространяющийся в подскуловую область.
Известен имплантат и способ его изготовления, применяемые при закрытии дефектов костей черепа акриловыми пластмассами или перфорированными металлическими пластинами (Патент RU 2133113, US Pat 5814048).
Изготовление имплантата происходит во время операции в соответствии с опытом хирурга, что далеко не всегда приводит к получению имплантата, обеспечивающего полноценное исправление косметического дефекта, так как не учитывается степень атрофии височной мышцы и кривизны конвекситальной поверхности черепа. Интраоперационное изготовление имплантата увеличивает срок проводимого оперативного вмешательства и значительно повышает риск инфицирования области хирургического вмешательства, что в последующем может привести к удалению имплантата.
Наиболее близкими к заявляемым, являются имплантат и способ его изготовления при коррекции косметического дефекта в височной области для восстановления симметрии головы и получения хорошего косметического эффекта, описанный в статье Gordon С.R., Yaremchuk М. J. Temporal augmentation with methyl methacrylate //Aesthetic surgery journal. - 2011. - T. 31.- №. 7.-C. 827-833.
Формирование имплантата в виде криволинейной пластины происходит также интраоперационно. В проекции косметического дефекта, выражающегося в западении мягких тканей над зоной атрофии височной мышцы послойно на височную кость укладывается композит из метилметакрилата. После укладки, композиту дают сформироваться, после чего производится его фиксация к ранее наложенным отверстиям в височной кости.
Авторами предлагается использование имплантата, состоящего из биосовместимого материала, которым является полимерный акриловый композит - метилметакрилат. После введения пациента в наркоз, выполняется разрез мягких тканей в височной области в предполагаемом месте установки имплантата. После чего происходит скелетирование височной кости и в ней выполняют отверстия для фиксации имплантата. Далее происходит формирование имплантата. Затем на уложенный композит накладывают кожно-аппоневротический лоскут для визуальной (внешней) оценки исправления косметического дефекта и выполняют послойное ушивание раны.
Главными недостатками данного имплантата и способа его изготовления является невозможность их использования при обширном дефекте черепа, а только при небольшом косметическом дефекте мягких тканей, выражающемся в их западении в зоне атрофии височной мышцы. Формирование небольшого по объему имплантата происходит во время операции и зависит от опыта хирурга. Использование такого имплантата может приводить к грубой погрешности при восстановлении симметрии черепа и мягких тканей в зоне оперативного вмешательства, а также не ликвидирует полностью имеющийся косметический дефект, и не приводит к достижению желаемого результата. Высокая экзотермическая реакция и адсорбция токсических продуктов распада, присущая всем акриловым композитам, вызывает в некоторых случаях реакцию отторжения имплантата, а так же ограничивает использование таких конструкций у больных с истонченной и рубцово-измененной кожей в связи с высокими рисками прогрессирования атрофии мягких тканей в области установленного имплантата. Нередко для исправления новых косметических дефектов проводятся реоперации.
Задача (технический результат) предлагаемого изобретения заключается в создании способа изготовления имплантата для замещения дефектов костей черепа при грубых косметических дефектах в височной области и имплантат для его реализации, свободных от описанных выше недостатков.
Поставленная задача решается тем, что способ изготовления имплантата для замещения дефектов костей черепа при косметических дефектах (дефицитах) в височной области, включающий в себя изготовление имплантата в виде криволинейной пластины. Согласно предлагаемому изобретению предварительно проводят мультисрезовую компьютерную томографию головы, данные мультисрезовой компьютерной томографии экспортируют в программу для построения трехмерной модели и создают объемную модель черепа больного и виртуальный имплантат для закрытия имеющегося дефекта костей черепа больного. По данным мультисрезовой компьютерной томографии определяют разницу толщины здоровой и атрофичной височных мышц. Затем криволинейность виртуального имплантата увеличивают на величину разницы толщины здоровой и атрофичной височных мышц, после чего изготавливают имплантат методом DMLS печати из порошкового титана, обрабатывают и стерилизуют полученный имплантат.
Поставленная задача решается тем, что имплантат для замещения дефектов костей черепа при косметических дефектах (дефицитах) в височной области выполнен в виде криволинейной пластины. Криволинейность пластины соответствует анатомическим особенностям строения черепа конкретного пациента, а в области предполагаемой проекции височной мышцы криволинейность пластины увеличена на величину разницы в толщине здоровой и атрофичной височной мышцы, по краям пластины выполнены отверстия для винтовой фиксации к краям костного дефекта, причем, диаметр отверстий соответствует диаметру винтовых крепежных элементов, на поверхности пластины выполнены элементы для фиксации височной мышцы в виде продольного канала в пластине, направление которого соответствует предполагаемому направлению мышечных волокон височной мышцы.
Предлагаемая совокупность отличительных признаков позволяет получить имплантат, который устраняет асимметрию черепа путем восстановления косметического дефекта с учетом степени дегенеративных изменений пораженной височной мышцы.
Кроме того, использование предлагаемого имплантата обеспечивает упрощение и сокращение времени проведения операции. Исключается вероятность повторной операции для устранения косметического дефекта в височной области.
Предлагаемое изобретение поясняется фигурами.
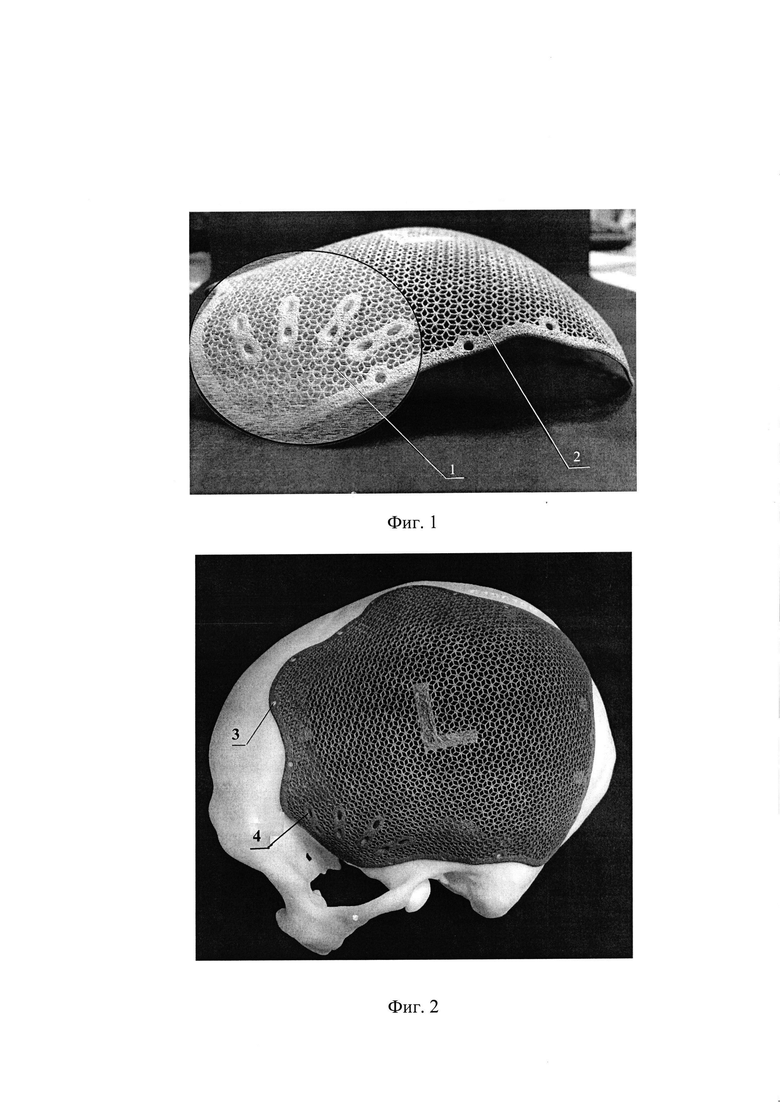
На фиг. 1 представлен заявляемый индивидуальный имплантат, вид сбоку. На фиг. 2 - то же, вид сверху.
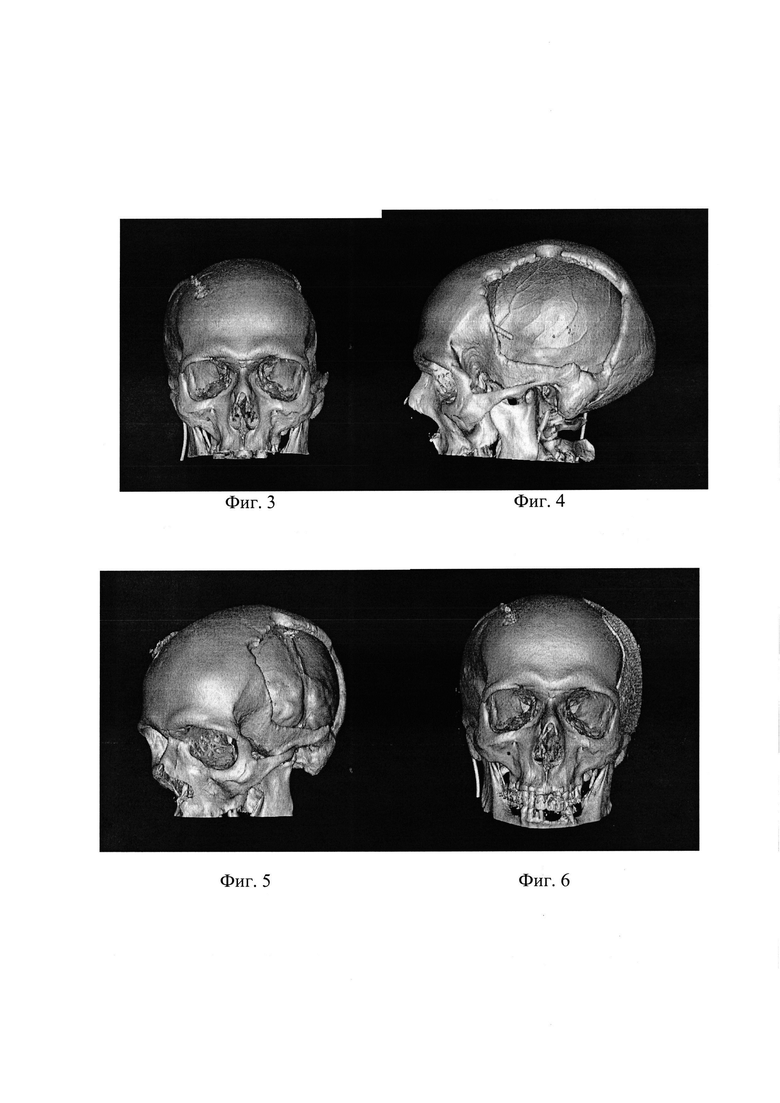
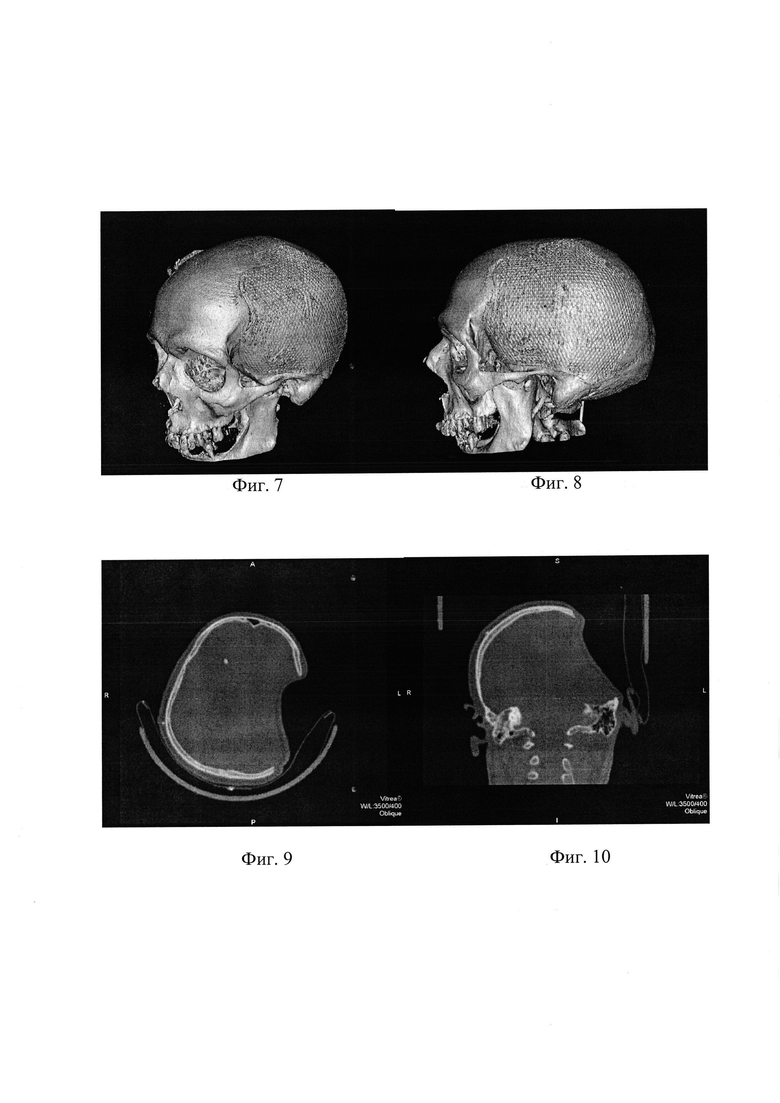
На фиг. 3, 4 и 5 - МСКТ головы пациента С. в 3D реконструкции - до операции, на фиг. 6, 7 и 8 - то же, после операции. На фиг. 9 МСКТ головы пациента С. до операции, аксиальная плоскость; на фиг. 10 - то же, фронтальная плоскость.
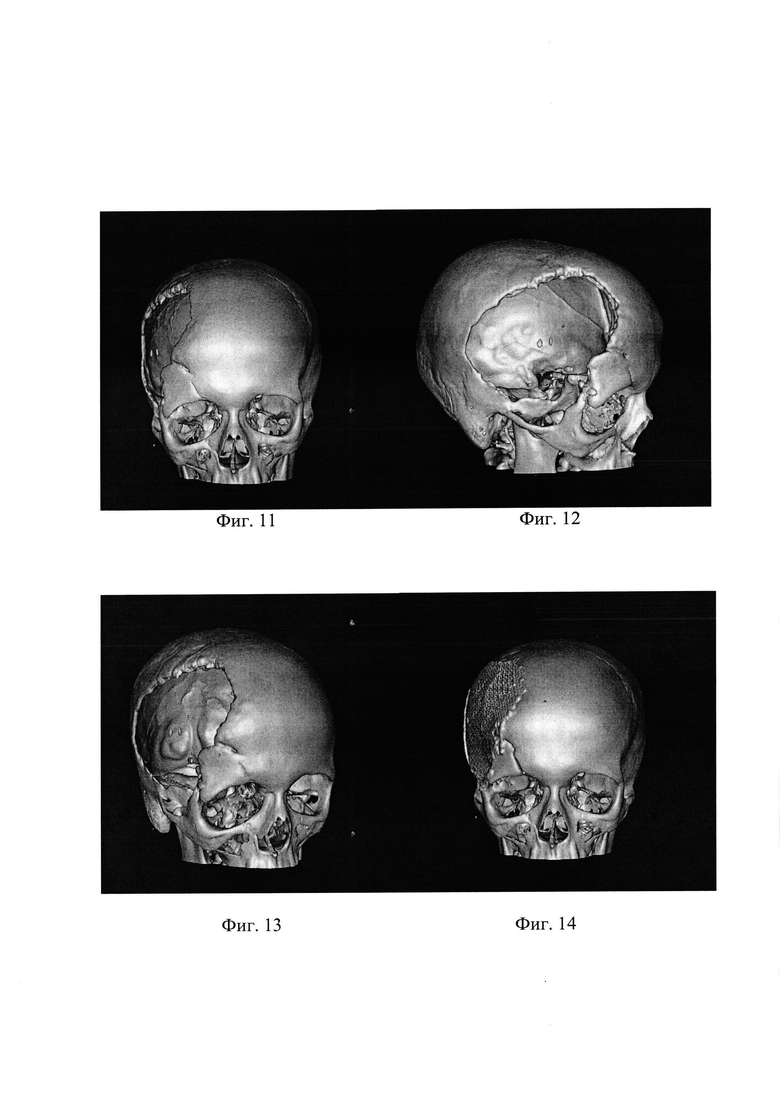
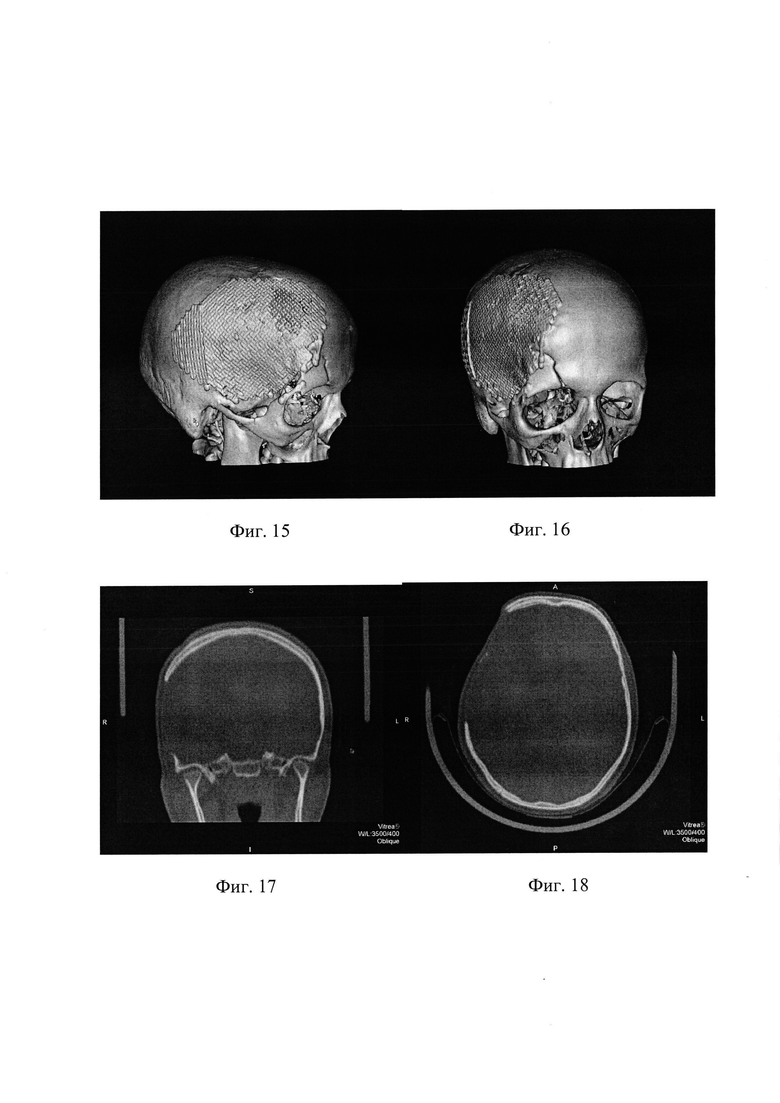
На фиг. 11, 12 и 13 - МСКТ головы пациентки Т. в 3D реконструкции - до операции, на фиг. 14, 15 и 16 - то же, после операции. На фиг. 17 МСКТ головы пациентки Т. до операции, аксиальная плоскость; на фиг. 18 - то же, фронтальная плоскость.
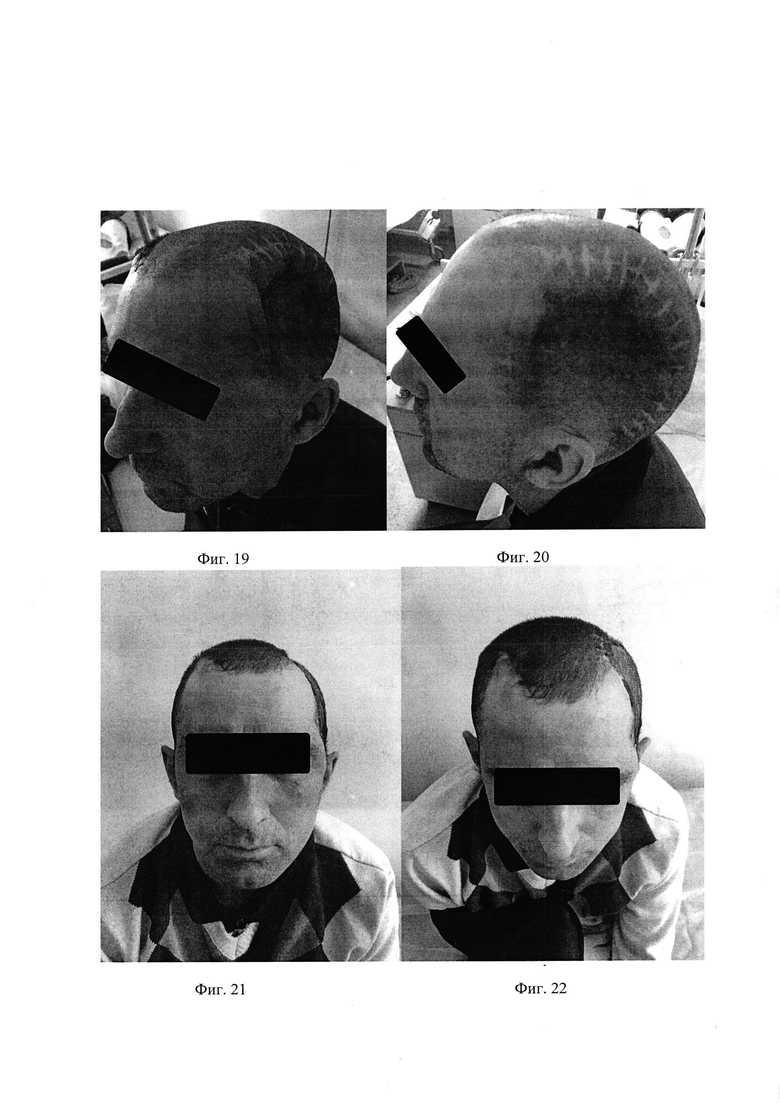
На фиг. 19, 20 - фотографии головы пациента С.до операции.
На фиг. 21, 22 - фотографии головы пациента С.после операции.
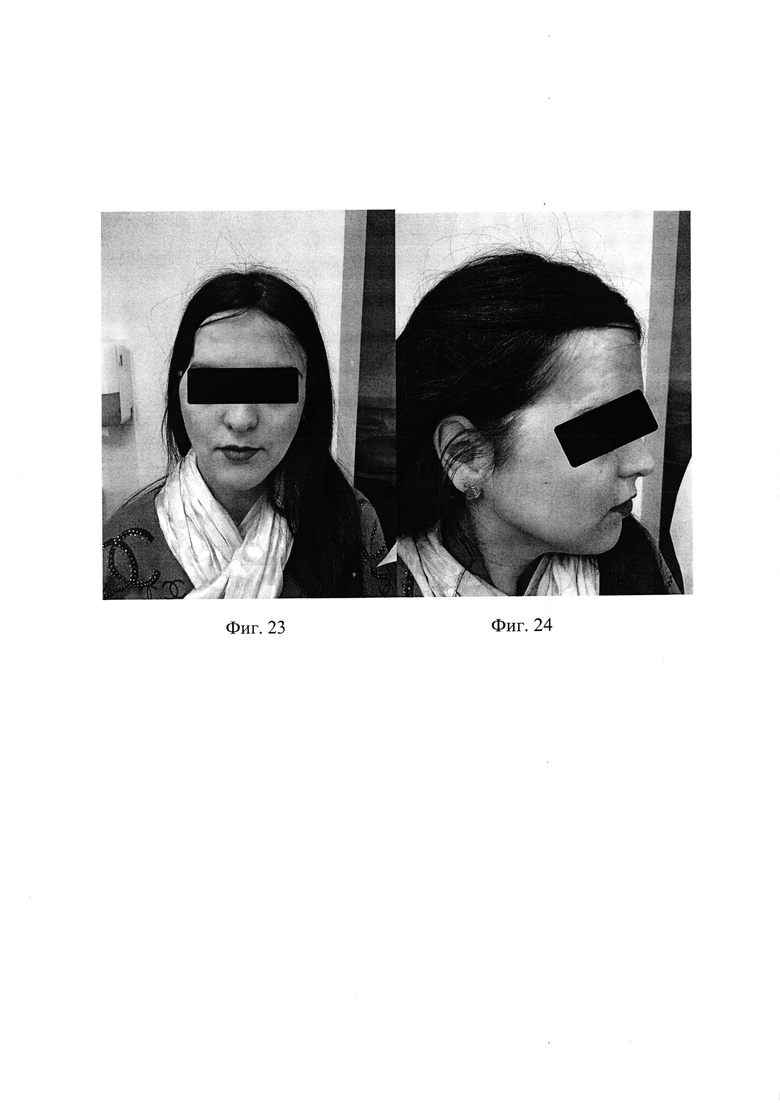
На фиг. 23, 24 - фотографии головы пациентки Т. после операции.
Предлагаемый способ осуществляют следующим образом.
Проводят мультисрезовую компьютерную томографию головы. Данные мультисрезовой компьютерной томографии экспортируют в программу для построения трехмерной модели и создают объемную модель черепа больного и виртуальный имплантат для закрытия имеющегося дефекта костей черепа больного. Дополнительно определяют разницу толщины здоровой и атрофичной височных мышц. Затем криволинейность 1 виртуального имплантата увеличивают на величину разницы толщины здоровой и атрофичной височных мышц, после чего изготавливают имплантат методом DMLS печати из порошкового титана, обрабатывают и стерилизуют полученный имплантат.
Заявляемый имплантат включает пластину 2, криволинейность которой соответствует анатомическим особенностям строения черепа конкретного пациента, а в области предполагаемой проекции височной мышцы криволинейность 1 пластины 2 увеличена на величину разницы в толщине здоровой и атрофичной височной мышцы. По краям пластины 2 выполнены отверстия 3 для винтовой фиксации к краям костного дефекта, причем, диаметр отверстий соответствует диаметру винтовых крепежных элементов. На поверхности пластины 2 выполнены элементы для фиксации височной мышцы в виде, по меньшей мере, двух продольных каналов 4 в пластине, направление которых соответствует предполагаемому направлению мышечных волокон височной мышцы. Количество продольных каналов 4 зависит от размеров дефекта, его локализации и объема височной мышцы.
Промышленная применимость и преимущества заявляемого способа поясняются клиническими примерами, в одном из которых использован предлагаемый имплантат, а во втором стандартный имплантат, моделируемый интраоперационно.
Клинический пример N 1.
Пациент С. (№ИБ 126367), поступил в 2019 г. в отделение нейрохирургии Новосибирского НИИТО для проведения планового оперативного вмешательства, направленного на закрытие приобретенного дефекта костей черепа с диагнозом: Сложный, обширный посттрепанационный дефект костей свода черепа в левой теменно-височной области.
Жалобы на наличие дефекта в левой теменно-височной области, вызывающий выраженный косметический дефект, головные боли, метеочувствительность, общую слабость.
Из анамнеза заболевания известно, что пациент в 2018 году получил черепно-мозговую травму, в этот же день выполнено экстренное оперативное вмешательство в объеме: декомпрессивная трепанация черепа в левой теменно-височной области, удаление острой субдуральной гематомы. В послеоперационном периоде отмечаются очаговые неврологические нарушения в виде правостороннего монопареза по центральному типу. Рана заживала первичным натяжением. Выписан для амбулаторного наблюдения и лечения у невролога по месту жительства.
Локальный статус: в левой теменно-височной области определяется обширный костный дефект размерами 10x9,4 см. Края костного дефекта безболезненные, кожный лоскут в зоне дефекта западает. В зоне дефекта имеется слабая пульсация мозга. Послеоперационный рубец плотный, бледного серовато-розового цвета, без признаков воспаления и истончения. Височная мышца резко атрофирована, практически не определяется, так как находится в сокращенном состоянии и локализуется под скуловой костью.
Неврологический статус: центральный правосторонний верхний монопарез.
Выполнено МСКТ головы перед операцией (фиг. 9 и 10). Визуализируется обширный костный дефект костей черепа в левой теменно-височной области с западением мозгового вещества ниже уровня дефекта на 17,7 мм.
После клинического обследования больному был установлен диагноз: Сложный, обширный посттрепанационный дефект костей свода черепа в левой теменно-височной области. В связи с этим пациенту было показано реконструктивное оперативное вмешательство с целью замещения костного дефекта в левой теменно-височной области и устранения грубого косметического дефекта в этой зоне, связанной с выраженной атрофией височной мышцы.
Для проведения реконструктивного вмешательства на первом этапе больному с обширным дефектом костей черепа в теменно-височной области проведена мультисрезовая компьютерная томография головы. В результате исследования получили послойные срезы черепа с толщиной 0,5 мм и шагом среза 1 мм, которые экспортировали в виде серии цифровых снимков в формате DICOM в программу для построения трехмерной модели.
На втором этапе с использованием специализированного программного обеспечения (например, Unigraphics https://www.plm.automation.siemens. com/global/ru/products/nx/) создали объемную модель черепа больного на основе МСКТ-снимков. Далее оператором по трехмерному моделированию создан виртуальный имплантат для закрытия имеющегося дефекта костей черепа. После чего кривизну созданного виртуального имплантата изменили таким образом, чтобы нивелировать дефицит массы атрофированной височной мышцы. Дефицит толщины височной мышцы определялся в том же специализированном программном обеспечении для построения трехмерной модели черепа и имплантата путем сравнения с аналогичной мышцей на здоровой стороне. Он составил 2 см. Далее геометрию имплантата изменили путем добавления выпячивания внешней кривизны имплантата на полученный цифровой результат разницы толщины мышцы - 2 см. На фиг. 1 показана выделенная область 1, которая обозначает место изменения кривизны височной области пластины (в данном случае выпуклость составила 2 см).
На третьем этапе произведено изготовление имплантата методом DMLS печати из порошкового титана. После чего изделие подвергнуто ультразвуковой чистке и последующей стерилизации в газовой (этиленоксидной) камере.
Далее после выполнения предоперационной подготовки пациента, ему проведено оперативное вмешательство, направленное на закрытие костного дефекта черепа изготовленным индивидуальным имплантатом. Для этого выполнен подковообразный разрез мягких тканей по ходу старого послеоперационного рубца. Обнаружено, что височная мышца рубцово изменена, атрофична, верхний ее край находится над верхним краем скуловой дуги. Левая височная мышца отделена от твердой мозговой оболочки. Кожно-мышечно-апоневротический лоскут отброшен к основанию черепа, острым путем выделены края костного дефекта. Изготовленный имплантат установлен в область костного дефекта и фиксирован к кости самосверлящимися винтами. Ранее выделенная атрофичная височная мышца уложена на поверхность пластины и фиксирована лигатурами к продольным каналам 4 имплантата, после чего произведено послойное ушивание раны.
На следующие сутки, с момента проведения оперативного вмешательства, выполнено МСКТ - исследование головы с 3D реконструкцией. На фиг. 3-8 представлена 3D реконструкция черепа до и после установки индивидуального имплантата.
Послеоперационное течение спокойное. Рана зажила первичным натяжением. При визуальном осмотре височные области симметричны. Пациент выписан на 10 сутки в удовлетворительном состоянии на амбулаторное наблюдение и лечение к неврологу и хирургу по месту жительства. Спустя 2 недели, после регресса послеоперационного отека мягких тканей в зоне операции косметического дефекта нет.
Клинический пример 2.
Пациентка Т. (№ИБ 49715), поступила в 2012 г. в отделение нейрохирургии Новосибирского НИИТО для проведения планового оперативного вмешательства, направленного на закрытие приобретенного дефекта костей черепа с диагнозом: Сложный, обширный, посттрепанационный дефект костей свода черепа в правой лобно-теменно-височной области.
Жалобы на наличие дефекта черепа, метеочувствительность, частую головную боль.
Из анамнеза заболевания известно, что пациентка в 2011 году получила черепно-мозговую травму в результате автодорожной травмы, в этот же день выполнено экстренное оперативное вмешательство: декомпрессивная трепанация черепа в правой лобно-теменно-височной области, удаление острой эпидуральной гематомы. В послеоперационном периоде очаговых неврологических нарушений не было. Рана заживала первичным натяжением. После стабилизации общего состояния пациентка была выписана для амбулаторного наблюдения и лечения у невролога и хирурга по месту жительства.
Локальный статус: в правой лобно-теменно-височной области определяется костный дефект размерами 10×9,7 см. В зоне дефекта кожный лоскут запавший, слабо передает пульсацию прилегающих интракраниальных структур. Послеоперационный рубец плотный, бледно-розово-серого цвета, без признаков воспаления и истончения. Височная мышца резко атрофирована, практически не определяется, так как находится в сокращенном состоянии и локализуется под скуловой костью.
Неврологический статус - без неврологической симптоматики, патологических рефлексов и менингиальных симптомов нет.
МСКТ до операции (фиг. 17, 18): визуализируется обширный костный дефект костей черепа в правой лобно-теменно-височной области с умеренным западением мозгового вещества ниже уровня дефекта на 1,5 см.
После клинического обследования больной поставлен следующий диагноз: Сложный, обширный, посттрепанационный дефект костей свода черепа в правой лобно-теменно-височной области с выраженной атрофией височной мышцы. В связи с этим ей было показано реконструктивное оперативное вмешательство с целью замещения костного дефекта в левой лобно-теменно-височной области.
Для проведения реконструктивного вмешательства на первом этапе больной с обширным дефектом костей черепа в правой лобно-теменно-височной области проведена мультисрезовая компьютерная томография головы.
На втором этапе проведен выбор жесткости и размера стандартного перфорированного титанового имплантата. Исходя из размеров костного дефекта и импланта определено, что для его закрытия достаточно двух имплантов из титана. После чего он подвергается последующей стерилизации в газовой (этиленоксидной) камере.
Далее после выполнения предоперационной подготовки пациентки, ей проведено оперативное вмешательство, направленное на закрытие костного дефекта черепа стандартным перфорированным титановым имплантатом. Для этого выполнен подковообразный разрез мягких тканей по ходу старого послеоперационного рубца. Обнаружено, что височная мышца рубцово изменена, атрофична, верхний ее край находится над верхним краем скуловой дуги. Височная мышца отделена от твердой мозговой оболочки. Кожно-мышечно-апаневротический лоскут отброшен к основанию черепа, выделены края костного дефекта. Далее сформировали имплантат, воссоздавая нормальную конфигурацию черепа. Учет анатомических особенностей костей черепа и толщины атрофичной височной мышцы осуществлялся визуально в процессе операции без использования дополнительных методов исследования. Для этого использовали две перфорированные пластины в нахлест, фиксированные в центре костного дефекта между собой нитями шелка. Изготовленный имплантат установлен в область костного дефекта и фиксирован к кости 12 самосверлящимися винтами. Ранее выделенная атрофичная височная мышца уложена на поверхность пластины, после чего произведено послойное ушивание раны.
На следующие сутки, с момента проведения оперативного вмешательства, выполнено МСКТ черепа с 3D реконструкцией. На фиг. 11-16 представлена 3D реконструкция черепа до и после установки стандартного имплантата.
Послеоперационное течение спокойное. Рана зажила первичным натяжением. Спустя 2 недели, после регресса послеоперационного отека мягких тканей в зоне операции отмечается уменьшение объема правой височной мышцы с сохранением косметического дефекта височной области. Пациентка выписана на 7 сутки в удовлетворительном состоянии на амбулаторное наблюдение и лечение к неврологу и хирургу по месту жительства. Спустя 12 месяцев, вновь консультирована нейрохирургом. При осмотре выявлена выраженная ассиметрия головы за счет косметического дефекта в правой височной области, обусловленная атрофией височной мышцы. Данный косметический дефект не получилось устранить потому что, субъективный фактор оперирующего нейрохирурга не позволяет во время операции полностью учитывать дефицит мягких тканей в височной области и соответственно не задается правильная кривизна пластины в области височной кости для предотвращения косметического дефекта. Так же, учитывая стандартные размеры, формы не всегда в зоне примыкающей к основанию черепа получается закрыть дефект полностью по всей его площади (если дефект больших и обширных размеров), и при сложной локализации посттрепанационного дефекта, как в клиническом случае №2, нет возможности создать точную кривизну пластины, которая бы соответствовала анатомическим особенностям черепа.
Таким образом, использование нашего способа позволяет на предоперационном этапе заранее создать индивидуальный имплантат из титанового порошка изготовленного при помощи аддитивных технологий, за счет того, что кривизну созданного виртуального имплантата изменяли таким образом, что он нивелировал дефицит массы атрофированной височной мышцы, который определялся путем сравнения с аналогичной мышцей на здоровой стороне. После этого геометрию имплантата изменяли путем добавления выпячивания внешней кривизны имплантата на полученный цифровой результат разницы толщины мышцы. Тем самым, предотвращая развитие ассиметрии головы при грубой атрофии височной мышцы в области посттрепанационного дефекта.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА КОСТЕЙ ЧЕРЕПА | 2022 |
|
RU2788861C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ДЕФЕКТА КОСТЕЙ ЧЕРЕПА | 2022 |
|
RU2799861C1 |
| Способ замещения дефекта костей черепа с применением аддитивных технологий | 2023 |
|
RU2825748C1 |
| Способ изготовления индивидуального имплантата для замещения дефектов костей черепа | 2016 |
|
RU2644275C1 |
| СПОСОБ КРАНИОПЛАСТИКИ ПРИ СЛОЖНЫХ ДЕФЕКТАХ КОСТЕЙ ЧЕРЕПА | 2019 |
|
RU2715921C1 |
| Способ хирургического лечения пациентов с посттравматическими дефектами и деформациями средней зоны лицевого черепа | 2024 |
|
RU2834340C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ МАЛЬФОРМАЦИИ КИАРИ I ТИПА И ИМПЛАНТАТ ДЛЯ ПЛАСТИКИ ДЕФЕКТОВ ОСНОВАНИЯ ЧЕРЕПА | 2019 |
|
RU2715454C1 |
| ИМПЛАНТАТ-ЭНДОПРОТЕЗ ДЛЯ ЗАМЕЩЕНИЯ ОБЪЕМНОГО КОСТНОГО ДЕФЕКТА НИЖНЕЙ ЧЕЛЮСТИ | 2012 |
|
RU2491899C1 |
| СПОСОБ ПЛАСТИКИ КОСТНОГО ДЕФЕКТА ОСНОВАНИЯ ЧЕРЕПА | 2019 |
|
RU2722406C1 |
| ПРЕСС МЕДИЦИНСКИЙ ДЛЯ СОЗДАНИЯ ИМПЛАНТАТОВ КОСТЕЙ ЧЕРЕПА | 2021 |
|
RU2790470C2 |
Изобретение относится к области медицины. Способ изготовления имплантата для замещения дефектов костей черепа при косметических дефектах в височной области, включающий в себя изготовление имплантата в виде криволинейной пластины, предварительное проведение мультисрезовой компьютерной томографии головы. Данные мультисрезовой компьютерной томографии экспортируют в программу для построения трехмерной модели и создают объемную модель черепа больного и виртуальный имплантат для закрытия имеющегося дефекта костей черепа больного. По данным мультисрезовой компьютерной томографии дополнительно определяют разницу толщины здоровой и атрофичной височных мышц, затем кривизну виртуального имплантата увеличивают на величину разницы толщины здоровой и атрофичной височных мышц, после чего изготавливают имплантат методом DMLS печати из порошкового титана, обрабатывают и стерилизуют полученный имплантат. Изобретение обеспечивает предотвращение развития асимметрии головы при грубой атрофии височной мышцы в области посттрепанационного дефекта. 24 ил., 2 пр.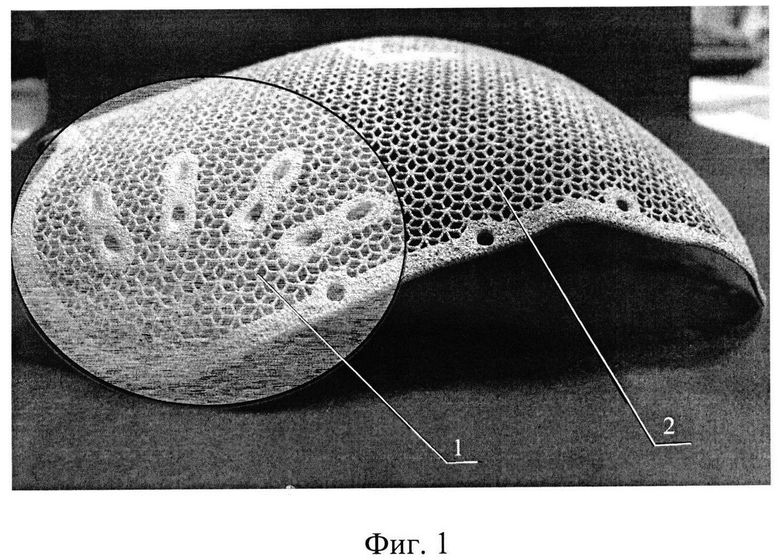
Способ изготовления имплантата для замещения дефектов костей черепа при косметических дефектах в височной области, включающий в себя изготовление имплантата в виде криволинейной пластины, отличающийся тем, что предварительно проводят мультисрезовую компьютерную томографию головы, данные мультисрезовой компьютерной томографии экспортируют в программу для построения трехмерной модели и создают объемную модель черепа больного и виртуальный имплантат для закрытия имеющегося дефекта костей черепа больного, по данным мультисрезовой компьютерной томографии дополнительно определяют разницу толщины здоровой и атрофичной височных мышц, затем кривизну виртуального имплантата увеличивают на величину разницы толщины здоровой и атрофичной височных мышц, после чего изготавливают имплантат методом DMLS печати из порошкового титана, обрабатывают и стерилизуют полученный имплантат.
| Имплантат для протезирования костей черепа и способ изготовления имплантата для протезирования костей черепа | 2016 |
|
RU2638894C2 |
| ПЛАСТИНА ДЛЯ ПЛАСТИКИ ПОСТТРАВМАТИЧЕСКИХ ДЕФЕКТОВ И ДЕФОРМАЦИЙ ДНА ГЛАЗНИЦЫ | 2011 |
|
RU2512785C2 |
| ПЛАСТИНА РЫБАЛЬЧЕНКО ДЛЯ РЕКОНСТРУКЦИИ ПОВРЕЖДЕННЫХ КОСТНЫХ СТРУКТУР СКУЛОГЛАЗНИЧНОВЕРХНЕЧЕЛЮСТНОГО КОМПЛЕКСА И СПОСОБ РЕКОНСТРУКЦИИ ПОВРЕЖДЕННЫХ КОСТНЫХ СТРУКТУР СКУЛОГЛАЗНИЧНОВЕРХНЕЧЕЛЮСТНОГО КОМПЛЕКСА С ЕЕ ИСПОЛЬЗОВАНИЕМ | 2000 |
|
RU2202302C2 |
| US 20150018949 A1, 15.01.2015 | |||
| CN 1586432 A, 02.03.2005 | |||
| US 20120310365 A1, 06.12.2012 | |||
| DE 19922279 A1, 16.11.2000. | |||
Авторы
Даты
2021-01-15—Публикация
2020-02-18—Подача