Изобретение относится к медицине, точнее к эндопротезированию, и может найти применение для использования в эндоваскулярной и сердечнососудистой хирургии при лечении аневризм и расслоения аорты (РА).
Сердечно-сосудистые заболевания (ССЗ) лидируют в структуре общей смертности во всем мире, в т.ч. в России и составляют 57,1%. По данным ВОЗ, каждый год от ССЗ умирает 17,5 миллиона человек. Это составляет примерно 31% всех случаев смерти в мире. 85% этих смертей происходит в результате сердечного приступа и/или инсульта. Мировая статистика здравоохранения регистрирует неуклонный рост заболеваемости аневризмами аорты (АА) (особенно в последние десятилетия), и к настоящему времени эта патология уже перестала являться казуистикой, занимая одну из ведущих позиций среди сердечно-сосудистых заболеваний.
В современной сосудистой хирургии аневризмы дуги аорты, грудной и брюшной аорты, а также расслоение представляют собой сложную клиническую и техническую проблему, так как они отличаются особой опасностью в связи с осложнениями, которые нередко сопровождают эти заболевания и создают реальную опасность летального исхода или тяжелой инвалидизации из-за высокого риска разрыва.
Несмотря на существенный риск побочных интра- и послеоперационных осложнений, а также значительного риска смертности, стандартным методом лечения таких заболеваний в течение длительного времени является хирургическая резекция с установкой сосудистого протеза, а также хирургическое восстановление с полной заменой дуги аорты. К сожалению, более 40% пациентов считаются непригодными для выполнения таких процедур из-за их возраста и сердечно-легочного статуса. (Is it time for total endovascular aortic arch replacement? VEITHsymposium Bulletin July 2020). Метаанализ Urbanski et al. показал среднюю 30-дневную смертность в 11% среди 1232 пациентов, получавших лечение на дуге аорты, со значительной разностью в показателях смертности (от 2% до 19%), которая зависела от опыта центра, возраста пациента, предшествующей стернотомии и потребности в сопутствующей реконструкции. (Multicentre analysis of current strategies and outcomes in open aortic arch surgery: heterogeneity is still an issue. Eur J Cardiothorac Surg. 2016; 50(2):249-255.).
Ввиду этого, лечение больных с АА и РА, несмотря на совершенствование хирургической техники операций, разработки новых методов анестезиологических пособий и искусственного кровообращения, применение качественных материалов для протезирования аорты, является актуальной проблемой сосудистой хирургии.
В связи с этим в настоящее время в клиническую практику активно внедряется методика эндоваскулярного лечения АА и РА. Такой подход является альтернативой открытой операции и реальным методом выбора для больных с тяжелой сопутствующей патологией, с высоким риском интра- и послеоперационных осложнений. Во многом это стало возможным благодаря развитию устройств, используемых при эндоваскулярном подходе, - стент-графтов (СГ). СГ представляет собой трубку из синтетического или биологического материала, соединенную с металлическим компонентом, обеспечивающим опорную функцию. Современные СГ - самораскрывающиеся, их составными частями являются: металлический каркас и искусственный тканый материал покрытия. В настоящее время доступны несколько моделей СГ для лечения аневризмы брюшной аорты (АБА), которые различаются по дизайну, количеству модулей, основе и структуре стента, толщине, порозности, методам прикрепления ткани протеза к стенту и наличию или отсутствию возможности активной фиксации устройства к стенке аорты.
К СГ предъявляется множество требований, в основном связанных либо с тканым компонентом (его проницаемости, биосовместимости, атромбогенности, гибкости, прочности и износостойкости), либо с каркасным (развиваемое компонентом радиальное усилие и его радиальная жесткость, эластичность, рентгенконтрастность и износостойкость). Кроме требований к компонентам, дизайн СГ также должен решать поставленные проблемы, в особенности связанные с анатомией аорты и ее ветвей.
Как оказалось, для эндоваскулярного стентирования также характерно появление ряда специфических осложнений, таких как эндолики (патологический кровоток в полости аневризмы, сохраняющийся после имплантации протезов). В связи с чем происходит затек в пространство между протезом и аневризматическим мешком. А также переломы стента или стент-графта, смещение трансплантата, разрыв подвздошных артерий, ретроградное расслоение, микроэмболизация, аортоэзофагеальный (аортопищеводный) свищ и локальные осложнения в месте введения (например, инфекция паховой области, лимфоцеле, серома). Эндолик (вне зависимости от его типа) является нежелательным явлением (осложнением), так как сохраняет кровоток в полости аневризмы, что может привести к дальнейшему прогрессированию расширения сосуда и его разрыву.
Наиболее часто используемые в мире для лечения АА являются СГ Endurant II, Excluder С3, Zenith и их аналоги. Все эти СГ представляют собой модульные конструкции цилиндрической или конической формы, выполненные из синтетического материала (дакрон, политетрафторэтилен (ПТФЭ)) с подшитым к нему металлическим каркасом различной формы (нитиноловый стент). Применение данных СГ у ряда пациентов ограничено особенностями сосудистой анатомии и типом аневризм. Кроме того, для установки таких СГ обязательным условием является наличие неизмененной стенки аорты в проксимальной и дистальной зонах имплантации для надежной фиксации. В связи с этим, только 70% пациентам с АА возможно предложить данный вид лечения. В остальных 30% случаях наличие короткой шейки аневризмы или ее отсутствие, вовлечение в аневризматический мешок крупных магистральных артерий (брахиоцефальных, висцеральных) является абсолютным противопоказанием к эндоваскулярному лечению.
Для устранения указанных недостатков при лечении АА и РА стали разрабатывать браншированные СГ и методы фенестрации СГ во время операции, поскольку в хирургии аневризм аорты, особенно в зоне дуги грудной аорты и супра- и юкстаренальных отделах брюшной аорты, чрезвычайно важным является сохранение кровоснабжения жизненно важных органов, питающихся от ветвей аорты, а также максимальное сокращение сроков временной остановки кровотока по этим ветвям. Прекращение кровотока по брахиоцефальным ветвям аорты допустимо до 10 минут, по висцеральным ветвям брюшной аорты до 20 минут. Так как все известные СГ имеют непроницаемую для крови стенку - оболочку, фенестрированный протез, несмотря на недостатки, описанные ниже, был признан изначально единственным выходом из создавшейся ситуации. На сегодняшний день такая методика является инновационной техникой, применяемой в лечении аневризм и расслоений дуги и нисходящего отделов аорты. «Чимни» и другие технологии бранширования, не выигрывая по времени остановки локального кровотока по ветвям аорты, имеют по сравнению с фенестрированными СГ гораздо худшие гемодинамические параметры (и, следовательно, худший прогноз проходимости конструкции, т.е. способности в течении длительного времени пропускать кровоток в достаточном объеме, а также значительную опасность эндоликов). Вместе с тем, использование браншированных и фенестрированных СГ показало наилучшие из существующих эндоваскулярных технологий результаты при лечении пациентов с АА и РА.
Были разработаны специальные персонифицированные модели СГ, такие, как фенестрированные СГ (Zenith Fenestrated американской фирмы Cook Medical LLC) и браншированные СГ (E-xtra DESIGN ENGINEERING германской фирмы Jotec GmbH). Появление таких СГ фенестрированных и браншированных графтом заводским методом продемонстрировало оптимистичные результаты, однако техническая сложность выполнения процедуры и высокая стоимость расходного материалы не позволяют внедрить эту методику в широкую клиническую практику и, тем более, включить в рамки оказания высокотехнологической медицинской помощи. В связи с этим были предложены различные варианты выполнения фенестрации (отверстия) в только что имплантированном СГ: путем использования лазера, а также с помощью жесткой стороны проводника, доставляющего СГ. Однако наиболее безопасной признана методика выполнения фенестрации с помощью специального катетера с пункционной иглой на его конце. Выполнение такой фенестрации СГ сопряжена с трудностями визуализации перекрытых сосудов и невозможностью обеспечения навигации для эндоваскулярной реваскуляризации, что, в свою очередь, может привести к ятрогенному повреждению артериальной стенки и массивному кровотечению. Кроме того, для внедрения проводников и инструментов для фенестрации в ветви, перекрытые основным стволом графта, необходимы дополнительные доступы в периферических отделах нескольких заинтересованных сосудов.
Наиболее близким к заявляемому по технической сущности является СГ «Fenestrated stent grafts» (патент US 10376395 B2), который взят в качестве прототипа.
Этот СГ представляет собой внутрисосудистый протез из ПТФЭ или дакрона, усиленный металлическим проволочным каркасом в виде колец типа «зигзаг Z» Gianturco из никелида титана, которые фиксированы между собой нерассасывающимися хирургическими нитями. Известный СГ имеет диаметр от 20 до 40 мм и длину от 100 до 250 мм. Размещение отверстий (фенестр) соответствует персонализированной модели конкретного пациента. Края отверстий и проксимальный и дистальный концы СГ обработаны нерассасывающейся хирургической нитью и отмечены рентгенконтрастными маркерами из золота или другого рентгенопозитивного материала.
Несмотря на активное применение такого СГ в клинической практике, данная модель не лишена ряда недостатков. СГ, описанный в прототипе, не является универсальным и применим только в определенной анатомической области аорты. Кроме того, он изготавливается только под конкретного пациента с учетом его анатомических особенностей.
Диаметр колец СГ не должен превышать размер неизмененной аорты пациента более чем на 15%. Ошибка в расчетах и изготовление его с большим диаметром может повлечь за собой осложнения как в интра-, так и постоперационном периодах. Это связано как с неполным расправлением стенок СГ, так и с чрезмерным и неравномерным давлением колец на стенку артерии. Помимо этого, процесс изготовления такого персонифицированного СГ является трудоемким и может занять до 4-х месяцев. Столь длительный период ожидания может увеличить риск развития тяжелых, жизнеугрожающих осложнений аневризматической болезни.
Покрытие данного СГ - ПТФЭ, а как известно, это практически непроницаемый материал (он имеет низкую пористость) для эритроцитов. Следовательно, если при нарушении техники имплантации такого СГ перекрываются висцеральные сосуды, то это приводит к гипоперфузии и ишемии жизненно важных органов. С другой стороны, увеличение пористости материала может привести к появлению эндоликов («К вопросу о выборе материала для создания сосудистых имплантов (Обзор литературы). НАУЧНЫЙ ЭЛЕКТРОННЫЙ ЖУРНАЛ «INNOVA» №2 (3) 2016 г.».
Процесс позиционирования СГ с предварительно изготовленными отверстиями трудно выполним и требует прецизионной техники исполнения. Ошибка на этом этапе может привести к эндоликам, поломкам и деформациям периферических СГ, устанавливаемых в висцеральные артерии.
Вышеперечисленные недостатки СГ, описанного в прототипе, не позволяют обеспечить применение его в широкой клинической практике, поскольку пригодны лишь для решения узкого круга задач.
Технический результат настоящего изобретения состоит в создании универсального СГ путем использования в нем саморасширяющейся сетки с ячейками ромбовидной формы с возможностью изменения их конфигурации в соответствии с диаметром аорты и расположенного внутри его тканого материала из полиэтилентерефталата (лавсана) прикрепленного к сетке по всей ее длине и ширине узловыми швами нерассасывающейся нитью.
Этот результат достигается тем, что в известном стент-графте для лечения аневризм и расслоения аорты, состоящий из наружного элемента и внутреннего элемента, который выполнен из тканого материала и расположен внутри наружного элемента, а проксимальный и дистальный концы СГ отмечены рентгенконтрастными маркерами, согласно изобретению, наружный элемент выполнен в виде саморасширяющейся сетки с диаметром 20-50 мм и длиной 150-200 мм, содержащей ячейки ромбовидной формы с возможностью изменения их конфигурации в соответствии с диаметром аорты. Тканый материал внутреннего элемента, прикрепленного к наружному элементу узловыми швами из нерассасывающейся хирургической нити, представляет собой лавсановое (полиэтилентерефталатовое) полотно с проницаемостью для крови с гепарином от 50 до 150 мл/см2/мин при давлении 120 мм рт. ст. с возможностью контролируемого сохранения эндолика внутри СГ.
Выполнение наружного элемента СГ в виде саморасширяющейся сетки увеличивает прочность конструкции, что препятствует поломке и деформации его при имплантации.
Изготовление СГ с ячейками ромбовидной формы, с возможностью изменения их конфигурации в соответствии с диаметром аорты обеспечивает свободное прохождение инструмента для антеградной перфорации, что предупреждает образование эндоликов без создания препятствия кровотоку внутри просвета СГ. Такая форма ячеек обеспечивает мобильность стенок СГ и возможность их плотного прилегания в зоне здоровой стенки аорты, что усиливает каркасные свойства конструкции, а также препятствует распространению аневризматической деформации сосуда с последующим его расслоением.
Диаметр наружного элемента в виде саморасширяющейся сетки 20-50 мм и длина его 150-200 мм обусловлены анатомическими размерами аорты в зонах предполагаемого стентирования. А изменение этих показателей в зависимости от размера аорты позволяет максимально адаптировать его для любого пациента.
Изготовление внутреннего элемента СГ из тканного материала лавсанового (полиэтилентерефталатового) полотна с проницаемостью для крови с гепарином от 50 до 150 мл/см2/мин при давлении 120 мм рт. ст. с возможностью контролируемого сохранения эндолика внутри СГ позволяет добиться управляемой пористости стенки СГ. На фоне гепарина она обеспечивает кровоснабжение жизненно важных органов при перекрытых конструкцией ветвях аорты, и дает возможность создание рентгенологической «дорожной карты» на фоне применения ретгеноконтрастного вещества, т.е. полноценного снимка аорты и ее ветвей со всеми деталями, что необходимо для точной перфорации и дальнейшего протезирования магистральных сосудов, отходящих от аорты, причем при отмене гепарина пористость становится нулевой, что отделяет полость аневризмы от просвета СГ и исключает эндолики.
Расположение тканного материала из полиэтилентерефталата (лавсана) внутри наружного элемента и фиксация его к саморасширяющейся сетке узловыми швами нерассасывающейся хирургической нитью позволяет избежать парусности покрытия и минимизировать возможность возникновения эндоликов.
Установку предлагаемого СГ при эндопротезировании аневризм и расслоения аорты, осуществляют при помощи стандартной системы доставки на фоне применения гепарина и рентгеноконтрастного вещества. СГ доставляют к месту установки в аорте, а затем проводят проводник с направляющим катетером через его ствол до устья ветви аорты.
Перфорацию внутреннего элемента СГ выполняют проводником напротив устья перекрытой СГ ветви аорты, после чего удаляют направляющий катетер. Такой способ перфорации исключает необходимость выполнения дополнительных хирургических доступов у пациента в периферические отделы вовлеченных сосудов.
Следующим шагом через просвет установленного предлагаемого СГ для лечения аневризм и расслоения аорты, в аорту через его перфорированную стенку по проводнику заводят периферический СГ. Им может служить любой СГ, используемый в сосудистой хирургии для стентирования артерий (например, СГ FLUENCY). Фиксация периферического СГ в артерии осуществляется за счет раздувания баллона. При этом проксимальный конец периферического СГ фиксируется в соответствующей ячейке наружного элемента СГ и деформирует ее, обеспечивая при этом надежную фиксацию конструкции, после чего удаляют баллон и проводник. Важно отметить, что такой способ перфорации и установки периферического СГ можно использовать для каждой перекрытой СГ ветви аорты. Причем гепаринизацию и сохранение эндолика продолжают до окончания установки последнего периферического СГ.
Такой способ установки СГ при эндопротезировании аневризм и расслоения аорты является технически простым и универсальным, а также позволяет с высокой точностью выполнить имплантацию СГ, перфорацию в необходимом месте и установку периферического СГ, избегая при этом его поломок и деформаций.
Нами были проведены исследования предлагаемого СГ на силиконовом фантоме аорты, где моделировалось аневризматическое расширение с расслоением и без него. При исследовании с помощью перфузионного насоса был смоделирован пульсирующий кровоток с максимальным давлением 200 мм. рт. ст. Контур силиконового фантома аорты заполнили кровезаменяющим раствором, моделирующим реологические свойства нативной крови. СГ был установлен при помощи стандартной системы доставки на фоне применения гепарина и рентгеноконтрастного вещества. Затем проводили через СГ проводник с направляющим катетером (конец которого изогнут под прямым углом) и напротив устья ветви аорты выполняли перфорацию внутреннего элемента СГ, проводник заводили в просвет артерии и снимали направляющий катетер. По проводнику через просвет СГ заводили периферический СГ на баллоне необходимого диаметра и раздували баллон. При этом проксимальный конец периферического СГ надежно фиксировался в ячейке СГ, деформируя ее. Удаляли баллон и проводник. Повторяли процедуру для эндопротезирования всех необходимых ветвей силиконового фантома аорты. Отдельно проверяли проницаемость стенки СГ, коннектируя ее с контуром аппарата эфферентной терапии, а также протекание крови через стенку СГ: на гепарине 5 тыс. ME (из расчета 5 тыс. ME на 85 кг веса предполагаемого пациента), при этом проницаемость от 50 до 150 мл/см2/мин существовала в течение 2 часов, затем после исключения присутствия в крови гепарина проницаемость внутреннего элемента СГ становилась нулевой.
В отличие от известных СГ, где эндолик нежелателен, предлагаемый СГ выполнен с возможностью временного сохранения эндолика. Это позволяет сохранить кровоснабжение жизненно важных органов на всю процедуру имплантации СГ и необходимого количества периферических СГ до момента нормализации кровоснабжения, а также для получения рентгенологической картины в ситуации, обусловленной имплантацией СГ.
Для лучшего понимания приводим иллюстрации СГ:
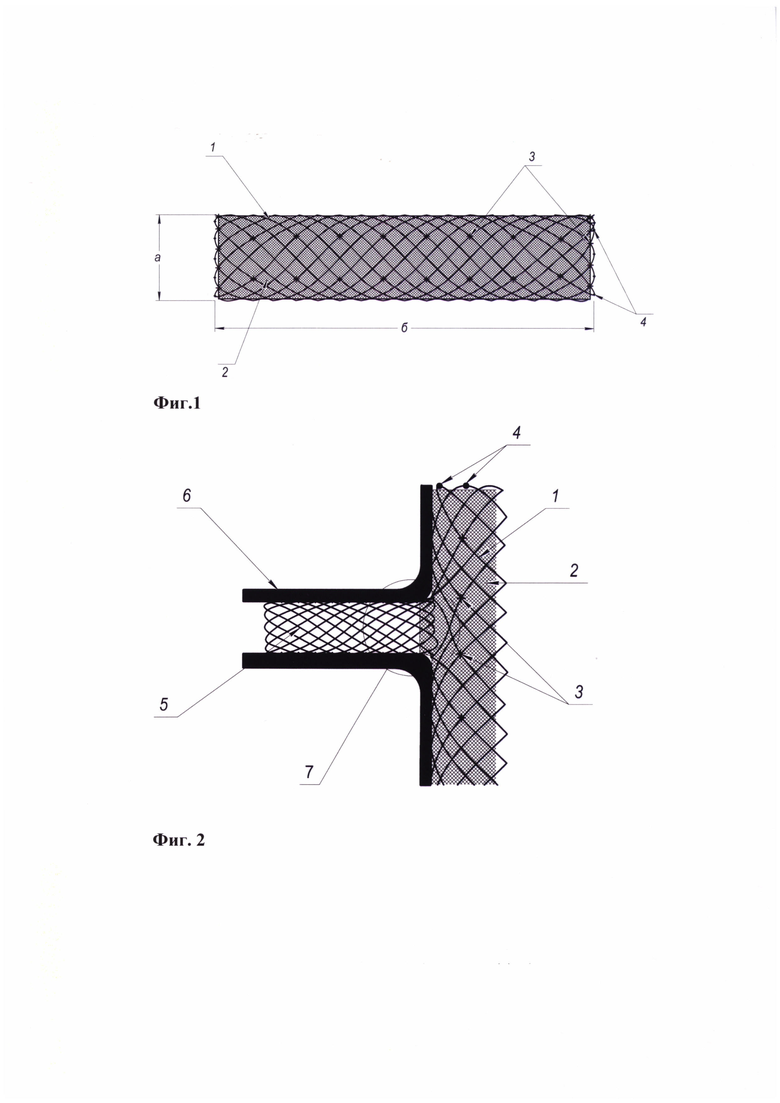
Фиг. 1 - СГ для лечения аневризм и расслоения аорты, где:
1 - Наружный элемент СГ, выполненный в виде саморасширяющейся сетки;
2 - Внутренний элемент СГ, выполненный выполнен из полиэтилентерефталата (лавсана), расположенный внутри наружного элемента;
3 - Крепления внутреннего элемента СГ к наружному узловыми швами нерассасывающейся хирургической нитью;
4 - Рентгенконтрастные маркеры;
а - Диаметр СГ 20-50 мм;
б - Длина СГ 150-200 мм.
Фиг. 2 - СГ для лечения аневризм и расслоения аорты с периферическим СГ, где:
1 - Наружный элемент СГ, выполненный в виде саморасширяющейся сетки;
2 - Внутренний элемент СГ, выполненный выполнен из полиэтилентерефталата (лавсана), расположенный внутри наружного элемента;
3 - Крепления внутреннего элемента СГ к наружному узловыми швами нерассасывающейся хирургической нитью;
4 - Рентгенконтрастные маркеры;
5 - Периферический СГ;
6 - Стенка отходящей артерии;
7 - Фиксация проксимального конца периферического СГ в ячейке СГ с ее деформацией.
Преимуществами данного СГ является то, что он универсальный и не требует длительного ожидания изготовления в заводских условиях, чем существенно облегчает технику имплантации и перфорации, предупреждая при этом появление таких грозных осложнений для пациента, как эндолики, а за счет управляемой проницаемости профилактирует ишемию жизненно важных органов, кровоснабжающихся из перекрытых СГ ветвей аорты.
К настоящему времени предлагаемый СГ для лечения аневризм и расслоения аорты прошел ряд испытаний на силиконовых фантомах аорты. Проведенные исследования подтвердили его высокую функциональность и готовность к проведению доклинических испытаний (апробации на приматах).
СГ для лечения аневризм и расслоения аорты разработан авторами и прошел испытания на силиконовом фантоме в отделении сосудистой и рентгенэндоваскулярной хирургии ФГБУ «РНДРХТ им. акад. А.М. Гранова» М3 РФ.
| название | год | авторы | номер документа |
|---|---|---|---|
| Система стент-графта для лечения аневризм и расслоения аорты и способ лечения аневризмы и расслоения аорты с ее использованием | 2021 |
|
RU2764567C1 |
| Способ протезирования магистральных ветвей аорты | 2023 |
|
RU2814372C1 |
| Стент-графт для шунтирования и протезирования висцеральных артерий | 2022 |
|
RU2790931C1 |
| СПОСОБ ЭНДОВАСКУЛЯРНОЙ ПРОФИЛАКТИКИ И КОРРЕКЦИИ ЭНДОЛИКОВ I ТИПА ПРИ ЭНДОПРОТЕЗИРОВАНИИ АОРТЫ | 2020 |
|
RU2752029C1 |
| Способ формирования артериовенозной фистулы для профилактики нарушения проходимости магистральных артерий нижних конечностей | 2021 |
|
RU2780929C1 |
| Способ эндопротезирования дуги аорты с направленной фенестрацией в устье левой подключичной артерии со сложной анатомией | 2024 |
|
RU2835724C1 |
| СИСТЕМА БИФУРКАЦИОННОГО СТЕНТ-ГРАФТА ДЛЯ ЛЕЧЕНИЯ АНЕВРИЗМЫ БРЮШНОЙ АОРТЫ И СПОСОБ ЛЕЧЕНИЯ АНЕВРИЗМЫ БРЮШНОЙ АОРТЫ С ЕЕ ИСПОЛЬЗОВАНИЕМ | 2020 |
|
RU2742451C1 |
| Способ лечения хронических окклюзий магистральных артерий | 2020 |
|
RU2737579C1 |
| Устройство для фенестрации имплантированного стент-графта | 2021 |
|
RU2776566C1 |
| Термоуправляемая композиция для временной остановки кровотечений | 2023 |
|
RU2810584C1 |
Группа изобретений относится к медицине, точнее к эндопротезированию, и может найти применение для использования в эндоваскулярной и сердечно-сосудистой хирургии при лечении аневризм и расслоения аорты (РА). Стент-графт (СГ) для лечения аневризм и расслоения аорты состоит из наружного элемента и внутреннего элемента, который выполнен из тканого материала и расположен внутри наружного элемента, а проксимальный и дистальный концы СГ отмечены рентгенконтрастными маркерами. Наружный элемент выполнен в виде саморасширяющейся сетки с диаметром 20-50 мм и длиной 150-200 мм, содержащей ячейки ромбовидной формы с возможностью изменения их конфигурации в соответствии с диаметром аорты. Тканый материал внутреннего элемента, прикрепленного к наружному элементу узловыми швами из нерассасывающейся хирургической нити, представляет собой лавсановое (полиэтилентерефталатовое) полотно с проницаемостью для крови с гепарином от 50 до 150 мл/см2/мин при давлении 120 мм рт. ст. с возможностью контролируемого сохранения эндолика внутри СГ. Способ установки вышеописанного СГ при эндопротезировании аневризм и расслоения аорты характеризуется тем, что выполняют доставку указанного СГ к месту установки в аорте, затем проводят проводник с направляющим катетером через просвет СГ до устья ветви аорты, выполняют перфорацию проводником внутреннего элемента СГ напротив устья ветви аорты через соответствующую ячейку наружного элемента СГ, удаляют направляющий катетер, по проводнику заводят в артерию на баллоне через перфорированный внутренний элемент СГ периферический СГ, при этом его проксимальный конец оставляют в соответствующей ячейке наружного элемента СГ, за счет раздувания баллона фиксируют периферический СГ в артерии, при этом его проксимальным концом деформируют соответствующую ячейку наружного элемента СГ, удаляют баллон и проводник, причем во время установки СГ и периферического СГ осуществляют гепаринизацию и сохраняют эндолик на время установки СГ и периферического СГ. Преимуществами данного СГ является то, что он универсальный и не требует длительного ожидания изготовления в заводских условиях, чем существенно облегчает технику имплантации и перфорации, предупреждая при этом появление таких грозных осложнений для пациента, как эндолики, а за счет управляемой проницаемости профилактирует ишемию жизненно важных органов, кровоснабжающихся из перекрытых СГ ветвей аорты. 2 н. и 1 з.п. ф-лы, 2 ил.
1. Стент-графт (СГ) для лечения аневризм и расслоения аорты, состоящий из наружного элемента и внутреннего элемента, который выполнен из тканого материала и расположен внутри наружного элемента, а проксимальный и дистальный концы СГ отмечены рентгенконтрастными маркерами, отличающийся тем, что наружный элемент выполнен в виде саморасширяющейся сетки с диаметром 20-50 мм и длиной 150-200 мм, содержащей ячейки ромбовидной формы с возможностью изменения их конфигурации в соответствии с диаметром аорты, а тканый материал внутреннего элемента, прикрепленного к наружному элементу узловыми швами из нерассасывающейся хирургической нити, представляет собой лавсановое (полиэтилентерефталатовое) полотно с проницаемостью для крови с гепарином от 50 до 150 мл/см2/мин при давлении 120 мм рт. ст. с возможностью контролируемого сохранения эндолика внутри СГ.
2. Способ установки СГ по п. 1 при эндопротезировании аневризм и расслоения аорты, при котором доставляют СГ к месту установки в аорте, причем СГ выполнен из металлического наружного элемента и тканого внутреннего элемента, наружный элемент выполнен в виде саморасширяющейся сетки, содержащей ячейки ромбовидной формы с возможностью изменения их конфигурации в соответствии с диаметром аорты, а тканый материал внутреннего элемента, прикрепленного к наружному элементу нерассасывающейся хирургической нитью, представляет собой лавсановое (полиэтилентерефталатовое) полотно с проницаемостью для крови с гепарином от 50 до 150 мл/см2/мин, затем проводят проводник с направляющим катетером через просвет СГ до устья ветви аорты, выполняют перфорацию проводником внутреннего элемента СГ напротив устья ветви аорты через соответствующую ячейку наружного элемента СГ, удаляют направляющий катетер, по проводнику заводят в артерию на баллоне через перфорированный внутренний элемент СГ периферический СГ, при этом его проксимальный конец оставляют в соответствующей ячейке наружного элемента СГ, за счет раздувания баллона фиксируют периферический СГ в артерии, при этом его проксимальным концом деформируют соответствующую ячейку наружного элемента СГ, удаляют баллон и проводник, причем во время установки СГ и периферического СГ осуществляют гепаринизацию и сохраняют эндолик на время установки СГ и периферического СГ.
3. Способ по п. 2, при котором при эндопротезировании остальных необходимых ветвей аорты выполняют перфорацию проводником внутреннего элемента СГ напротив устья соответствующей ветви аорты и удаляют направляющий катетер, после чего повторяют для каждой из ветвей операции:
- заведения по проводнику в артерию на баллоне через перфорированный внутренний элемент СГ периферического СГ,
- за счет раздувания баллона фиксации периферического СГ в артерии, при этом его проксимальным концом деформируют соответствующую ячейку наружного элемента СГ, и удаления баллона и проводника, причем гепаринизацию пациента и сохранение эндолика продолжают до окончания установки последнего периферического СГ.
| US 10376395 B2, 13.08.2019 | |||
| Самораскрывающийся Т-образный стент-графт-протез для артериализации аорто-подвздошного артериального сегмента | 2016 |
|
RU2654609C2 |
| ЭНДОЛЮМИНАЛЬНЫЙ ПРОТЕЗ И СПОСОБЫ ЕГО ПРОИЗВОДСТВА | 2020 |
|
RU2736747C1 |
| АНТИТРОМБОТИЧЕСКИЙ ИСКУССТВЕННЫЙ КРОВЕНОСНЫЙ СОСУД | 2014 |
|
RU2655773C2 |
| US 9132003 B2, 15.09.2015 | |||
| US 9526644 B2, 27.12.2016 | |||
| US 8920491 B2, 30.12.2014. | |||
Авторы
Даты
2022-01-14—Публикация
2021-02-12—Подача