Изобретение относится к медицине, в частности педиатрии, анестезиологии и реаниматологии.
Известен способ диагностики тяжести состояния детей разного возраста путем расчета физиологического индекса стабильности PSI (PhysiologicStabilityIndex) (Timothy S. Yeh, Murray M. Pollack, Urs E. Ruttimannandall. Validation of a physiologic stability index for use in critically ill infants and children. Pediatricresearch. 1984; 18, 5: 445).
Недостатками этого способа являются: большое количество оцениваемых параметров (34 параметра в 7 физиологических системах), необходимость лабораторных исследований, в том числе газового и электролитного состава крови и определения гемодинамических показателей с помощью инвазивных устройств (АД, ЦВД, ДЗЛА), трудности с подсчетом абсолютных значений показателей в зависимости от возраста ребенка. Использование единовременно нескольких лабораторных и инструментальных маркеров приводит к поздней диагностике тяжелого состояния пациента и большим денежным затратам.
Ближайшим к заявляемому является способ диагностики тяжести состояния детей с помощью шкалы Paediatric Observation Priority Score (Damian Ronald, Gareth Lewis, Peter Fieldingandall. The Paediatric Observation Priority Score: A System to Aid Detection of Serious Illness and Assist in Safe Discharge. Open Journal of Emergency Medicine. 2016; 4; 2: 38-44).
Недостатком способа, выбранного в качестве прототипа, является то, что в нем не оцениваются состояние микроциркуляции, нарушение которой характерно для детей раннего возраста, степень болевой реакции, а также вероятность инфекционного заболевания. Отсутствие учета указанных параметров для диагностики тяжести состояния детей, поступающих в приемное отделение стационара, приводит к поздней диагностике тяжелого состояния детей или распространению инфекционного процесса при его наличии в стационаре.
Использование предложенного в прототипе комплекса диагностических подходов делает его затратным по времени и расходным материалам и затрагивает неспецифические параметры, которые искажают представление о тяжести больного и направлены, в большей степени, на прогнозирование исхода лечения, необходимости госпитализации или для оценки состояния ребенка при выписке. Также следует отметить, что в прототипе не учитываются возрастные колебания нормальных показателей гемодинамики, а значит, невозможно применять данный метод у детей всех возрастов.
Задачей настоящего изобретения является повышение точности диагностики тяжести состояния детей при поступлении в стационар при удешевлении способа.
Технический результат поставленной задачи достигается тем, что в способе диагностики тяжести состояния детей, основанном на определении уровня сознания, частоты пульса или частоты сердечных сокращений, частоты дыхания, температуры тела, насыщения крови кислородом по данным пульсоксиметрии и оценки наличия сопутствующих заболеваний, дополнительно оценивают состояние микроциркуляции по времени рекапилляризации, степень болевой реакции, вероятность инфекционного заболевания, которые сгруппированы в «коридоры» в зависимости от степени компенсации, а значения показателей частоты сердечных сокращений и частоты дыхания разделены в зависимости от возрастных особенностей: дети от 0 до 2 лет, с 2 до 5 лет, с 5 до 12 лет и с 12 до 18 лет, присваивают каждому из 9 диагностических признаков 0 баллов при компенсации, 1 балл при нарушении функции, 2 балла при декомпенсации; при этом способ реализуют при поступлении пациента в медицинскую организацию путем проведения ряда диагностических манипуляций: при оценке сознания по шкале Глазго или Глазго-Питсбург «ясное» сознание рассматривают в 0 баллов, при уровне «оглушение» или «сопор» - 1 балл, при уровне сознания «кома» - 2 балла, при продолжающихся судорогах - 2 балла; при оценке частоты сердечных сокращений или пульса в зависимости от возраста устанавливают баллы: 0 - при частоте сердечных сокращений или пульсе 110-160 у детей 0-2 лет, 95-140 у детей 2-5 лет, 80-120 - у детей 5-12 лет, 60-100 - у детей 12-18 лет; 1 балл устанавливают при частоте сердечных сокращений или пульса 90-109 или 161-170 у детей 0-2 лет, 80-94 или 141-160 - у детей 2-5 лет, 70-79 или 121-150 - у детей 5-12 лет, 51-60 или 101-140 у детей 12-18 лет; 2 балла устанавливают при частоте сердечных сокращений или пульса менее 90 или более 170 у детей 0-2 лет, менее 80 или более 160 у детей 2-5 лет, менее 70 или более 150 у детей 5-12 лет, менее 50 или более 140 у детей 12-18 лет; при оценке частоты дыхания присваивают баллы: 0 - при частоте дыхания 30-40 у детей 0-2 лет, 25-30 у детей 2-5 лет, 20-25 у детей 5-12 лет, 12-20 у детей 12-18 лет; 1 балл присваивают при частоте дыхания 25-29 или 41-50 у детей 0-2 лет, 20-24 или 31-40 у детей 2-5 лет, 15-19 или 26-40 у детей 5-12 лет, 10-12 или 21 -36 у детей 12-18 лет, 2 балла устанавливают при частоте дыхания менее 25 или более 50 у детей 0-2 лет, менее 20 или более 40 у детей 2-5 лет, менее 15 или более 40 у детей 5-12 лет, менее 10 или более 36 у детей 12-18 лет; при оценке температуры тела в градусах Цельсия бесконтактным термометром присваивают 0 баллов при показателях 36,6-38,4 градуса Цельсия, 1 балл - при значениях 35,0-36,5 или 38,5-40,0, 2 балла - при температуре менее 35,0 или более 40,1 вне зависимости от возраста; при оценке насыщения кислородом крови по данным пульоксиметрии - SpO2 - присваивают 0 баллов при значениях показателя 95%, 1 балл - при показателях 90-94%, 2 балла - при показателе менее 90% вне зависимости от возраста; при оценке времени рекапилляризации по симптому белого пятна вне зависимости от возраста устанавливают баллы: 0 - при времени менее 3 секунд, 1 балл - при увеличении времени до 3-4 секунд, 2 балла - при увеличении времени более 4 секунд; при оценке болевой реакции с использованием упрощенной рейтинговой шкалы оценки боли Вонга-Бейкера по изображению лица устанавливают баллы: 0 баллов при отсутствии болевой реакции, 1 балл - при незначительной, 2 балла - при выраженной болевой реакции; при оценке риска инфекционных осложнений присваивают баллы: 0 баллов - инфекционные заболевания отрицается ребенком или его законным представителем; 1 балл - имелся контакт с заболевшими; 2 балла - диагностировано инфекционное заболевание до госпитализации; при оценке наличия сопутствующих заболеваний в соответствии с диагнозами направления службы скорой медицинской помощи или анамнестическими данными устанавливают 0 баллов при отсутствии сопутствующих заболеваний, 1 балл - при наличии в анамнезе или подозрении на врожденный порок сердца, онкологические заболевания, эпилепсию, бронхиальную астму, сахарный диабет, эксикоз II степени, 2 балла - при подозрении на политравму, инородное тело в дыхательных путях, перитонит, менингит, дыхательную недостаточностью 2-3 степени, эксикоз III степени; при сумме баллов до 2 диагностируют легкое состояние ребенка, от 2 до 5 - средней тяжести, 6 баллов и более - тяжелое.
Оценка состояния микроциркуляции по времени рекапилляризации способствует оценке нарушения тканевой перфузии, которая имеется у детей при отсутствии артериальной гипотензии и олигоанурии, что позволяет своевременно определить адекватность периферической тканевой перфузии, являющейся маркером декомпенсированного шока и декомпенсированного ацидоза (0 баллов - до 3 секунд; 1 балл - 3-4 секунд; 2 балла - более 4 секунд). Выявление степени нарушения микроциркуляции путем определения времени рекапилляризации соответствует тяжести заболевания ребенка и развития полиорганной недостаточности. Оценка симптома белого пятна, используемая при определении микроциркуляции, не требует специального оборудования.
Оценка степени выраженности болевой реакции способствует определению вовлеченности в патологический процесс нейроэндокринной и симпатико-андреналовой систем, регулирующих обменные процессы в организме (проявляющиеся катаболическим типом метаболизма, аритмиями, коагулопатиями) (0 баллов - нет болевой реакции; 1 балл - слабая боль; 2 балла - выраженный болевой синдром). Выявление выращенного болевого синдрома у пациента определяет тяжесть состояния ребенка и вовлечение нейроэндокринной системы в патологический процесс.
Оценка риска инфекционного заболевания у ребенка способствует раннему выявлению инфекционного заболевания (причина обезвоживания или интоксикации, риск осложнений) (0 баллов - инфекционные заболевания отрицается ребенком или его законным представителем; 1 балл - имелся контакт с заболевшими; 2 балла - диагностировано инфекционное заболевание до госпитализации).
Сумма баллов 6 и более свидетельствует о декомпенсированном нарушении большинства функций жизнедеятельности ребенка, определяет тяжелое состояние, требующее незамедлительного оказания экстренной медицинской помощи в условиях отделения реанимации и интенсивной терапии. Сумма баллов 2-5 свидетельствует о вовлечении в патологический процесс 2 и более систем органов, определяет среднетяжелое или тяжелое состояние ребенка, а также диктует необходимость проведения неотложной медицинской помощи в течение 2 часов от момента диагностики состояния с возможностью проведения дополнительных методов обследования. Сумма баллов менее 2 свидетельствует о компенсированном состоянии ребенка, не требующем оказания экстренной или неотложной медицинской помощи.
Деление значений показателей частоты сердечных сокращений и частоты дыхания в зависимости от возрастных особенностей (дети от 0 до 2 лет, с 2 до 5 лет, с 5 до 12 лет и с 12 до 18 лет) позволяет осуществлять диагностику у детей всех возрастов.
Способ осуществляется следующим образом. Всем детям в приемном отделении, вне зависимости от пути поступления, определяют тяжесть состояния (таблица 1). Оценивается 9 критериев: 7 общие для всех возрастных групп (уровень сознания, температура тела, насыщение кислородом крови, микроциркуляция, болевая реакция, вероятность инфекционного заболевания, сопутствующие заболевания) и 2 (частота пульса и дыхания) - в зависимости от возраста. Сознание оценивается в соответствии с имеющимися шкалами комы Глазго (Глазго-Питсбург) в зависимости от возраста ребенка. Термометрия проводится с помощью бесконтактных термометров. Определение насыщенности гемоглобина кислородом и частоты пульса проводятся с помощью пульсоксиметра. Оценка частоты дыхания и сердечных сокращений проводится по общепринятой методике. Оценка болевого синдрома проводится с помощью упрощенной рейтинговой шкалы оценки боли по изображению лица Вонга-Бейкера. Нарушение микроциркуляции определяется по времени рекапилляризации (симптома «белого пятна» или Мантейфеля-Лайгнеля-Левастина).
На основе полученных данных медицинским работником указывается риск инфекционного заболевания (при высоком риске пациент переводится в инфекционный бокс). Отдельно отмечаются диагнозы службы скорой медицинской помощи (политравма, инородное тело дыхательных путей, перитонит, эксикоз 2-3 степени, менингит, дыхательная недостаточность 2-3 степени) или указание на хронические соматические заболевания (врожденные пороки сердца, онкологические заболевания, эпилепсия, сахарный диабет, бронхиальная астма), отягощающие состояние ребенка.
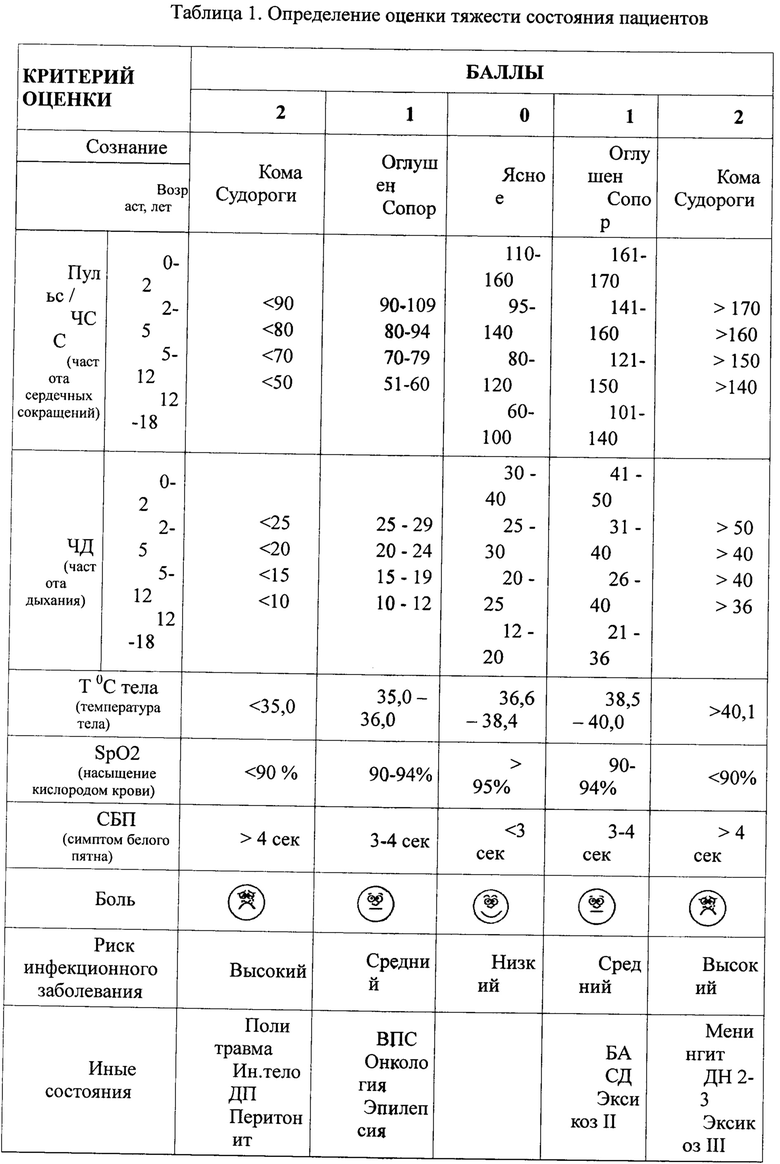

В зависимости от полученных результатов, каждый из критериев оценивается в 0-1-2 балла, затем определяется сумма баллов, при значении 6 баллов и более диагностируют тяжелое состояние, при 2-5 баллов - среднетяжелое, а при величине до 2 баллов - легкое.
Пример 1. Во Всеволожскую клиническую межрайонную больницу 26.10.2019 г. поступила больная К. 3 л. 4 мес. Родители предъявляли жалобы на вялость, слабость ребенка, наличие стула с примесью слизи и крови в течение последних 3 дней. Считают ребенка больным в течение 7 дней, когда после возвращения из Карелии отметили появление фебрильной лихорадки, слабости, вялости. 25.10.2019 года консультирована педиатром по месту жительства, установлен диагноз «функциональное расстройство желудочно-кишечного тракта», даны рекомендации по симптоматической терапии. В течение 5 минут после обращения в приемное отделение до осмотра врачом-педиатром проведена оценка тяжести состояния по заявляемому способу, получены результаты: сознание - легкое оглушение по шкале Глазго-Питсбург (1 балл), температура тела 37,0°С (0 баллов), насыщение кислородом крови по данным пульсоксиметрии 98% (0 баллов), болевая реакция не выражена (0 баллов), вероятность инфекционного заболевания, исходя из результатов консультации педиатра 25.10.2019 средняя (1 балл), сопутствующие заболевания отсутствовали (0 баллов), время рекапилляризации составило 5 секунд (2 балла), частота сердечных сокращений составила 148 в 1 минуту (1 балл), частота дыхания - 36 (1 балл). Таким образом, получен результат 6 баллов. На основании применения заявляемого способа диагностики степени тяжести детей диагностировано тяжелое течение заболевания, что обусловило старт оказания экстренной медицинской помощи в первое 10 минут от поступления пациента в стационар. Пациентка переведена в отделение реанимации и интенсивной терапии, после проведения лабораторных (клинический анализ крови, биохимический анализ крови) и инструментальных (УЗИ почек и брюшной полости) выставлен предварительный диагноз «гемолитико-уремического синдром», начата специальная терапия, пациентка переведена в специальное отделение для проведения заместительной почечной терапии в течение 3 часов от момента поступления во Всеволожскую больницу.
Пример 2. Во Всеволожскую клиническую межрайонную больницу 17.04.2019 г. доставлен пациент Н. 12 л. При поступлении предъявлял жалобы на боль в левой верхней конечности в области предплечья. В течение 2 минут после обращения в приемное отделение до осмотра врачом-педиатром и врачом-травматологом проведена оценка тяжести состояния по заявляемому способу, получены результаты: сознание - ясное по шкале Глазго-Питсбург (0 баллов), температура тела 36,4°С (0 баллов), насыщение кислородом крови по данным пульсоксиметрии 98% (0 баллов), болевая реакция выражена (2 балла), вероятность инфекционного заболевания, исходя из анамнеза - низкая (0 баллов), сопутствующие заболевания отсутствовали (0 баллов), время рекапилляризации составило 2 секунды (0 баллов), частота сердечных сокращений составила 124 в 1 минуту (1 балл), (частота дыхания - 16 (0 баллов). Таким образом, получен результат 3 балла. На основании применения заявляемого способа определено среднетяжелое течение заболевания.
Пример 3. Во Всеволожскую клиническую межрайонную больницу 03.01.2019 г. с диагнозом «острый гастроэнтерит» поступила больная К., 1,5 мес. Родители предъявляли жалобы на вялость, слабость ребенка, отсутствие аппетита, срыгивание. В течение 2 минут после обращения в приемное отделение до осмотра врачом-педиатром проведена оценка тяжести состояния по заявляемому способу, получены результаты: сознание - ясное по шкале Глазго-Питсбург (0 баллов), температура тела 37,0°С (0 баллов), насыщение кислородом крови по данным пульсоксиметрии 98% (0 баллов), болевая реакция не выражена, ребенок спокоен (0 баллов), вероятность инфекционного заболевания, исходя из данных анамнеза и диагноза бригады скорой медицинской помощи, средняя (1 балл), сопутствующие заболевания отсутствовали (0 баллов), время рекапилляризации составило 2 секунды (0 баллов), частота сердечных сокращений составила 136 в 1 минуту (0 баллов), частота дыхания - 32 (0 баллов). Таким образом, получен результат 1 балл. На основании применения заявляемого способа диагностики степени тяжести детей определено легкое течение заболевания, что определило отсутствие необходимости оказания неотложной медицинской помощи. При дообследовании патологических изменений не выявлено, после осмотра врачом-педиатром установлен диагноз «кишечная колика», назначена симптоматическая терапия, диета.
Заявляемый способ является точным, простым, быстрым и бюджетным методом диагностики тяжести состояния детей. Выполнение заявляемого способа повышает точность диагностики тяжести состояния ребенка до проведения полного осмотра и обследования ребенка при отсутствии в ряде случаев анамнеза, специфических изменений лабораторных показателей и очевидного угрожающего состояния. Способ можно осуществлять в кратчайшие сроки (от 30 секунд) при поступлении в приемное отделение любого стационара.
Способ позволяет в ранние сроки оценить тяжесть состояния детей, определить порядок оказаний экстренной и неотложной медицинской помощи и при необходимости незамедлительно начать терапию в условиях реанимационного отделения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ПОЛИОРГАННОЙ ДИСФУНКЦИИ И ПРОГНОЗИРОВАНИЯ ЛЕТАЛЬНОГО ИСХОДА У РЕАНИМАЦИОННОГО ПАЦИЕНТА ДЕТСКОГО ВОЗРАСТА | 2015 |
|
RU2604393C1 |
| Метод оценки степени тяжести пострадавших в дорожно-транспортных происшествиях в догоспитальном периоде, на этапе приемно-диагностического отделения госпитального периода | 2019 |
|
RU2711384C1 |
| Способ дифференциальной диагностики синдрома пароксизмальной симпатической гиперактивности у пациентов с тяжелым повреждением головного мозга различной этиологии | 2023 |
|
RU2810456C1 |
| Способ выбора алгоритма оказания медицинской помощи детям с острой респираторной патологией | 2021 |
|
RU2770433C1 |
| Способ оценки степени тяжести состояния пострадавших в дорожно-транспортных происшествиях с сочетанной травмой | 2022 |
|
RU2790772C1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ СОСТОЯНИЯ БОЛЬНЫХ ДЕТЕЙ | 1999 |
|
RU2166761C1 |
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ У ДЕТЕЙ | 2023 |
|
RU2805246C1 |
| Способ прогнозирования риска летального исхода на госпитальном этапе у больных COVID-19 | 2023 |
|
RU2805928C1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ГЕМОРРАГИЧЕСКОГО ШОКА У БОЛЬНЫХ | 2003 |
|
RU2251966C1 |
| СПОСОБ ДИАГНОСТИКИ ДЕПРЕССИИ У МУЖЧИН С ДЕФИЦИТОМ ТЕСТОСТЕРОНА | 2024 |
|
RU2826209C1 |
Изобретение относится к медицине, в частности педиатрии, анестезиологии и реаниматологии. Определяют уровень сознания, частоты пульса или частоты сердечных сокращений, частоты дыхания, температуры тела, насыщения крови кислородом по данным пульсоксиметрии и оценки наличия сопутствующих заболеваний, дополнительно оценивают состояние микроциркуляции по времени рекапилляризации, степень болевой реакции, вероятность инфекционного заболевания, которые сгруппированы в «коридоры» в зависимости от степени компенсации, а значения показателей частоты сердечных сокращений и частоты дыхания разделены в зависимости от возрастных особенностей: дети от 0 до 2 лет, с 2 до 5 лет, с 5 до 12 лет и с 12 до 18 лет. Присваивают каждому из 9 диагностических признаков 0 баллов при компенсации, 1 балл при нарушении функции, 2 балла при декомпенсации. Суммируют полученные баллы. При сумме баллов более 6 диагностируют тяжелое состояние, при сумме от 2 до 6 баллов - среднетяжелое, а при сумме менее 2 баллов – легкое. Способ позволяет повысить точность диагностики тяжести состояния ребенка до проведения полного осмотра и обследования ребенка при отсутствии в ряде случаев анамнеза, специфических изменений лабораторных показателей и очевидного угрожающего состояния. 1 табл., 3 пр.
Способ диагностики тяжести состояния детей, основанный на определении уровня сознания, частоты сердечных сокращений, частоты дыхания, температуры тела, насыщения крови кислородом по данным пульсоксиметрии и оценки наличия сопутствующих заболеваний, отличающийся тем, что дополнительно оценивают состояние микроциркуляции по времени рекапилляризации, степень болевой реакции, вероятность инфекционного заболевания, которые сгруппированы в зависимости от степени компенсации, а значения показателей частоты сердечных сокращений и частоты дыхания разделены в зависимости от возрастных особенностей: дети от 0 до 2 лет, с 2 до 5 лет, с 5 до 12 лет и с 12 до 18 лет, при этом каждому из 9 диагностических признаков присваивают баллы; при этом определяют оценку уровня сознания по шкале Глазго или Глазго-Питсбург: «ясное» сознание - присваивают 0 баллов, при уровне сознания «оглушение» или «сопор» - 1 балл, при уровне сознания «кома» - 2 балла, при продолжающихся судорогах - 2 балла; при оценке частоты сердечных сокращений в зависимости от возраста присваивают баллов: 0 - при частоте сердечных сокращений 110-160 у детей 0-2 лет, 95-140 у детей 2-5 лет, 80-120 - у детей 5-12 лет, 60-100 - у детей 12-18 лет; 1 балл присваивают при частоте сердечных сокращений 90-109 или 161-170 у детей 0-2 лет, 80-94 или 141-160 - у детей 2-5 лет, 70-79 или 121-150 - у детей 5-12 лет, 51-60 или 101-140 у детей 12-18 лет; 2 балла присваивают при частоте сердечных сокращений менее 90 или более 170 у детей 0-2 лет, менее 80 или более 160 у детей 2-5 лет, менее 70 или более 150 у детей 5-12 лет, менее 50 или более 140 у детей 12-18 лет; при оценке частоты дыхания присваивают баллов: 0 - при частоте дыхания 30-40 у детей 0-2 лет, 25-30 у детей 2-5 лет, 20-25 у детей 5-12 лет, 12-20 у детей 12-18 лет; 1 балл присваивают при частоте дыхания 25-29 или 41-50 у детей 0-2 лет, 20-24 или 31-40 у детей 2-5 лет, 15-19 или 26-40 у детей 5-12 лет, 10-12 или 21-36 у детей 12-18 лет, 2 балла присваивают при частоте дыхания менее 25 или более 50 у детей 0-2 лет, менее 20 или более 40 у детей 2-5 лет, менее 15 или более 40 у детей 5-12 лет, менее 10 или более 36 у детей 12-18 лет; при оценке температуры тела в градусах Цельсия бесконтактным термометром присваивают 0 баллов при показателях 36,6-38,4 градуса Цельсия, 1 балл - при значениях 35,0-36,5 или 38,5-40,0, 2 балла - при температуре менее 35,0 или более 40,1 вне зависимости от возраста; при оценке насыщения кислородом крови по данным пульоксиметрии - SpO2 - присваивают 0 баллов при значениях показателя 95%, 1 балл - при показателях 90-94%, 2 балла - при показателе менее 90% вне зависимости от возраста; при оценке времени рекапилляризации по симптому белого пятна вне зависимости от возраста присваивают баллов: 0 - при времени менее 3 секунд, 1 балл - при увеличении времени до 3-4 секунд, 2 балла - при увеличении времени более 4 секунд; при оценке болевой реакции по шкале оценки боли Вонга-Бейкера по изображению лица при этом присваивают 0 баллов - нет болевой реакции, 1 балл - слабая боль, 2 балла - выраженный болевой синдром; при оценке риска инфекционных осложнений присваивают баллы: 0 баллов - инфекционные заболевания отрицаются ребенком или его законным представителем, 1 балл - имелся контакт с заболевшим, 2 балла - диагностировано инфекционное заболевание до госпитализации; при оценке наличия сопутствующих заболеваний в соответствии с диагнозами направления службы скорой медицинской помощи или анамнестическими данными устанавливают 0 баллов при отсутствии сопутствующих заболеваний, 1 балл - при наличии в анамнезе или подозрении на врожденный порок сердца, онкологические заболевания, эпилепсию, бронхиальную астму, сахарный диабет, эксикоз II степени, 2 балла - при подозрении на политравму, инородное тело в дыхательных путях, перитонит, менингит, дыхательную недостаточностью 2-3 степени, эксикоз III степени; осуществляется суммирование полученных баллов и при сумме баллов до 2 диагностируют легкое состояние ребенка, от 2 до 5 - средней тяжести, 6 баллов и более - тяжелое.
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ПОЛИОРГАННОЙ ДИСФУНКЦИИ И ПРОГНОЗИРОВАНИЯ ЛЕТАЛЬНОГО ИСХОДА У РЕАНИМАЦИОННОГО ПАЦИЕНТА ДЕТСКОГО ВОЗРАСТА | 2015 |
|
RU2604393C1 |
| СПОСОБ ОЦЕНКИ СОСТОЯНИЯ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ У ДЕТЕЙ | 2000 |
|
RU2184489C1 |
| Кусельман А.И., Самсыгина Г.А., ОЦЕНКА СОСТОЯНИЯ ТЯЖЕСТИ БОЛЬНЫХ ДЕТЕЙ, Педиатрия, 2012, 4, Том 91, с | |||
| Ударно-долбежная врубовая машина | 1921 |
|
SU115A1 |
| Александрович Ю | |||
| С | |||
| и др., Оценка тяжести состояния новорожденных, нуждающихся в межгоспитальной транспортировке, Скорая медицинская помощь, 2011, 4, том 4, с | |||
| Способ очистки нефти и нефтяных продуктов и уничтожения их флюоресценции | 1921 |
|
SU31A1 |
| Florin TA, | |||
Авторы
Даты
2023-01-25—Публикация
2021-12-23—Подача