Изобретение относится к области медицины, а именно к анестезиологии и интенсивной терапии. В настоящее время, благодаря развитию способов ультразвуковой визуализации и определения положения кончика иглы при помощи нейростимуляции, периферические и глубокие проводниковые блокады и блокады нервных сплетений все чаще выполняются при оперативных вмешательствах на конечностях. При операциях на верхней конечности для блокады плечевого сплетения чаще всего применяют межлестничный и надключичный доступ, которые обеспечивают полноценную блокаду верхней конечности с вовлечением практически всех дериватов плечевого сплетения. Реже проводят блокаду подмышечным доступом. Надключичный доступ Куленкампфа-Фурсаева имеет преимущества перед межлестничным доступом, так как при межлестничной блокаде плечевого сплетения есть вероятность попадания большого количества местного анестетика под твердую мозговую оболочку с развитием тотальной спинальной блокады (Dutton R.P., Eckhardt W.F., Sunder N. 1994), а также очень высока частота развития синдрома Горнера (от 80 до 100%) и блокады диафрагмального нерва. Способ Куленкампфа-Фурсаева учитывает наличие четких анатомических ориентиров: ключица, первое ребро, подключичная артерия. При блокаде плечевого сплетения надключичным доступом есть риск непреднамеренного ранения плевры и легкого с развитием пневмоторакса и гемопневмоторакса, ранения подключичной артерии. Использование ультразвуковой навигации при продвижении иглы минимизирует эти риски. Поэтому ультразвуковая ассистенция является самым эффективным методом визуализации в повседневной клинической практике врача анестезиолога (Marhofer Р., Chan V.W., 2007). У больных с высокой градацией физиологического статуса по ASA (III, IV) наиболее безопасна проводниковая и плексусная анестезия, так как при этом виде обезболивания сохраняется стабильная гемодинамика, самостоятельное дыхание, что позволяет отказаться от релаксантов, интубации трахеи и ИВЛ. При использовании катетерной техники есть возможность проведения продленной анальгезии, которая позволяет проводить раннюю активизацию пациентов, что укорачивает сроки госпитализации (С.А. Оруджева, А.А. Звягин, С.И. Агафонова, В.Ю. Усу Олаку, Ю.А. Герасимова 2014). Катетеризация периневрального пространства позволяет проводить послеоперационную анальгезию. Для продленной анальгезии рекомендованы следующие методики периферических блокад: межлестничная, надключичная, бедренная и седалищная. Игла Туохи может использоваться как проводник для проведения катетера, при этом благодаря срезу иглы катетер будет отклоняться от направления хода иглы. При выполнении блокады плечевого сплетения надключичным доступом, при фиксации катетера в месте выхода его на кожу, рекомендовано использовать прозрачную адгезивную повязку для осуществления контроля распространения анестетика (Marhofer Р. 2010).
Блокада плечевого сплетения надключичным доступом отличается от других способов использованием четких анатомических ориентиров, которые очень хорошо визуализируются при ультразвуковом исследовании. При проведении длительной блокады плечевого сплетения с использованием катетерной технологии возникает проблема надежной фиксации катетера в надключичной области, так как надключичная область из-за своих анатомических особенностей является местом, где трудно провести надежную фиксацию катетера. Это так называемая надключичная ямка (fossa supraclaviculars), которая ограничена снизу ключицей, медиально musculus sternocleidomastoideus, сверху musculus omohyoideus. Особенно надключичная ямка выражена у худых пациентов, что делает невозможным надежно фиксировать катетер и при этом риск дислокации катетера возрастает многократно. Наиболее удобным местом для фиксации катетера является подключичная область, где поверхность, на которой фиксируется катетер, всегда ровная и имеет достаточную площадь для наложения любой фиксирующей наклейки. Поэтому при проведении катетера из места надключичного доступа к плечевому сплетению под кожей подключичной области увеличивается внутренняя (скрытая) часть катетера. Катетер выходит на кожу в наиболее удобном для фиксации и ухода месте. В результате получаем возможность визуального ультразвукового контроля за распространением местного анестетика при повторном введении в область плечевого сплетения, когда фиксирующая наклейка не мешает постановке ультразвукового датчика над ключицей и визуальному контролю. В данном изобретении мы предлагаем способ продленной плексусной блокады, при котором используется игла Туохи для постановки катетера к плечевому сплетению с помощью ультразвукового контроля. В последующем проводится катетер под кожей подключичной области с использованием этой же иглы Туохи и спинномозговой иглы, у которой дистальный конец имеет карандашную заточку с фиксацией катетера на коже подключичной области.
Этот способ: 1. Позволяет безопасно провести катетер в подкожном туннеле; 2. Обеспечивает надежную фиксацию катетера без риска дислокационных осложнений; 3. Создает условия для ухода за катетером, который удобен для персонала (простота смены фиксирующих наклеек); 4. Позволяет осуществить ультразвуковой визуальный контроль за распространением вводимого к плечевому сплетению раствора местного анестетика при первичной и повторных инъекциях, где фиксирующая наклейка не мешает постановке ультразвукового датчика в надключичной области. Все это позволяет провести анестезию при операциях на плече и локтевом суставе, длительную, качественную продленную плексусную анальгезию, как в послеоперационном периоде, а также при лечении острых и хронических болевых синдромов.
Данный способ осуществляется для проведения продленной блокады плечевого сплетения надключичным доступом в целях анестезии при операциях на верхней конечности (плечо и локтевой сустав), проведения послеоперационной анальгезии и лечения острых и хронических болевых синдромов. Для проведения данного вида периферической блокады используется набор Perifix ONE фирмы B/Braun с иглой Tuohy G 18 с наружным диаметром 1,3 мм и длинной 80 мм и катетер G 20 с наружным диаметром 0,85 мм, внутренним диаметром 0,45 мм и длинной 1000 мм и спинномозговая игла Pencan фирмы B/Braun G 25 с наружным диаметром 0,5 мм и длиной 103 мм. Особенностью этой спинномозговая иглы является карандашная заточка дистального конца иглы по типу «Pencil Point».
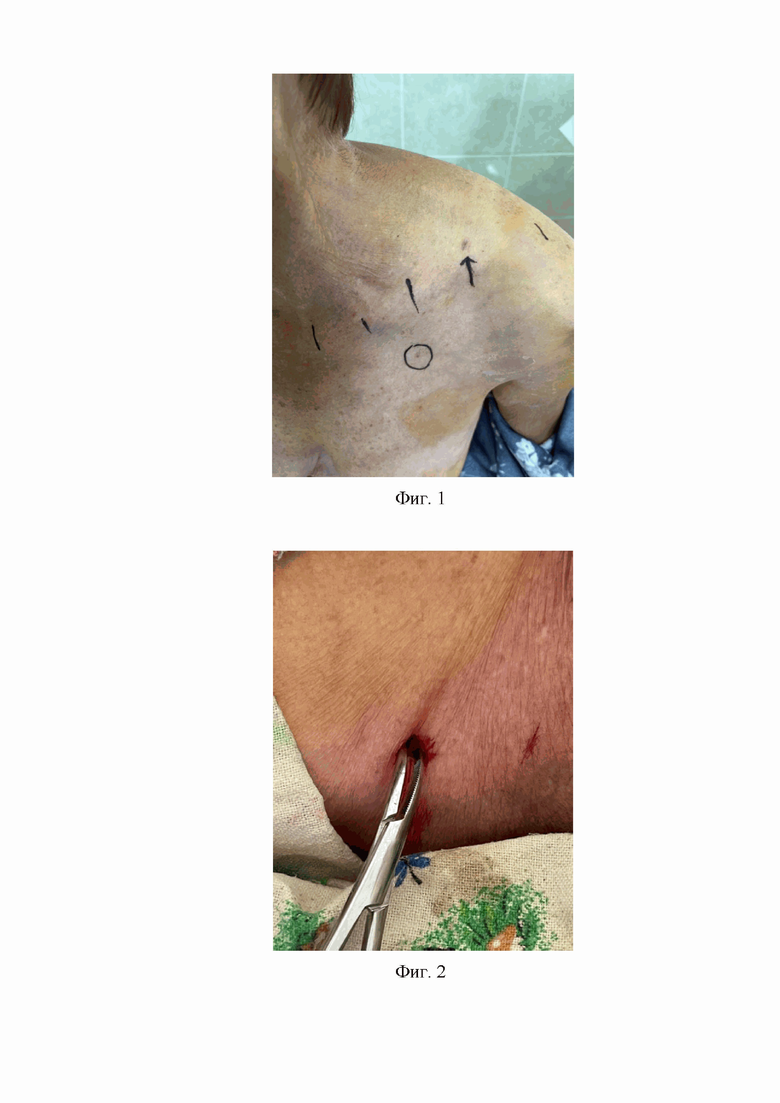
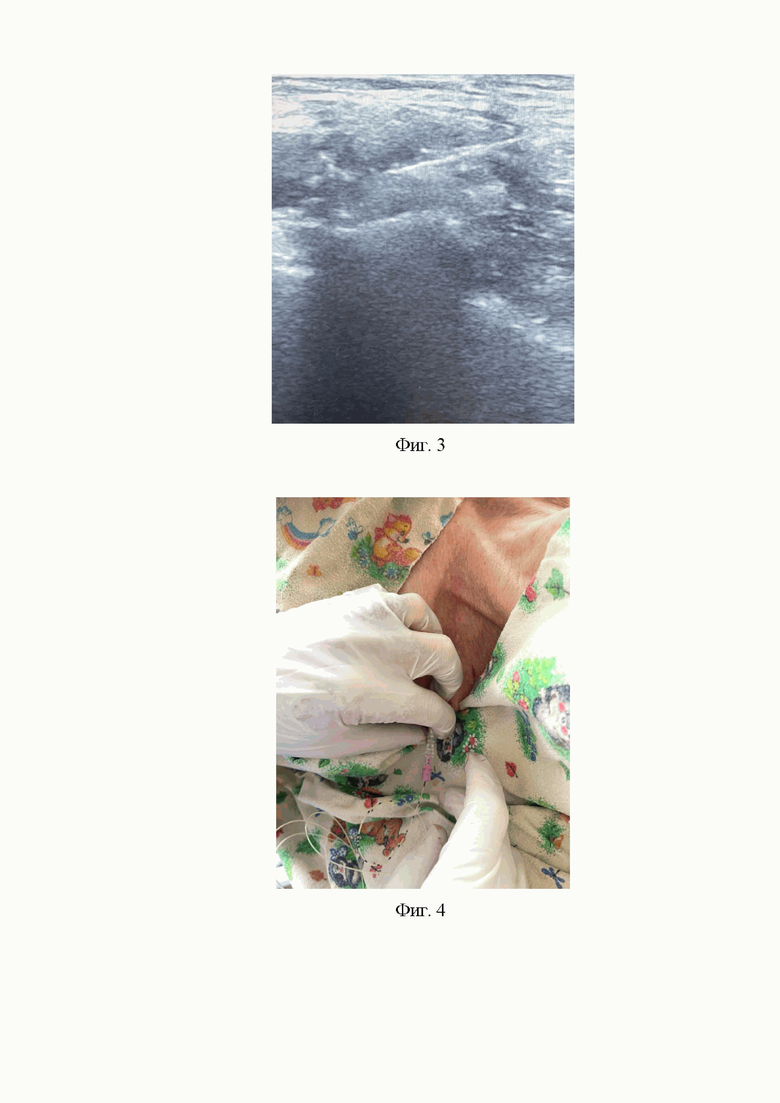
1. На первом этапе после местной анестезии кожи и подкожной жировой клетчатки раствором местного анестетика проводится разрез кожи размером 3 мм в месте расположенном на 10 мм выше верхнего края ключицы по передней подмышечной линии, что соответствует границе одной четверти и третей четверти расстояния от грудинного конца ключицы до акромиального конца ключицы остроконечным скальпелем с последующим расширением этой раны хирургическим зажимом типа «москит» (Фиг. 1, 2).
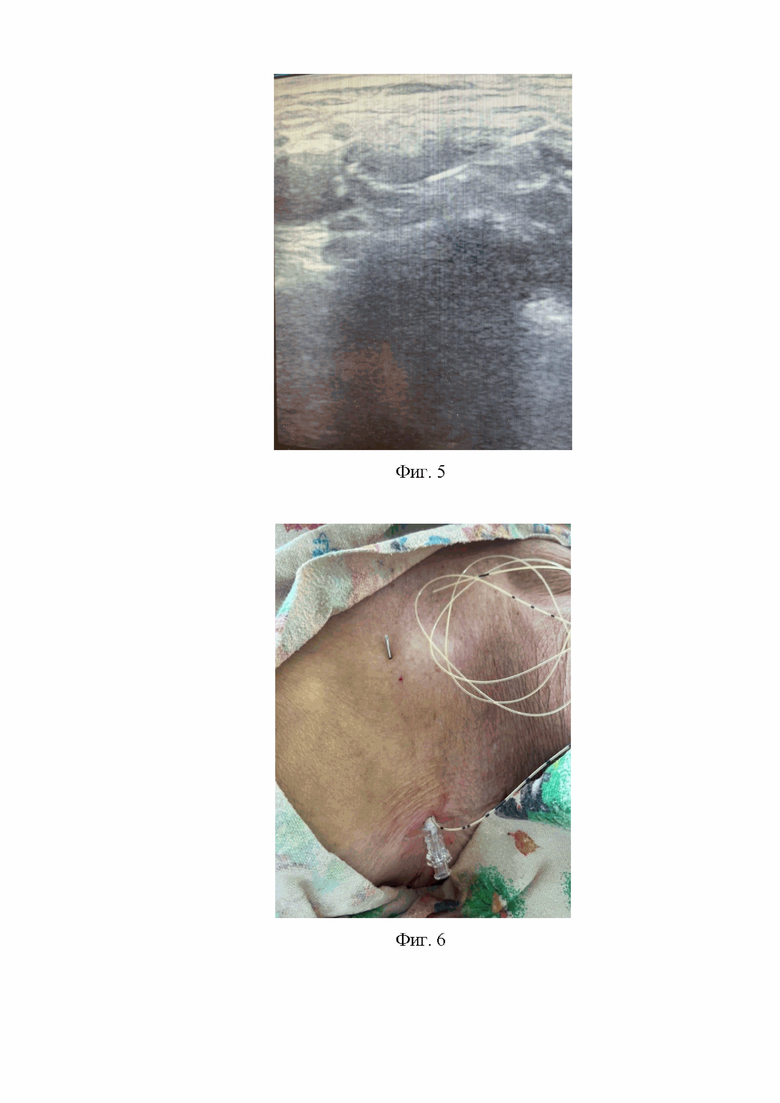
2. На втором этапе с помощью ультразвуковой навигации для контроля продвижения иглы и положения дистального конца иглы через кожную рану к плечевому сплетению проводится игла Tuohy G 18 с наружным диаметром 1,3 мм и длинной 80 мм и после отрицательной аспирационной пробы в зону около плечевого сплетения для гидропрепаровки периневрального пространства через иглу Туохи вводится раствор натрия хлорида 9 мг/мл в количестве 5 мл, что дает представление о правильности распространения раствора около плечевого сплетения и облегчает проведение катетера в периневральную область. Контроль распространения раствора осуществляется с помощью ультразвуковой навигации (Фиг. 3).
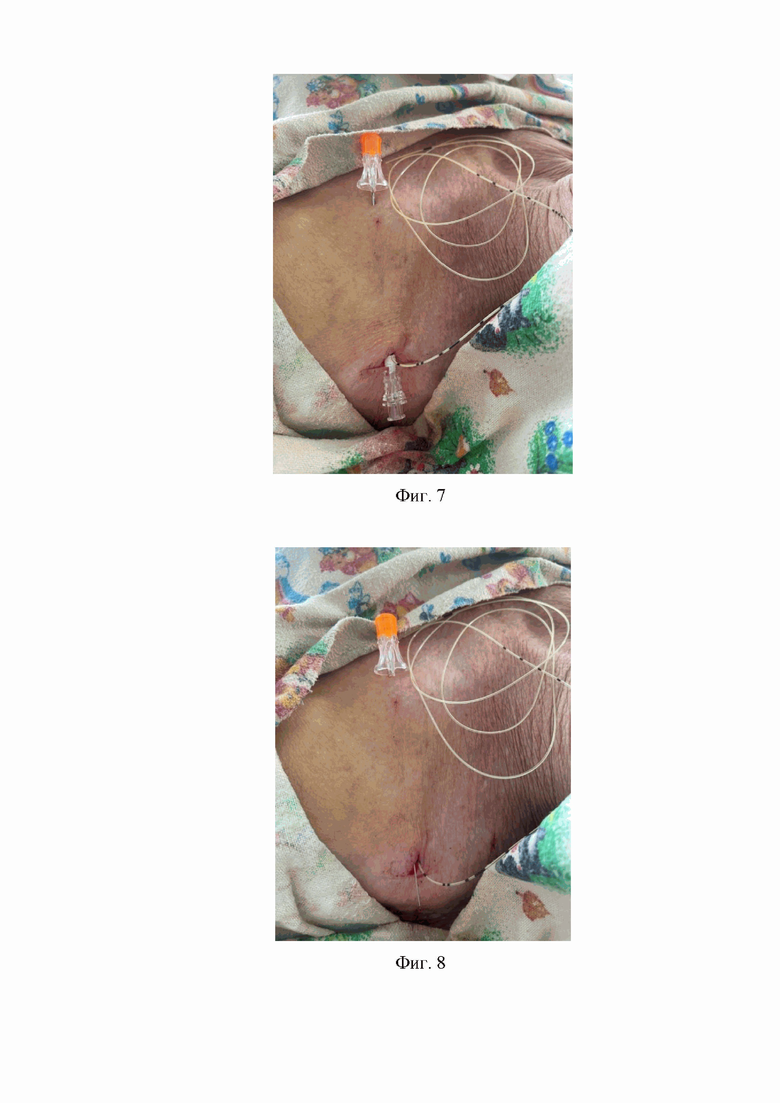
3. На третьем этапе через просвет иглы Туохи к плечевому сплетению проводится катетер с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм на расстояние 30 мм от дистального конца иглы Туохи с использованием ультразвукового визуального контроля за продвижением катетера (Фиг. 4, 5).
4. На четвертом этапе игла Туохи извлекается и проводится через латеральный край кожной раны под кожей подключичной области на расстояние 70 мм к точке выхода на кожу в подключичной области, расположенной на 20 мм ниже нижнего края ключицы по среднеключичной линии. При этом, чтобы минимизировать риск повреждения катетера в зоне доступа к плечевому сплетению дистальным острым концом иглы Туохи, катетер смещается ближе к медиальному краю раны (Фиг. 6).
5. На пятом этапе через просвет иглы Туохи от дистального к проксимальному концу иглы Туохи проводится спинномозговая игла с карандашной заточкой дистального конца иглы типа «Pencil Point» с наружным диаметром 0,5 мм и размером 103 мм (Фиг. 7).
6. На шестом этапе игла Туохи извлекается из-под кожи подключичной области, при этом спинномозговая игла находится под кожей подключичной области так, чтобы дистальный конец иглы располагался в просвете раны в надключичной области рядом с катетером, проведенным к плечевому сплетению (Фиг. 8).
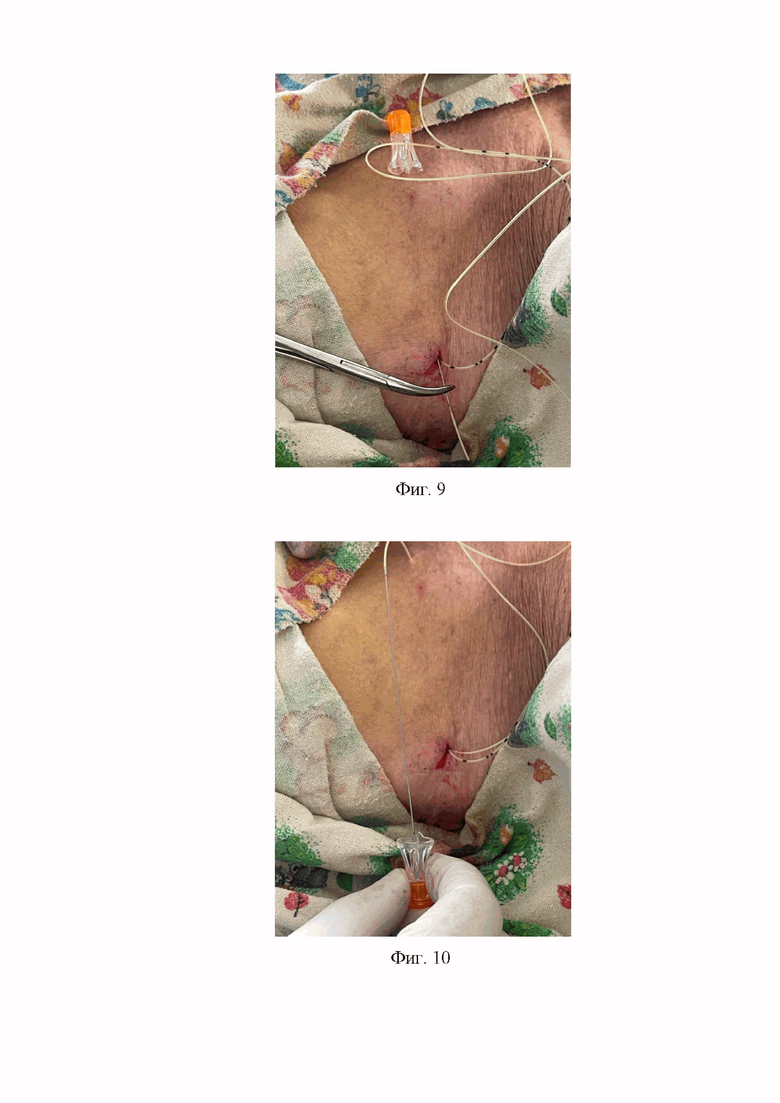
7. На седьмом этапе проводится фиксация катетера на дистальном конце спинномозговой иглы (дистальный конец спинномозговой иглы проводится в просвет катетера на расстояние 3 мм) (Фиг. 9).
8. На восьмом этапе из-под кожи подключичной области извлекается спинномозговая игла с фиксированным на ней катетером так, чтобы катетер располагался под кожей подключичной области. (Фиг. 10).
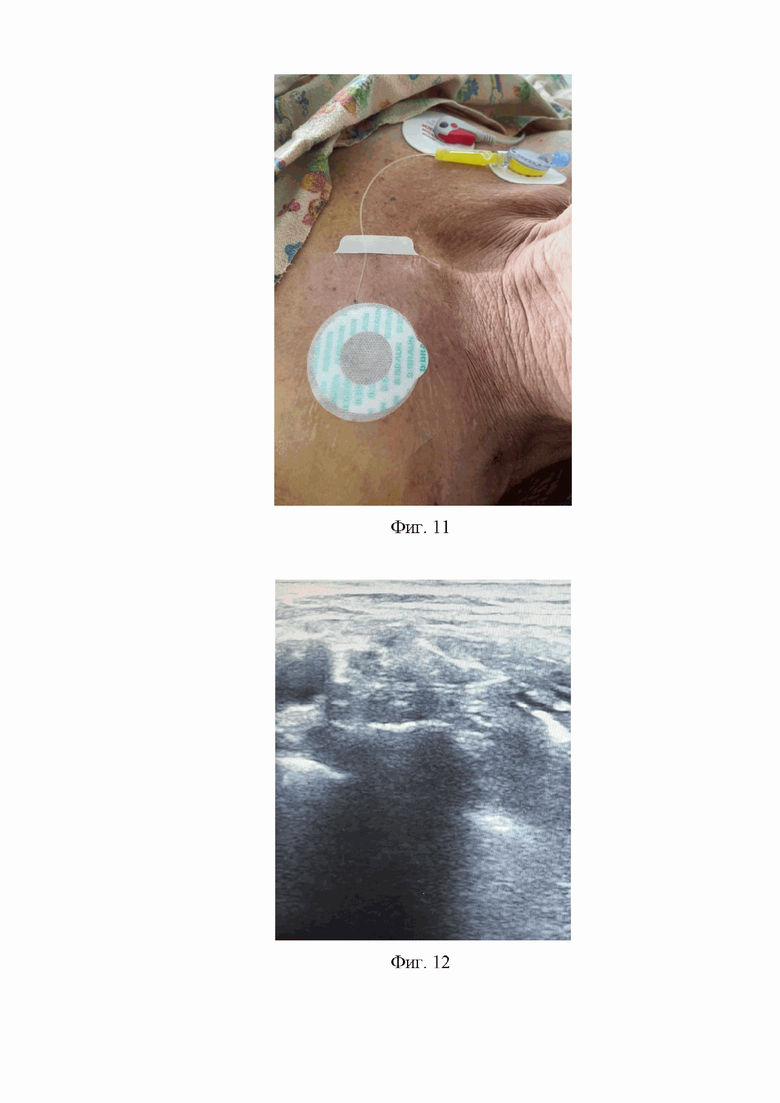
9. На девятом этапе катетер в месте выхода на кожу подключичной области на стороне блокады фиксируется на коже подключичной области фиксирующим устройством Perifix, а проксимальный конец катетера соединяется с коннектором катетера, который в свою очередь соединяется с антибактериальным фильтром. После чего антибактериальный фильтр фиксируется на коже подключичной области на противоположной от блокированной конечности стороне фиксатором антибактериального фильтра (Фиг. 11).
10. На десятом этапе через установленный к плечевому сплетению катетер после аспирационной пробы вводится раствор местного анестетика с целью анестезии или аналгезии. При этом можно контролировать распространение раствора местного анестетика, используя ультразвуковую навигацию (Фиг. 12).
Фиг. 1. Место введения иглы Туохи - место доступа к плечевому сплетению, которое расположено в точке на 10 мм выше верхнего края ключицы на уровне передней подмышечной линии (обозначено стрелкой) и место выхода катетера на кожу подключичной области расположено в точке на 20 мм ниже нижнего края ключицы по среднеключичной линии (обозначено кругом).
Фиг. 2. Создание кожной раны в месте доступа к плечевому сплетению в надключичной области.
Фиг 3. Ультразвуковая картина проведения иглы Туохи к плечевому сплетению - дистальный конец иглы расположен в непосредственной близости с плечевым сплетением.
Фиг. 4. Проведение катетера к плечевому сплетению через просвет иглы Туохи.
Фиг 5. Ультразвуковая картина проведения катетера через просвет иглы Туохи - дистальный конец катетера расположен в гидропрепарированном пространстве под плечевом сплетением.
Фиг. 6. Игла Туохи проведена через рану в месте доступа к плечевому сплетению под кожей подключичной области и дистальный конец иглы выведен на кожу подключичной области на расстояние в 70 мм от места доступа к плечевому сплетению.
Фиг. 7. Спинномозговая игла с карандашной заточкой дистального конца типа «Pencil Point» с наружным диаметром 0,5 мм и размером 103 мм проведена через просвет иглы Туохи в направлении от дистального конца к проксимальному концу иглы Туохи.
Фиг. 8. Игла Туохи извлечена из-под кожи подключичной области, при этом спинномозговая игла располагается под кожей подключичной области.
Фиг. 9. Проведена фиксация проксимального конца катетера на дистальном конце спинномозговой иглы с карандашной заточкой дистального конца (дистальный конец спинномозговой иглы проведен в просвет катетера на расстояние в 3 мм).
Фиг. 10. Спинномозговая игла с фиксированным на ней катетером извлечена из-под кожи подключичной области.
Фиг. 11. Катетер в месте выхода на кожу подключичной области на стороне блокады фиксирован на коже подключичной области фиксирующим устройством Perifix, а проксимальный конец катетера после соединения с антибактериальным фильтром через коннектор катетера фиксирован на коже подключичной области, на противоположной стороне от блокированной конечности фиксатором антибактериального фильтра.
Фиг. 12. Ультразвуковая картина визуализации распространения раствора местного анестетика около плечевого сплетения при введении его через катетер.
В качестве осуществления изобретения приведен клинический пример.
Больная В. 85 лет. Диагноз: Основной: Закрытый перелом хирургической шейки левого плеча со смещением отломков. Сопутствующий: Ишемическая болезнь сердца. Атеросклеротическая болезнь сердца. Гипертоническая болезнь 3 стадии. Артериальная гипертония 2 степени. Риск сердечно-сосудистых осложнений 4 степени. Хроническая сердечная недостаточность 2А стадии (Функциональный класс 2). Цереброваскулярная болезнь. Хроническая ишемия головного мозга 2 степени. Когнитивные и ментальные нарушения. Физический статус по ASA 3 класс. Проведена операция: «Открытая репозиция и остеосинтез перелома хирургической шейки левого плеча титановой пластиной и винтами».
Анестезиологическое обеспечение: «Блокада плечевого сплетения надключичным доступом с катетеризацией периневрального пространства с целью проведения продленной плексусной анальгезии с проведением катетера под кожей подключичной области с использованием иглы Туохи и спинномозговой иглы, с фиксацией катетера на коже подключичной области устройством Perifix». Описание способа: В положении лежа на спине, в асептических условиях, после трехкратной обработки надключичной и подключичной области антисептическим раствором, под местной анестезией раствором лидокаина 5 мг/мл - 5 мл проведен разрез кожи остроконечным скальпелем в месте расположенном на 10 мм выше верхнего края ключицы на уровне передней подмышечной линии (на границе 1/4 и 3/4 от акромиального конца ключицы) размером 3 мм, после чего рана расширена хирургическим зажимом типа «москит». Игла Туохи G 18 проведена через кожную рану под кожей надключичной области к плечевому сплетению. Аспирационная проба отрицательная. Контроль продвижения иглы и положения дистального конца иглы осуществлялся под ультразвуковым контролем. Аспирационная проба отрицательная. Через просвет иглы Туохи к плечевому сплетению проведен катетер G 20 на расстояние 30 мм от дистального конца иглы. Через катетер к плечевому сплетению введен раствора натрия хлорида 9 мг/мл в количестве 5 мл. Контроль распределения раствора с помощью ультразвуковой навигации. Через кожную рану проведена игла Туохи под кожей подключичной области в каудальном направлении на расстояние 70 мм, предварительно выполнив местную анестезию кожи раствором лидокаина 5 мг/мл - 5 мл в месте предполагаемого выхода иглы Туохи на кожу подключичной области. Место выхода дистального конца иглы Туохи расположено в подключичной области на 20 мм ниже нижнего края ключицы на уровне среднеключичной линии. Далее через просвет иглы Туохи через дистальный ее конец проведена спинномозговая игла Pencan G 25-103 мм в направление к проксимальному концу иглы Туохи, после чего игла Туохи извлечена. Спинномозговая игла расположена под кожей подключичной области, при этом дистальный конец иглы находится в ране в месте доступа к плечевому сплетению. Проведена фиксация проксимального конца катетера на дистальном конце спинномозговой иглы (спинномозговая игла проведена в просвет катетера на расстояние 3 мм). Спинномозговая игла с фиксированным на ней катетером извлечена из-под кожи подключичной области. Катетер расположен под кожей подключичной области. Проведено отсечение проксимального конца катетера хирургическим скальпелем и соединение его через коннектер с антибактериальным фильтром. Проведена аспирационная проба - результат отрицательный. Под ультразвуковым контролем через катетер, проведенный к плечевому сплетению, введен раствор ропивакаина 5 мг/мл -30 мл (150 мг). Фиксация катетера на коже подключичной области на стороне блокады в месте выхода катетера с помощью фиксирующего устройства Perifix. Фиксация проксимального участка катетера на коже подключичной области, соединенного с антибактериальным фильтром, осуществлена с помощью фиксатора антибактериального фильтра в подключичной области на противоположной стороне от блокированной конечности. Анестезия после введения местного анестетика наступила через 25 минут. Длительность сенсорно-моторной блокады плечевого сплетения оперированной верхней конечности составила 7 часов. Продленная плексусная блокада проводилась в течение четырех суток раствором ропивакаина 2 мг/мл со скоростью 2 мл/час с помощью шприцевого насоса. Контроль за распространением раствора местного анестетика в зоне плечевого сплетения при введении болюса местного анестетика осуществлялось с помощью ультразвуковой навигации. Пациент отмечал уровень боли по визуальной аналоговой шкале (ВАШ) боли от 0 мм до 20 мм (слабая боль) за весь период проведения послеоперационной продленной плексусной анальгезии. Обработка антисептическим раствором места выхода катетера на кожу и смена фиксирующего устройства Perifix была проведена через двое суток после операции. Инфекционных осложнений и наружной дислокации катетера не было отмечено.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ продленной блокады плечевого сплетения из подключичного доступа с фиксацией катетера под кожей передней грудной стенки | 2023 |
|
RU2814762C1 |
| Способ фиксации катетера под кожей подключичной области при продленной блокаде плечевого сплетения | 2023 |
|
RU2806484C1 |
| Способ фиксации катетера под кожей передней грудной стенки при проведении продленной блокады плечевого сплетения | 2023 |
|
RU2808912C1 |
| Способ продленной блокады лучевого нерва из подмышечного доступа | 2023 |
|
RU2825704C1 |
| Способ оценки степени наружной дислокации катетера для продленной блокады плечевого сплетения | 2023 |
|
RU2800896C1 |
| Способ продленной блокады лучевого нерва, срединного нерва и локтевого нерва из подмышечного доступа | 2024 |
|
RU2822814C1 |
| Способ продленной блокады бедренного нерва | 2023 |
|
RU2807883C1 |
| СПОСОБ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2009 |
|
RU2414251C1 |
| СПОСОБ МЕЖЛЕСТНИЧНОЙ АНЕСТЕЗИИ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2006 |
|
RU2329070C1 |
| Игла для проведения и фиксации эпидурального катетера в подкожном канале при проведении эпидуральной анестезии и эпидуральной анальгезии | 2021 |
|
RU2772752C1 |
Изобретение относится к области медицины, а именно к анестезиологии и интенсивной терапии, и может быть использовано для проведения продленной блокады плечевого сплетения. Выполняют местную анестезию раствором лидокаина. Проводят разрез кожи и создают кожную рану с последующим расширением хирургическим зажимом. Проводят через рану иглу Туохи к плечевому сплетению, далее проводят к плечевому сплетению катетер, затем извлекают иглу Туохи и проводят эту иглу через латеральный край кожной раны. Проводят через просвет иглы Туохи спинномозговую иглу, извлекают иглу Туохи из-под кожи подключичной области и соединяют проксимальный конец катетера с дистальным концом спинномозговой иглы путем проведения дистального конца спинномозговой иглы в просвет катетера на расстояние 3 мм. Извлекают спинномозговую иглу с фиксированным на ней катетером из-под кожи подключичной области до полного погружения катетера под кожу подключичной области. Фиксируют катетер в месте выхода на кожу подключичной области фиксирующим устройством Perifix, затем фиксируют проксимальный конец катетера с прикрепленным к нему коннектором катетера и антибактериальным фильтром на коже подключичной области на противоположной стороне от блокированной конечности. Способ обеспечивает надёжную фиксацию катетера без риска дислокационных осложнений, позволяет безопасно провести катетер в подкожном туннеле, создаёт условия для ухода за катетером, который удобен для персонала, позволяет осуществить ультразвуковой визуальный контроль за распространением вводимого к плечевому сплетению раствора местного анестетика за счет совокупности приёмов заявленного изобретения. 12 ил., 1 пр.
Способ проведения продленной блокады плечевого сплетения надключичным доступом, заключающийся в выполнении местной анестезии раствором лидокаина 5 мг/мл в количестве 5,0 мл, далее проводят разрез кожи и создают кожную рану остроконечным скальпелем размером в 3 мм в месте, расположенном на 10 мм выше верхнего края ключицы по передней подмышечной линии, что соответствует границе одной четверти от грудного конца ключицы и остальной третьей четверти расстояния от грудного конца ключицы до акромиального конца ключицы с последующим расширением этой раны хирургическим зажимом типа «москит», проводят через эту кожную рану иглу Туохи с наружным диаметром 1,3 мм и размером 80 мм к плечевому сплетению с использованием ультразвуковой навигации, с последующим проведением аспирационной пробы и введением раствора натрия хлорида 9 мг/мл в количестве 5 мл, далее проводят к плечевому сплетению катетер с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм на расстояние 30 мм от дистального конца иглы Туохи с использованием визуального контроля за продвижением катетера ультразвуковой навигации, извлекают иглу Туохи и проводят эту иглу через латеральный край кожной раны, предварительно сместив катетер ближе к медиальному краю раны под кожей подключичной области на расстояние 70 мм к точке выхода на кожу подключичной области, расположенной на 20 мм ниже нижнего края ключицы по среднеключичной линии, проводят через просвет иглы Туохи от дистального конца к проксимальному ее концу спинномозговую иглу типа «Pencil Point» с наружным диаметром 0,5 мм и размером 103 мм, извлекают иглу Туохи из-под кожи подключичной области, соединяют проксимальный конец катетера с дистальным концом спинномозговой иглы путем проведения дистального конца спинномозговой иглы в просвет катетера на расстояние 3 мм, извлекают спинномозговую иглу с фиксированным на ней катетером из-под кожи подключичной области до полного погружения катетера под кожу подключичной области, фиксируют катетер в месте выхода на кожу подключичной области фиксирующим устройством Perifix, фиксируют проксимальный конец катетера с прикрепленным к нему коннектором катетера и антибактериальным фильтром с помощью фиксатора антибактериального фильтра на коже подключичной области на противоположной стороне от блокированной конечности.
| СПОСОБ ДОСТУПА ДЛЯ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2006 |
|
RU2289433C1 |
| СПОСОБ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2009 |
|
RU2414251C1 |
| СПОСОБ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ ПРИ ОПЕРАЦИЯХ НА ВЕРХНЕЙ КОНЕЧНОСТИ | 2010 |
|
RU2430752C1 |
| ЛАЗАРЧИК Н.Н | |||
| и др | |||
| Надключичный доступ регионарной анестезии про операциях на верхней конечности | |||
| Сборник материалов республиканской научно-практической конференции студентов и молодых учёных, посвящённой 95-летию со дня рождения профессора Маслакова Д.А | |||
| Способ получения продуктов конденсации фенолов с формальдегидом | 1924 |
|
SU2022A1 |
Авторы
Даты
2023-06-01—Публикация
2022-11-21—Подача