Область техники
Изобретение относится к медицине, а именно к оперативному акушерству, и может быть использовано при хирургическом лечении истмико-цервикальной недостаточности и профилактике преждевременных родов.
Уровень техники
Частота преждевременных родов в Российской Федерации остается стабильной на протяжении последних 10 лет, не имеет тенденции к снижению, и в 2018 году составила 6% от общего числа родов. Преждевременные роды являются причиной неонатальной смертности в 70%, младенческой смертности в 36% и отдаленных неврологических последствий у детей в 25-50% случаев. В структуре прерывания беременности II триместра истмико-цервикальная недостаточность (ИЦН) является одним из ведущих этиологических факторов и встречается от 20-40%. Распространенность ИЦН при ранних преждевременных родах – 30%.
Самым эффективным методом коррекции ИЦН является хирургический способ.
На сегодняшний день чаще применяются три основных метода хирургической коррекции ИЦН влагалищным доступом:
1) Наложение шва без диссекции тканей (метод Макдональда). Круговой кисетный шов накладывают на границе перехода слизистой оболочки переднего свода влагалища на шейку матки;
2) Подслизистый шов с отслаиванием мочевого пузыря (метод Ширдокара), применяемый редко из-за высокой травматичности;
3) Двойной П-образный подслизистый шов в области внутреннего зева по методу А.И. Любимовой в модификации Н.М. Мамедалиевой.
Наиболее частое осложнение после хирургической коррекции ИЦН с использованием лавсанового, шелкового или мерсиленового шовного материала - прорезывание тканей шейки матки нитью (от 8,9% до 25,0%).
Таким образом, актуальной является разработка новых хирургических способов коррекции ИЦН, которые позволят избежать осложнений, связанных с риском прорезывания и погружения нити, что будет способствовать пролонгированию беременности и снижению процента поздних самопроизвольных выкидышей и преждевременных родов.
Известен способ коррекции ИЦН с помощью двух П-образных швов на шейку матки по методу А.И. Любимовой в модификации Н.М. Мамедалиевой. Шов накладывают на границе перехода слизистой оболочки переднего свода влагалища в экзоцервикс. Отступив на 0,5 см вправо от средней линии, шейку матки прокалывают иглой с синтетической нитью через всю толщу, проводя выкол в задней части свода влагалища. Вторым стежком прокалывают слизистую оболочку и часть толщи шейки матки, делая вкол на 0,5 см левее средней линии. Вторую синтетическую нить размещают симметрично - в правую латеральную часть шейки матки через всю толщу, затем в передней части свода влагалища на 0,5 см левее средней линии. Плановое снятие швов с шейки матки осуществляется в 37 недель беременности. В случае погружения или прорезывания швов снятие оказывается технически трудным, что способствует травматизации шейки матки и приносит физический и психологический дискомфорт беременной женщине. Данный способ выбран в качестве прототипа.
Недостатком способа, выбранного в качестве прототипа, является то, что при конизации шейки матки в связи с короткой наружной порцией шейки матки происходит соскакивание лигатур с задней губы шейки матки. Что в конечном итоге делает этот шов несостоятельным из-за его провисания. Также имеются данные о частом осложнении после хирургической коррекции ИЦН - прорезывание тканей шейки матки нитью (от 8,9% до 25,0%). Это возможно, если шейка перетянута швами.
Задачей, на решение которой направленно настоящее изобретение, является разработка способа хирургической коррекции истмико-цервикальной недостаточности с использованием титановых пластин у пациентов после конизации шейки матки с короткой наружной порцией шейки матки.
Раскрытие изобретения
Техническим результатом заявленного изобретения является предотвращение риска самопроизвольного выкидыша, преждевременных родов с продлением срока гестации до доношенного срока и снижением риска рождения недоношенных детей с тяжелыми патологиями.
Технический результат достигается за счет фиксации нити на шейке матки двумя титановыми пластинами. Первую титановую пластину располагают на передней губе шейки матки на 12 часах условного циферблата. Затем выполняют вкол через первое отверстие первой пластины, прокалывая шейку матки, после чего осуществляют выкол на 5 часах через всю толщу задней губы шейки матки. Проводят нить через первое отверстие второй пластины, расположенной на задней губе шейки матки, и выводят через противоположное отверстие второй пластины. Далее выполняют вкол-выкол иглы через подслизистый слой на 7 часах условного циферблата. Затем выполняют вкол на 8 часах у свода влагалища через всю толщу шейки матки и проводят через второе отверстие первой пластины, после чего нить затягивают и завязывают на первой титановой пластине.
Фиксация нити с помощью титановых пластин позволяет распределить нагрузку натяжения лигатуры при завязывании узлов и предотвращает соскальзывание и прорезывание нитью ткани шейки матки.
Такого рода титановые пластины широко применяются в травматологии и ортопедии при остеосинтезе.
Фиксирование нерассасывающегося шовного материала титановыми пластинами на передней и задней губе шейки матки позволяет избежать осложнений, связанных с прорезыванием и погружением нити. Благодаря тому, что лигатура располагается над титановыми фиксаторами, снятие шва является атравматичным и безболезненным.
Краткое описание чертежей
На фигуре 1 представлена схема наложения шва на шейку матки с фиксацией нити титановыми пластинами.
Осуществление изобретения
Способ осуществляется следующим образом. Титановый фиксатор представляет собой прямоугольную пластину длиной 20 мм, шириной 5 мм, с закругленными углами и двумя отверстиями для фиксирования нити с вогнутой поверхностью, повторяющей контур шейки матки. На наружной поверхности пластины, на срединной линии расположена выемка для расположения шовного материала. Под тотальной внутривенной анестезией после обработки йодонатом наружных половых органов и обработки влагалища антисептиком, шейку матки обнажают в зеркалах, фиксируют пулевыми щипцами за переднюю и заднюю губу на 4, 8 и 12 часах условного циферблата. Первую титановую пластину располагают на передней губе шейки матки на 12 часах условного циферблата. Затем выполняют вкол через первое отверстие пластины, прокалывая шейку матки, после чего осуществляют выкол на 5 часах через всю толщу задней губы шейки матки. Проводят нить через первое перфорационное отверстие второй пластины, расположенной на задней губе шейки матки, и выводят через противоположное отверстие второй пластины. Далее выполняют вкол-выкол иглы через подслизистый слой на 7 часах условного циферблата. Затем выполняют вкол на 8 часах у свода влагалища через всю толщу шейки матки и проводят через второе отверстие первой пластины. Затем нить, проведенную через титановые фиксаторы, дозировано затягивают и завязывают на первой титановой пластине. (Фиг.1).
Выполнение способа раскрыто в двух клинических примерах.
Пример 1.
Пациентка К., 42 года. На сроке 15-16 недель по данным цервикометрии выявлено укорочение длины шейки матки до 20 мм, расширение внутреннего зева до 6 мм. В связи с чем пациентка была госпитализирована в отделение патологии беременности клиники акушерства и гинекологии Сеченовского центра материнства и детства (Сеченовский Университет). В анамнезе: данная беременность первая, наступила после 5-й попытки ЭКО (экстракорпоральное оплодотворение). Гинекологические заболевания: конизация шейки матки по поводу CIN 2, гистероскопия диагностическая по поводу первичного бесплодия. С учетом данных ультразвукового исследования был выставлен диагноз: Беременность 15-16 недель после ЭКО. Истмико-цервикальная недостаточность. Пациентке была предложена коррекция истмико-цервикальной недостаточности по разработанной нами методике. После получения письменного согласия пациентке была выполнена вышеописанная манипуляция. Наблюдение за беременной в течение беременности показало отсутствие развития каких-либо осложнений гестационного периода. Длина шейки матки после операции составила 32 мм, внутренний зев закрыт.
В сроке 37-38 недель беременности в акушерском стационаре без каких-либо технических сложностей был снят шов с шейки матки и удалены титановые фиксаторы. Срочные роды путем операции кесарева сечения прошли без осложнений (показания к операции - снижение генеративной функции, первая беременность после 5-й попытки ЭКО в 42 года). Родился живой доношенный мальчик массой 3620 г, рост 53 см, оценка по шкале Апгар 8/9 баллов. На 5 сутки послеродового периода пациентка была выписана из акушерского стационара.
Пример 2.
Пациентка Н.,43 года. На сроке 18-19 недель по данным цервикометрии выявлено укорочение длины шейки матки до 24 мм, расширение внутреннего зева до 10 мм. В связи с чем пациентка была госпитализирована в отделение патологии беременности клиники акушерства и гинекологии Сеченовского центра материнства и детства (Сеченовский Университет). В анамнезе 2 своевременных самопроизвольных родов, 2 неразвивающиеся беременности с последующей вакуум аспирацией содержимого полости матки. Данная беременность 5-я, наступила самопроизвольно. Гинекологические заболевания: конизация шейки матки по поводу CIN 2, гистерорезектоскопия миоматозного субмукозного узла под контролем лапароскопии с ушиванием стенки матки. С учетом данных ультразвукового исследования был выставлен диагноз: Беременность 18-19 недель. Истмико-цервикальная недостаточность. Пациентке была предложена коррекция истмико-цервикальной недостаточности по разработанной нами методике. После получения письменного согласия пациентке была выполнена вышеописанная манипуляция. Наблюдение за беременной в течение беременности показало отсутствие развития каких-либо осложнений гестационного периода. Длина шейки матки после хирургической коррекции 38 мм, внутренний зев закрыт.
В сроке 37-38 недель беременности в акушерском стационаре без каких-либо технических сложностей был снят шов с шейки матки и удалены титановые фиксаторы. В 39 недель срочные роды путем операции кесарева сечения прошли без осложнений (показания к операции: рубец на матке после ушивания ложа миоматозного узла, крупный плод). Родился живой доношенный мальчик массой 4440 г, рост 57 см, оценка по шкале Апгар 8/9 баллов. На 5 сутки послеродового периода пациентка была выписана из акушерского стационара.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения истмико-цервикальной недостаточности | 1987 |
|
SU1438734A1 |
| Способ лечения беременных с истмико-цервикальной недостаточностью | 2019 |
|
RU2746437C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОЛАПСА ТАЗОВЫХ ОРГАНОВ В СОЧЕТАНИИ С ЭЛОНГАЦИЕЙ ШЕЙКИ МАТКИ (МОСКОВСКАЯ ОПЕРАЦИЯ) | 2021 |
|
RU2755668C1 |
| СПОСОБ КОРРЕКЦИИ ИСТМИКО-ЦЕРВИКАЛЬНОЙ НЕДОСТАТОЧНОСТИ | 2016 |
|
RU2615726C1 |
| Способ лечения истмико-цервикальной недостаточности | 1979 |
|
SU858789A1 |
| СПОСОБ ЛЕЧЕНИЯ КОМБИНИРОВАННЫХ ФОРМ ТАЗОВОГО ПРОЛАПСА | 2023 |
|
RU2804184C1 |
| Способ лечения невынашивания беременности при истмикоцервикальной недостаточности шейки матки | 1988 |
|
SU1648389A1 |
| Устройство предотвращения преждевременного раскрытия шейки матки у беременной женщины. | 2020 |
|
RU2738548C1 |
| Способ лечения истмико-цервикальной недостаточности | 1980 |
|
SU902733A1 |
| Способ органосохраняющего лечения инвазивного рака шейки матки | 2017 |
|
RU2661077C1 |
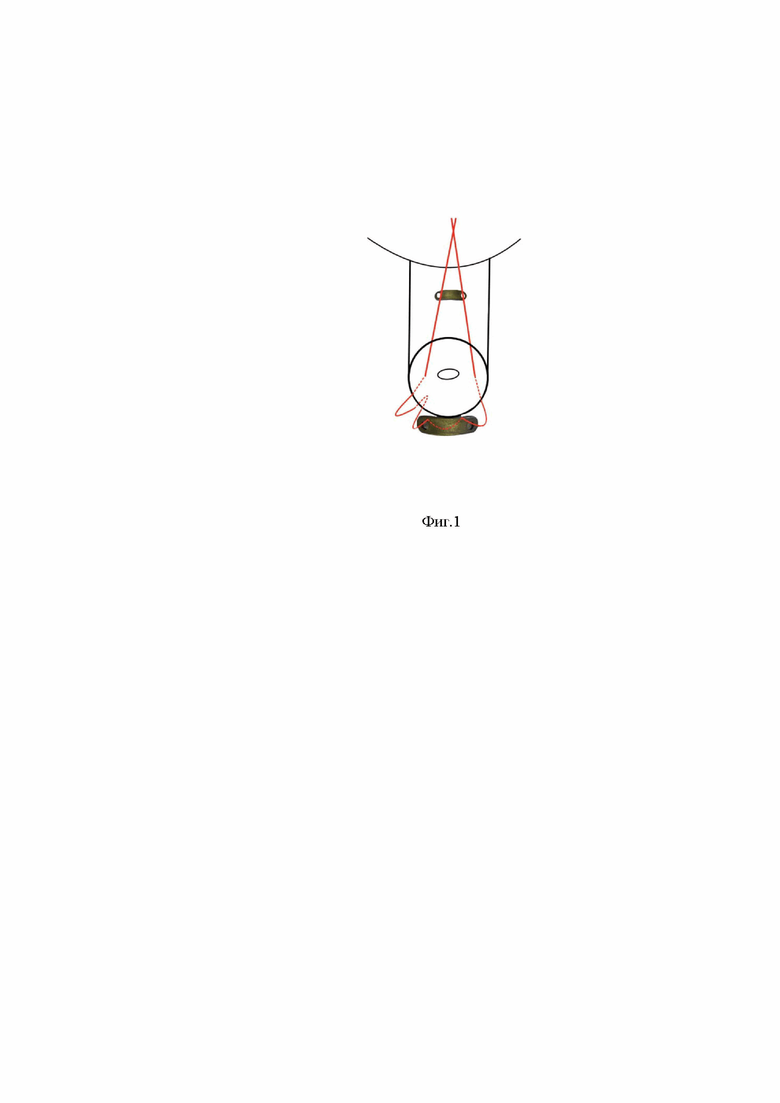
Изобретение относится к медицине, а именно к оперативному акушерству. Выполняют наложение шва на шейку матки на границе перехода слизистой свода влагалища на переднюю губу шейки матки нерассасывающимся шовным материалом. При этом нить фиксируют на шейке матки двумя титановыми пластинами с отверстиями. Первую титановую пластину располагают на передней губе шейки матки на 12 часах условного циферблата. Затем выполняют вкол через первое отверстие пластины, прокалывая шейку матки, после чего осуществляют выкол на 5 часах через всю толщу задней губы шейки матки. Проводят нить через первое отверстие второй пластины, расположенной на задней губе шейки матки, и выводят через противоположное отверстие второй пластины. Далее выполняют вкол-выкол иглы через подслизистый слой на 7 часах условного циферблата. Затем выполняют вкол на 8 часах у свода влагалища через всю толщу шейки и проводят через второе отверстие первой пластины. Способ позволяет предотвратить риск самопроизвольного выкидыша, преждевременных родов с продлением срока гестации до доношенного срока и снизить риск рождения недоношенных детей с тяжелыми патологиями, предотвращает соскальзывание и прорезывание нитью ткани шейки матки, позволяет безболезненно и атравматично снять снять шов. 2 пр.
Способ хирургической коррекции истмико-цервикальной недостаточности у пациентов после конизации шейки матки, включающий наложение шва на шейку матки нерассасывающимся шовным материалом, отличающийся тем, что нить фиксируют на шейке матки двумя титановыми пластинами с отверстиями, при этом первую титановую пластину располагают на передней губе шейки матки на 12 часах условного циферблата, выполняют вкол через первое отверстие первой пластины, прокалывая шейку матки, после чего осуществляют выкол на 5 часах через всю толщу задней губы шейки матки, проводят нить через первое отверстие второй пластины, расположенной на задней губе шейки матки, и выводят через противоположное отверстие второй пластины, далее выполняют вкол-выкол иглы через подслизистый слой на 7 часах условного циферблата, затем выполняют вкол на 8 часах у свода влагалища через всю толщу шейки матки и проводят через второе отверстие первой пластины, после чего нить затягивают и завязывают на передней титановой пластине.
| МАМЕДАЛИЕВА Н.М | |||
| и др | |||
| "Истмико-цервикальная недостаточность: современные аспекты диагностики и тактики ведения (обзор литературы)" Вестник Казахского Национального медицинского университета, 2018, no | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| Способ коррекции истмико-цервикальной недостаточности при пролабировании плодного пузыря на 13-22 неделе беременности | 2022 |
|
RU2783974C1 |
| Способ лечения беременных с истмико-цервикальной недостаточностью | 2019 |
|
RU2746437C1 |
| Инструмент для перерезки зрительного нерва | 1933 |
|
SU39330A1 |
| BAEKELANDT J | |||
| Isthmic retroperitoneal cerclage via vNOTES | |||
Авторы
Даты
2023-08-01—Публикация
2023-06-17—Подача