Изобретение относится к медицине, в частности к офтальмологии, и может быть использовано для дифференциальной диагностики транзиторной ретинопатии и диабетической ретинопатии у беременных с сахарным диабетом 1 типа.
На протяжении беременности у женщин, страдающих сахарным диабетом (СД), может развиваться транзиторная ретинопатия и манифестировать или прогрессировать диабетическая ретинопатия (ДР). Дифференциальная диагностика этих состояний имеет принципиальное значение, поскольку определяет тактику ведения пациентки. Диагноз транзиторной ретинопатии подразумевает динамическое наблюдение за пациенткой, а диабетическая ретинопатия является показанием для проведения лечебных мероприятий, в частности, лазеркоагуляции сетчатки.
Манифестация и прогрессирование ДР наблюдается у беременных с СД в 10-70% случаев: в 9-26% случаев при отсутствии ДР в прегестационном периоде, в 16-63% - при ее наличии [Massin P., Ben Mehidi A., Paques М., Gaudric А. Management of diabetic complications during pregnancy using diabetic retinopathy as an example // Diabetes Metab. - 2001, Sep. - 27(4 Pt 2). - P: 48-52. PMID: 11787437 Review. French.; Mallika P., Tan A., Aziz S., et al. Diabetic retinopathy and the effect of pregnancy // Malays. Fam. Physician. - 2010, Apr 30. - 5(1). - P. 2-5. PMID: 25606177 PMCID: РМС4170393].
Транзиторная ретинопатия представляет собой манифестацию или прогрессирование ретинопатии у пациентов с СД, возникшей в течение 6-12 месяцев после быстрого снижения уровня гликированного гемоглобина более, чем на 2% [Chantelau Е. What may be gained from standard photocoagulation during early worsening of diabetic retinopathy? An observational study in type-1 diabetic patients after tightening of glycaemic control // Diabetes Metab. - 2001, Jun. - 27(3). - P. 366-371; Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial // Arch. Ophthalmol. - 1998, Jul. - 116(7). - P. 874-886. doi: 10.1001/archopht.116.7.874]. Клинически она характеризуется появлением большого количества «ватообразных» очагов, ретинальных геморрагий и интраретинальных микрососудистых аномалий (ИРМА). Появившиеся симптомы обычно регрессируют в течение нескольких месяцев и не требуют лечения [Бровкина А.Ф. Руководство по клинической офтальмологии / Бровкина А.Ф., Астахов Ю.С. // М. - «Медицинское информационное агентство» - 2014. - 955 с.].
Препролиферативная и пролиферативная ДР также могут сопровождаться появлением «ватообразных» очагов, ретинальных геморрагий, зон ИРМА, и являются показаниями для проведения панретинальной лазеркоагуляции сетчатки с целью сохранения зрительных функций [Massin P., Ben Mehidi A., Paques М., Gaudric A. Management of diabetic complications during pregnancy using diabetic retinopathy as an example // Diabetes Metab. - 2001, Sep. - 27(4 Pt 2). - P. S48-52. PMID: 11787437 Review. French.; Mallika P., Tan A., Aziz S., et al. Diabetic retinopathy and the effect of pregnancy // Malays. Fam. Physician.- 2010, Apr 30. - 5(1). - P. 2-5. PMID: 25606177 PMCID: РМС4170393]. W. Rahman с соавторами показали, что потеря зрительных функций вследствие прогрессирования ДР может быть предотвращена за счет агрессивной лазеркоагуляции сетчатки во время беременности [Rahman W., Rahman F.Z., Yassin S., et al. Progression of retinopathy during pregnancy in type 1 diabetes mellitus // Clin. Exp. Ophthalmol. - 2007, Apr. - 35(3). - P. 231-6. doi: 10.1111/j.1442-9071.2006.01413.x].
В связи с этим необходима разработка четких критериев, позволяющих проводить дифференциальную диагностику транзиторной ретинопатии и ДР у беременных с СД.
Существует способ дифференциальной диагностики транзиторной и диабетической ретинопатии у беременных, основанный на офтальмоскопическом и биомикроскопическом выявлении сохранения или регресса симптомов ДР в послеродовом периоде: при регрессе симптомов процесс расценивается как транзиторная ретинопатия, а при их сохранении - как ДР [Клинические рекомендации. Сахарный диабет: ретинопатия диабетическая, макулярный отек диабетический, 2021. http://avo-portal.ru/doc/fkr/item/368-saharnyy-diabet-retinopatiya-diabeticheskaya-makulyarnyy-otek-diabeticheskiy].
Недостатки метода:
- возможно применить только после родоразрешения, в то время как дифференциальную диагностику транзиторной и диабетической ретинопатии необходимо проводить во время беременности для установления показаний к лазерному лечению,
- отсутствие объективных количественных критериев, т.к. используются субъективные методы обследования, такие как офтальмоскопия и биомикроскопия.
Ближайшим аналогом - прототипом к заявляемому является способ диагностики прогрессирования ДР у беременных с СД1 типа, заключающийся в том, что беременным женщинам на 10-12 неделе, 20-22 неделе, 30-32 неделе беременности проводят оптическую когерентную томографию в режиме ангиографии (ОКТ-ангиография) и, если при втором или третьем обследовании в сравнении со значениями параметров, полученных при любом из предыдущих обследований, выявляют увеличение площади фовеальной аваскулярной зоны на 10% и более, увеличение общей площади зон неперфузии в заднем полюсе на 23% и более, уменьшение общей сосудистой плотности на 10% и более, уменьшение фовеальной сосудистой плотности на 10% и более, как по каждому параметру изолированно, так и в их сочетании, диагностируют высокий риск развития пролиферативной диабетической ретинопатии [Патент РФ на изобретение №2710498. Опубл. 26.12.2019. Помыткина Н.В., Сорокин Е.Л. Способ прогнозирования высокого риска развития пролиферативной диабетической ретинопатии у беременных с сахарным диабетом I типа].
Недостатки прототипа:
- отсутствуют точные критерии дифференциальной диагностики транзиторной ретинопатии и диабетической ретинопатии.
Задачей заявляемого изобретения является создание критериев дифференциальной диагностики для транзиторной ретинопатии и диабетической ретинопатии у беременных с СД1 типа.
Технический результат - возможность объективно, неинвазивно и безопасно провести дифференциальную диагностику транзиторной ретинопатии и диабетической ретинопатии у беременных с СД1 типа для определения дальнейшей тактики ведения пациентки и своевременного определения показаний к лазеркоагуляции сетчатки.
Технический результат достигается следующим образом. Если у беременной с СД 1 типа при обследовании методами биомикроскопии глазного дна и офтальмоскопии выявляют ретинальные изменения в виде «ватообразных очагов» и/или ретинальные кровоизлияния и/или микроаневризмы и/или зоны интраретинальных микрососудистых аномалий (ИРМА), то пациентке в каждом триместре, начиная с первого, проводят обследование методом ОКТ- ангиографии в поверхностном и глубоком ретинальном сосудистом сплетении и оценивают следующие показатели: общую площадь зон неперфузии (ОПЗН) в заднем полюсе, относительную плотность сосудов (ОПС), фовеальную плотность сосудов (ФПС). Если при сравнении показателей, полученных при предыдущем исследовании методом ОКТ-ангиографии, выявляют отрицательную динамику как по каждому показателю в отдельности, так и в любом их сочетании, а именно: при увеличении ОПЗН в заднем полюсе на 10% и более, и/или уменьшении ОПС на 10% и более, и/или уменьшении ФПС на 10% и более, то диагностируют диабетическую ретинопатию, а при отсутствии таких изменений устанавливают диагноз транзиторной ретинопатии.
Преимущества способа:
- неинвазивность, безопасность, возможность неоднократного повторения исследования, что позволяет применять способ при беременности,
- наличие объективных, количественных критериев для оценки и дифференциальной диагностики транзиторной и диабетической ретинопатии,
- позволяет своевременно определить правильную тактику ведения пациентки во время беременности и показания для проведения лазеркоагуляции сетчатки и, соответственно, предотвратить потерю зрительных функций.
Способ подтверждается следующими исследованиями и примерами.
В первой группе были обследованы 3 беременные, страдающие СД 1 типа в течение не менее 9 лет (в среднем 11,1 лет). У всех пациенток в прегестационном периоде ДР не выявлялась. Все пациентки были обследованы трижды на протяжении беременности — в каждом триместре, а также послеродов через 3 месяца. Помимо стандартного офтальмологического обследования, включавшего биомикроскопию и офтальмоскопию глазного дна, им проводилось исследование зон ретинальной неперфузии в поверхностном и глубоком сосудистых сплетениях сетчатки методом ОКТ-ангиографии на приборе Optovue RTVue 100. Использовался протокол исследования Angio Retina с площадью сканирования 6×6 мм2.
По данным офтальмоскопии и биомикроскопии глазного дна в первом триместре беременности у всех трех пациенток в заднем полюсе обоих глаз определялись «ватообразные очаги» и ретинальные кровоизлияния. ОКТ-ангиография у всех пациенток зоны неперфузии в поверхностном и глубоком сосудистых сплетениях не выявила, т.е. ОПЗН равнялась нулю. Средние значения ОПС соответствовали 49,7±1,1% и ФПС - 39,15±1,3%.
На повторных осмотрах во втором и третьем триместрах беременности офтальмоскопически и биомикроскопически определялось незначительное уменьшение количества «ватообразных очагов» и ретинальных кровоизлияний на фоне улучшения гликемического контроля у пациенток. По данным ОКТ-ангиографии зоны неперфузии в поверхностном и глубоком сосудистых сплетениях не определялись, то есть по сравнению с предыдущим обследованием изменения ОПЗН соответствовали нулю; у одной пациентки уменьшение ОПС соответствовало 5% (до 47,2±0,1%), а уменьшение ФПС - 2,5% (до 38,17±0,2%); у остальных 2 пациенток изменения ОПС и ФПС отсутствовали. Всем 3 пациенткам был установлен диагноз: транзиторная ретинопатия и было рекомендовано наблюдение в динамике.
На осмотре через 3 месяца после родов у всех трех пациенток отмечался полный регресс ретинальных изменений - исчезновение «ватообразных очагов» и ретинальных кровоизлияний. По данным ОКТ-ангиографии зоны неперфузии в поверхностном и глубоком сосудистых сплетениях отсутствовали, что подтвердило правильность диагноза транзиторной ретинопатии.
Во второй группе были обследованы 6 беременных, страдающих СД1 типа в течение 7-22 лет (в среднем 12,5 лет). У всех беременных в прегестационном периоде ДР не выявлялась. Все пациентки обследовались трижды на протяжении беременности - в каждом триместре, а также через 3 месяца после родов.
На осмотре в первом триместре беременности по данным офтальмоскопии и биомикроскопии глазного дна у всех 6 пациенток в заднем полюсе обоих глаз определялись микроаневризмы, «ватообразные очаги» и ретинальные кровоизлияния. ОКТ-ангиография у всех пациенток выявила зоны неперфузии в поверхностном и глубоком сосудистых сплетениях: ОПЗН в заднем полюсе составила в среднем 0,89 мм2. Средние значения ОПС соответствовали 48,5±1,3% и ФПС - 39,40±1,8%.
На осмотре во втором триместре беременности у всех 6 пациенток в заднем полюсе обоих глаз сохранялись микроаневризмы, «ватообразные очаги» и ретинальные кровоизлияния, помимо этого появились зоны ИРМА.
По данным ОКТ-ангиографии у всех 6 пациенток отмечалось расширение зон неперфузии в поверхностном и глубоком сосудистых сплетениях, ОПЗН в среднем составила 1,1 мм2, т.е. увеличение данного показателя по сравнению с предыдущим обследованием составило 25%. У всех 6 беременных отмечалось уменьшение ОПС в среднем на 21,5% (до 38,1±0,1%), и ФПС - в среднем на 18,7% (до 32±0,1%) по сравнению с обследованием в первом триместре. Всем 6 пациенткам был поставлен диагноз - диабетическая ретинопатия (у 4-х - препролиферативная форма, у 2-х - пролиферативная форма) и им была произведена панретинальная лазеркоагуляция сетчатки.
На осмотре в третьем триместре беременности, после проведенной лазеркоагуляции сетчатки, у всех пациенток отмечалось уменьшение количества микроаневризм, «ватообразных очагов», зон ИРМА. По сравнению с предыдущим исследованием по данным ОКТ-ангиографии у всех 6 пациенток сохранялись зоны неперфузии в поверхностном и глубоком сосудистых сплетениях, у 2 пациенток с пролиферативной ДР отмечалось увеличение ОПЗН в среднем на 11,4%. У всех 6 беременных отмечалось уменьшение ОПС в среднем на 10,5% (до 33,7±0,1%), и ФПС - в среднем на 11,2% (28,3±0,1%).
В послеродовом периоде через 3 месяца у всех 6 пациенток офтальмоскопически и биомикроскопически на обоих глазах определялись зоны лазеркоагуляции сетчатки до периферии. По данным ОКТ-ангиографии, у всех пациенток определялись зоны неперфузии в поверхностном и глубоком сосудистых сплетениях. Благодаря своевременно установленному диагнозу «диабетическая ретинопатия» и проведенному лечению в соответствии с диагнозом - лазеркоагуляции сетчатки, у пациенток удалось стабилизировать течение ДР: в случае препролиферативной ретинопатии - не допустить развитие пролиферативного процесса, а в случае пролиферативной ретинопатии - вызвать регресс ретинальной неоваскуляризации, и тем самым сохранить зрительные функции.
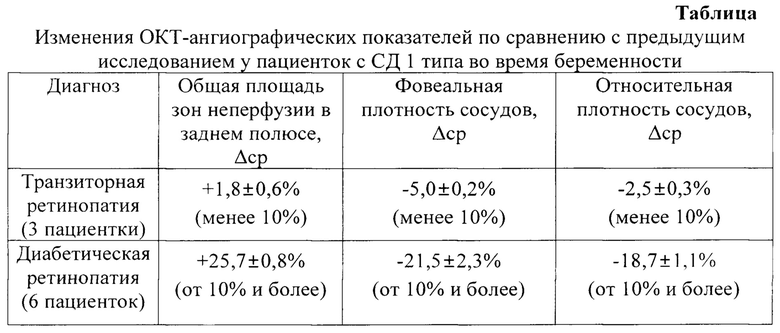
Таким образом, у всех 6-ти беременных с ДР отмечались следующие изменения ОКТ-ангиографических показателей между 1-м и 2-м или между 2-м и 3-м обследованиями: увеличение ОПЗН в заднем полюсе на 10% и более, уменьшение ОПС на 10% и более и уменьшение ФПС на 10% и более.
У 3-х беременных с транзиторной ретинопатией на протяжении беременности и в послеродовом периоде исследуемые показатели либо не изменялись, либо изменения находились в указанных пределах.
Пример 1. Пациентка 28 лет, страдает СД1 типа в течение 20 лет. В прегестационном периоде диабетическая ретинопатия не выявлялась. Обратилась в 13 недель беременности. HbA1c соответствовал 7,4%. Visus OU=0,1 с/к 1,0. Офтальмоскопически и биомикроскопически: на глазном дне обоих глаз в макулярной области и ретроэкваториально определялись «ватообразные очаги», ретинальные кровоизлияния. ОКТ-ангиография не выявила зон неперфузии сетчатки в поверхностном и глубоком ретинальных сплетениях - ОПЗН обоих глаз=0. ОПС составляла на правом глазу 52,76%, на левом - 54,31%, ФПС составляла 28,15% и 26,51% соответственно. Был рекомендован осмотр в динамике через 4-6 недель на фоне нормализации гликемии.
На осмотре в динамике в 18 недель беременности острота зрения сохранялась прежней. При офтальмоскопии и биомикроскопии глазного дна изменений выявлено не было. ОКТ-ангиография обоих глаз зоны неперфузии сетчатки в поверхностном и глубоком ретинальных сплетениях не выявляла, ОПС и ФПС по сравнению с предыдущим исследованием оставались в прежних значениях. Был поставлен диагноз: транзиторная ретинопатия обоих глаз.
На осмотре в 28 недель беременности HbA1c снизился до 6,4%. Visus OU=0,1 с/к 1,0. На ОКТ-ангиографии обоих глаз зоны неперфузии сетчатки в поверхностном и глубоком ретинальных сплетениях не выявлены, значения ОПС и ФПС сохранялись в прежних значениях. Был подтвержден диагноз: транзиторная ретинопатия обоих глаз.
На осмотре через 3 месяца после родов Visus OU=0,1 с/к 1,0. Отмечался полный регресс «ватообразных очагов» и ретинальных кровоизлияний. Рекомендовано наблюдение окулиста по месту жительства.
Пример 2. Пациентка 24 лет, страдает СД1 в течение 8 лет. До беременности ДР у пациентки не выявлялась. На осмотре в 12 недель беременности Visus OU=1,0. HbA1c соответствовал 11,0%. По офтальмоскопии и биомикроскопии глазного дна обоих глаз в заднем полюсе определялось большое количество «ватообразных» очагов, ретинальные кроволизлияния. ОКТ-ангиография обоих глаз выявила зоны неперфузии сетчатки в поверхностном и глубоком ретинальных сплетениях: ОПЗН в заднем полюсе составляла 0,692 мм2 на правом глазу и 0,766 мм2 на левом. ОПС на правом глазу - 51,13%, на левом - 49,24%. ФПС на правом глазу - 39,41%, на левом - 37,83%. Был рекомендован осмотр в динамике через 4-6 недель на фоне нормализации гликемического статуса.
На осмотре в 20 недель беременности острота зрения обоих глаз сохранялась 1,0. HbA1c соответствовал 8,6%. Отмечалось уменьшение количества «ватообразных очагов», появление ретинальных микроаневризм и зон ИРМА на обоих глазах. На ОКТ-ангиографии по сравнению с предыдущим исследованием отмечалось расширение зон неперфузии в поверхностном и глубоком ретинальных сплетениях: ОПЗН в заднем полюсе правого глаза - 1,124 мм2 и левого - 1,161 мм2, т.е. в сравнении с показателями ОКТ-ангиографии в первом триместре отмечено увеличение ОПЗН на 62,4% на правом глазу и на 51,6% на левом. ОПС составляла на правом глазу 45,7% - снижение на 10,6%, на левом глазу 42,63% - снижение на 13,4%. ФПС правого глаза 35,36% - снижение на 10,3%, левого глаза 34,02% - снижение на 10%. Был установлен диагноз: препролиферативная диабетическая ретинопатия обоих глаз. Было проведено по два этапа панретинальной лазеркоагуляции на обоих глазах.
На осмотре в 32 недели беременности острота зрения пациентки сохранялась на уровне 1,0. HbA1c соответствовал 6,4%. Благодаря проведенной лазеркоагуляции сетчатки, отмечалось уменьшение количества «ватообразных очагов», зон ИРМА. На ОКТ-ангиографии, по сравнению с предыдущим исследованием в 20 недель, отмечалось незначительное расширение ОПЗН в заднем полюсе до 1,183 мм2 и 1,192 мм2 на правом и левом глазах соответственно, т.е. увеличение на 5,2% на правом глазу и на 2,6% на левом; значимое снижение ОПС и ФПС на обоих глазах отсутствовало. Был рекомендован осмотр в послеродовом периоде.
Через 3 месяца после родов Visus OU=1,0. Отмечался частичный регресс «ватообразных очагов», зон ИРМА, ретинальных кровоизлияний. ОКТ-ангиография подтвердила отсутствие значимого расширения ОПЗН в поверхностном и глубоком ретинальных сплетениях, а также уменьшения ОПС и ФПС. Рекомендован динамический осмотр через 3 месяца.
Пример 3. Пациентка 35 лет, страдает СД1 в течение 16 лет. До беременности диабетическая ретинопатия у пациентки не выявлялась. На осмотре в 10 недель беременности Visus OU=1,0. HbA1c соответствовал 9,2%. Офтальмоскопически и биомикроскопически на глазном дне обоих глаз в заднем полюсе определялись «ватообразные» очаги, ретинальные кровоизлияния. ОКТ-ангиография обоих глаз выявила зоны неперфузии сетчатки поверхностном и глубоком ретинальных сплетениях: ОПЗН в заднем полюсе составляла на правом глазу 0,462 мм2 и на левом 0,566 мм2. ОПС на правом глазу - 50,32%, на левом - 50,21%. ФПС на правом глазу - 38,98%, на левом - 38,83%. Был рекомендован осмотр в динамике через 4-6 недель на фоне нормализации гликемического статуса.
На осмотре в 20 недель беременности острота зрения обоих глаз сохранялась 1,0. HbA1c соответствовал 7,5%. Отмечалось уменьшение количества «ватообразных очагов», появление ретинальных микроаневризм и зон ИРМА на обоих глазах. На ОКТ-ангиографии, по сравнению с предыдущим обследованием, отмечалось: незначимое расширение ОПЗН в заднем полюсе на 9% на правом глазу (0,503 мм2) и на 6,5% на левом глазу (0,603 мм2); уменьшение ОПС на 6,1% на правом глазу (47,25%) и на 5,8% на левом глазу (47,29%); также уменьшение ФПС на 4,5% на правом глазу (37,23%) и на 7,2% на левом глазу (36,03%). Поставлен диагноз - транзиторная ДР. Был рекомендован осмотр в динамике в третьем триместре беременности.
На осмотре в 29 недель беременности острота зрения обоих глаз сохранялась 1,0. HbAlc соответствовал 8,9%. На глазном дне обоих глаз в заднем полюсе сохранялись «ватообразные очаги», микроаневризмы и зоны ИРМА. На ОКТ-ангиографии, в сравнении с показателями предылдущего обследования во втором триместре, отмечалось расширение ОПЗН в заднем полюсе на 98,8% на правом глазу (1,004 мм2) и на 64,8% на левом глазу (0,994 мм2); снижение ОПС на 14,2% на правом глазу (40,5%) и на 10% на левом глазу (42,59%); снижение ФПС на 12,3% на правом глазу (32,65%) и на 13,5% на левом глазу (31,16%). Был установлен диагноз: препролиферативная диабетическая ретинопатия обоих глаз. Было проведено по два этапа панретинальной лазеркоагуляции на обоих глазах и рекомендован осмотр в послеродовом периоде.
Через 3 месяца после родов Visus OU=1,0. Отмечался регресс «ватообразных очагов», частичный регресс зон ИРМА, ретинальных кровоизлияний на глазном дне обоих глаз. ОКТ-ангиография подтвердила отсутствие значимого расширения зон ретинальной неперфузии в глубоком ретинальном сплетении, а также уменьшения относительной и фовеальной сосудистой плотности. Рекомендован динамический осмотр через 3 месяца.
Пример 4. Пациентка 25 лет, страдает СД1 в течение 12 лет. До беременности диабетическая ретинопатия у пациентки не выявлялась. На осмотре в 10 недель беременности Visus OU=1,0 с корр. HbA1c соответствовал 9,1%. Офтальмоскопия и бимокроскопия обоих глаз: в заднем полюсе определялись «ватообразные» очаги, ретинальные кровоизлияния, микроаневризмы. ОКТ-ангиография обоих глаз: ОПЗН в заднем полюсе составляла 1,231 мм2 и 0,982 мм2, ОПС - 50,53% и 51,31%, ФПС 39,41% и 39,81% на правом и левом глазах соответственно. Был рекомендован осмотр в динамике через 4-6 недель на фоне нормализации гликемического статуса.
На осмотре в 21 неделю беременности острота зрения обоих глаз соответствовала 0,8 с корр. HbA1c соответствовал 8,4%. На глазном дне обоих глаз определялись «ватообразные очаги», ретинальные кровоизлияния, микроаневризмы и зоны ИРМА. По ОКТ-ангиографии, в сравнении с показателями обследования в первом триместре, отмечалось: расширение ОПЗН в заднем полюсе на 10% на правом глазу (1,354 мм2) и на 76,3% на левом глазу (1,732 мм2); снижение ОПС на правом глазу составило 5,7% (47,6%), на левом - 12,3% (45,0%); снижение ФПС на правом глазу - 14,6% (33,7%) и на левом - 7,8% (36,7%). Был установлен диагноз: препролиферативная диабетическая ретинопатия обоих глаз. Было проведено по два этапа панретинальной лазеркоагуляции на обоих глазах.
На осмотре в 32 недели беременности острота зрения пациентки соответствовала 1,0 с корр. HbA1c соответствовал 7,5%). Благодаря проведенной лазеркоагуляции сетчатки, отмечалось уменьшение количества «ватообразных очагов», зон ИРМА. Проведено обследование методом ОКТ-ангиографии: в сравнении с показателями предыдущей ОКТ-ангиографии во втором триместре ОПЗН в заднем полюсе увеличилась на 7,2% на правом глазу (1,658 мм2) и на 5,9% на левом (1,834 мм2); значимое снижение ОПС и ФПС на обоих глазах отсутствовало. Был рекомендован осмотр в послеродовом периоде.
Через 3 месяца после родов Visus OU=1,0 с корр. Отмечался частичный регресс «ватообразных очагов», зон ИРМА, ретинальных кровоизлияний. ОКТ-ангиография подтвердила отсутствие значимого расширения зон ретинальной неперфузии в заднем полюсе, а также уменьшения относительной и фовеальной плотности сосудов. Рекомендован динамический осмотр через 3 месяца.
Пример 5. Пациентка 31 год, страдает СД1 в течение 20 лет. До беременности диабетическая ретинопатия у пациентки не выявлялась. На осмотре в 10 недель беременности Visus OU=1,0 с корр. HbA1c соответствовал 8,6%. Офтальмоскопия и бимокроскопия обоих глаз: в заднем полюсе определялись микроаневризмы, «ватообразные» очаги, ретинальные кровоизлияния. По данным ОКТ-ангиографии ОПЗН в заднем полюсе правого глаза составляла 0,767 мм2, на левом глазу - 0 мм2, то есть зоны неперфузии не определялись. ОПС и ФПС соответствовали на правом глазу 52,13% и 39,51%, на левом - 52,41% и 38,78%. Был рекомендован осмотр в динамике через 4-6 недель на фоне нормализации гликемического статуса.
На осмотре в 21 неделю беременности острота зрения обоих глаз соответствовала 0,9 с корр. HbA1c соответствовал 6,9%. На глазном дне обоих глаз определялись «ватообразные очаги», ретинальные кровоизлияния, микроаневризмы и зоны ИРМА. По ОКТ-ангиографии, в сравнении с показателями обследования в первом триместре, отмечалось: расширение ОПЗН в заднем полюсе на 15% на правом глазу (0,882 мм2), на левом глазу зоны неперфузии отсутствовали - ОПЗН соответствовала 0 мм2; снижение ОПС на правом глазу составило 6,7% (48,6%), на левом - 13,4% (45,4%); снижение ФПС на правом глазу - 5,6% (37,3%) и на левом - 6,8% (36,1%). Был установлен диагноз: препролиферативная диабетическая ретинопатия обоих глаз. Был проведен этап панретинальной лазеркоагуляции на обоих глазах.
На осмотре в 32 недели беременности острота зрения пациентки соответствовала 1,0 с корр. HbA1c соответствовал 6,3%. Благодаря проведенной лазеркоагуляции сетчатки отмечалось уменьшение количества микроаневризм, «ватообразных очагов», зон ИРМА. Проведено обследование методом ОКТ-ангиографии: в сравнении с показателями предыдущего исследования ОКТ-ангиографией во втором триместре ОПЗН в заднем полюсе увеличилась на 5,3% на правом глазу (0,929 мм2), на левом глазу зоны неперфузии не определялись - ОПЗН соответствовала 0 мм2; значимое снижение ОПС и ФПС на обоих глазах отсутствовало. Был рекомендован осмотр в послеродовом периоде.
Через 3 месяца после родов Visus OU=1,0 с корр. Отмечался частичный регресс «ватообразных очагов», зон ИРМА, ретинальных кровоизлияний. ОКТ-ангиография подтвердила отсутствие значимого расширения зон ретинальной неперфузии в заднем полюсе, а также уменьшения ОПС и ФПС. Рекомендован динамический осмотр через 3 месяца.
Изобретение относится к медицине, а именно к офтальмологии. Осуществляют исследование кровотока сетчатки методом оптической когерентной томографии в режиме ангиографии (ОКТ-ангиография). Если у беременной с сахарным диабетом 1 типа выявляют ретинальные изменения в виде «ватообразных очагов», ретинальных кровоизлияний, микроаневризм, зон интраретинальных микрососудистых аномалий, то в каждом из триместров, начиная с первого, выполняют ОКТ-ангиографию в поверхностном и глубоком ретинальном сосудистом сплетении и при увеличении общей площади зон неперфузии в заднем полюсе на 10% и более и/или уменьшении относительной плотности сосудов на 10% и более и/или уменьшении фовеальной плотности сосудов на 10% и более, по сравнению с предыдущим исследованием, диагностируют диабетическую ретинопатию. При отсутствии таких изменений устанавливают диагноз транзиторной ретинопатии. Способ позволяет объективно неинвазивно и безопасно провести дифференциальную диагностику транзиторной ретинопатии и диабетической ретинопатии у беременных с сахарным диабетом 1 типа для определения дальнейшей тактики ведения пациентки и своевременного определения показаний к лазеркоагуляции сетчатки. 1 табл., 5 пр.
Способ дифференциальной диагностики транзиторной и диабетической ретинопатии у беременных с сахарным диабетом 1 типа, включающий исследование кровотока сетчатки методом оптической когерентной томографии в режиме ангиографии (ОКТ-ангиография), отличающийся тем, что, если у беременной с сахарным диабетом 1 типа выявляют ретинальные изменения в виде «ватообразных очагов», ретинальных кровоизлияний, микроаневризм, зон интраретинальных микрососудистых аномалий, в каждом из триместров, начиная с первого, выполняют ОКТ-ангиографию в поверхностном и глубоком ретинальном сосудистом сплетении и при увеличении общей площади зон неперфузии в заднем полюсе на 10% и более и/или уменьшении относительной плотности сосудов на 10% и более и/или уменьшении фовеальной плотности сосудов на 10% и более, по сравнению с предыдущим исследованием, диагностируют диабетическую ретинопатию, а при отсутствии таких изменений устанавливают диагноз транзиторной ретинопатии.
| Способ прогнозирования высокого риска развития пролиферативной диабетической ретинопатии у беременных с сахарным диабетом 1 типа | 2019 |
|
RU2710498C1 |
| Способ диагностики диабетической ретинопатии | 2019 |
|
RU2720485C1 |
| Способ прогнозирования риска окклюзий ретинальных вен у женщин после перенесенной преэклампсии | 2018 |
|
RU2714211C1 |
| Способ прогнозирования сосудистой патологии заднего отрезка глаза у женщин после перенесенной преэклампсии | 2019 |
|
RU2710517C1 |
| Ling-Jun Li et al | |||
| Gestational diabetes mellitus and retinal microvasculature | |||
| BMC Ophthalmol | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Hammes Hans-Peter et al | |||
| Diabetic Retinopathy and Maculopathy | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
Авторы
Даты
2023-10-19—Публикация
2021-12-22—Подача