Изобретение относится к медицине, в частности к офтальмологии, и может быть использовано для проведения пластики кистозно-измененной фильтрационной подушки после антиглаукомной операции (АГО).
Одним из осложнений хирургии глаукомы является облитерация вновь созданных путей оттока на любом уровне (субконъюнктивального пространства с образованием инкапсулированных кист, интрасклерального участка с отсутствием фильтрации) и повторное повышение внутриглазного давления (ВГД) или, напротив, лизирование поверхностного лоскута с образованием зоны гиперфильтрации с последующим падением ВГД.
Наиболее распространенным способом хирургического лечения глаукомы как за границей так и у нас является синустрабекулэктомия (СТЭК) и ее различные модификации. Операция имеет высокий процент успеха, однако в ряде случаев сопровождается осложнениями, такими как: гипотония, далее гипертонус, отслойка сосудистой оболочки (ОСО), цилиохориоидальная отслойка (ЦХО), катаракта, наружная фильтрация, возникновение кистозно-измененной фильтрационной подушки (ФП). Данные осложнения нивелируют результат операции и снижают зрительные функции пациентов.
У пациентов, имеющих кистозно-измененные ФП с гиперфильтрацией и истонченным поверхностным лоскутом, рекомендовано иссечение измененной ФП, продвижение конъюнктивального лоскута и фиксация с помощью фибринового клея. В результате устраняется гипотония и ФП подушка продолжает функционировать, без совершения новой СТЭК (Improving Glaucoma Surgical Outcomes with Adjunct Tools/ Louise J Lu, Laura Hall, Ji Liu/ Journal of Current Glaucoma Practice, January-April 2018; 12(1): 19-28).
Недостатками способа является то, что использование фибринового клея не позволяет точно определить локализацию и дозировку необходимого вещества и помимо необходимой фиксации конъюнктивального лоскута может произойти попадание и под поверхностный лоскут и вызвать избыточный спаечный процесс и как следствие, подъем ВГД, что приведет к необходимости дополнительного нидлинга или ревизии зоны АГО.
Ближайшим аналогом является способ, позволяющий осуществлять закрытие дефекта кистозно-измененной конъюнктивы благодаря форникальным разрезам. Данные разрезы производят перпендикулярно лимбу в глубь свода, с последующем выдвижением конъюнктивы на зону иссеченной кистозно-измененной ФП. При использовании техники форникальных разрезов и фиксацией только боковыми швами с минимальной травматизацией лимба не было выявлено флебита и аваскулярной конъюнктивы над зоной ФП. Поэтому способ пластики за счет конъюнктивы свода и фиксации только боковыми швами доказал свою эффективность. (By Garry P. Condon, MD, GLAUCOMA TODAY OCTOBER 2009 23-26)
Недостатками способа является то, что использование только форникальных разрезов не устраняет полностью проблему наружной фильтрации, а также сохраняется гипотония.
Задачей предлагаемого изобретения является разработка нового эффективного способа осуществления пластики кистозно-измененной ФП с одновременным устранением наружной фильтрации с высоким профилем безопасности.
Техническим результатом изобретения является формирование состоятельной ФП при наличии дисфункции кистозно-измененной зоны АГО, предотвращение послеоперационной гипотонии и ОСО.
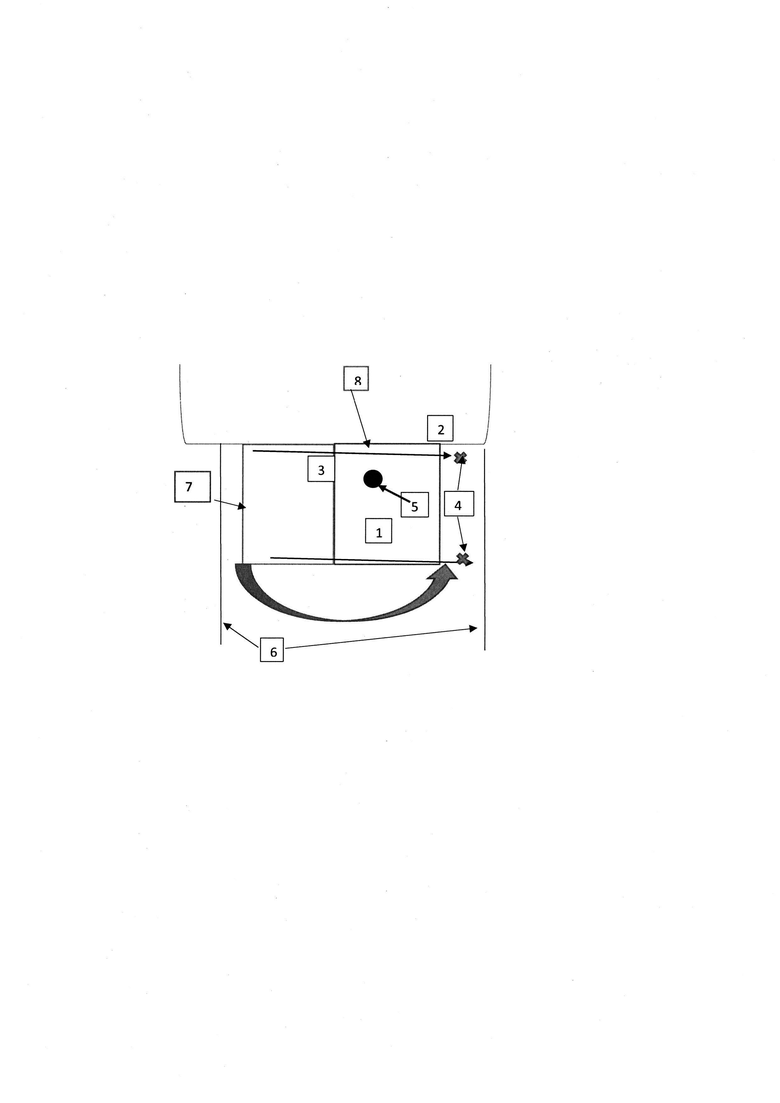
Способ осуществляют следующим образом. Проводят стандартную обработку операционного поля и анестезию, затем иссекают кистозно-измененную ФП с разделением склеро-конъюнктивальных сращений с помощью тупоконечных конъюнктивальных ножниц, начиная в 1 мм от лимба, захватывая всю измененную конъюнктиву на всю ширину вдоль лимба. Отступив от бокового края ранее сформированного лизированного поверхностного склерального лоскута (ПСЛ) 7 мм со стороны очага гиперфильтрации, производят первый форникальный разрез перпендикулярно лимбу на глубину 7 мм (в сторону свода), второй форникальный разрез формируют параллельно первому разрезу на расстоянии 2 мм от противоположного бокового края ПСЛ на ту же глубину. Таким образом форникальные разрезы обеспечивают дополнительную подвижность конъюнктивы свода.
Далее осуществляют иссечение ПСЛ с помощью одноразового ножа-расслаивателя (нож-расслаиватель MANI с верхней заточкой, 2,0 мм). Следующим этапом при помощи одноразового лезвия формируют новый поверхностный склеральный лоскут (НПСЛ) в 1 мм от лимба размером 3 на 3 мм, начиная от бокового края ПСЛ, расположенного ближе к очагу гиперфильтрации, при этом основание НПСЛ параллельно боковому краю ПСЛ. Подводят расслаиватель под НПСЛ, затем его инвертируют (переворачивают) и накрывают им ПСЛ, закрывая очаг гиперфильтрации. Производят фиксацию НПСЛ к склере двумя узловыми швами (8-0 VICRYL Polyglactin 10 см Violet monofilament absorbable, игла 6 мм), первый шов в 2-3 мм от лимба, второй - в 5-6 мм от лимба. Под НПСЛ вводят рассасывающийся дренажный имплант 0,1-0,2 мл HealaFlow. Для устранения дефекта иссеченной ФП смещают конъюнктиву свода к лимбу. На конъюнктиву накладывают 2-3 узловых шва в области двух форникальных разрезов. На следующие сутки после операции проводят бесконтактную тонометрию (пневмотонометрию). В случае выявления у пациента выраженной гипотонии после стандартной обработки операционного поля и проведения местной анестезии распускают шов на конъюнктиве и осуществляют дополнительную фиксацию НПСЛ к склере.
Способ поясняется фигурой. Позицией 1 обозначен ПСЛ, 2 - зона лимба, 3 - НПСЛ, 4 - область фиксации НПСЛ, 5 - очаг гиперфильтрации, 6 - форникальные разрезы, 7 - свободный край НПСЛ, параллельный его основанию, 8 основание ПСЛ.
Между совокупностью существенных признаков и достигаемым техническим результатом существует причинно-следственная связь.
Выкраивание НПСЛ позволяет ликвидировать возникший очаг гиперфильтрации, что приводит к формированию состоятельной ФП, а также предотвращению послеоперационной гипотонии и ОСО.
Изобретение подтверждается следующими примерами.
Пример 1. Пациентка Т.; 64 года. Глаукома в течение 3 лет. Сахарный диабет 2 типа в течение 10 лет. 5 месяцев назад проведена антиглаукомная операция по месту жительства. Госпитализирована с диагнозом OS Вторичная некомпенсированная оперированная глаукома. Осложненная катаракта. Непролиферативная диабетическая ретинопатия. Острота зрения при поступлении 0,2; ВГД 33 мм рт.ст. (по Маклакову) на гипотензивном режиме; Кистозно-измененная ФП, ограничена склероконъюнктивальными сращениями. Офтальмоскопия; диск зрительного нерва (ДЗН) бледный с серым оттенком, границы четкие, экскавация диска зрительного нерва (Э/Д): 0,9, макула за флером. Гониоскопия: угол передней камеры (УПК) открыт, узкий, на 12 ч визуализируется зона АГО, перфорирована, новообразованные сосуды корня радужки. Было проведено хирургическое лечение по предложенному способу, НПСЛ фиксировали двумя швами: первый шов в 2 мм от лимба, второй - в 5 мм от лимба. при этом ввели дренажный имплант HealaFlow 0,1 мл. Операция выполнена без осложнений. На первые сутки после операции ВГД 11 мм рт.ст. (пневмотонометрия). В отдаленном послеоперационном периоде (до 12 месяцев) ВГД 16 мм рт.ст. (по Маклакову), стабильное, компенсированное без дополнительного применения гипотензивных препаратов.
Пример 2. Пациент К.; 73 года. Глаукома выявлена впервые 10 лет назад. 1 год назад проведена антиглаукомная операция по месту жительства. Госпитализирован с диагнозом OD Первичная открытоугольная 3 В оперированная глаукома. Осложненная катаракта. Острота зрения при поступлении 0,4; ВГД 32 мм рт. ст.(по Маклакову) на гипотензивном режиме. Кистозно-измененная ФП. Офтальмоскопия: ДЗН серый, границы четкие, Э/Д: 1,0, макула за флером. Гониоскопия: УПК открыт, узкий, на 12 ч визуализируется зона АГО, перфорирована. Было проведено хирургическое лечение по предложенному способу, НПСЛ фиксировали двумя швами: первый шов в 3 мм от лимба, второй - в 6 мм от лимба. при этом ввели дренажный имплант HealaFlow 0,2 мл. Операция выполнена без осложнений. На первые сутки после операции ВГД 5 мм.рт.ст. (пневмотонометрия). После стандартной обработки операционного поля и проведения местной анестезии распустили шов на конъюнктиве в области форникального разреза и наложили дополнительный шов на склере в 1 мм от лимба. На конъюнктиву наложили узловой шов. Операция выполнена без осложнений. На следующий день после регулирования шва ВГД 10 мм рт.ст. (пневмотонометрия). В отдаленном послеоперационном периоде (до 11 месяцев) ВГД 17 мм рт.ст. (по Маклакову), стабильное, компенсированное без дополнительного применения гипотензивных препаратов.
Закрытие дефекта фильтрации НПСЛ позволяет добиться стойкой герметизации раны, устранить наружную фильтрацию и тем самым добиться нормализации офтальмотонуса в послеоперационном периоде. Закрытие дефекта собственными тканями (склерой) позволяет уменьшить риски послеоперационного рубцевания. Введение HealaFlow помогает избежать смыкания интрасклеральной полости и сохранить вновь сформированный путь оттока внутриглазной жидкости. Использование форникальных разрезов позволяет закрыть хирургически сформированные пути оттока без натяжения конъюнктивы и угрозы прорезывания швов, а также равномерно перераспределить ее над зоной АГО тем самым производя профилактику склероконъюнктивальных сращений.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ проведения нидлинга рубцово-измененной фильтрационной подушки | 2022 |
|
RU2782501C1 |
| Способ пластики кистозной фильтрационной подушки после хирургических проникающих антиглаукомных операций | 2024 |
|
RU2824295C1 |
| Способ лечения рефрактерной глаукомы | 2023 |
|
RU2812773C1 |
| Способ лечения вторичной глаукомы у пациентов с псевдоэксфолиативным синдромом и дислокацией интраокулярной линзы | 2022 |
|
RU2787150C1 |
| Способ проведения непроникающей глубокой склерэктомии | 2024 |
|
RU2824272C1 |
| Способ комбинированного хирургического лечения вторичной глаукомы, вызванной дислокацией интраокулярной линзы | 2018 |
|
RU2672383C1 |
| Способ проведения нидлинга при рубцевании фильтрационной подушки после антиглаукомных операций | 2024 |
|
RU2824290C1 |
| Способ лечения первичной открытоугольной глаукомы | 2023 |
|
RU2824573C1 |
| Способ имплантации антиглаукомного клапана Ahmed | 2021 |
|
RU2771233C1 |
| Способ хирургического лечения различных этиологических форм глаукомы у детей младшей возрастной группы | 2016 |
|
RU2640567C1 |
Изобретение относится к медицине, в именно к офтальмологии. Осуществляют формирование форникальных разрезов, предварительно иссекают кистозно-измененную фильтрационную подушку (ФП) с разделением склеро-конъюнктивальных сращений, начиная в 1 мм от лимба, захватывая всю измененную конъюнктиву на всю ширину вдоль лимба. Отступив от бокового края ранее сформированного лизированного поверхностного склерального лоскута (ПСЛ) 7 мм со стороны очага гиперфильтрации, производят первый форникальный разрез перпендикулярно лимбу на глубину 7 мм в сторону свода. Второй форникальный разрез формируют параллельно первому разрезу на расстоянии 2 мм от противоположного бокового края ПСЛ на ту же глубину. Далее иссекают ПСЛ, после этого формируют новый поверхностный склеральный лоскут (НПСЛ) в 1 мм от лимба размером 3 на 3 мм, при этом основание НПСЛ параллельно боковому краю ПСЛ, расположенного у очага гиперфильтрации. Затем НПСЛ инвертируют и накрывают им ПСЛ, закрывая очаг гиперфильтрации. Производят фиксацию НПСЛ к склере двумя узловыми швами. Под НПСЛ вводят рассасывающийся дренажный имплантат 0,1-0,2 мл HealaFlow, смещают конъюнктиву свода к лимбу, на конъюнктиву накладывают по 2-3 узловых шва на каждый из форникальных разрезов. На следующие сутки после операции проводят пневмотонометрию. В случае выявления у пациента выраженной гипотонии распускают шов на конъюнктиве на втором форникальном разрезе и дополнительно фиксируют НПСЛ к склере. Способ позволяет формировать состоятельную фильтрационную подушку при наличии дисфункции кистозно-измененной зоны антиглаукомной операции, предотвращает послеоперационную гипотонию и отслойку сосудистой оболочки. 1 з.п. ф-лы, 2 пр., 1 ил.
1. Способ проведения пластики кистозно-измененной фильтрационной подушки, включающий формирование форникальных разрезов, отличающийся тем, что предварительно иссекают кистозно-измененную фильтрационную подушку (ФП) с разделением склеро-конъюнктивальных сращений, начиная в 1 мм от лимба, захватывая всю измененную конъюнктиву на всю ширину вдоль лимба, отступив от бокового края ранее сформированного лизированного поверхностного склерального лоскута (ПСЛ) 7 мм со стороны очага гиперфильтрации, производят первый форникальный разрез перпендикулярно лимбу на глубину 7 мм в сторону свода, второй форникальный разрез формируют параллельно первому разрезу на расстоянии 2 мм от противоположного бокового края ПСЛ на ту же глубину, далее иссекают ПСЛ, после этого формируют новый поверхностный склеральный лоскут (НПСЛ) в 1 мм от лимба размером 3 на 3 мм, при этом основание НПСЛ параллельно боковому краю ПСЛ, расположенного у очага гиперфильтрации, затем НПСЛ инвертируют и накрывают им ПСЛ, закрывая очаг гиперфильтрации, производят фиксацию НПСЛ к склере двумя узловыми швами; под НПСЛ вводят рассасывающийся дренажный имплантат 0,1-0,2 мл HealaFlow, смещают конъюнктиву свода к лимбу, на конъюнктиву накладывают по 2-3 узловых шва на каждый из форникальных разрезов; на следующие сутки после операции проводят пневмотонометрию.
2. Способ проведения пластики кистозно-измененной фильтрационной подушки по п.1, отличающийся тем, что в случае выявления у пациента выраженной гипотонии распускают шов на конъюнктиве на втором форникальном разрезе и дополнительно фиксируют НПСЛ к склере.
| By Garry P | |||
| Condon, MD, Glaucoma today | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
| Louise J Lu et al | |||
| Improving Glaucoma Surgical Outcomes with Adjunct Tools | |||
| J Curr Glaucoma Pract | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
| СПОСОБ ОЦЕНКИ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ ФИЛЬТРАЦИОННОЙ ПОДУШКИ ПОСЛЕ АНТИГЛАУКОМАТОЗНОЙ ОПЕРАЦИИ | 2009 |
|
RU2423069C1 |
Авторы
Даты
2023-11-01—Публикация
2023-01-17—Подача