Область техники, к которой относится изобретение
Изобретение относится к медицине, в частности, к сердечно-сосудистой хирургии, рентгенэндоваскулярным диагностике и лечению, и может быть использовано для предоперационного планирования, отработки и многократного симулирования этапов хирургического вмешательства, в частности планирования и проведения эндоваскулярного протезирования аортального клапана.
Уровень техники
Потребность в выполнении хирургических операций по лечению сердечно-сосудистых заболеваний, в частности, транскатетерной имплантации аортального клапана, ежегодно возрастает. В настоящее время лишь единичные клинические центры выполняют более 50 эндоваскулярных протезирований аортального клапана в год, что является минимальным для достижения кривой обучения и поддержания необходимой квалификации специалистов. Использование компьютерных симуляционных комплексов обеспечивает лишь начальную подготовку хирургов в условиях усредненной анатомии. В реальной клинической практике наблюдается значительная вариативность анатомии восходящей аорты, а характер поражения самого аортального клапана всегда индивидуален. Эти факторы создают проблемы в ходе операций эндоваскулярного протезирования аортального клапана и значительно повышают риск осложнений, что особенно актуально в центрах с малым количеством вмешательств (<50 в год).
Создание индивидуальных моделей кардио-аортального комплекса пациентов с вариативной и сложной анатомией позволяет произвести отработку этапов и многократную симуляцию предстоящего вмешательства с отработкой навыков имплантации протеза и оценить его конечное положение с учётом индивидуальной анатомии пациента (предсказать возникновение структурных осложнений как непосредственного, так и отдалённого периодов - парапротезные дефекты прилегания, окклюзия устьев коронарных артерий). Парапротезные (околопротезные) дефекты прилегания могут привести к околопротезной протечке крови под давлением (парапротезной регургитации) с последующей дегенерацией и нарушением функции устройства. Окклюзия устьев коронарных артерий структурами протеза может привести к формированию острого инфаркта миокарда и затруднению послеоперационного доступа к этим сосудам. Также значительным осложнением данной операции может выступать нарушение проведения нервного импульса по проводящей системе сердца в связи с избыточным давлением при баллонной предилатации перед имплантацией и при постдилатации. Аксиальная установка клапана в аортальной позиции способна снизить риск патологического воздействия потока крови на аортальную стенку, которое приводит к формированию аневризм, пристеночного тромбоза и тромбоэмболии в сосуды головного мозга и других органов. Таким образом, оптимальная имплантация опосредованно ведет к профилактике инфарктов, включая и ишемический инсульт.
Из уровня техники известен способ печати корня аорты (Ghazaleh Haghiashtiani, Kaiyan Qiu, Jorge D. Zhingre Sanchez, Zachary J. Fuenning, Priya Nair, Sarah E. Ahlberg, Paul A. Iaizzo, Michael C. McAlpine. 3D printed patient-specific aortic root models with internal sensors for minimally invasive applications. Sci. Adv. 2020; 6: eabb4641), при котором осуществляется внедрение матрицы датчиков давления в зонах имплантации протеза аортального клапана для изучения безопасных зон имплантации, не вызывающих повреждения нейропроводящей системы сердца. Кроме того, реальная трехмерная модель выполняется в строгом соответствии с сегментированной трехмерной реконструкцией компьютерной томографии реального пациента со сложной анатомией и кальцификацией створок клапана различными чернилами с добавлением желатиновых волокон, что моделирует различные ткани корня аорты и делает их аналогичными по механическим свойствам с естественными. В последующем система подключается к водяному насосу для оценки изменяющегося градиента после имплантации клапана. Техническим результатом данного изобретения является возможность изучения воздействия клапана при различной глубине его имплантации на развитие различных видов блокад нервного импульса в проводящей системе, а также на степень раскрытия и оценку парапротезных фистул.
Однако данный способ печати трехмерных моделей является очень трудоемким. Получаемая модель является непрозрачной, и контрольная визуализация при имплантации осуществляется посредством встроенных микрокамер. Это в свою очередь противоречит принципу эндоваскулярной имплантации, во время которой внутрисосудистая визуализация отсутствует. Кроме того, пульсирующую пульсовую волну создает водяной насос, а не левый желудочек с изменяемой конфигурацией выводного отдела. Вследствие этого, движения модели аорты и структур сердца не передают естественную меняющуюся при сердечных сокращениях анатомию кардио-аортального комплекса.
Известен способ печати трехмерной реконструкции, относящейся к кардио-аортальному комплексу, предложенный в работе (Beth Ripley, Tatiana Kelil, Michael K Cheezum, Alexandra Goncalves, Marcelo F Di Carli, Frank J Rybicki, Mike Steigner, Dimitrios Mitsouras, Ron Blankstein. 3D printing based on cardiac CT assists anatomic visualization prior to transcatheter aortic valve replacement. J Cardiovasc Comput Tomogr. 2016 Jan-Feb;10(1):28-36.), включающий лишь печать из композитных фотополимеров корня аорты, анулярного кольца клапана, выводного отдела левого желудочка и протезов клапанов различных размеров, установленных фирмой-производителем. Напечатанный протез устанавливали в зону интереса (фиброзное кольцо трехмерной модели) и фокусировали луч света, направленный аксиально со стороны аорты. Визуализацию проходимых лучей внутри границ фиброзного кольца выполняли установленной с обратной стороны модели цифровой камерой. В случае фиксации светового потока делали заключения о высоком риске околопротезного протекания крови. Техническим результатом этого способа является возможность прямого наблюдения вероятной парапротезной регургитации, которую можно измерить объективно и количественно.
Однако данная модель не имеет потокового компонента, позволяющего выполнить тестовую имплантацию в режиме реального времени с воспроизведением сердечного ритма.
Технической проблемой, на решение которой направлено предлагаемое изобретение, является создание индивидуальной модели кардио-аортального комплекса пациента с гидродинамическим контуром, обеспечивающей повышение качества предоперационного планирования, включая планирование эндоваскулярного закрытия значимых парапротезных фистул, а также обеспечивающей снижение времени выполнения процедуры и риска интраоперационных осложнений, таких как парапротезная регургитация и окклюзия устьев коронарных артерий.
Раскрытие изобретения
Технический результат заключается в создании индивидуальной 3D модели, воспроизводящей кардио-аортальный комплекс конкретного пациента, с имитацией естественной гемодинамики большого круга кровообращения и движения не только створок нативного аортального клапана, но и внутренней поверхности стенок левого желудочка в соответствии с фазами сердечного ритма, обеспечивающей возможность отработки навыков проведения хирургических операций с визуализацией процесса операции (проводимых манипуляций).
Использование предлагаемого изобретения позволяет визуально изучать поведение реального эндоваскулярного протеза в персонифицированной 3D модели кардио-аортального комплекса реального пациента, определять технические нюансы имплантации, учет которых позволит сократить время операции за счет выбора оптимальной позиции раскрытия протеза, спрогнозировать формирование парапротезных фистул, а также спланировать их профилактику и тестовое закрытие специализированными устройствами в условиях естественных сокращений сердца и изгнания крови из левого желудочка. Изобретение обеспечивает повышение эффективности обучения навыкам проведения кардиохирургических операций, в частности, эндоваскулярной имплантации аортального клапана.
Технический результат достигается за счет создания персонифицированной 3D модели кардио-аортального комплекса, выполненной из оптически прозрачного и/или рентгено-контрастного материала, содержащей по меньшей мере правые и/или левые камеры сердца с клапанными структурами, наружную полую емкость. Согласно предлагаемому решению одна из камер сердца - желудочек, расположена внутри упомянутой емкости, которая выполнена из эластичного оптически прозрачного и/или рентгено-контрастного материала с возможностью заполнения средой и имитации сокращения (сжатия) желудочка при воздействии на него среды, размещенной в данной емкости.
При этом наружная полая емкость выполнена из материала с эластичностью, ниже эластичности материала стенки желудочка. В одном из частных вариантов реализации изобретения наружная полая емкость выполнена из того же материала, что и стенки желудочка, и имеет толщину стенки по меньшей мере в 3 раза больше толщины стенки желудочка.
Наружная полая емкость выполнена герметичной и для сжатия желудочка снабжена отводом с коннектором, выполненным с возможностью подключения к мембранному насосу.
Наружная полая емкость выполнена с возможностью воспроизведения формы желудочка, находящегося внутри нее, в фазу диастолы.
В качестве среды воздействия на желудочек может быть использованы жидкость или воздух.
Персонифицированная модель может дополнительно включать брюшную аорту.
В одном из частных вариантов, левая камера сердца персонифицированной модели включает левый желудочек, левое предсердие, аортальный клапан и/или структуры митрального клапана, легочные вены, корень аорты с устьями коронарных артерий, восходящую аорту, дугу аорты и нисходящую аорту и/или брахиоцефальные артерии дуги аорты, а правая камера сердца модели включает правый желудочек, правое предсердие, клапан ствола легочной артерии и/или структуры трикуспидального клапана, нижнюю и/или верхнюю полые вены и/или легочные артерии.
Восходящая аорта может быть выполнена с ответвлением, расположенным с возможностью визуализации аортального клапана со стороны аорты, снабженным оптически прозрачной заглушкой.
Нисходящий отдел аорты может быть выполнен с возможностью подключения к интродьюсеру для введения эндоваскулярного инструментария, а также может быть снабжен отводом с коннектором с клапанным механизмом, выполненным с возможностью подключения к легочным венам через обратный клапан с формированием замкнутого контура, имитирующего возврат крови в левое предсердие.
Левый желудочек, полая емкость, устья коронарных артерий могут быть снабжены отводами для подключения внешних устройств, выполненными со съемными заглушками.
Персонифицированная модель может быть образована по меньшей мере тремя деталями из силикона, спаянными между собой в процессе сборки, а также может быть снабжена оптически-контрастными и рентгено-контрастными метками.
Технический результат также достигается за счет создания системы для симуляции операций при структурных поражениях сердца под визуальным контролем и/или с использованием рентгеновских методов, включающей в себя вышеописанную персонифицированную 3D модель, мембранный насос, подключенный к полой емкости через соответствующий отвод с помощью коннектора, с обеспечением воздействия среды, расположенной в полой емкости, на стенки желудочка, платформу с системой сообщающихся между собой трубок, выполненных с возможностью имитации тока крови, и снабженных коннекторами, соединенными с соответствующими коннекторами 3D модели.
Система может содержать интродьюсер для проведения эндоваскулярных инструментов, соединенный с нисходящей аортой, а также отводом с коннектором, подключенным с одной стороны к легочным венам через обратный клапан с формированием замкнутого контура, имитирующего возврат крови в левое предсердие, а с другой стороны к нисходящему отделу аорты.
Терминальная часть нисходящей аорты может быть снабжена герметичным силиконовым блоком, выполненным с возможностью введения эндоваскулярного инструментария и обеспечивающим исключение перекрута аорты.
Мембранный насос выполнен с возможностью сжатия желудочка с заданной периодичностью и скоростью, а также возможностью изменения объема и давления, для имитации систолы и диастолы в камере сердца, чередования фаз наполнения и разрежения в полой емкости.
При этом мембранный насос выполнен с возможностью имитации сокращения миокарда посредством нагнетания среды в фазу систолы в полую емкость, обеспечивающей равномерное сдавливание желудочка и изгнание из него имитирующей кровь жидкости, а также снижения давления в полой емкости в фазу диастолы, уменьшая давление на стенки желудочка, обеспечивая активный ток имитирующей кровь жидкости из нисходящей аорты через обратный клапан в легочные вены и далее в предсердие и левый желудочек.
Обратный клапан между нисходящей аортой и платформой выполнен с возможностью протекания имитирующей кровь жидкости во время систолы только в направлении легочных вен.
Система может содержать микрокамеры и ревизионные окна.
Технический результат также достигается за счет реализации способа изготовления системы для симуляции операций при структурных поражениях сердца, включающего следующие этапы:
- формирование компьютерной трехмерной модели пациента по результатам МСКТ-аортографии с ЭКГ-синхронизацией и контрастным усилением в артериальную фазу;
- изготовление по меньшей мере трех деталей вышеописанной трехмерной модели из пластика,
- формирование на деталях из пластика поверхностного слоя толщиной не менее 0,4 мм из прозрачного композитного материала, содержащего силикон и соединения молибдена в количестве, обеспечивающем его рентгеноконтрастность с сохранением оптической прозрачности сформированного слоя;
- удаление пластика с получением деталей трехмерной модели из прозрачного композитного материала с последующим их соединением в единую трехмерную модель;
- размещение полученной трехмерной модели из прозрачного композитного материала на платформе с последующим соединением с системой трубок и подключением к мембранному насосу.
При этом при изготовлении трехмерной модели используют, предпочтительно, пластик, характеризующийся способностью растворяться в воде при температуре не менее 85°С, но не более температуры плавления композитного материала, и давлении не менее 0.2 Бар (±0,01 Бар), но не более давления разрушения композитного материала.
В частном варианте реализации изобретения одна из деталей трехмерной модели может включать полую емкость, другая деталь - восходящую аорту, дугу аорты и нисходящую аорту, а третья деталь - необходимые камеры сердца.
При этом в процессе соединения деталей предсердие соединяют с левым желудочком, образуя предсердно-желудочковое отверстие; левый желудочек соединяют с восходящей аортой, имеющей копию нативного аортального клапана; полую емкость соединяют с корнем аорты герметично.
После размещения трехмерной модели из прозрачного композитного материала на платформе предсердие соединяют с нисходящей аортой через легочные вены посредством подключения к платформе с помощью коннекторов; отвод полой емкости соединяют коннектором с мембранным насосом; нисходящий отдел аорты через отвод соединяют с платформой посредством обратного клапана.
К устьям коронарных артерий подключают внешние устройства, включая датчики давления.
В качестве композитного материала может быть использована, например, смесь фотоотверждаемого силикона WACKER SEMICOSIL® 915 HT и молибдена (0,01% в смеси), а в качестве пластика - пластик на основе поливинилового спирта (PVA).
В качестве жидкости, имитирующей кровь, может быть использована смесь дистиллированной воды и лубриканта в соотношении 10:1.
Вышеописанную систему применяют в качестве персонифицированной модели кардио-аортального комплекса пациентов с вариативной и сложной анатомией для предоперационного планирования, отработки и многократного симулирования этапов хирургического вмешательства и создания обучающей платформы на ее основе, оценки конечного положения устанавливаемого клапана с учётом индивидуальной анатомии пациента, оценки риска возникновения структурных осложнений из-за парапротезных дефектов прилегания или окклюзии устьев коронарных артерий, предоперационного планирования эндоваскулярного закрытия значимых парапротезных фистул, для оценки и профилактики эмболических осложнений при эндоваскулярной коррекции структурных заболеваний сердца, для планирования повторных операций реимплантации и эндоваскулярных вмешательств при этапном подходе в хирургическом лечении пациентов, изучения возможности моделирования изменений клапанной гемодинамики, с возможностью дальнейшего применения описанной выше технологии для создания персонифицированных 3D симуляционных моделей других сосудистых бассейнов.
Во время проведения эндоваскулярной имплантации аортального клапана в соответствии со стандартным протоколом нижнюю часть собранного в системе доставки клапана позиционируют дистальнее фиброзного кольца на 3-6 мм. Затем выполняют неполное раскрытие клапана (в случае самораскрывающейся конструкции) и проверяют положение дистальной части стента, на котором он закреплен. Эти структуры не должны быть очень низко, чтобы не вызвать компроментацию створок митрального клапана или слишком высоко, чтобы не вызвать обструкцию коронарных артерий. Для визуализации выполняют аортографию. Если положение протеза удовлетворяет указанным условиям, производят его окончательное раскрытие и отделение. В противном случае клапан собирается и репозиционируется. Процедуру повторяют до тех пор, пока не будет получен оптимальный вариант. В ряде случаев таким вариантом является одно из предыдущих положений устройства и чаще всего оно является максимально адаптированным к идеальной позиции имплантации. Повторное проведение процедуры требует дополнительного введения контрастного препарата и приводит к лишнему ионизирующему излучению, оказанному на пациента и персонал. Редким осложнением при подобных манипуляциях может являться потеря контроля при обратной сборке протеза в организме или его миграция из зоны интереса.
Использование предлагаемого изобретения позволяет определить характеристики наиболее оптимально раскрытого клапана у конкретного пациента без выполнения многократных попыток имплантации во время операции, если положения основных контрольных точек определить заранее на функционирующей трехмерной модели кардио-аортального комплекса. Аналогичным образом при выявлении на модели значимой парапротезной регургитации, можно рассмотреть возможность и выполнить тестовое закрытие ее специализированным устройством на потоковой модели или выбрать для имплантации протез другой конструкции. Тем самым сокращается время операции эндоваскулярной имплантации аортального клапана, снижается риск для пациента и персонала детерминированных влияний ионизирующего излучения за счет снижения времени облучения при необоснованном репозиционировании устройства и увеличивается безопасность операции.
Краткое описание чертежей
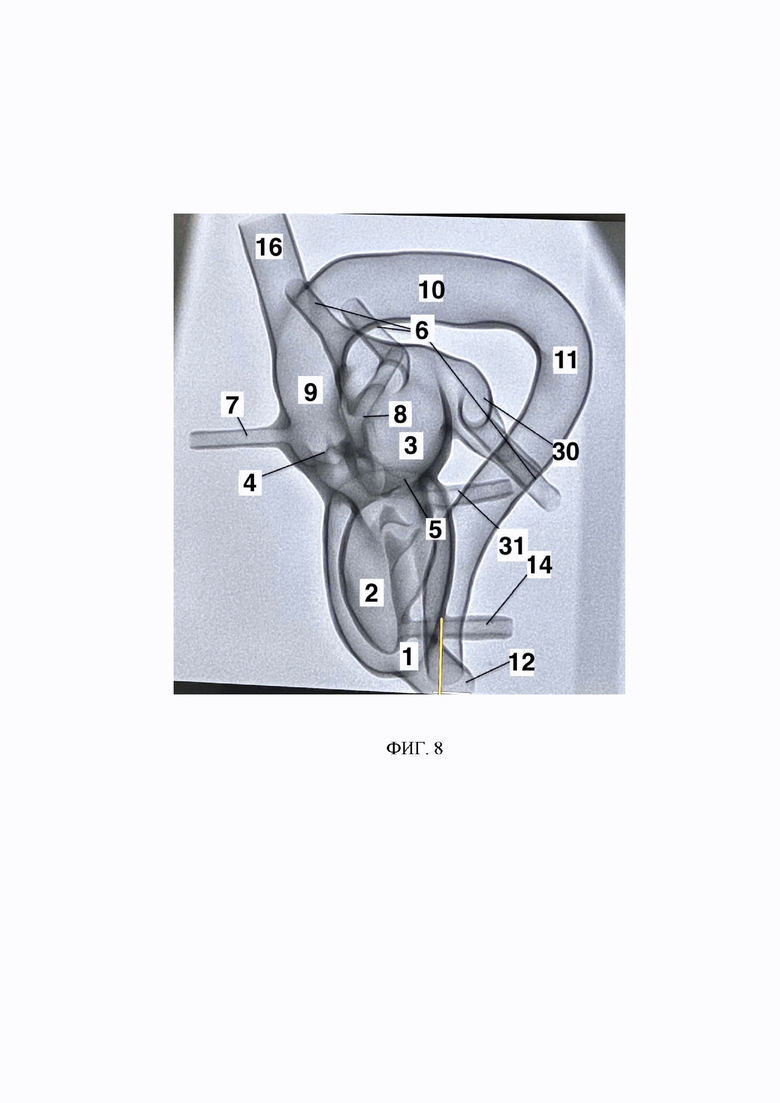
Изобретение поясняется иллюстрациями, представленными на Фиг.1-8, которые служат только для цели иллюстрации вариантов осуществления и не должны рассматриваться как ограничивающие настоящее изобретение. На Фиг. 1. представлена принципиальная схема непрозрачной 3D-модели кардио-аортального комплекса; на Фиг.2 - изготовленная персонифицированная силиконовая 3D-модель кардио-аортального комплекса без герметизации отведений; на Фиг. 3 - принципиальная схема 3D-модели кардио-аортального комплекса с силиконовым блоком для введения интродьюсера и системы доставки клапана, требуемыми отведениями и коннекторами; на Фиг. 4 - вариант выполнения акриловой платформы с системой распределения жидкости, обеспечивающей анатомическое расположения 3D-модели кардио-аортального комплекса на операционном столе при гидравлических испытаниях и тестовых операциях; на Фиг. 5. - мембранный насос и соединительная магистраль для подачи жидкости в полую ёмкость модели (полость псевдоперикарда); на Фиг. 6. - принципиальная схема готовой системы, включающая 3D-модель кардио-аортального комплекса на акриловой платформе с подключенным мембранным насосом; на Фиг. 7 - фотография работающей персонифицированной силиконовой 3D-модели кардио-аортального комплекса реального пациента после тестовой операции по эндоваскулярной имплантации протеза аортального клапана; на Фиг. 8 - рентгенография персонифицированной силиконовой 3D-модели кардио-аортального комплекса.
Позициями на фигурах обозначены:
1 - наружная полая емкость,
2 - желудочек,
3 - левое предсердие,
4 - аортальный клапан,
5 - структуры митрального клапана,
6 - легочные вены,
7 - правая коронарная артерия с отводом,
8 - левая коронарная артерия с отводом,
9 - восходящая аорта,
10 - дуга аорты,
11 - нисходящая аорта,
12 - отвод из полой емкости (с коннектором),
13 - мембранный насос,
14 - отвод из полости левого желудочка или отвод из указанной полости с клапаном (выводным портом),
15 - электронный дигитайзер (для измерения давления),
16 - ответвление восходящей аорты,
17 - ревизионное окно,
18 - отвод из нисходящей аорты,
19 - полнотелый силиконовый блок для пункционной установки интродьюсера,
20 - боковой отвод из нисходящей аорты (с коннектором),
21 - обратный клапан,
22 - коннекторы для соединения трубок различных размеров и форм,
23 - боковые гребни акриловой платформы с системой сообщающихся трубок,
24 - акриловая платформа,
25 - соединительная магистраль с коннекторами,
26 - фиксирующее устройство,
27 - монтажные отверстия для дополнительной фиксации платформы,
28 - зона фиброзного кольца,
29 - зона синотубуляного соединения,
30 - ушко левого предсердия,
31 - отвод из полости емкости 1,
32 - протез аортального клапана.
Осуществление изобретения
Сущность предлагаемого изобретения и варианты его применения проиллюстрированы в типичных ситуациях эндоваскулярной имплантации аортального клапана.
Заявляемая 3D модель кардио-аортального комплекса выполнена из оптически прозрачного и/или рентгено-контрастного материала и содержит в зависимости от вида требуемого кардиохирургического вмешательства правые и/или левые камеры сердца с клапанными структурами, наружную полую емкость 1, при этом одна из камер сердца - желудочек 2, расположена внутри данной емкости. Левая камера сердца может включать левый желудочек 2, левое предсердие 3, аортальный клапан 4 и/или структуры митрального клапана 5, легочные вены 6, корень аорты с устьями правой 7 и левой 8 коронарных артерий, восходящую аорту 9, дугу аорты 10, нисходящую аорту 11 и/или брахиоцефальные артерии дуги аорты (Фиг.1, 2). В частных вариантах реализации изобретения модель может также содержать правые камеры сердца, включая правый желудочек, правое предсердие, клапан ствола легочной артерии и/или структуры трикуспидального клапана, нижнюю и/или верхнюю полые вены и/или легочные артерии. Дополнительно модель может содержать брюшную аорту.
Наружная полая емкость 1 3D модели выполнена герметичной, с возможностью заполнения её средой и имитации сокращения (сжатия) желудочка 2 при воздействии на него среды, размещенной в данной емкости, и выполнена из материала с эластичностью, ниже эластичности материала стенки желудочка или из того же материала, что и стенки желудочка, но с толщиной стенки по меньшей мере в 3 раза большей, чем толщина стенки желудочка. В качестве среды воздействия на желудочек могут быть использованы жидкость или воздух.
Устья правой 7 и левой 8 коронарных артерий предпочтительно выполнены с отводами, снабженными клапаном (выводным портом) (Фиг. 7), с возможностью подключения внешних устройств.
Для сжатия желудочка наружная полая емкость снабжена отводом 12 (Фиг. 1, 2, 8) для подключения к мембранному насосу 13, при этом отвод может содержать коннектор (Фиг. 3, 6 и 7), обеспечивающий возможность соединения наружной полой емкости и насоса 13.
Желудочек обеспечен отводом 14 из его полости, проходящим сквозь стенку наружной полой емкости не нарушая герметичность последней (Фиг. 1-3, 6, 8) и/или отводом из полости желудочка с клапаном (выводным портом) 14 (Фиг. 7), выполненным с возможностью подключения внешних устройств.
Также модель может быть оснащена дополнительным отводом 31 из полости наружной полой емкости (Фиг. 1, 2, 6, 8) и/или отводом с клапаном (выводным портом) 31 (Фиг. 7), выполненным с возможностью подключения внешних устройств.
Отводы из коронарных артерий, левого желудочка и полой емкости могут содержать съемные заглушки и предназначены для поддержания герметичности систем при подключении внешних устройств. В частности, для снятия показателей давления и/или других показателей гемодинамики к указанным отводам может быть присоединен дигитайзер 15. Кроме того, к отводам может быть присоединен шприц для заполнения соответствующей емкости рабочей средой, воздействующей на наружные стенки желудочка и/или жидкости, имитирующей кровь, для введения красителя и удаления их и/или посторонних артефактов, а также может быть присоединен эндоваскулярный гамма-коннектор для введения других инструментов.
Восходящий отдел аорты предпочтительно выполнен с ответвлением 16 (Фиг. 2, 3 и 8), расположенным с возможностью визуализации аортального клапана со стороны аорты и снабженным оптически прозрачной заглушкой (боковое ответвление восходящей аорты заглушено, например, акриловым прозрачным ревизионным окном 17 для визуализации аортального клапана со стороны аорты (Фиг. 7)).
Нисходящая аорта 11 имеет отвод 18 (Фиг.1, 2), обеспечивающий проведение эндоваскулярного вмешательства. Кроме того, нисходящая аорта 11 содержит боковой отвод 20 (Фиг. 2), который может быть снабжен коннектором (Фиг.3, 6, 7), выполненным с возможностью подключения через обратный клапан 21 к легочным венам 6 с формированием замкнутого контура, имитирующего возврат крови в левое предсердие (Фиг.6).
Модель может быть снабжена оптически-контрастными и рентгено-контрастными метками, как в зоне фиброзного кольца 28, так и в зоне синотубулярного соединения 29. Дополнительно модель может содержать персонифицированную анатомическую копию ушка левого предсердия 30, для последующего планирования его закрытия у пациентов с фибрилляцией предсердий.
Описанная 3D модель кардио-аортального комплекса может использоваться в составе системы для симуляции операций при структурных поражениях сердца, обеспечивающей имитацию тока крови, и которая содержит мембранный насос 13, подключенный с помощью коннектора к отводу 12 полой емкости модели, и платформу 24 с системой сообщающихся между собой трубок, снабженных коннекторами и соединенными с соответствующими коннекторами 3D модели.
Платформа 24 в одном из частных вариантов реализации изобретения может представлять собой акриловое основание (Фиг.4 и 6), снабженное двумя боковыми гребнями 23 (разветвителями) для распределения рабочей жидкости, расположенными на противоположных сторонах платформы и сообщающимися между собой посредством соединительной магистрали 25, которая обеспечивает создание общей системы распределения жидкости на платформе, при этом один из гребней снабжен входным отверстием с коннектором 22, предназначенным для подключения к выходу обратного клапана 21. Каждый из боковых гребней 24 снабжен выводами (выходными отверстиями) для жидкости с коннекторами 22, предназначенными для подключения (с помощью системы силиконовых трубок с коннекторами) к легочным венам 6 модели, при этом количество выводов соответствует числу легочных вен. Легочные вены 6 также снабжены коннекторами 22 (Фиг. 3) и подключены с соответствующими по разъемам и размеру коннекторами 22 системы сообщающихся силиконовых трубок в боковых гребнях 23 акриловой платформы 24 (Фиг. 6). Сообщение между отводом 12 из наружной полой емкости и мембранным насосом 13 осуществляется с помощью второй соединительной магистрали 25 (фиг.5, 6) с соответствующими коннекторами. Данная магистраль может быть проведена через фиксирующее устройство 26 (фиг.6), что обеспечивает поддержание кардио-аортального комплекса в заданном положении и исключает воздействие на него веса коннекторов. Дно акриловой платформы может быть снабжено монтажными отверстиями 27 для её фиксации на любой плоской жесткой рентгено- и оптически прозрачной поверхности, позволяющей закрепить на ней боковые гребни.
Циркуляция жидкости внутри системы (потоковой модели) осуществляется в направлении согласно порядку перечисленных ниже сообщающихся элементов. Предсердие 3 сообщается с желудочком 2, который в систолу перенаправляет жидкость через аортальный клапан 4 (не допускает тока жидкости в обратном направлении) в восходящую аорту 9, затем в дугу аорты 10, далее в нисходящую аорту 11, и через боковой отвод 20 и обратный клапан 21 (не допускает тока жидкости в противоположном направлении) в боковые гребни 23 платформы 24, сообщающиеся друг с другом через магистраль 25. Затем жидкость попадает в легочные вены 6, которые наполняют предсердие 3 и желудочек в фазу диастолы. Таким образом формируется замкнутый контур, в котором имитирующая кровь жидкость движется в одном направлении.
При этом подключение полой емкости 1 модели к мембранному насосу 13 обеспечивает воздействие среды, расположенной в полой емкости, на стенки желудочка. Мембранный насос 13 выполнен с возможностью сжатия желудочка с заданной периодичностью и скоростью, а также возможностью изменения объема и давления, для имитации систолы и диастолы в камере сердца, чередования фаз наполнения и разрежения в полой емкости. Таким образом создаётся второй, но уже линейный контур, по которому рабочая среда (жидкость или воздух) поочередно наполняет левый желудочек 2 из предсердия 3 в фазу диастолы (разрежение в наружной полой емкости), затем изгоняется именно в сторону аорты в фазу систолы (наполнение наружной полой емкости), при этом возвратному току жидкости в предсердие 3 препятствует сохраняющееся давление в нем, в системе легочных вен 6 и в боковых гребнях платформы 23.
В качестве насоса может быть использован любой известный из уровня техники мембранный насос, обеспечивающий такты всасывания и нагнетания рабочей среды, вплоть до частоты 180-200 тактов в минуту, и который позволяет воспроизвести любой ритм воздействия среды на стенки желудочка. В качестве насоса может быть использован, например, насос марки ВМ-6 (ООО «БИОМАП», Российская Федерация).
В предпочтительном варианте реализации изобретения система содержит соединенный с отводом 18 нисходящей аорты массивный полнотелый силиконовый блок 19 (Фиг.3) для пункционной установки в него и в просвет сосуда интродьюсера с гемостатическим клапаном для введения эндоваскулярного инструментария (для системы доставки клапана соответствующего диаметра), при этом в одном из вариантов реализации изобретения отвод нисходящей аорты выполнен внутри указанного силиконового блока (Фиг.3, 6). Силиконовый блок 19 имеет массу, исключающую его свободное вращение, что обеспечивает надежную фиксацию проведенного через него пункционным методом указанного интродьюсера и исключает перекрут аорты.
Перед началом работы систему наполняют под давлением имитирующей кровь жидкостью с полным вытеснением воздуха и с расширением левого желудочка до состояния диастолы, при этом жидкость вводят через отвод 7 или 8 коронарных артерий (в объеме необходимом для полного заполнения системы), воздух выводят из отвода 14. В качестве жидкости, имитирующей кровь, может быть использована любая известная из уровня техники рабочая жидкость, имеющая вязкость крови, например, 40% водный раствор глицерина, раствор сывороточного альбумина человека в фосфатном буфере и др. В предпочтительном варианте реализации изобретения в качестве имитатора крови используют смесь дистиллированной воды и лубриканта в соотношении 10:1, снижающую также поверхностной трение внутренних стенок модели. Контур, объединяющий полую емкость 1 и мембранный насос 13 заполняют через отвод 31 рабочей средой, например, дистиллированной водой в объеме, приводящем к сдавливанию желудочка 1 до состояния систолы, также с удалением остатков воздуха.
Ниже представлено подробное описание способа изготовления персонифицированной 3D модели кардио-аортального комплекса с левыми камерами сердца для отработки эндоваскулярного протезирования аортального клапана, который не ограничивает объем притязаний изобретений, а демонстрирует возможность их осуществления с достижением заявляемого технического результата. Однако специалистам в данной области техники должно быть очевидно, что варианты изобретения могут быть реализованы на практике и с правыми камерами сердца, а также с различными модификациями в наборе моделируемых анатомических структур.
На подготовительном этапе осуществляют предоперационное планирование, в рамках которого выполняют МСКТ-аортографию высокого разрешения с ЭКГ-синхронизацией и контрастным усилением в артериальную фазу на протяжении от угла нижней челюсти до середины бедра пациента по программе отбора и планирования пациентов для операции эндоваскулярного протезирования аортального клапана. На основании данных КТ определяют необходимость предилатации, размеры баллонного катетера и проекций С-дуги ангиографа, необходимых для позиционирования и раскрытия, а также для расчета размера имплантируемого устройства.
Изготовление 3D-модели кардио-аортального комплекса включает следующие этапы.
1. Обработка DICOM файлов, экспорт 3D модели.
Осуществляют стандартную обработку полученных по результатам исследования пациента DICOM-файлов (результатов компьютерной томограммы) с помощью программного обеспечения slicer 3d, преобразующего снимок в поверхностную модель.
2. 3D моделирование, предпечатная подготовка.
С использованием программного обеспечения Blender производят обрезку полученной поверхностной модели и выделение зоны интереса с сегментацией внутреннего объема левого желудочка, перикарда, аорты и ее ветвей в систолу. Затем проводят удаление артефактов томографии и перевод реконструкции в поверхностные модели отдельных сегментов внутреннего слепка кардио-аортального комплекса. При необходимости воссоздают непрерывную внутреннюю поверхность всех сосудов зоны интереса с контролем направления нормалей. Создают следующие отводы:
- отвод 12 из наружной полой емкости (в проекции верхушки желудочка) для соединения с мембранным насосом;
- отвод 18 из нисходящей аорты для соединения с силиконовым блоком для пункционной установки интродьюсера;
- боковой отвод 20 из нисходящей аорты для возврата жидкости, симулирующей кровь, через обратный клапан и далее через легочные вены в левое предсердие;
- отвод 31 из наружной полой емкости (не в проекции верхушки желудочка) для введения среды, сжимающей желудочек, и ее вывода;
- отвод 14 из желудочка (не в проекции верхушки) для контроля артериального давления и введения растворов и инструментов;
- отводы из концевых отделов устьев правой 7 и левой 8 коронарных артерий для контроля артериального давления и введения растворов и инструментов;
- ответвление 16 восходящей аорты, имеющее сопоставимый диаметр и единую ось с нативным клапаном, для монтирования на нем ревизионного окна 17.
3. 3D печать.
Осуществляют печать деталей полученных 3D-моделей на 3D-принтере, предварительно преобразовав их в набор управляющих команд с использованием ПО Cura. Диаметр сопла: 0.3 мм, высота печати: 0.15 мм, скорость печати: 60 мм/мин. В качестве материала для печати используют пластик на основе поливинилового спирта (PVA), материал поддержек - полилактид (PLA).
4. Постобработка.
С распечатанных деталей снимают все временные элементы поддержки, выполняют сглаживание поверхностей при помощи ручного термофена при температуре 480°С.
5. Нанесение силикона.
На полученные детали наносят слой из прозрачного композитного материала толщиной, предпочтительно не менее 0,4 мм и не более 2,8 мм. В качестве материала может быть использована смесь силикона и соединений молибдена, взятых в количестве, обеспечивающем рентгеноконтрастность материала и низкий показатель трения, с сохранением оптической прозрачности сформированного слоя. В конкретном примере выполнения использовали тридцать частей фотоотверждаемого силикона WACKER SEMICOSIL® 915 HT на одну часть молибдена (0,01% в смеси). Смесь тщательно размешивали и наносили на каждую заготовку слоем толщиной 0,4 мм, с последующим отверждением в ультрафиолетовой камере в течение 90 секунд. В нижних точках синусов клапана может быть добавлена контрастная точка за счет добавления более контрастного и/или подкрашенного силикона. Подкрашивание точек выполняют разным цветом для различия плоскости фиброзного кольца и идентификации правого, левого и некоронарного синусов при визуальном осмотре в проходящем свете, а рентеноконтрастность меток увеличивают за счет добавления большего содержания соединений молибдена, чем во всей модели.
6. Вымывание пластика.
Из полученных после отверждения деталей удаляют пластиковую основу, например, посредством вымывания водой температурой 85°С под давлением 0.2±0,01 Бар, в результате чего получают силиконовые элементы персонифицированной модели в виде отдельных, по меньшей мере трех деталей. Деталь 1 - необходимые камеры сердца в момент систолы: желудочек 2, в частности, левый, со сформированным отводом из его полости 14, с корнем аорты с нативным аортальным клапаном 4 и синусами Вальсальва и отходящими от них устьями правой с отводом 7 и левой с отводом 8 коронарных артерий, предсердие 3, в частности левое, содержащее необходимые элементы, в частности, точные копии передней створки митрального клапана в открытом состоянии, открытого атрио-вентрикулярного отверстия и ушка 30, а также содержащее легочные вены 6. Деталь 2 - комплекс, содержащий восходящую аорту 9 со сформированным ответвлением 16, дугу аорты 10 и нисходящую аорту 11 с отводом 18 и боковым отводом 20. Деталь 3 - наружная полая емкость 1, представляющая собой непрерывную поверхность (оболочку) желудочка в фазу диастолы с удаленным механически корнем аорты в проекции зоны фиброзного кольца 28 и поверхностью предсердия до участка предсердно-желудочковой борозды (перехода предсердия 3 в желудочек 2), затем разделенная на две равные половины вдоль длинной оси. На одной из половин сформирован отвод 12, а на другой отвод 31 и отверстие, равное по диаметру отводу 14.
Далее с помощью термофена осуществляют спаивание (герметичное сшивание) отдельных силиконовых деталей: деталь 1 спаивают с деталью 2 по линии в зоне сино-тубулярного соединения 29; затем, соблюдая соосность, двумя половинами детали 3 окружают желудочек 2 таким образом, чтобы его отвод 14 прошел через соответствующее отверстие в одной из половин детали 3 с последующим спаиванием наружной поверхности отвода 14 с указанным отверстием, затем спаиванием двух половин детали 3 и, в завершении, спаиванием основания детали 3 с зоной фиброзного кольца 28.
Таким образом, готовая модель кардио-аортального комплекса включает в себя следующее. Левый желудочек 2 с корнем аорты, содержащим зону фиброзного кольца 28, патологически измененный нативный аортальный клапан 4 с синусами Вальсальва и отходящими от них коронарными артериями 7 и 8, завершающимся зоной синотубулярного соединения 29, а также с атрио-вентрикулярным отверстием с передней створкой митрального клапана, соединен с предсердием 3 с ушком 30 и легочными венами 6. Левый желудочек 2 имеет отвод 14 для измерения давления, выведенный герметично сквозь стенку наружной полой емкости 1, и заключен от уровня зоны фиброзного кольца 28 и линии предсердно-желудочковой борозды (в месте перехода предсердия 3 в желудочек 2) и ниже к верхушке желудочка 2 в наружную полую емкость 1. Наружная полая емкость 1 имеет отвод 12 для подключения к мембранному насосу 13 и отвод 31 для введения среды, сжимающей желудочек и ее удаления. Корень аорты, исходящий из зоны синотубулярного соединения 29, продолжается в аортальный комплекс, представленный восходящей аортой 9 с ответвлением 16, дугой аорты 10 и нисходящей аортой 11 с отводами 18 и 20.
Готовую персонифицированную 3D модель кардио-аортального комплекса оснащают вспомогательными изделиями, коннекторами 22, дигитайзерами (датчиками) 15, микрокамерами, ревизионными окнами и используют для проведения предоперационной подготовки (тестовой операции) в составе системы для симуляции операций при структурных поражениях сердца.
Все структуры 3D-модели являются полупрозрачными для рентгеновских лучей за счет добавления порошкообразного соединения молибдена. Этим достигается визуализация при рентгеноскопии непрозрачных устройств, введенных в 3D-модель, а также контуров всех структур самой модели (Фиг. 8). Одновременно модель является и достаточно прозрачной для прямой визуализации ее структур и введенных инструментов при проходящем и отраженном свете. Данное сочетание позволяет симулировать операции при структурных поражениях сердца и, в частности, эндоваскулярного протезирования аортального клапана как под контролем электронного оптического преобразователя рентгеновских лучей, так и под прямым визуальным контролем.
Функционирование системы для симуляции операций при структурных поражениях сердца, содержащей изготовленную в соответствии с вышеописанным способом персонифицированную потоковую модель кардио-аортального комплекса, осуществляется следующим образом.
Заявляемая система кардио-аортального комплекса является циклично замкнутой. В процессе работы системы (при отработке навыков эндоваскулярного протезирования аортального клапана) жидкость, имитирующая кровь, возвращается из нисходящей аорты 11, исключая малый круг кровообращения, через легочные вены 6 в левое предсердие 3. При этом герметизация отводов 7, 8, 14, 18, 20, 31 силиконовой модели достигается за счет наличия в них коннекторов или заглушек с клапанным механизмом, позволяющим вводить инструменты и устройства, и не выпускающим жидкость наружу в неподключенном состоянии. Герметизация ответвления 16 осуществляется присоединением акрилового прозрачного ревизионного окна 17 с фиксацией хомутом.
В фазу систолы происходит нагнетание жидкости в полую емкость 1 мембранным насосом 13, что приводит к равномерному сдавливанию желудочка 2, изгнанию из него жидкости и имитации сокращения миокарда в систолу. В связи с наличием обратного клапана 21 между нисходящей аортой 11 и легочными венами 6, препятствующим току в обратном направлении, жидкость во время систолы устремляется из желудочка 2 в восходящую аорту 9 через аортальный клапан 4, открывая его, и далее - через дугу 10 в нисходящую аорту 11. В конце систолы давление в восходящей аорте 9 становится максимальным, что приводит к закрытию аортального клапана 4 и препятствует обратному току в желудочек 2. В диастолу давление в полой емкости 1 снижается под действием разрежения в системе, подключенной к насосу 13. В этот момент давление снаружи на стенки левого желудочка 2 уменьшается, и имитирующая кровь жидкость устремляется из нисходящей аорты 11 (отвод 20) через обратный клапан 21 в легочные вены 6 (через разветвитель в боковых гребнях 23 платформы 24) и далее в предсердие 3 и желудочек 2. Наполнение левого желудочка 2 и предсердия 3 продолжаются пока давление в них не станет равным давлению в системе перед обратным клапаном 21.
Повышение давления в аорте приводит к частичному возвратному току жидкости через аортальный клапан 4 и за счет турбуленции крови вблизи сино-тубулярного соединения 29, что, в свою очередь, увеличивает давление на полулунные створки аортального клапана 4 и ведет к их смыканию. Это естественный физиологический механизм, обеспечивающий поток большей части крови из желудочка 2 в аорту 9-11 в одном направлении (за исключением патологических состояний). В фазу диастолы жидкость под воздействием ригидных к растяжению стенок аорты 9-11 изгоняется из последней, проходит через обратный клапан 21, далее в легочные вены 6 и наполняет предсердие 3 и желудочек 2.
Предлагаемая система использовалась в качестве обучающей платформы для отработки и многократного симулирования этапов кардиохирургических вмешательств, в частности, была апробирована для отработки навыка имплантации протеза аортального клапана, оценки конечного положения устанавливаемого клапана с учётом индивидуальной анатомии пациента, оценки риска возникновения структурных осложнений из-за парапротезных дефектов прилегания или окклюзии устьев коронарных артерий, предоперационного планирования эндоваскулярного закрытия значимых парапротезных фистул, для оценки и профилактики эмболических осложнений при эндоваскулярной коррекции структурных заболеваний сердца, для планирования повторных операций реимплантации, изучения возможности моделирования изменений клапанной гемодинамики.
После монтирования готовой потоковой персонифицированной силиконовой 3D-модели кардио-аортального комплекса, которая включала в себя подключение необходимых коннекторов, герметизации и заполнения жидкостью для имитации крови, а также заполнения системы полой емкости 1 с мембранным насосом 13, была выполнена тестовая имплантация протеза аортального клапана 32 в соответствии с установленным в клинике протоколом и рекомендациями фирмы-производителя. В процессе имплантации проводили как прямой визуальный контроль за инструментами и структурами протеза аортального клапана 32, так и рентгеноскопический видеоконтроль (при необходимости на данной потоковой модели возможно использовать ультразвуковой контроль). О состоянии градиента и наличии регургитации на клапане судили по динамике давления в полости желудочка 2 через отвод 14, и в одной из коронарных артерий 7 или 8, измеряемого с помощью дигитайзера (датчика давления) 15 (Фиг. 7). Дополнительно парапротезную регургитацию и ее локализацию визуально определяли пробой с введением подкрашенной жидкости через один из отводов коронарной артерии 7 или 8 при выключенном насосе 13, пережатии сосудистым зажимом восходящей аорты 9 и легочных вен 6 (левый желудочек находился в состоянии систолы).
Кроме того, описанную выше технологию применяли для создания персонифицированных 3D симуляционных моделей других сосудистых бассейнов, в частности модели брюшного отдела аорты, модели аортального комплекса, включающего восходящую аорту, дугу аорты с брахиоцефальными и церебральными артериями, нисходящую аорту, брюшную аорту с висцеральными, подвздошными и бедренными артериями и др.
Заявляемая персонифицированная потоковая система позволяет воспроизводить естественные гемодинамику большого круга кровообращения и движения не только створок нативного аортального клапана, но и внутренней поверхности стенок желудочка в соответствии с фазами сердечного ритма за счет использования мембранного насоса, увеличивающего и демпингующего объем полости наружной полой емкости (псевдоперикардиальной) для имитации систолы и диастолы в камере сердца и имеющего возможность регулировки скорости, объема и давления подаваемой и откачиваемой жидкости, и частоты такого цикла.
Предложенные модель, система и способ в совокупности позволяют создавать индивидуальные анатомические потоковые модели кардио-аортальных комплексов и отрабатывать эндоваскулярные операции на позициях клапанного аппарата сердца, в частности аортального, а также полостях сердца, грудных отделах аорты и ее брахиоцефальных ветвях перед операцией in-vivo. Данная технология позволяет принять взвешенное решение о выборе оперативной тактики и инструментария у конкретного пациента, снизить вероятность витальных осложнений, выбирать способы их коррекции. Это в свою очередь способствует увеличению вероятности положительных отдаленных исходов лечения пациента. Кроме того, полученная база различных анатомически сложных трехмерных потоковых моделей может использоваться в симуляционном обучении, поддержании и повышении квалификации врачей-специалистов для более профессионального обучения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ БИВЕНТРИКУЛЯРНОЙ МЕХАНИЧЕСКОЙ ЦИРКУЛЯТОРНОЙ ПОДДЕРЖКИ СЕРДЦА ПРИ ПРОВЕДЕНИИ ПЕРИФЕРИЧЕСКОЙ ВЕНО-АРТЕРИАЛЬНОЙ МЕМБРАННОЙ ОКСИГЕНАЦИИ | 2023 |
|
RU2822652C1 |
| Способ хирургического лечения сердечной недостаточности в эксперименте. | 2022 |
|
RU2789589C1 |
| МЕТОДИКА РЕТРОГРАДНОГО ЗАКРЫТИЯ ПАРАПРОТЕЗНОЙ ФИСТУЛЫ МИТРАЛЬНОГО КЛАПАНА ЧРЕСКОЖНЫМ ТРАНСКАТЕТЕРНЫМ СПОСОБОМ С ИСПОЛЬЗОВАНИЕМ ОККЛЮДЕРА | 2014 |
|
RU2563366C1 |
| СПОСОБ АМПУТАЦИИ УШКА ЛЕВОГО ПРЕДСЕРДИЯ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ПАЦИЕНТОВ С ФИБРИЛЛЯЦИЕЙ ПРЕДСЕРДИЙ | 2024 |
|
RU2833936C1 |
| Способ хирургического лечения гипертрофической обструктивной кардиомиопатии | 2015 |
|
RU2608705C1 |
| СПОСОБ ПРЕРЫВАНИЯ ФРОНТА ВОЛНЫ ВОЗБУЖДЕНИЯ ПО ПРЕДСЕРДИЯМ ВО ВРЕМЯ ОПЕРАЦИИ НА "СУХОМ" СЕРДЦЕ И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2000 |
|
RU2184505C2 |
| КАТЕТЕР ДЛЯ СЕЛЕКТИВНОЙ БРОНХИАЛЬНОЙ АРТЕРИОГРАФИИ ТРАНСВЕНОЗНЫМ ДОСТУПОМ ЧЕРЕЗ ДЕФЕКТ В МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКЕ | 2018 |
|
RU2681756C1 |
| СПОСОБ МОБИЛИЗАЦИИ СЕРДЦА ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ГИПЕРТРОФИЧЕСКОЙ ОБСТРУКТИВНОЙ КАРДИОМИОПАТИИ, ОСЛОЖНЕННОЙ ПОСТОЯННОЙ ФОРМОЙ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ | 2012 |
|
RU2511088C1 |
| СПОСОБ ИМПЛАНТАЦИИ ПРОТЕЗА КЛАПАНА СЕРДЦА В АОРТАЛЬНУЮ ПОЗИЦИЮ | 2016 |
|
RU2622598C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ АРТЕРИАЛЬНОГО АТРИОВЕНТРИКУЛЯРНОГО КЛАПАНА У БОЛЬНЫХ С КОРРИГИРОВАННОЙ ТРАНСПОЗИЦИЕЙ МАГИСТРАЛЬНЫХ СОСУДОВ ПРИ ПРАВОСФОРМИРОВАННОМ ПРАВОРАСПОЛОЖЕННОМ СЕРДЦЕ | 2016 |
|
RU2614812C1 |






Группа изобретений относится к медицине. Персонифицированная 3D модель кардио-аортального комплекса выполнена из оптически прозрачного и/или рентгено-контрастного эластичного материала и включает правые и/или левые камеры сердца с клапанными структурами. Модель содержит наружную полую емкость из эластичного оптически прозрачного и/или рентгено-контрастного материала, легочные вены, восходящую аорту, дугу аорты и нисходящую аорту. Наружная полая емкость выполнена с возможностью заполнения рабочей средой и снабжена отводом для подключения мембранного насоса. Нисходящая аорта снабжена отводом для подключения к легочным венам. По меньшей мере левый желудочек расположен внутри наружной полой емкости с возможностью имитации сокращений при воздействии на него рабочей среды, находящейся в наружной полой емкости. Раскрыты система для симуляции операций при структурных поражениях сердца под визуальным контролем и/или с использованием рентгенографии и способ изготовления системы для симуляции операций при структурных поражениях сердца. Технический результат состоит в воспроизведении кардио-аортальный комплекса пациента с имитацией естественной гемодинамики большого круга кровообращения. 3 н. и 26 з.п. ф-лы, 8 ил.
1. Персонифицированная 3D модель кардио-аортального комплекса, выполненная из оптически прозрачного и/или рентгено-контрастного эластичного материала и включающая правые и/или левые камеры сердца с клапанными структурами, отличающаяся тем, что содержит наружную полую емкость из эластичного оптически прозрачного и/или рентгено-контрастного материала, легочные вены, восходящую аорту, дугу аорты и нисходящую аорту, при этом наружная полая емкость выполнена с возможностью заполнения рабочей средой и снабжена отводом для подключения мембранного насоса, нисходящая аорта снабжена отводом для подключения к легочным венам, при этом по меньшей мере левый желудочек расположен внутри наружной полой емкости с возможностью имитации сокращений при воздействии на него рабочей среды, находящейся в наружной полой емкости.
2. Персонифицированная модель по п. 1, отличающаяся тем, что наружная полая емкость выполнена из материала с эластичностью, ниже эластичности материала стенки желудочка.
3. Персонифицированная модель по п. 1, отличающаяся тем, что наружная полая емкость выполнена из того же материала, что и стенки желудочка, и имеет толщину стенки по меньшей мере в 3 раза больше толщины стенки желудочка.
4. Персонифицированная модель по п. 1, отличающаяся тем, что наружная полая емкость выполнена герметичной.
5. Персонифицированная модель по п. 1, отличающаяся тем, что в фазу диастолы наружная полая емкость имеет форму желудочка, находящегося внутри нее.
6. Персонифицированная модель по п. 1, отличающаяся тем, что дополнительно содержит брюшную аорту.
7. Персонифицированная модель по п. 1, отличающаяся тем, что левая камера сердца включает левый желудочек, левое предсердие, аортальный клапан и/или структуры митрального клапана.
8. Персонифицированная модель по п. 1, отличающаяся тем, что правая камера сердца включает правый желудочек, правое предсердие, клапан ствола легочной артерии и/или структуры трикуспидального клапана.
9. Персонифицированная модель по п. 1, отличающаяся тем, что восходящая аорта выполнена с ответвлением, расположенным с возможностью визуализации аортального клапана со стороны аорты, снабженным оптически прозрачной заглушкой.
10. Персонифицированная модель по п. 1, отличающаяся тем, что нисходящая аорта выполнена с возможностью подключения к интродьюсеру для введения эндоваскулярного инструментария.
11. Персонифицированная модель по п. 1, отличающаяся тем, что отвод нисходящей аорты снабжен коннектором с клапанным механизмом для подключения к легочным венам через обратный клапан с формированием замкнутого контура.
12. Персонифицированная модель по п. 1, отличающаяся тем, что включает устья коронарных артерий, при этом левый желудочек, полая емкость, устья коронарных артерий снабжены отводами, выполненными со съемными заглушками.
13. Персонифицированная модель по п. 1, отличающаяся тем, что образована по меньшей мере тремя деталями из силикона, спаянными между собой в процессе сборки.
14. Персонифицированная модель по п. 1, отличающаяся тем, что снабжена оптически-контрастными и рентгено-контрастными метками.
15. Система для симуляции операций при структурных поражениях сердца под визуальным контролем и/или с использованием рентгенографии, отличающаяся тем, что содержит:
- персонифицированную 3D модель кардио-аортального комплекса по любому из пп. 1-14;
- мембранный насос, подключенный к наружной полой емкости через отвод с помощью коннектора с возможностью воздействовать на рабочую среду, находящуюся в наружной полой емкости, и
- платформу с системой сообщающихся трубок, снабженных коннекторами, соединенными с отводом нисходящей аорты и легочными венами по п. 1 для имитации тока крови.
16. Система по п. 15, отличающаяся тем, что содержит интродьюсер для проведения эндоваскулярных инструментов, соединенный с нисходящей аортой.
17. Система по п. 15, отличающаяся тем, что снабжена отводом с коннектором, подключенным с одной стороны к легочным венам через обратный клапан с формированием замкнутого контура, имитирующего возврат крови в левое предсердие, а с другой стороны - к нисходящему отделу аорты.
18. Система по п. 15, отличающаяся тем, что терминальная часть нисходящей аорты снабжена герметичным силиконовым блоком, выполненным с возможностью введения эндоваскулярного инструментария и исключения перекручивания аорты.
19. Система по п. 15, отличающаяся тем, что мембранный насос выполнен с возможностью имитации сокращения миокарда посредством нагнетания среды в фазу систолы в полую емкость, обеспечивающей равномерное сдавливание желудочка и изгнание из него имитирующей кровь жидкости, а также снижения давления в полой емкости в фазу диастолы, уменьшая давление на стенки желудочка, обеспечивая ток имитирующей кровь жидкости из нисходящей аорты через обратный клапан в легочные вены, в левое предсердие и левый желудочек.
20. Система по п. 19, отличающаяся тем, что имеет обратный клапан между нисходящей аортой и платформой, который выполнен с возможностью пропускания имитирующей кровь жидкости во время систолы в направлении легочных вен.
21. Система по п. 20, отличающаяся тем, что в качестве жидкости, имитирующей кровь, используют смесь дистиллированной воды и лубриканта в соотношении 10:1.
22. Система по п. 15, отличающаяся тем, что содержит ревизионные окна.
23. Способ изготовления системы для симуляции операций при структурных поражениях сердца по любому из пп. 15-22, включающий следующие этапы:
- формирование компьютерной трехмерной модели пациента по результатам мультиспиральной компьютерной томографической аортографии с ЭКГ-синхронизацией и контрастным усилением в артериальную фазу;
- изготовление по меньшей мере трех деталей трехмерной модели по п. 1 из пластика,
- формирование на деталях из пластика поверхностного слоя толщиной не менее 0,4 мм из прозрачного композитного материала, содержащего силикон и соединения молибдена в количестве, обеспечивающем его рентгеноконтрастность с сохранением оптической прозрачности сформированного слоя;
- удаление пластика с получением деталей трехмерной модели из прозрачного композитного материала с последующим их соединением;
- размещение полученной трехмерной модели из прозрачного композитного материала на платформе с последующим соединением с системой трубок и подключением к мембранному насосу.
24. Способ по п. 23, отличающийся тем, что для изготовлении деталей трехмерной модели используют пластик, растворимый в воде при температуре не менее 85°С, но не более температуры плавления композитного материала, и давлении не менее 0.2±0,01 Бар, но не более давления разрушения композитного материала.
25. Способ по п. 23, отличающийся тем, что одна деталь включает полую емкость, другая деталь содержит восходящую аорту, дугу аорты и нисходящую аорту, а третья деталь содержит камеры сердца.
26. Способ по п. 23, отличающийся тем, что в процессе соединения деталей предсердие соединяют с левым желудочком, образуя предсердно-желудочковое отверстие; левый желудочек соединяют с восходящей аортой, имеющей копию нативного аортального клапана; полую емкость соединяют с корнем аорты герметично.
27. Способ по п. 23, отличающийся тем, что левое предсердие соединяют с нисходящей аортой через легочные вены посредством подключения к платформе с помощью коннекторов, отвод полой емкости соединяют коннектором с мембранным насосом, а нисходящий отдел аорты через отвод соединяют с платформой посредством обратного клапана.
28. Способ по п. 23, отличающийся тем, что к устьям коронарных артерий подключают датчики давления.
29. Способ по п. 23, отличающийся тем, что в качестве композитного материала используют смесь фотоотверждаемого силикона WACKER SEMICOSIL® 915 HT и молибдена.
| 0 |
|
SU193663A1 | |
| US 20120288840 A1, 15.11.2012 | |||
| US 20170238533 A1, 24.08.2017 | |||
| DE 202009008474 U1, 09.09.2010 | |||
| US 9424760 B2, 23.08.2016 | |||
| Beth Ripley, Tatiana Kelil, Michael K Cheezum, Alexandra Goncalves, Marcelo F Di Carli, Frank J Rybicki, Mike Steigner, Dimitrios Mitsouras, Ron Blankstein | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
Авторы
Даты
2024-08-29—Публикация
2023-10-28—Подача