Изобретение относится к медицине, а именно к стоматологии, и предназначено для проведения процедур по восстановлению дегенеративно-дистрофических изменений височно-нижнечелюстного сустава (ВНЧС) и кинематики движений нижней челюсти.
Из уровня техники известен СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ И ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИХ ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА [RU 2715310 (C1), опубл. 26.02.2020], включающий обследование пациента, при наличии у пациента выраженного болевого синдрома назначение ненаркотических анальгетиков – нестероидных противовоспалительных препаратов, выполнение предоперационной премедикации, нанесение на кожный покров разметки точек введения игл, выполнение внутрисуставной инъекции препарата, отличающийся тем, что внутрисуставную инъекцию препарата выполняют в положении больного лежа на спине на кушетке или сидя в стоматологическом кресле с головой, запрокинутой назад с опорой на подголовник, проводят обследование, пальпируя контуры височно-нижнечелюстного сустава для определения положения суставной головки мыщелкового отростка нижней челюсти, при этом больной выполняет движения нижней челюстью - назад и вперед, влево и вправо, а также открывает и закрывает рот, проводят антисептическую обработку кожного покрова околоушно-жевательной области и области ушной раковины и наносят на кожный покров точки введения игл, первую точку наносят в проекции суставной головки мыщелкового отростка нижней челюсти височно-нижнечелюстного сустава, отступя от козелковой точки на 15 мм вдоль линии, идущей от нее к нижне-наружному углу глаза, и на 2 мм ниже этой линии, для введения артроцентезной иглы для анестезии и внутрисуставного введения препарата отступают от первой точки в сторону ушной раковины на 3 мм, в сторону глаза на 7 мм, в каудальном направлении на 5 мм, в капитальном направлении на 5 мм, четыре точки служат для введения препарата в параартикулярные ткани вокруг суставной головки, производят вкол артроцентезной иглы в первую точку в проекции суставной головки мыщелкового отростка нижней челюсти височно-нижнечелюстного сустава до упора в суставную головку, при погружении артроцентозной иглы постоянно нагнетают смесь 2,0 мл 2% раствора лидокаина гидрохлорида и 0,5 мл 0,1% раствора адреналина, при касании конца артроцентезной иглы суставной головки подачу анестетика прекращают и вытягивают шприц с иглой на 2 мм на себя, время экспозиции после проведения анестезии 2 минуты, затем шприц для анестетика отсоединяют от артроцентезной иглы, к игле подсоединяют шприц для внутрисуставной инъекции имплантата синовиальной жидкости 2% раствора гиалуроновой кислоты, которую вводят в количестве 1,0-1,5 мл в течение 15 секунд, через 10-20 мин в параартикулярные ткани вокруг суставной головки мыщелкового отростка нижней челюсти височно-нижнечелюстного сустава в четыре точки вводят препарат аутокрови, для этого препарат аутокрови готовят путем предварительного забора из вены пациента за 10 мин до операции 18-20 мл аутокрови, которую центрифугируют при 3600 об/мин в течение 8 минут с выделением надосадочной жидкости в виде плазмы, обогащенной тромбоцитами, содержащими факторы роста, из нижней половины объема надосадочной жидкости отбирают 2,0 мл, которые вводят параартикулярно по 0,5 мл в каждую из четырех точек, накладывают давящую повязку на срок до 4 часов с момента вмешательства.
Недостатками аналога являются:
- в данном техническом решении при лечении воспалительных и дегенеративно-дистрофических заболеваний височно-нижнечелюстного сустава не используется комплексный подход, включающий в себя консервативные и хирургические методы лечения, а применение исключительно консервативных методик является недостаточно эффективным;
- в решении для лечения воспалительных и дегенеративно-дистрофических заболеваний височно-нижнечелюстного сустава используются малоинвазивные хирургические методики, которые показывают высокую эффективность при лечении пациентов только первой и второй стадии классификации внутренних нарушении Wilkes, в более поздних стадиях методика не дает достоверной эффективности.
Кроме того, согласно данным ряда авторов, положение внутрисуставного диска является критическим звеном в патогенезе развития дегенеративных изменений в височно-нижнечелюстном суставе [1, 2].
Существуют различные подходы в лечении пациентов с внутренними нарушениями ВНЧС. Однако данные последних научных исследований и систематических обзоров, в том числе, свидетельствуют о необходимости в комплексном подходе, включающем в себя консервативные и хирургические методы лечения, применение исключительно консервативных методик является недостаточно эффективным [3]. В последние годы высокую доказательную эффективность в восстановлении физиологического соотношения внутрисуставных элементов ВНЧС получили малоинвазивные хирургические методики, такие как артроцентез, артролаваж с введением плазмы крови, обогащенной факторами роста и гиалуроновой кислоты [4], артроскопическая хирургия [5,6], открытая хирургия ВНЧС с репозицией внутрисуставного диска [7].
Однако существующие способы имеют ряд недостатков. Методика артроцентеза, артролаважа с введением PRGF и гиалуроновой кислоты показывает высокую эффективность при лечении пациентов первой и второй стадии классификации внутренних нарушении Wilkes, в более поздних стадиях методика не дает достоверной эффективности. Артроскопическая хирургия с проведением холодно-плазменной аблации и проведением парциальной миотомии верхнего пучка латеральной крыловидной мышцы при второй, третей и четвертой стадии классификации Wilkes не дает прогнозируемой репозиции и стабильного восстановления отношения внутрисуставных элементов [8].
В современной литературе рядом авторов описано несколько способов фиксации внутрисуставного диска ВНЧС. Описаны методики проведения дископексии с использованием шовного материала (функциональные методики) [9, 10], а также методики фиксации с использованием винтов или штифтов (методики жесткой ригидной фиксации) [7,11]. Существующие методики дископексии с фиксацией шовным материалом отличаются высокой степенью сложности, крайне высокой операторозависимостью и низкой доступностью в условиях большинства ЛПУ [9]. Методики жесткой ригидной фиксации [7], предполагающие обширный доступ и фиксацию с помощью титановых винтов и шовного материала имеют ряд недостатков: используются нерезорбируемые инородные тела, которые могут терять свою стабильность с течением времени, имеется риск отторжения титановых конструкций, также существует эффект «перетирания» и перфорации внутрисуставных дисков за счет фиксации шовным материалом. Ограниченность внутрисуставного пространства ВНЧС создает существенные затруднения в позиционировании и стабильной фиксации смещенного внутрисуставного диска в медиолатеральном и дистально-вентральном направлениях с использованием шовного материала.
Наиболее близким по технической сущности является способ малоинвазивного хирургического лечения внутренних нарушений височно-нижнечелюстного сустава с использованием артроцентеза с артролаважем [RU 2576787C1, опубл. 2016-03-10], включающий выполнение диагностики пациента с внутренними нарушениями височно-нижнечелюстного сустава с определением методом магнитно-резонансной томографии визуализации мягкотканых структур, изображения жевательных мышц и мениска с его границами, взаимоотношения внутрисуставного диска и мыщелка, положения суставной головки в суставной ямке, смещаемости внутрисуставного диска и мыщелкового отростка нижней челюсти, а также оптимальное положение зоны пресатурации, назначение пациенту за день до выполнения хирургического вмешательства в качестве седативной терапии прием сибазона или феназепама в количестве 0,001 г два раза в сутки, а также при выраженном болевом синдроме ненаркотических анальгетиков, выполнение предоперационной премедикации по стандартной схеме, выполнение на кожном покрове разметки точек введения двух артролаважных игл проведением через середину козелка уха трагоорбитальной линии к наружному краю глазницы, выполнение местной анестезии в проекции головки височно-нижнечелюстного сустава подкожным введением 0,5-1,5 мл 2% раствора лидокаина гидрохлорида, содержащего 0,5 мл 0,1% раствора адреналина (эпинефрина), при положении пациента лежа на спине введение первой артролаважной иглы в полость височно-нижнечелюстного сустава в области задней части верхнего суставного пространства на 12 мм впереди и на 2 мм ниже трагоорбитальной линии и наполнение полости 0,5-1,5 мл 2% раствора лидокаина гидрохлорида, содержащего 0,5 мл 0,1% раствора адреналина (эпинефрина), введение второй артролаважной иглы в верхнее суставное пространство височно-нижнечелюстного сустава на 20-22 мм впереди и на 8-10 мм ниже трагоорбитальной линии в области передней части верхнего суставного пространства, осуществление основного артролаважа при активном движении нижней челюсти пациента с использованием 200-400 мл раствора Рингера для эвакуации воспалительных цитокинов из полости височно-нижнечелюстного сустава, введение в полость обработанного артролаважем височно-нижнечелюстного сустава имплантата суставной жидкости, выполнение позиционирования в полости рта пациента окклюзионно-стабилизирующего аппарата с наложением давящей повязки на срок до 6 часов с момента хирургического вмешательства, отличающийся тем, что выполняют с использованием двух артролаважных игл дополнительный артролаваж полости височно-нижнечелюстного сустава раствором Рингера в количестве 20 мл, содержащим 0,05% раствор цианокобаламина в количестве 0,5 мл, имплантат суставной жидкости перед его использованием готовят из предварительно взятой из вены пациента за 1-1,5 часа до операции 17-19 мл аутокрови, которую центрифугируют при 2300 об/мин в течение 7-8 минут с выделением надосадочной жидкости в виде плазмы аутокрови пациента, обогащенной факторами роста синовиоцитов, затем из верхней половины обедненного факторами роста синовиоцитов объема надосадочной жидкости отбирают 4-6 мл и выполняют окончательный артролаваж полости височно-нижнечелюстного сустава, удаляют из полости височно-нижнечелюстного сустава вторую артролаважную иглу, а полость височно-нижнечелюстного сустава немедленно заполняют только что изготовленным гелеобразным имплантатом суставной жидкости, при этом гелеобразный имплантат суставной жидкости содержит взятую из нижней половины обогащенной факторами роста синовиоцитов объема надосадочной жидкости в объеме 2 мл, в которую дополнительно добавляют 1% раствор хлорида кальция в количестве 0,01 мл с получением готового к немедленному применению гелеобразного имплантата суставной жидкости.
Основной проблемой прототипа является отсутствие визуализации, что затрудняет возможность устранения костно-деструктивных изменений ВНЧС в большинстве случаев. Также данная методика показывает высокую эффективность при лечении пациентов только первой и второй стадии классификации внутренних нарушении Wilkes, в более поздних стадиях методика не дает достоверной эффективности. В прототипе не осуществляется репозиция и фиксация смещенных внутрисуставных элементов. В связи с высокой ролью смещения внутрисуставного диска ВНЧС в патогенезе развития заболеваний ВНЧС необходимо создание доступного, доказательно эффективного и воспроизводимого способа проведения дископексии с минимальным количеством возможных осложнений. Применение заявляемого способа позволит повысить эффективность и оперативность восстановления дегенеративных изменений в височно-нижнечелюстном суставе и устранить недостатки существующих методик в практике челюстно-лицевого хирурга.
Задачей изобретения является устранение недостатков прототипа.
Технический результат заявляемого изобретения заключается в повышении эффективности и оперативности восстановления дегенеративных изменений в височно-нижнечелюстном суставе.
Указанный технический результат достигается за счет того, что способ проведения дископексии в лечении пациентов с заболеваниями височно-нижнечелюстного сустава (ВНЧС) с использованием резорбируемых пинов характеризуется тем, что производят
нанесение предоперационной накожной разметки в предушной области пациента с нанесением анатомических ориентиров и точек введения медицинских инструментов для проведения артроскопической операции,
инфильтрацию околосуставных тканей ВНЧС для расширения внутрисуставного пространства ВНЧС, анестезии и вазоконстрикции биламинарной зоны ВНЧС,
пунктирование верхнего суставного пространства ВНЧС в области точки, расположенной вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС,
введение через троакар артроскопа и непрерывное промывание ВНЧС через троакар раствором Рингера,
пунктирование у дистального ската суставного бугорка ВНЧС в области точки, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали и проходящей через заднюю границу суставного бугорка ВНЧС,
пунктирование у переднего ската суставного бугорка ВНЧС точки, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС,
введение артроскопа в точку с наилучшей визуализацией суставного пространства ВНЧС,
мобилизацию диска ВНЧС,
после мобилизации диска ВНЧС производят репозицию внутрисуставного диска ВНЧС, для чего артроскоп устанавливают в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, при этом раздувается верхнее суставное пространство ВНЧС за счет увеличения напора раствора Рингера, оттягивают нижнюю челюсть пациента вниз и осуществляют постоянное давление на моляры нижних зубов, затем в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят артроскопический тупой зонд, которым надавливают на биламинарную зону ВНЧС для репозиции диска ВНЧС в позицию 12 часов относительно расположения заднего полюса диска ВНЧС относительно верхушки мыщелка,
далее осуществляют фиксацию пина, для чего зонд удерживают на биламинарной зоне ВНЧС и в точку, расположенную вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС, вводят канюлю с окном в дистальной части, при этом диск ВНЧС позиционируют путем прижатия канюлей с окном к верхушке головки мыщелка через верхнее суставное пространство ВНЧС, под видеоконтролем артроскопа, установленного в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, с непрерывной ирригацией в точку, расположенную вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС, вводят сверло и производят сверление со скоростью через диск ВНЧС и головку мыщелка, далее сверло извлекают, на пинодержателе вводят пин и забивают пин, пока головка пина не установится вровень с суставным диском ВНЧС,
далее осуществляют укладывание в капсулу ВНЧС фибринового сгустка, изготовленного из предварительно взятой аутокрови пациента, и вводят препараты на основе гиалуроновой кислоты,
после чего осуществляют послойное зашивание раны, начиная с капсулы ВНЧС, затем сопоставление мягких тканей в области козелка уха и кожу в месте разрезов узловыми швами.
В частности, при мобилизации внутрисуставного диска ВНЧС, если визуализация суставного пространства не затруднена, то в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят холодно-плазменный аблатор, котором производят рассечение видимых внутрисуставных фиброзных спаек, производя при этом поверхностную обработку биламинарной зоны.
В частности, при мобилизации внутрисуставного диска ВНЧС, если визуализация суставного пространства затруднена, выполняют разрез, окаймляющий козелок уха на 2 см кверху до перехода завитка на кожу скуловой области и на 1 см книзу до мочки уха с последующей диссекцией мягких тканей предушной области по хрящу наружного слухового прохода без повреждения височной ветви лицевого нерва с выходом на капсулу ВНЧС с заднелатеральной стороны, затем, отступя на 3 мм кверху от нижней границы прикрепления капсулы ВНЧС до выступающей части головки мыщелкового отростка, выполняют вертикальный разрез капсулы в латеральной части длиной 9 мм с выходом на кость в проекции головки мыщелкового отростка, осуществляют послойное рассечение тканей до ВНЧС и в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят холодно-плазменный аблатор, которым производят рассечение внутрисуставных фиброзных спаек и отсечение верхнего пучка латеральной крыловидной мышцы, производя при этом поверхностную обработку биламинарной зоны ВНЧС.
В частности, пин выполнен из сополимера полимолочной кислоты, размером 1,5 x 16 мм.
В частности, при послойном зашивании раны кожу в месте разрезов зашивают монофиламентной нерезорбируемой нитью 6/0.
В частности, после пунктирования точек острый обтуратор извлекают из троакара.
В частности, при мобилизации внутрисуставного диска ВНЧС при вентральной дислокации без репозиции внутрисуставного диска ВНЧС холодно-плазменным аблатором проводят частичную миотомию верхнего пучка латеральной крыловидной мышцы.
Краткое описание чертежей
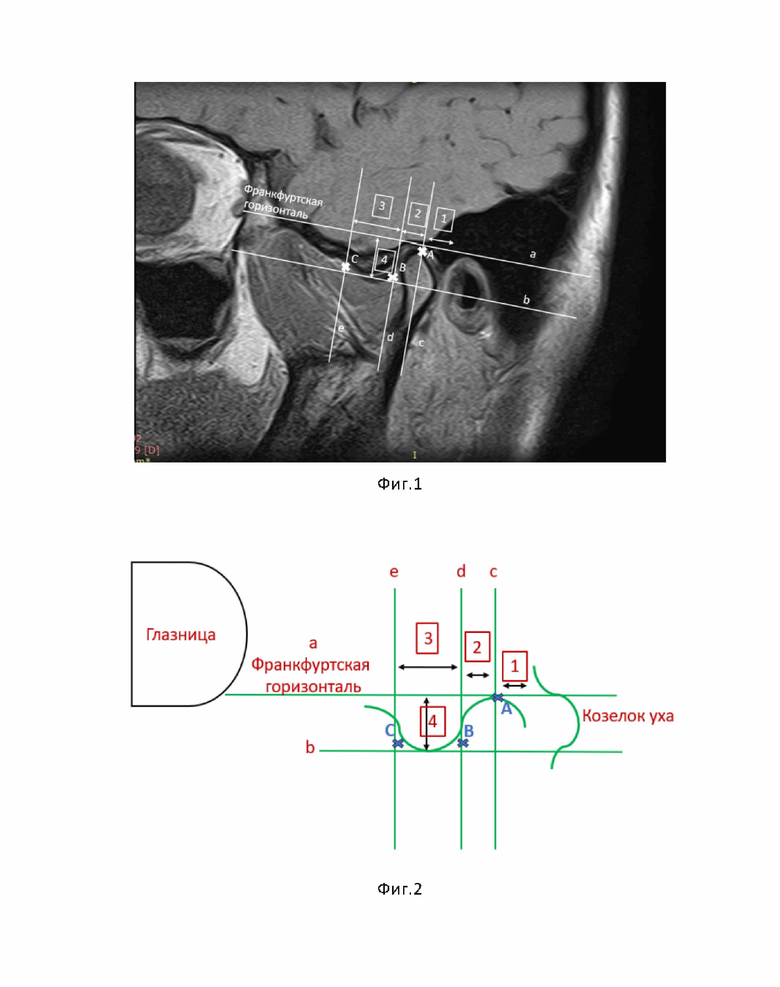
На фиг. 1 изображена накожная разметка в предушной области пациента с нанесением анатомических ориентиров.
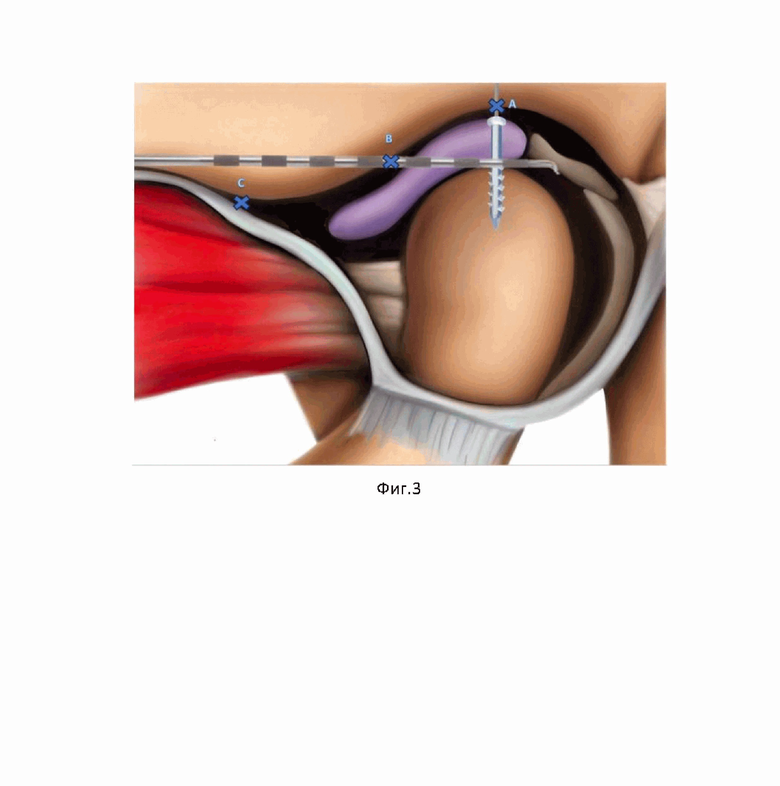
На фиг. 2 изображена нанесенная накожная линия, окаймляющая козелок уха кверху до перехода завитка на кожу скуловой области и книзу до мочки уха.
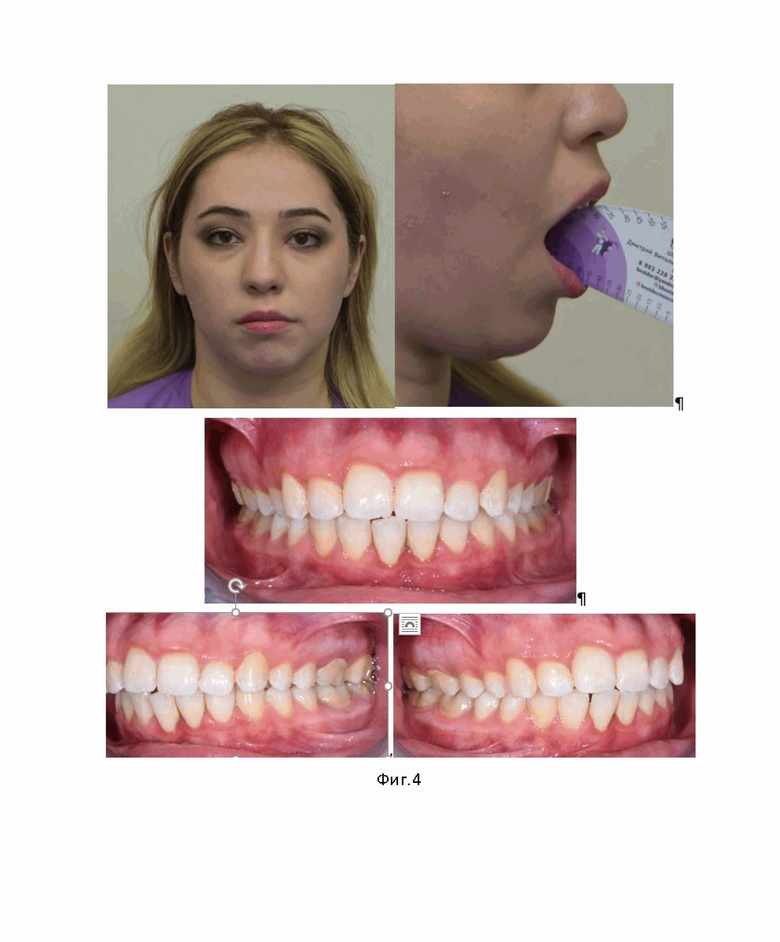
На фиг. 3 изображено расположение точек ввода артроскопических инструментов при фиксации внутрисуставного диска.
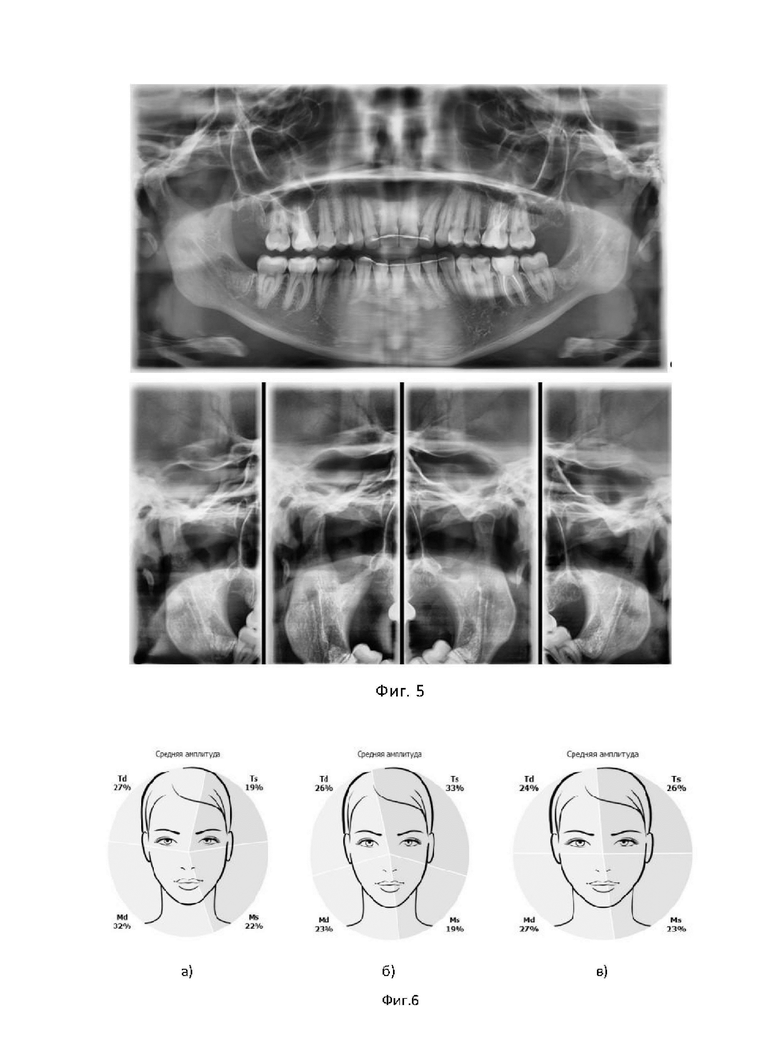
На фиг. 4 показаны визуальные нарушения в следствии дегенеративно-дистрофических изменений ВНЧС для первого примера достижения технического результата.
На фиг. 5 показаны результаты магнитно-резонансной томографии ВНЧС для первого примера достижения технического результата.
На фиг. 6 показаны данные электромиографии ВНЧС для первого примера достижения технического результата: а) в покое, б) при сжатии в окклюзии, в) при сжатии на валиках.
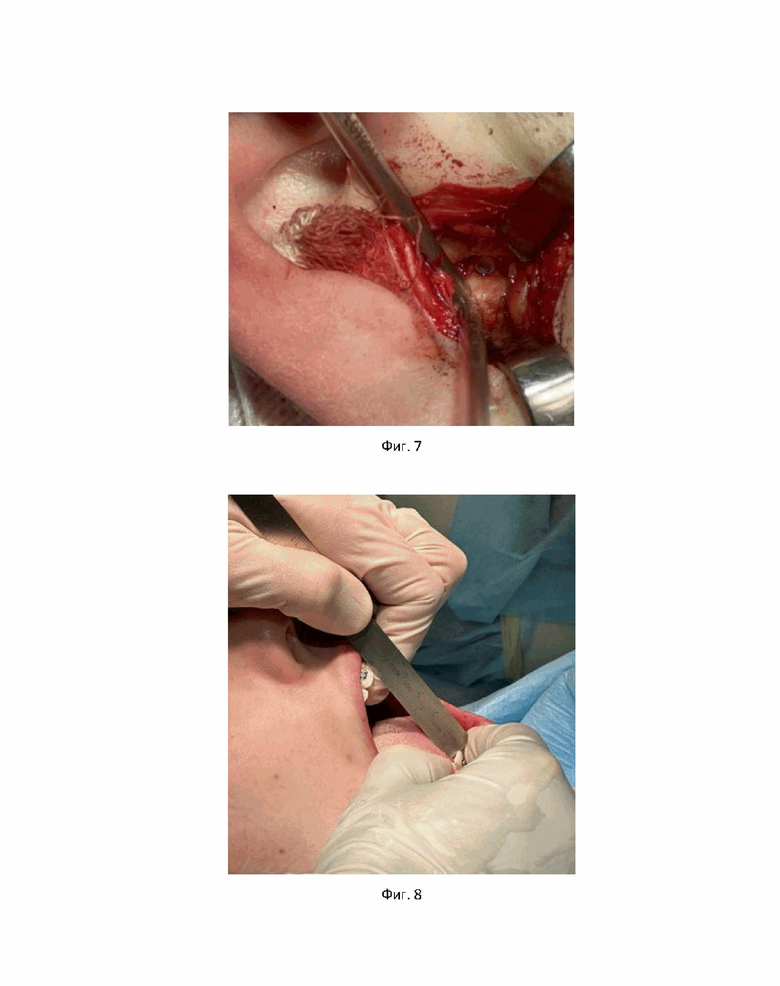
На фиг. 7 показана установка резорбируемого пина ВНЧС для первого примера достижения технического результата.
На фиг. 8 показано интраоперационное открывание рта для первого примера достижения технического результата.
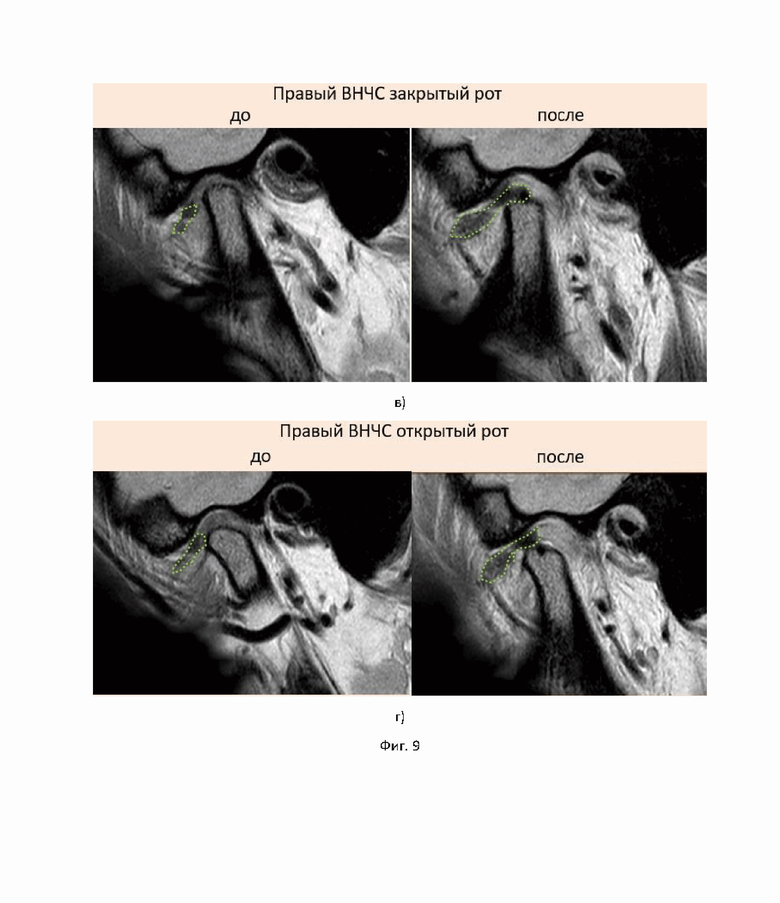
На фиг. 9 показаны результаты МРТ через 1 сутки после операции ВНЧС для первого примера достижения технического результата: а) положение левого ВНЧС при закрытом рте до и после операции, б) положение левого ВНЧС при открытом рте до и после операции, в) положение правого ВНЧС при закрытом рте до и после операции, г) положение правого ВНЧС при открытом рте до и после операции.
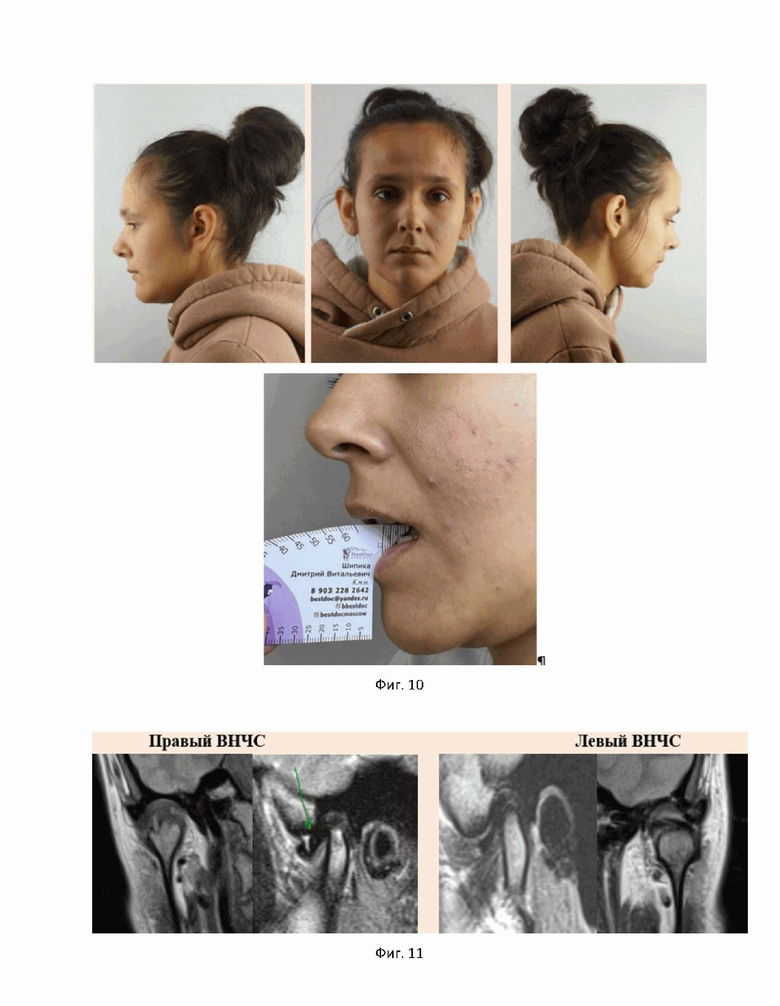
На фиг. 10 показаны визуальные нарушения в следствии дегенеративно-дистрофических изменений ВНЧС для второго примера достижения технического результата.
На фиг. 11 показаны результаты магнитно-резонансной томографии ВНЧС для второго примера достижения технического результата.
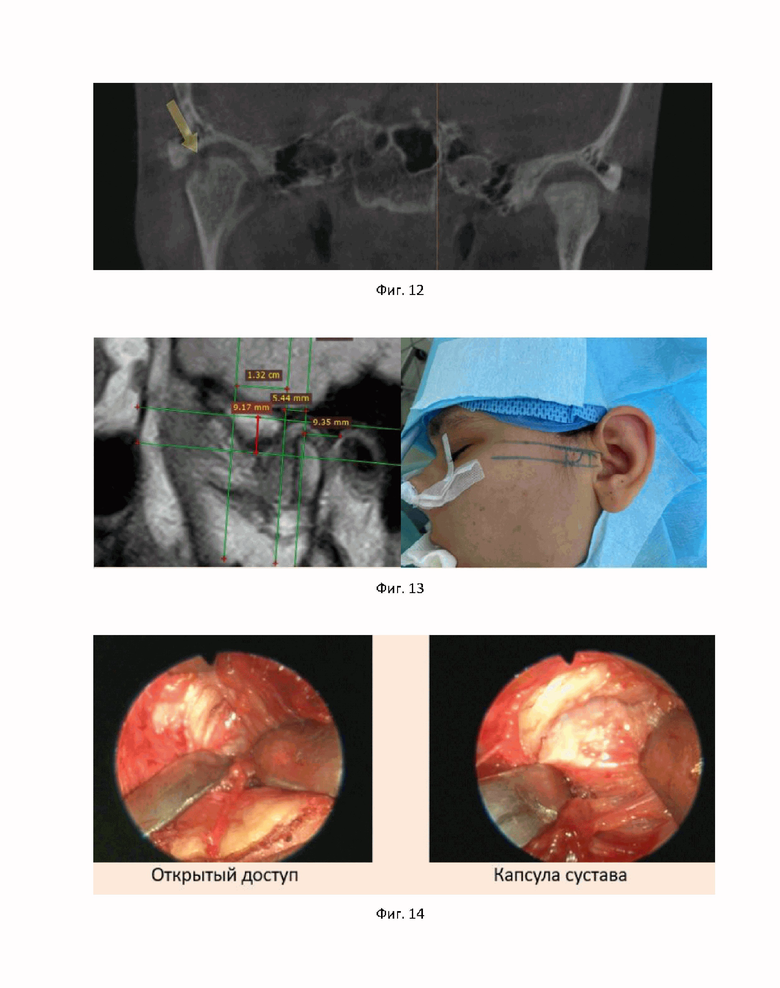
На фиг. 12 показаны результаты магнитно-резонансной томографии ВНЧС для второго примера достижения технического результата.
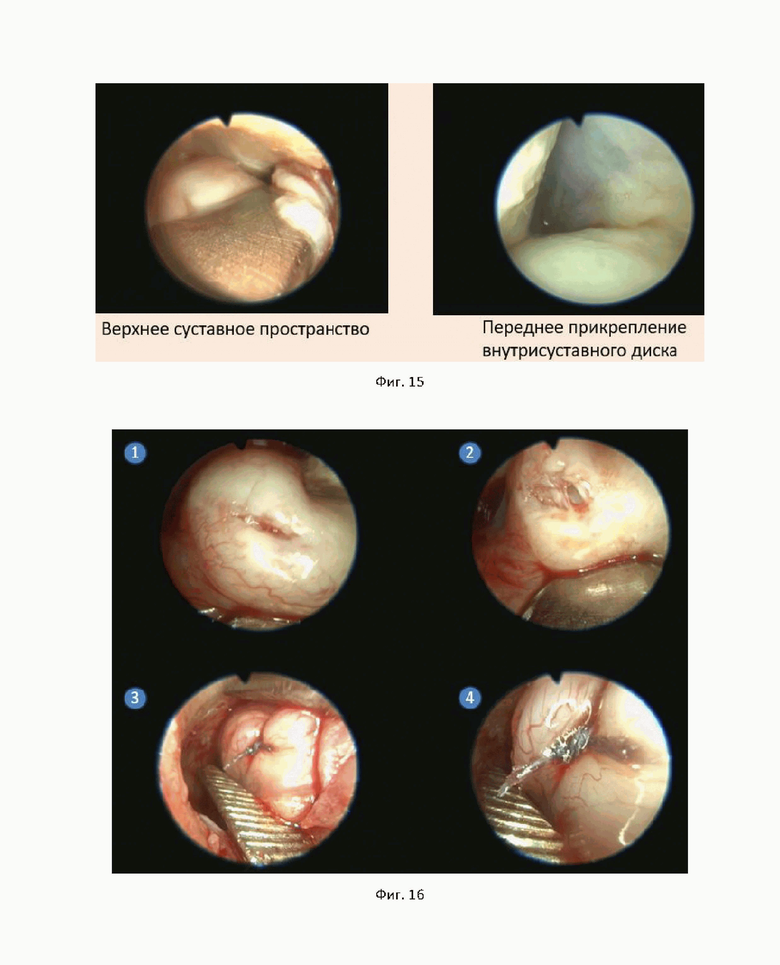
На фиг. 13 показаны результаты нанесения предоперационной разметки для второго примера достижения технического результата.
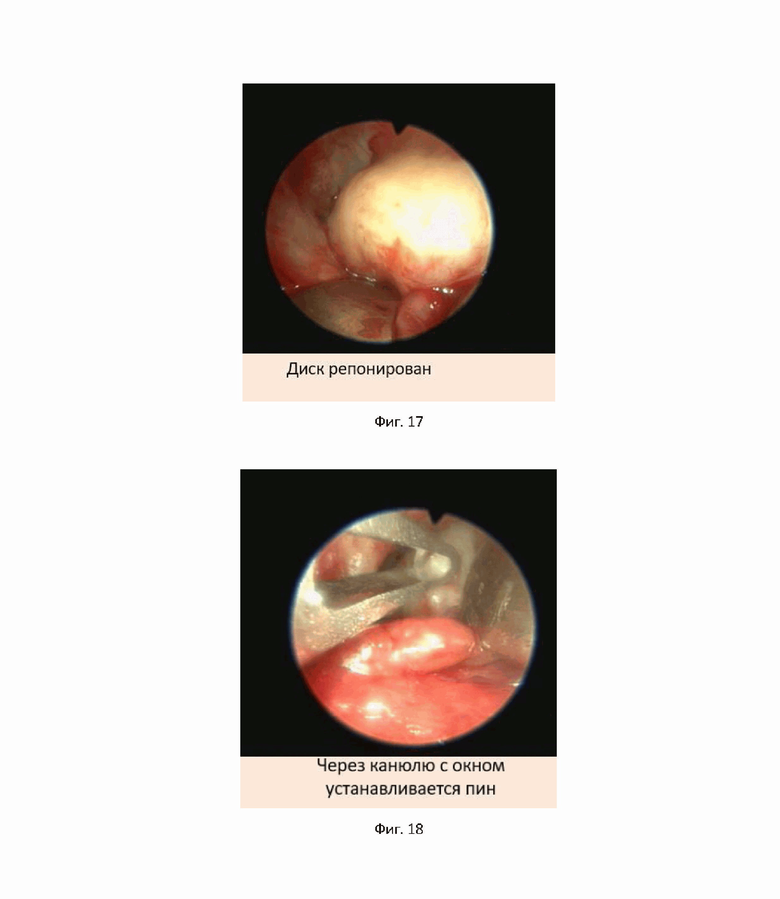
На фиг. 14 показаны результаты рассечения мягких тканей и капсулы ВНЧС для второго примера достижения технического результата.
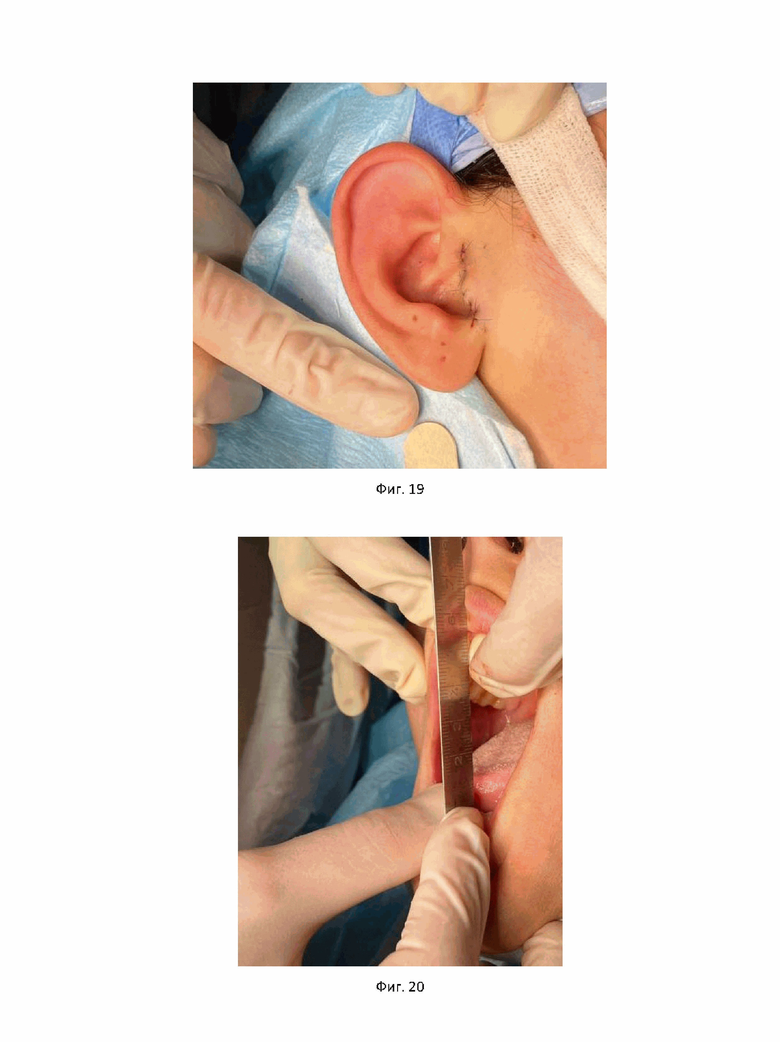
На фиг. 15 показаны результаты визуализации внутрисуставных элементов ВНЧС для второго примера достижения технического результата.
На фиг. 16 показаны результаты визуализации перфорация внутрисуставного диска ВНЧС после ушивания для второго примера достижения технического результата.
На фиг. 17 показаны результаты репонирования внутрисуставного диска ВНЧС для второго примера достижения технического результата.
На фиг. 18 показаны результаты фиксирования внутрисуставного диска ВНЧС резорбируемым пином для второго примера достижения технического результата.
На фиг. 19 показаны результаты послойного ушивания раны для второго примера достижения технического результата.
На фиг. 20 показано интраоперационное открывание рта для второго примера достижения технического результата.
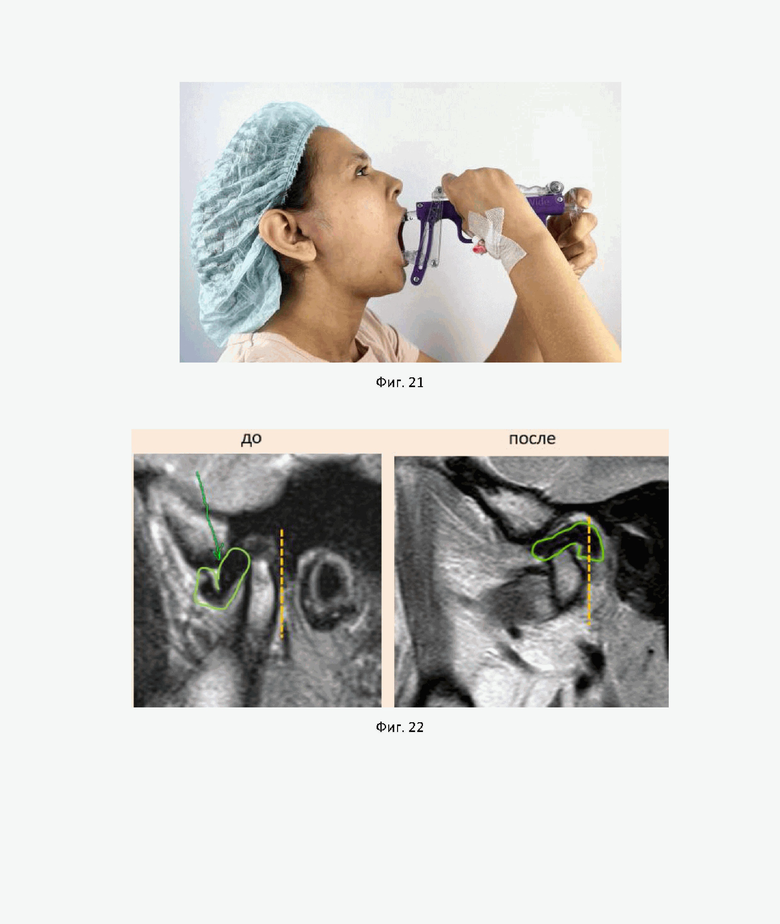
На фиг. 21 показано проведение механотерапии аппаратом OpenWide для второго примера достижения технического результата.
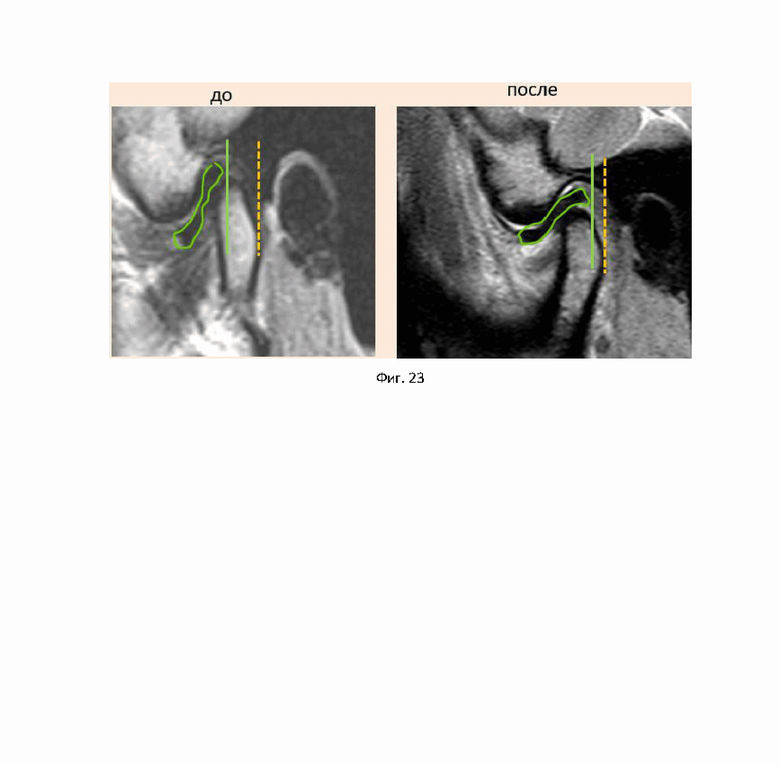
На фиг. 22 показано результаты МРТ правого ВНЧС до и после проведения открытой репозиции внутрисуставного диска ВНЧС для второго примера достижения технического результата.
На фиг. 23 показано результаты МРТ левого ВНЧС до и после проведения артроскопической операции ВНЧС для второго примера достижения технического результата.
Осуществление изобретения
В заявляемом техническом решении под сагиттальным срезом понимается изображение объекта, полученное путем разрезания его плоскостью, проходящей через сагиттальную плоскость тела человека.
В заявляемом техническом решении под Франкфуртской горизонталью понимается немецкая горизонталь, введенная как антропологическая измерительная плоскость на антропологическом конгрессе во Франкфурте-на-Майне в 1884 г., проходит через верхний край наружного слухового прохода и самую глубокую точку глазницы. В клинике ориентирами являются: верхний край козелка уха и пальпаторно-нижний край орбиты.
В заявляемом техническом решении под предушной областью понимается область перед ухом.
В заявляемом техническом решении под пунктированием понимается медицинская процедура, прокол полости или какого-либо органа с лечебной или диагностической целью.
Способ проведения дископексии в лечении пациентов с заболеваниями ВНЧС с использованием резорбируемых пинов характеризуется тем, что первоначально производят
нанесение накожной разметки в предушной области пациента с нанесением анатомических ориентиров по результатам проведенной магнитно-резонансной томографии (МРТ) височно-нижнечелюстного сустава (ВНЧС) и околоушно-жевательной области до нижнего края глазницы, а именно на сагиттальный срез МРТ наносят следующие линии (фиг.1):
линию (а) – франкфуртскую горизонталь, которая представляет собой горизонтальную линию от верхнего края наружного слухового прохода до подглазничного края;
линию (b) – линию, параллельную Франкфуртской горизонтали на высоте суставного бугорка ВНЧС;
линию (с) – линию, перпендикулярную Франкфуртской горизонтали и проходит через самую глубокую точку суставной ямки ВНЧС;
линию (d) – линию, перпендикулярную Франкфуртской горизонтали и проходит через заднюю границу суставного бугорка ВНЧС;
линию (е) – линию, перпендикулярную Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС.
Далее измеряют расстояния для воспроизведения аналогичной разметочной сетки во время операции, а именно:
1. Расстояние от козелка уха до самой высокой точки суставной ямки ВНЧС (1,0-1,5 см).
2. Расстояние от линии с до линии d.
3. Расстояние от линии d до линии e.
4. Расстояние от линии a до линии b (высота суставного бугорка ВНЧС).
И на основе полученных данных определяются точки введения медицинских инструментов для проведения артроскопической операции, а именно:
точка А – точка вдоль линии с в самом глубоком месте суставной ямки ВНЧС;
точка B – точка на пересечении линий b и d;
точка С – точка на пересечении линий b и e.
Затем на коже пациента хирургическим маркером наносят предоперационную сетку разметки на основе полученных выше измерений.
Также наносится линия, окаймляющая козелок уха на 2 см кверху до перехода завитка уха на кожу скуловой области и на 1 см книзу до мочки уха (фиг.2).
После нанесения накожной разметки в предушной области пациента производят инфильтрацию околосуставных тканей ВНЧС для расширения внутрисуставного пространства ВНЧС, анестезии и вазоконстрикции биламинарной зоны ВНЧС путем проведения внутрисуставной инъекции анестетика с вазоконстриктором объемом 2 мл, для чего иголку шприца вводят непосредственно в верхнее суставное пространство ВНЧС по линии С сразу после края височной ямки, что дополнительно пальпаторно контролируют.
Далее производят пунктирование верхнего суставного пространства ВНЧС, для чего при открытом рте пациента в области точки А производят разрез длиной 3 мм и производят пунктирование верхнего суставного пространства ВНЧС с использованием троакара с острым обтуратором. Затем острый обтуратор извлекают для предотвращения травматизации внутрисуставных элементов ВНЧС.
Затем через троакар в точке А вводят 30 градусный артроскоп 1,9 мм для изучения верхнего суставного пространства ВНЧС, в месте проведенного разреза, при этом через троакар непрерывно проводят промывание ВНЧС раствором Рингера для удаления продуктов воспалительной реакции, а также поддержания полости ВНЧС в раздутом состоянии для поддержания возможности проведения медицинских манипуляций.
Далее пунктируют точку В у дистального ската суставного бугорка ВНЧС, для чего используют троакар с острым обтуратором, далее острый обтуратор извлекают.
Затем пунктируют точку С у переднего ската суставного бугорка ВНЧС, для чего используют еще один троакар с острым обтуратором, далее острый обтуратор извлекают. Во время пунктирования точки С нижняя челюсть пациента удерживается ассистентом в закрытом положении.
Далее устанавливают 30 градусный артроскоп 1,9 мм в точку А или В, точка выбирается с наилучшей визуализацией суставного пространства ВНЧС в зависимости от анатомических условий.
Далее производят мобилизацию суставного диска ВНЧС, для чего, в случае, если визуализация суставного пространства не затруднена, то в точку С вводят холодно-плазменный аблатор (ArthroCare, электрод Reflex Ultra RTP R-45), который с помощью электрического тока образует облако плазмы при достаточно низких температурах (45°С) в растворах электролита при наличии электромагнитного поля, при этом энергия плазмы разрушает связи в органических молекулах, которые распадаются на углекислый газ, воду, азотосодержащие низкомолекулярные продукты, а также благодаря работе при низкой температуре не происходит термического повреждения окружающих тканей и достигается точечное воздействие на патологически измененную ткань, котором производят мобилизацию диска внутрисуставного диска ВНЧС, рассечение видимых внутрисуставных фиброзных спаек и поверхностную обработку биламинарной зоны с целью ее рубцевания и прикрепления диска после репозиции. В случаях длительно существующей вентральной дислокации без репозиции холодно-плазменным аблатром проводят частичную миотомию верхнего пучка латеральной крыловидной мышцы для отделения переднего полюса суставного диска от сильно спазмированных крыловидных мышц и следовательно предотвращения возвращения диска в прежнее положение в послеоперационном периоде за счет мышечной тяги.
После мобилизации суставного диска ВНЧС производят репозицию диска ВНЧС в анатомически верное положение с последующей фиксацией, для чего артроскоп устанавливается в точку С, при этом максимально раздувается верхнее суставное пространство ВНЧС за счет увеличения напора раствора Рингера, а ассистент оттягивает нижнюю челюсть пациента вниз и осуществляет постоянное давление на моляры нижней челюсти. Затем в точку А вводят артроскопический тупой зонд, которым надавливают на биламинарную зону ВНЧС для смещения диска ВНЧС в позицию 12 часов относительно расположения заднего полюса диска ВНЧС относительно верхушки мыщелка, при этом любое вентральное расположение этой зоны считается ненормальным и диск ВНЧС считается смещенным кпереди [12].
Далее производят фиксацию пина, для чего зонд удерживают на биламинарной зоне ВНЧС, тем временем в точку А вводят канюлю с окном в дистальной части (10 × 2 мм) для прямого визуального контроля за процедурой фиксации пина. При этом диск ВНЧС позиционируют путем прижатия канюлей с окном к верхушке головки мыщелка через верхнее суставное пространство ВНЧС. Под видеоконтролем артроскопа, установленного в точке С, с непрерывной ирригацией в точку А вводят сверло и производят сверление со скоростью 800 оборотов в минуту через диск ВНЧС и головку мыщелка на глубину 16 мм, согласно отметке на сверле. Далее сверло извлекают, на пинодержателе вводят пин из сополимера полимолочной кислоты 1,5 × 16 мм (ConMed Linvatec (Self-Reinforced 96L/4D PLA)). Период его резорбции составляет 20-50 месяцев. Далее забивают пин ударами хирургического молотка, пока головка пина не установится вровень с суставным диском. Контроль погружения пина осуществляют через окно в дистальной части канюли. Стабильность фиксации проверяют путем открывания и закрывания рта пациентом, при необходимости, рядом устанавливается второй пин (фиг.3).
В случаях, когда после пунктирования верхнего суставного пространства во всех трех точках А, В и С троакарами и использования артроскопа становится понятно, что проведение дископексии невозможно из-за плохой визуализации, характеризующейся наличием множества спаек, фибриллообразований, узкого суставного пространство из-за деформирующего остеоартроза, наличием перфорации внутрисуставного диска ВНЧС, сильным кровотечением после отсечения латеральной крыловидной мышцы аблатором, низкой мобильностью ВНЧС, то делают разрезы, окаймляющий козелок уха на 2 см кверху до перехода завитка на кожу скуловой области и на 1 см книзу до мочки уха с последующей диссекцией мягких тканей предушной области по хрящу наружного слухового прохода без повреждения височной ветви лицевого нерва с выходом на капсулу ВНЧС с заднелатеральной стороны. Затем, отступя на 2-3 мм кверху от нижней границы прикрепления капсулы ВНЧС до наиболее выступающей части головки мыщелкового отростка, выполняют вертикальный разрез капсулы в латеральной части длиной 7-9 мм с выходом на кость в проекции головки мыщелкового отростка для визуализации нижнего и верхнего суставного пространства ВНЧС. Далее осуществляют открытый доступ путем послойного рассечения тканей до ВНЧС, что обеспечивает прямую визуализацию и дает возможность проведения манипуляций у контура головки костной части мыщелкового отростка ВНЧС (сгладить выросты, сточить костные экзостозы).
Такой доступ осуществляют для полноценной визуализации операционного поля и в то же время максимального камуфляжа послеоперационных рубцов, также данный доступ позволяет использовать артроскоп для контроля перемещения диска в медиолатеральном направлении при его репозиции. При этом сохраняют введенные артроскопы в точках В и С, которые помогают улучшить визуализацию всех манипуляций и наблюдать внутреннюю (медиальную) часть ВНЧС. Без видеоконтроля со стороны суставного бугорка крайне сложно контролировать медиолатеральное положение диска в пространстве. Также данный доступ минимизирует травматизацию ветвей лицевого нерва и сводит явления послеоперационного пореза к минимуму.
Далее производят мобилизацию суставного диска ВНЧС, которую осуществляют за счет рассечения внутрисуставных фиброзных спаек и отсечения верхнего пучка латеральной крыловидной мышцы холодно-плазменным аблатором, также при этом производят поверхностную обработку биламинарной зоны ВНЧС.
Далее производят ушивание перфорации диска ВНЧС, при обнаружении перфорации диска ВНЧС, открытый доступ предоставляет возможность для ее ушивания и закрытия проекции перфорации диска ВНЧС фибриновой мембраной, приготовленной из плазмы крови и обогащенной факторами роста (PRGF-clot). Для ушивания диска ВНЧС используется полифиламентный синтетический рассасывающийся шовный материал 4/0.
Затем производят репозицию диска ВНЧС в нормальное положение, для чего тупым артроскопическим зондом производят надавливание на биламинарную зону ВНЧС. При этом диск ВНЧС удерживают, в это время на его заднелатеральный полюс в месте наибольшего утолщения устанавливают канюля, через которую вводится сверло. Сверло, диаметром 1,5 мм проходит диск насквозь и просверливают головку мыщелкового отростка суммарно на глубину 16 мм. Сверло убирают и на пинодержателе вводят резорбируемый пин 1,5 × 16 мм. Пин забивают в подготовленное отверстие при помощи хирургического молотка, проверяют стабильность, при необходимости рядом устанавливают второй пин.
В капсулу ВНЧС особенно в области перфораций после ушивания укладывают фибриновый сгусток (PRGF-clot), изготовленные из предварительно взятой аутокрови пациента. Кровь центрифугировалась по технологии Endoret BTI PRGF с выделением надосадочной жидкости в виде плазмы, обогащенной факторами роста синовиоцитов, затем из верхней половины надосадочной жидкости отбиралось 4-6 мл, в которые добавлялся хлорид кальция и выдерживались в термостате 37°С 8 минут до образования фибринового сгустка (PRGF-clot). Также вводят 2 мл препарата на основе гиалуроновой кислоты (Остенил плюс). Целью данной манипуляции является создание дополнительной амортизации внутрисуставных элементов в послеоперационном периоде и стимуляция работы синовиоцитов для улучшения лубрикации и скорейшего заживления.
Далее послойно ушивают рану, начиная с капсулы ВНЧС, затем сопоставление мягких тканей в области козелка уха и в конце ушивают кожу узловыми швами. Для внутренних швов используют плетеную резорбируемую нить 4/0 и монофиламентную нерезорбируемую нить 6/0 для ушивания кожи.
На завершающем этапе накладывают асептическую повязку, в послеоперационном периоде назначают антибактериальную и противовоспалительную терапию, а именно назначают антибиотик широкого спектра действия (например, Амоксициллин + Клавулановая кислота 875 + 125 мг по 1 таблетке каждые 12 часов 5 дней), антигистаминный препарат (например, лоратадин 10 мг по 1 таблетке вечером каждые 24 часа 5 дней), нестероидный противовоспалительный препарат (например, нимесулид 100 мг по 1 пакетику каждые 12 часов 5 дней). При наличии гипертонуса жевательной мускулатуры и отсутствии противопоказаний назначают миорелаксант центрального генеза мидокалм 150 мг 3 раза в день на 3 недели. Если у пациента имелись костно-деструктивные изменения, назначают препараты группы хондропротекторов курсом на 3 месяца (например, OrthomolArthro Plus 1 пакетик 1 раз в день). На 14 сутки снимают швы. С 14 суток рекомендуют аппаратную механотерапию длительностью 21 день на аппарате OpenWide [патент RU 2774017 C], либо аналогичном, по протоколу «777/555», включающем в себя 2 фазы. Первая это выполнение семь раз в день семи растягивающих вертикальных движений нижней челюсти длительностью по 7 секунд. Вторая фаза выполняется сразу после первой и включает 5 сагиттальных движений по 5 секунд. По показаниям смежных специалистов (врача-стоматолога ортодонта, врача-стоматолога ортопеда) рекомендуют использование окклюзионно-стабилизирующих аппаратов на период лечения и до момента стабилизации конструктивного прикуса. Завершающим этапом лечения пациентов с заболеваниями ВНЧС является стабилизация конструктивного прикуса согласно составленному плану лечения (ортодонтическая коррекция прикуса, рациональное протезирование).
При этом описанный способ не затрудняет послеоперационный контроль при помощи метода магнитно-резонансной терапии, так как пины из сополимера полимолочной кислоты не дают искажения магнитного поля в отличии от металлических конструкций. Послеоперационная МРТ позволяет оценить качество проведенного лечения и его достоверную эффективность.
Технический результат заявляемого изобретения заключается в повышении эффективности и оперативности восстановления дегенеративных изменений в височно-нижнечелюстном суставе.
Технический результат изобретения повышение эффективности и оперативности восстановления дегенеративных изменений в височно-нижнечелюстном суставе достигается за счет того, что на основе результатов МРТ наиболее точно наносится накожная разметка в предушной области пациента, что дает возможность оперативно осуществлять медицинские манипуляции при лечении дегеративных нарушений ВНЧС. Комплексное лечение дегенеративных изменений в височно-нижнечелюстном суставе, включающем в себя консервативные и хирургические методы лечения, используемые в заявляемом способе, показали наибольшую эффективность лечения по сравнению с консервативными методиками лечения. Использование резорбируемых пинов из сополимера полимолочной кислоты при лечении заболеваний ВНЧС позволяет упростить проведение фиксации смещенного внутрисуставного диска ВНЧС, что позволяет повысить оперативность лечения при повышении доступности проведения медицинских манипуляций. При этом данные пины не теряют свою стабильность с течением времени и имеют высокую степень приживления, а также исключается эффект «перетирания» и возникновение перфораций внутрисуставных дисков ВНЧС, что происходит обычно при фиксации шовным материалом. Данный заявляемый способ нивелирует ограниченность внутрисуставного пространства ВНЧС, которая создает существенные затруднения в позиционировании и стабильной фиксации смещенного внутрисуставного диска в медиолатеральном и дистально-вентральном направлениях. Фиксация внутрисуставного диска ВНЧС исключает его смещение в прежнее положение и возвращение симптомов заболевания. Также данный способ позволяет свободно, без затруднений, проводить манипуляции с внутрисуставными элементами.
Примеры достижения технического результата
Пример 1.
Пациентка А., 23 года, была обследована клинически. Поставлен предварительный диагноз: «Асимметричная деформация челюстей. II скелетный класс. Синдром болевой дисфункции ВНЧС слева. Деформирующий остеоартроз ВНЧС. Внутренние нарушения ВНЧС справа и слева. Мышечная дистония».
Жалобы: на ограничение открывания рта, боль в области ВНЧС слева при широком открывании рта.
Объективно: конфигурация лица незначительно изменена за счет асимметричной деформации челюстей, подбородок смещен влево, пальпация в проекции латеральной крыловидной мышцы болезненная, открывание рта до 3.0 см (фиг. 4).
Заключение по результатам конусно-лучевой компьютерной томографии ВНЧС от 01.02.2022: Асимметрия положения суставных головок в привычной окклюзии. Косвенные признаки дислокации суставного диска левого височно-нижнечелюстного сустава. КТ-признаки остеоартрита левого височно-нижнечелюстного сустава 1-2 ст.
По данным МРТ: МР-картина асимметрии, артроза ВНЧС 2 ст. (больше слева). Дегенеративные изменения суставных дисков ВНЧ. Фиброз биламинарных зон. В положении привычной окклюзии смещение головок мыщелковых отростков вверх и кзади, выраженная вентральная дислокация суставных дисков ВНЧС справа и слева. При открывании рта – признаки гипомобильности ВНЧС, невправимых передних вывихов суставных дисков ВНЧС с обеих сторон. Функциональная перегрузка латеральных крыловидных мышц (фиг. 5).
По результатам электромиографии: в состоянии физиологического покоя отмечается наличие фасцикуляций в жевательной мускулатуре и асимметрия распределения биоэлектрической активности с преобладанием тонуса в правой височной и жевательной мышцах (КСВМ=28%, КСЖМ=31%). При сжатии в окклюзии отмечается асимметрия распределения биоэлектрической активности между височными и жевательными мышцами с преобладанием тонуса в левой височной и правой жевательной мышцах (КСВМ=22%, КСЖМ=17%). При сжатии на валиках также отмечается асимметрия с преобладанием тонуса в левой височной и правой жевательной мышцах (КСВМ=9%, КСЖМ=15%). Гипертонус жевательной мускулатуры не выявлен (IMPACT окклюзия=858 мкВ, IMPACT валики=838 мкВ) (фиг. 6).
В результате пациентке была выполнена операция открытая репозиция внутрисуставного диска ВНЧС справа и слева.
Операция выполнена в стерильных условиях операционной под эндотрахеальным наркозом. Перед операцией согласно измерениям МРТ была нанесена разметка. Проведена инфильтрация околосуставных тканей 2 мл анестетика с вазоконстриктором.
Выполнена установка артроскопических инструментов согласно данным разметки МРТ. Малоинвазивным предушным доступом выполнялось рассечение мягких тканей. Холодно-плазменным аблатором устранялись видимые внутрисуставные фиброзные спайки, проводилась поверхностная обработка биламинарной зоны с целью ее рубцевания и прикрепления диска ВНЧС после репозиции. Также холодно-плазменным аблатором проведена миотомия верхнего пучка латеральной крыловидной мышцы, с целью отсечения ее от переднего полюса диска. Внутрисуставной диск репонирован путем надавливания тупым инструментом на биламинарную зону. В репонированом положении внутрисуставной диск фиксирован к головке мыщелкового отростка резорбируемым пином. Стабильность пина проверена движением нижней челюсти (фиг. 7).
В капсулу ВНЧС был уложен фибриновый сгусток (PRGF-clot), изготовленный из предварительно взятой из вены аутокрови пациента, которую центрифугировали при 2300 об/мин в течение 7 минут с выделением надосадочной жидкости в виде плазмы, обогащенной факторами роста синовиоцитов. Из верхней половины обедненного факторами роста синовиоцитов объема надосадочной жидкости отобрали 4 мл, в которые добавлялся хлорид кальция и выдерживались в термостате 370С 8 минут до образования фибринового сгустка (PRGF-clot). В капсулу введено 2 мл препарата на основе гиалуроновой кислоты. Рана послойно ушивалась, начиная с капсулы. Внутренние швы плетеной резорбируемой нитью 4/0, кожа ушивалась монофиламетной нерезорбируемой нитью 6/0. Наложена стерильная повязка.
Интраоперационно открывание рта составило 4 см. Выполнили позиционирование в полости рта пациентки предварительно подготовленного окклюзионно-стабилизирующего аппарата. Местно был положен холод (фиг.8).
МРТ через 1 сутки после операции (фиг. 9). По заключению МРТ 1 сутки после операции: МР-картина последствий открытой репозиции суставных дисков ВНЧС справа и слева с фиксацией их пинами.
Снятие швов проводилось на 12 сутки. На 12 сутки проводилась механотерапия аппаратом для открывания рта.
В результате лечения с применением заявляемого способа достигнута стабилизация нормального взаимоотношения внутрисуставных элементов. Устранены основные симптомы заболевания, достигнуто надежное восстановление кинематики движения нижней челюсти пациентки. Что подтверждает повышение эффективности на 20% и оперативности на 30% восстановления дегенеративных изменений в ВНЧС. Кроме того, обеспечена ранняя социальная реабилитация с достаточным повышением качества жизни.
Пример 2.
Пациентка Е., 35 лет, поступила в клинику с диагнозом: «Синдром болевой дисфункции ВНЧС, внутренние нарушения обоих ВНЧС, деформирующий остеоартроз обоих ВНЧС».
Жалобы: на резкое ограничение открывания рта, наличие боли в области ВНЧС.
Из анамнеза: 8 месяцев назад пациенткой была получена травма в области правого ВНЧС. После травмы пациентка начала отмечать наличие хруста в области сустава. За помощью не обращалась. Месяц назад пациентка отметила прекращение хруста и возникновение болезненности и ограничения открывания рта.
Объективно: конфигурация лица не изменена, открывание рта до 0,8 см, болезненно (фиг. 10).
По заключению МРТ от 29.09.23: МР-картина дисфункции правого ВНЧС за счет вентральной дислокации суставного диска, с частичной редукцией. На основании МР-картины нельзя исключить линию перелома в области головки мыщелкового отростка справа, что соотносится с клинико-анамнестическими данными (фиг. 11).
По результатам компьютерной томографии: выявлено наличие узуры в области головки правого мыщелка (фиг. 12).
Первым этапом пациентке была выполнена операция – открытая репозиция внутрисуставного диска ВНЧС справа. Артроскопическая репозиция внутрисуставного диска ВНЧС слева.
Перед операцией МРТ пациентки измерялось. Согласно полученным измерениям, на кожу была нанесена предоперационная разметка (фиг. 13).
Далее была произведена установка артроскопических инструментов согласно данным разметки МРТ, а также рассечение мягких тканей и капсулы ВНЧС малоинвазивным предушным доступом (фиг. 14). Визуализированы внутрисуставные элементы ВНЧС (фиг. 15).
Визуализирована и ушита перфорация внутрисуставного диска. Ушивание проводилось плетеной резорбируемой нитью 4/0 (фиг. 16).
Холодно-плазменным аблатором проведена миотомия верхнего пучка латеральной крыловидной мышцы. Внутрисуставной диск ВНЧС был репонирован (фиг. 17). Далее произведено фиксирование внутрисуставного диска ВНЧС к головке мыщелкового отростка резорбируемым пином (фиг. 18). Стабильность пина проверена движением нижней челюсти.
В капсулу ВНЧС был уложен фибриновый сгусток (PRGF-clot), изготовленный из предварительно взятой из вены аутокрови пациента, которую центрифугировали при 2300 об/мин в течение 7 минут с выделением надосадочной жидкости в виде плазмы, обогащенной факторами роста синовиоцитов. Из верхней половины обедненного факторами роста синовиоцитов объема надосадочной жидкости отобрали 4 мл, в которые добавлялся хлорид кальция и выдерживались в термостате 370С 8 минут до образования фибринового сгустка (PRGF-clot). В капсулу введено 2 мл препарата на основе гиалуроновой кислоты.
Рана послойно ушивалась, начиная с капсулы ВНЧС. Внутренние швы плетеной резорбируемой нитью 4/0, кожа ушивалась монофиламетной нерезорбируемой нитью 6/0 (фиг. 19).
В области левого ВНЧС было проведено введение артроскопических инструментов согласно данным разметки. Устранение фиброзных спаек, обработка биламинарной зоны холодно-плазменным аблатором. При проведении артроскопии выполнялся постоянный лаваж раствором Рингера в объеме 200 мл для эвакуации воспалительных цитокинов из полости сустава. По завершению манипуляций, в полость сустава введен имплантат суставной жидкости. Состоящий из 2 мл активированной плазмы, обогащенной факторами роста и 2 мл гиалуроновой кислоты. Ушивание раны. Наложение стерильной повязки.
В результате интраоперационно было достигнуто открывание рта 3,5 см (фиг. 20).
Вторые сутки после операции начало механотерапии аппаратом OpenWide (фиг. 21).
Результаты МРТ через одни сутки после операции приведены на фиг. 22, 23.
Состояние при выписке удовлетворительное. Послеоперационные отеки практически отсутствуют. Открывание рта увеличилось до 40 мм. Снятие швов проводилось на 12 сутки.
В результате лечения с применением заявляемого способа достигнута стабилизация нормального взаимоотношения внутрисуставных элементов ВНЧС. Устранены основные симптомы заболевания, достигнуто надежное восстановление кинематики движения нижней челюсти пациентки. Что подтверждает повышение эффективности на 20% и оперативности на 30% восстановления дегенеративных изменений в ВНЧС.
Список использованных источников
1. Wilkes C. H. Internal derangements of the temporomandibular joint. Pathological variations // Arch Otolaryngol Head Neck Surg. – 1989. – № 115(4). – P. 469–477.
2. Manfredini, D., Lombardo, L., & Siciliani, G. (2017). Temporomandibular disorders and dental occlusion. A systematic review of association studies: end of an era? Journal of Oral Rehabilitation, 44(11), 908–923. doi:10.1111/joor.12531.
3. Al-Moraissi EA, Wolford LM, Ellis III E, Neff A, The Hierarchy of Different Treatments for Arthrogenous Temporomandibular Disorders: A Network Meta-Analysis of Randomized Clinical Trials, Journal of Cranio-Maxillofacial Surgery https://doi.org/10.1016/j.jcms.2019.10.004.
4. Патент РФ на изобретение № 2576787/ 31.12.2014 Дробышев А.Ю., Шипика Д.В. Способ малоинвазивного хирургического лечения внутренних нарушений височно-нижнечелюстного сустава с использованием артроцентеза с артролаважа. [Drobyshev A.U., Shipika D.V. inventors; Method for minimally invasive surgical treatment of internal derangements of the temporomandibular joint using arthrocentesis. RF patent № 2576787/ 31.12.2014].
5. Gonzalez-Garcia R et al. Arthroscopic myotomy of the lateral pterygoid muscle with coblation for the treatment of TMJ anterior disc displacement without reduction. J Oral Maxillofac Surg. 2009; 67: 2699-701.
6. Шипика Д.В., Осташко А.А., Буренчев Д.В., Лян Д.В., Дробышев А.Ю. Клинический пример эффективности комплексного алгоритма диагностики и лечения пациентов с внутренними нарушениями височно-нижнечелюстного сустава с применением артроскопической хирургии. Стоматология. 2021;100(4):109‑116.
7. Wolford L. M. Mehra P. Use of the Miltek anchor in temporomandibular joint disc-repositioning surgery / P. Mehra, L.M. Wolford // Proc (Bayl Univ Med Cent). – 2001. – Vol. 14, №1. – P. 22-6.
8. González-García R, Rodríguez-Campo FJ, Escorial-Hernández V, Muñoz-Guerra MF, Sastre-Pérez J, Naval-Gías L, Gil-Díez Usandizaga JL. Complications of temporomandibular joint arthroscopy: a retrospective analytic study of 670 arthroscopic procedures. J Oral Maxillofac Surg. 2006 Nov; 64(11):1587-91. doi: 10.1016/j.joms.2005.12.058. PMID: 17052583.
9. Yang C, Cai XY, Chen MJ, Zhang SY. New arthroscopic disc repositioning and suturing technique for treating an anteriorly displaced disc of the temporomandibular joint: part I--technique introduction. Int J Oral Maxillofac Surg. 2012 Sep;41(9):1058-63. doi: 10.1016/j.ijom.2012.05.025. Epub 2012 Jul 4.
10. Goizueta Adame CC, Muñoz-Guerra MF. The posterior double pass suture in repositioning of the temporomandibular disc during arthroscopic surgery: a report of 16 cases. J Craniomaxillofac Surg. 2012 Jan; 40(1):86-91. doi: 10.1016/j.jcms.2011.01.022. Epub 2011 Mar 8.
11. McCain, J. P., & Hossameldin, R. H. (2011). Advanced Arthroscopy of the Temporomandibular Joint. Atlas of the Oral and Maxillofacial Surgery Clinics, 19(2), 145–167. doi:10.1016/j.cxom.2011.06.001.
12. Orsini M. G. et al. Diagnostic value of 4 criteria to interpret temporomandibular joint normal disk position on magnetic resonance images. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998;86:489-97.
13. Авторское свидетельство РФ № 19990/ 06.03.2014 Дробышев А.Ю., Шипика Д.В., Митерев А.А. Результаты применения богатой тромбоцитами плазмы крови обогащенной факторами роста в лечении заболеваний ВНЧС. [Drobyshev A.U., Shipika D.V., Mitirev A.A. inventors; Results of using platelet-rich blood plasma enriched with growth factors in the treatment of TMJ diseases. RF patent № 19990/ 06.03.2014].
Изобретение относится к области медицины, а именно к хирургической стоматологии. Выполняют нанесение предоперационной накожной разметки в предушной области пациента с нанесением анатомических ориентиров и точек введения медицинских инструментов для проведения артроскопической операции. Выполняют инфильтрацию околосуставных тканей височно-нижнечелюстного сустава (ВНЧС), расширяя внутрисуставное пространство ВНЧС. Пунктируют верхнее суставное пространство ВНЧС в области точки, расположенной вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС. Вводят через троакар артроскоп и производят непрерывное промывание ВНЧС через троакар раствором Рингера. Выполняют пункцию у дистального ската суставного бугорка ВНЧС в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали и проходящей через заднюю границу суставного бугорка ВНЧС. Выполняют пункцию у переднего ската суставного бугорка ВНЧС в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС. Вводят артроскоп в точку с наилучшей визуализацией суставного пространства ВНЧС. Выполняют мобилизацию диска ВНЧС. Затем производят репозицию внутрисуставного диска ВНЧС. Для этого артроскоп устанавливают в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС. При этом раздувают верхнее суставное пространство ВНЧС за счет увеличения напора раствора Рингера. Оттягивают нижнюю челюсть пациента вниз и осуществляют постоянное давление на моляры нижних зубов. Затем в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят артроскопический тупой зонд, которым надавливают на биламинарную зону ВНЧС для репозиции диска ВНЧС в позицию 12 часов относительно расположения заднего полюса диска ВНЧС относительно верхушки мыщелка. Далее осуществляют фиксацию пина. Для этого зонд удерживают на биламинарной зоне ВНЧС и в точку, расположенную вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС, вводят канюлю с окном в дистальной части. При этом диск ВНЧС позиционируют путем прижатия канюлей с окном к верхушке головки мыщелка через верхнее суставное пространство ВНЧС. Под видеоконтролем артроскопа, установленного в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, с непрерывной ирригацией в точку, расположенную вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС, вводят сверло и производят сверление через диск ВНЧС и головку мыщелка. Далее сверло извлекают, на пинодержателе вводят пин и забивают пин, пока головка пина не установится вровень с суставным диском ВНЧС. Далее осуществляют укладывание в капсулу ВНЧС фибринового сгустка, изготовленного из предварительно взятой аутокрови пациента, и вводят препараты на основе гиалуроновой кислоты. После этого осуществляют послойное зашивание раны, начиная с капсулы ВНЧС, затем сопоставление мягких тканей в области козелка уха и кожу в месте разрезов узловыми швами. Способ позволяет повысить эффективность и оперативность устранения дегенеративных изменений в височно-нижнечелюстном суставе, восстановить кинематику движений нижней челюсти. 5 з.п. ф-лы, 23 ил., 2 пр.
1. Способ проведения дископексии в лечении пациентов с заболеваниями височно-нижнечелюстного сустава (ВНЧС) с использованием резорбируемых пинов, характеризующийся тем, что производят
нанесение предоперационной накожной разметки в предушной области пациента с нанесением анатомических ориентиров и точек введения медицинских инструментов для проведения артроскопической операции,
инфильтрацию околосуставных тканей ВНЧС для расширения внутрисуставного пространства ВНЧС, анестезии и вазоконстрикции биламинарной зоны ВНЧС,
пунктирование верхнего суставного пространства ВНЧС в точке, расположенной вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС,
введение через троакар артроскопа и непрерывное промывание ВНЧС через троакар раствором Рингера,
пунктирование у дистального ската суставного бугорка ВНЧС в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали и проходящей через заднюю границу суставного бугорка ВНЧС,
пунктирование у переднего ската суставного бугорка ВНЧС в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС,
введение артроскопа в точку с наилучшей визуализацией суставного пространства ВНЧС,
мобилизацию диска ВНЧС,
после мобилизации диска ВНЧС производят репозицию внутрисуставного диска ВНЧС, для чего артроскоп устанавливают в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, при этом раздувается верхнее суставное пространство ВНЧС за счет увеличения напора раствора Рингера, оттягивают нижнюю челюсть пациента вниз и осуществляют постоянное давление на моляры нижних зубов, затем в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят артроскопический тупой зонд, которым надавливают на биламинарную зону ВНЧС для репозиции диска ВНЧС в позицию 12 часов относительно расположения заднего полюса диска ВНЧС относительно верхушки мыщелка,
далее осуществляют фиксацию пина, для чего зонд удерживают на биламинарной зоне ВНЧС и в точку, расположенную вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС, вводят канюлю с окном в дистальной части, при этом диск ВНЧС позиционируют путем прижатия канюлей с окном к верхушке головки мыщелка через верхнее суставное пространство ВНЧС, под видеоконтролем артроскопа, установленного в точке, расположенной на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, с непрерывной ирригацией в точку, расположенную вдоль линии, перпендикулярной Франкфуртской горизонтали, в самом глубоком месте суставной ямки ВНЧС, вводят сверло и производят сверление со скоростью через диск ВНЧС и головку мыщелка, далее сверло извлекают, на пинодержателе вводят пин и забивают пин, пока головка пина не установится вровень с суставным диском ВНЧС,
далее осуществляют укладывание в капсулу ВНЧС фибринового сгустка, изготовленного из предварительно взятой аутокрови пациента, и вводят препараты на основе гиалуроновй кислоты,
после чего осуществляют послойное зашивание раны, начиная с капсулы ВНЧС, затем сопоставление мягких тканей в области козелка уха и кожу в месте разрезов узловыми швами.
2. Способ по п. 1, отличающийся тем, что при мобилизации внутрисуставного диска ВНЧС, если визуализация суставного пространства не затруднена, то в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС, и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят холодно-плазменный аблатор, которым производят рассечение видимых внутрисуставных фиброзных спаек, производя при этом поверхностную обработку биламинарной зоны.
3. Способ по п. 1, отличающийся тем, что при мобилизации внутрисуставного диска ВНЧС, если визуализация суставного пространства затруднена, выполняют разрез, окаймляющий козелок уха на 2 см кверху до перехода завитка на кожу скуловой области и на 1 см книзу до мочки уха с последующей диссекцией мягких тканей предушной области по хрящу наружного слухового прохода без повреждения височной ветви лицевого нерва с выходом на капсулу ВНЧС с заднелатеральной стороны, затем, отступя на 3 мм кверху от нижней границы прикрепления капсулы ВНЧС до выступающей части головки мыщелкового отростка, выполняют вертикальный разрез капсулы в латеральной части длиной 9 мм с выходом на кость в проекции головки мыщелкового отростка, осуществляют послойное рассечение тканей до ВНЧС и в точку, расположенную на пересечении линии, параллельной Франкфуртской горизонтали на высоте суставного бугорка ВНЧС и линии, перпендикулярной Франкфуртской горизонтали на передней границе суставного бугорка ВНЧС, вводят холодно-плазменный аблатор, которым производят рассечение внутрисуставных фиброзных спаек и отсечение верхнего пучка латеральной крыловидной мышцы, производя при этом поверхностную обработку биламинарной зоны ВНЧС.
4. Способ по п. 1, отличающийся тем, что пин выполнен из сополимера полимолочной кислоты, размером 1,5 × 16 мм.
5. Способ по п. 1, отличающийся тем, что при послойном зашивании раны кожу в месте разрезов зашивают монофиламентной нерезорбируемой нитью 6/0.
6. Способ по п. 3, отличающийся тем, что при мобилизации внутрисуставного диска ВНЧС при вентральной дислокации без репозиции внутрисуставного диска ВНЧС холодно-плазменным аблатором проводят частичную миотомию верхнего пучка латеральной крыловидной мышцы.
| Carlos C | |||
| Goizueta-Adame, et al | |||
| Arthroscopic disc fixation to the condylar head | |||
| Use of resorbable pins for internal derangement of the temporomandibular joint (stage II-IV) | |||
| Нивелир для отсчетов без перемещения наблюдателя при нивелировании из средины | 1921 |
|
SU34A1 |
| Устройство для усиления микрофонного тока с применением самоиндукции | 1920 |
|
SU42A1 |
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| Способ отопления гретым воздухом | 1922 |
|
SU340A1 |
| Шипика Д.В | |||
| и др | |||
| Клинический пример эффективности комплексного | |||
Авторы
Даты
2024-11-29—Публикация
2023-11-10—Подача