Изобретение относится к медицине, а именно к хирургии, и может быть использовано в пластической хирургии.
Одной из востребованных на сегодняшний день методик аугментационной мастопексии с использованием кроя Вайза является «балконная» техника, описанная Roy de Vita et al.
Суть метода заключается в стандартной методике выкраивания питающей ножки согласно разметке, создании субгландулярного имплантационного кармана и выделении трапециевидного лоскута в нижнем полюсе молочной железы, используемого для укрытия имплантата в балконном положении для обеспечения стабильности и полного покрытия эндопротеза.
Нижний лоскут фиксируется медиально и латерально рассасывающимся шовным материалом к большой грудной мышце, и содержит паренхиму молочной железы нижнего полюса, и кровоснабжается пятым и шестым межреберными перфорантами [Roy de Vita, Giovanni Zoccali, Ernesto Maria Buccheri, The Balcony Technique of Breast Augmentation and Inverted-T Mastopexy with an Inferior Dermoglandular Flap, Aesthetic Surgery Journal, Volume 37, Issue 10, November-December 2017, Pages 1114-1123, https://doi.org/10.1093/asj/sjxl42].
Однако указанный метод имеет ряд недостатков. Установка имплантата в субгландулярный карман существенно повышает риск возникновения капсулярной контрактуры [Namnoum JD, Largent J, Kaplan HM, Oefelein MG, Brown MH. Primary breast augmentation clinical trial outcomes stratified by surgical incision, anatomical placement and implant device type. J Plast Reconstr Aesthet Surg. 2013 Sep;66(9):l 165-72. doi: 10.1016/j.bjps.2013.04.046. Epub 2013 May 9. PMID: 23664574].
При данной технике нарушается стабильность фасциальных структур молочной железы, а вместе с ними происходит разрушение сосудисто-нервных пучков, что может приводить к развитию гематом в послеоперационном периоде и делает менее контролируемым отдаленный результат. Нижний лоскут, содержащий исключительно паренхиму молочной железы, может являться недостаточным для стабильности имплантата, что в перспективе может приводить к рецидиву птоза.
Также известна методика использования миофасциальных лоскутов с целью стабилизации имплантата и укрепления нижнего полюса молочной железы при аугментационной мастопексии, предложенная A.M. Боровиковым.
Сущность метода заключается в выкраивании из абдоминальной части большой грудной мышцы мышечно-фасциального лоскута с основанием в области субмаммарной складки, который затем фиксируется к паренхиме молочной железы с целью укрытия имплантата. При этом имплантационный карман может располагаться как ретропекторально, так и субгландулярно [Alexei Borovikov, Use of Myofascial Flaps in Aesthetic Breast Surgery, Aesthetic Surgery Journal, Volume 24, Issue 4, July 2004, Pages 331-341, https://doi.org/10.1016/j.asj.2004.04.002].
Существенным недостатком данного метода является: сохранение иннервации у культи большой грудной мышцы, используемой в миофасциальном лоскуте, что в дальнейшем может приводить к ее сокращению и анимационной деформации.
Наиболее близким к предлагаемому является способ удаления множественных доброкачественных новообразований молочной железы через единый доступ с последующей коррекцией птоза полусферическим гландулярным лоскутом (патент РФ №2815765, А61В 17/00, Бюл. №9, 21.03.2024 г.), заключающийся в том, что наносят предоперационную разметку расположения множественных доброкачественных новообразований, оси молочной железы, верхней границы железистой ткани молочной железы, нового положения сосково-ареолярного комплекса, границ полусферического гландулярного лоскута, производят деэпидермизацию и выкраивание нижне-центральной дермогландулярной питающей ножки с сохранением сосково-ареолярного комплекса диаметром 4,5-5 см, производят подкожную диссекцию кожно-жировых лоскутов и удаляют множественные доброкачественные новообразования молочной железы через единый доступ, выкраивают полусферический гландулярный лоскут, который мобилизуют по верхней полуокружности на уровне II-III межреберья от фасции большой грудной мышцы ретромаммарно с сохранением горизонтальной фиброзной септы, медиальной и латеральной связок, мобилизуют верхний дермогландулярный лоскут на 2-4 см выше ранее размеченной границы верхнего контура в ретромаммарном пространстве от большой грудной мышцы краниально, кранио-латерально и кранио-медиально, последовательно фиксируют двумя рядами не рассасывающихся швов полусферический гландулярный лоскут, послойно ушивают кожно-жировые лоскуты с формированием шва по типу «Т-инверс».
Однако этот способ имеет следующие недостатки: при данной операции теряется чувствительность ареолярно-соскового комплекса, что снижает качество жизни женщин в послеоперационном периоде, невозможно установить имплант с профилактикой вторичный осложнений.
Рисунки:
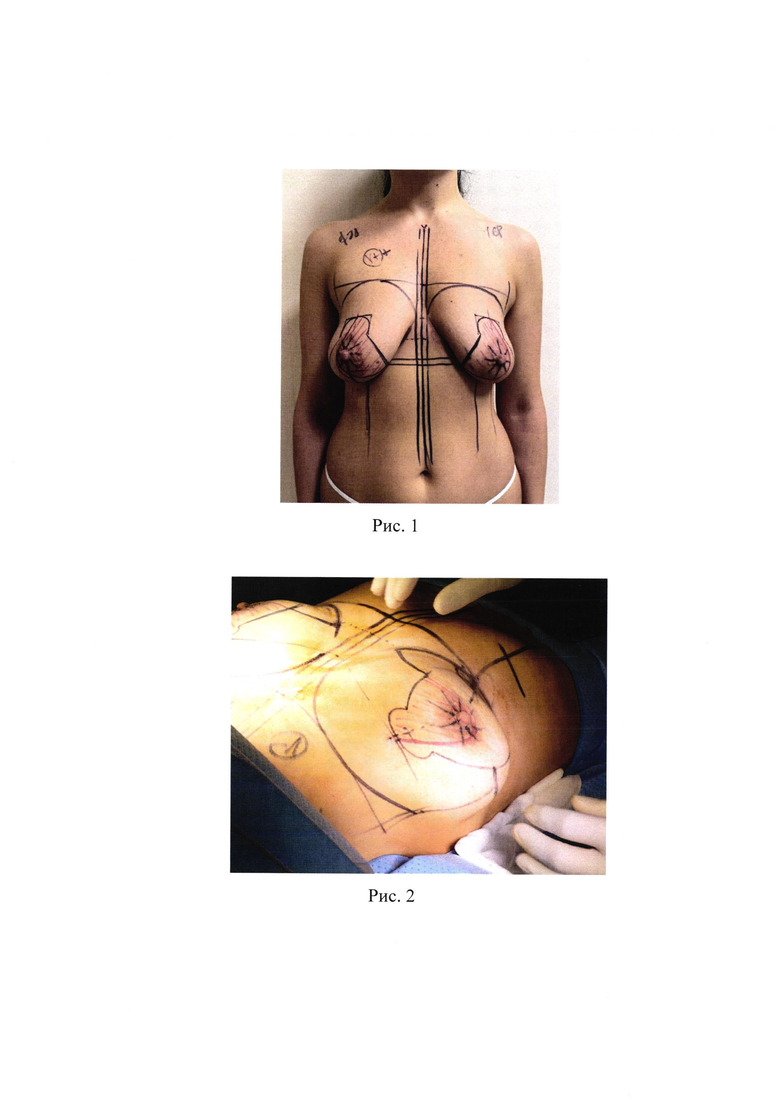
1. Рис. 1 - Предоперационная разметка;
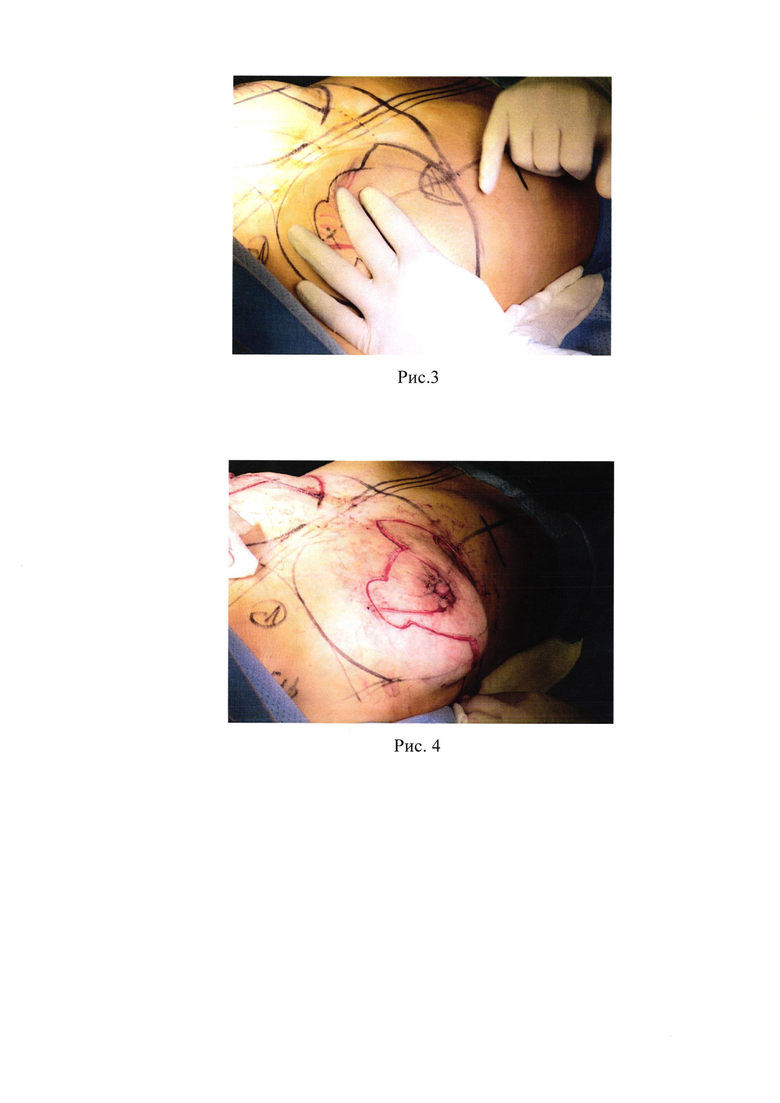
2. Рис. 2 - Разметка ареолы, верхней и нижней границы;
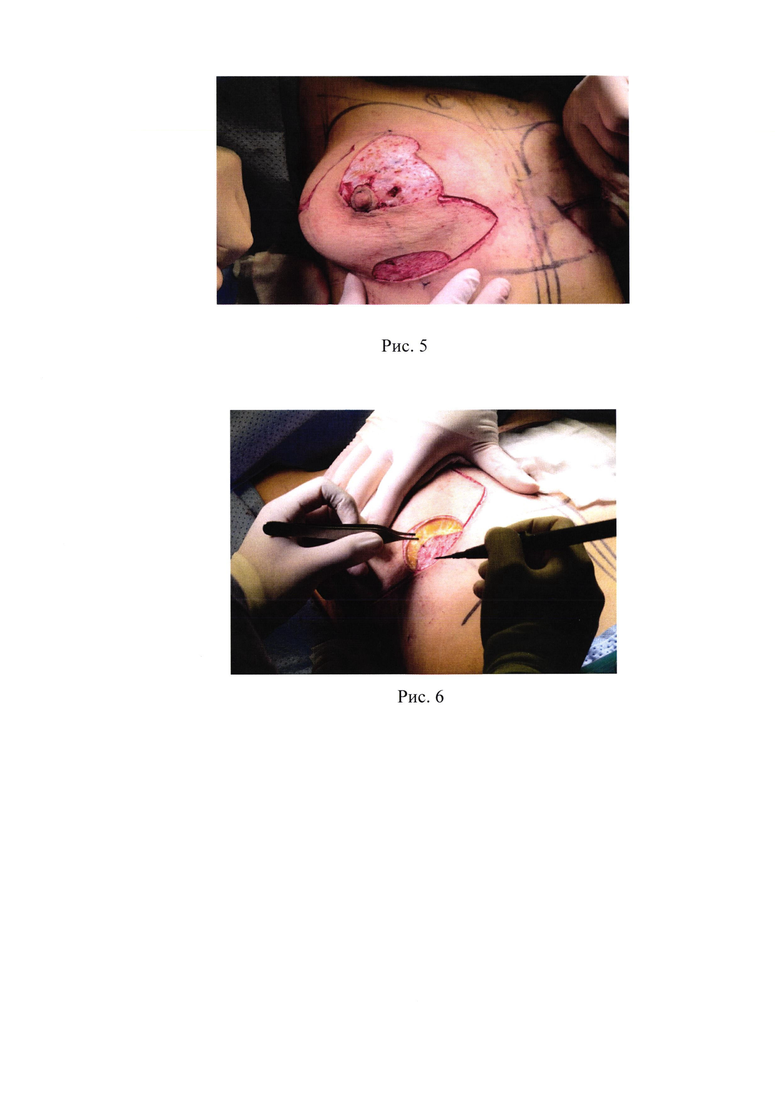
3. Рис. 3 - Разметка участка в нижнем полюсе молочной железы;
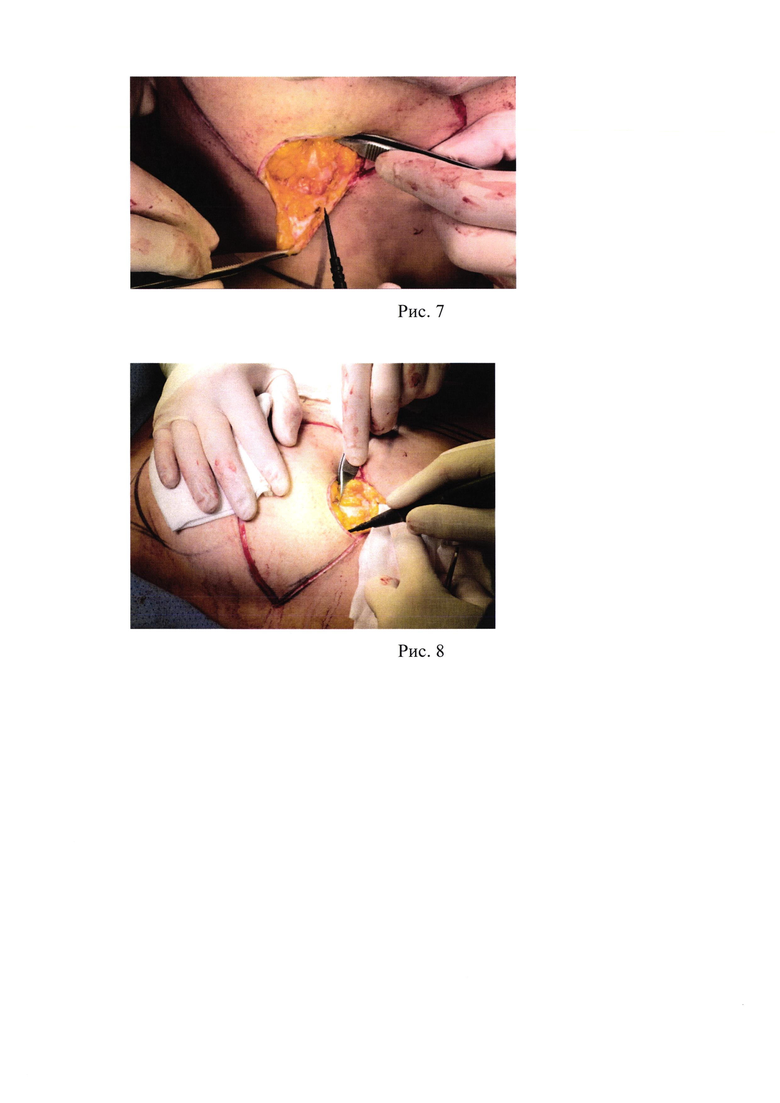
4. Рис. 4 - Разрезы кожи, согласно предоперационной разметке;
5. Рис. 5 - Деэпидермизация, согласно предоперационной разметке;
6. Рис. 6 - Разрез в области цефалического края деэпидермизированного участка нижнего полюса;
7. Рис. 7 - Отсепаровка дермального лоскута;
8. Рис. 8 - Рассечение подкожно-жировой клетчатки до поверхностной фасции;
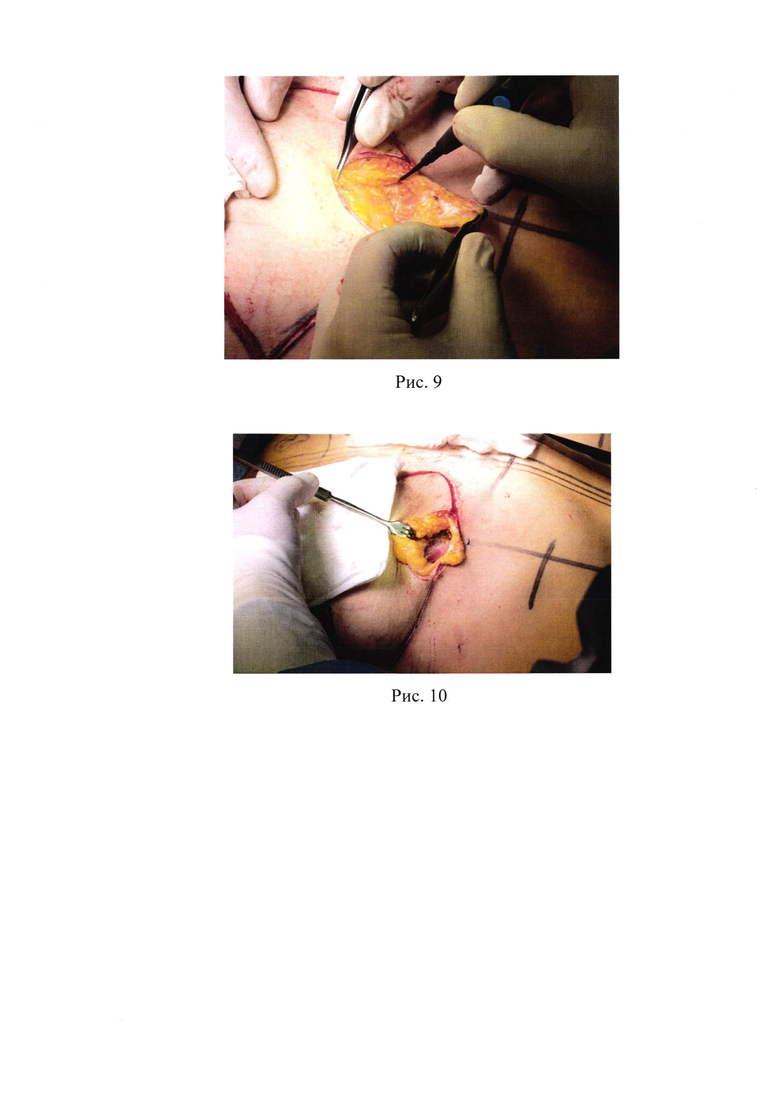
9. Рис. 9 - Рассечение поверхностной фасции;
10. Рис. 10 - Волокна большой грудной мышцы;
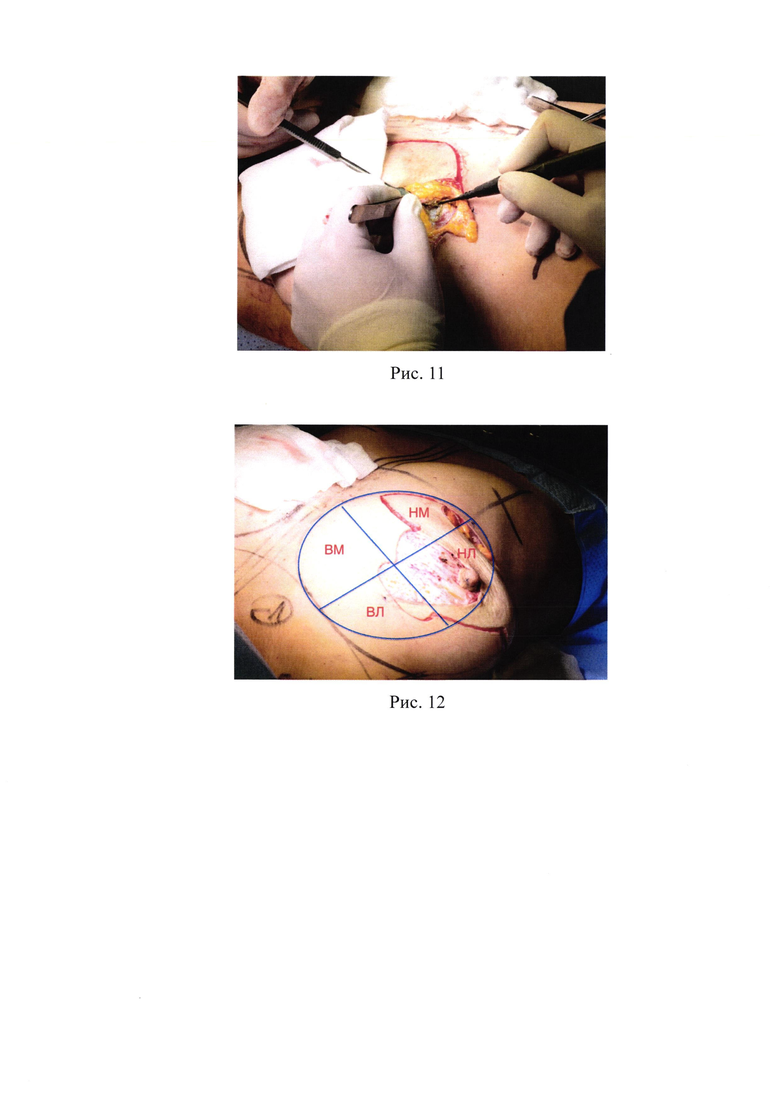
11. Рис. 11 - Рассечение большой грудной мышцы, доступ в ретропекторальное пространство;
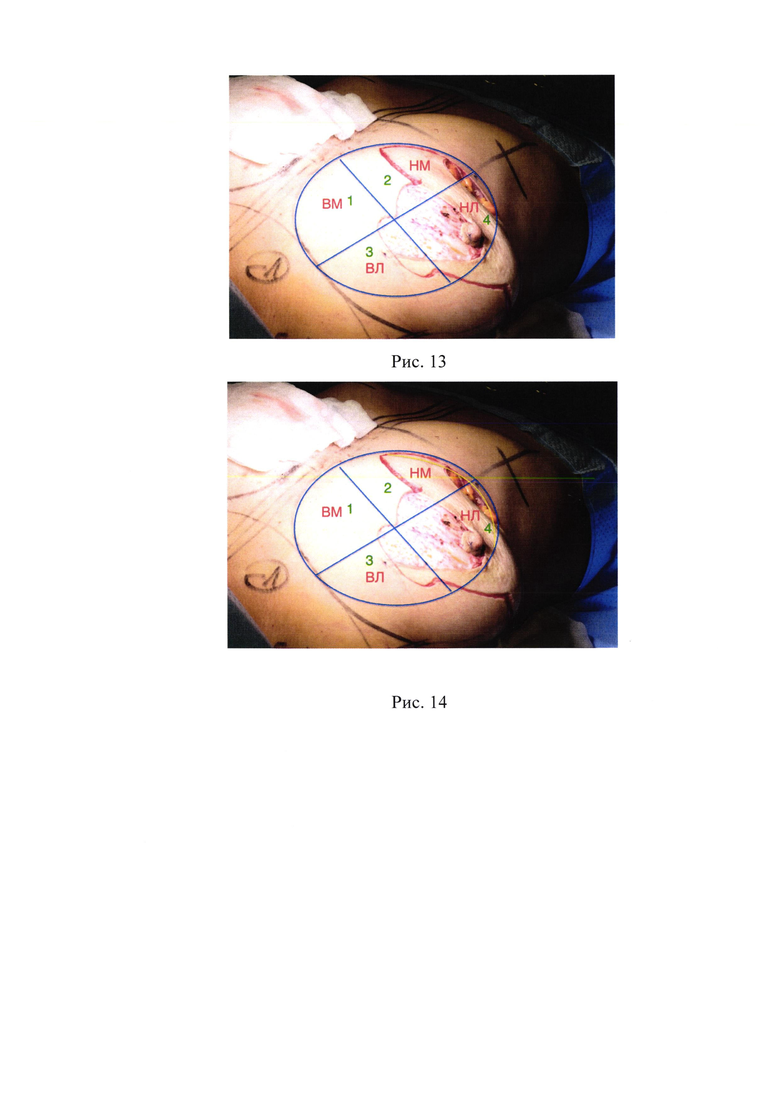
12. Рис. 12 - Границы ретропекторального кармана (разделен на 4 сектора);
13. Рис. 13 - Последовательность диссекции внутри ретропекторального кармана;
14. Рис. 14 - Границы рассечения большой грудной мышцы;
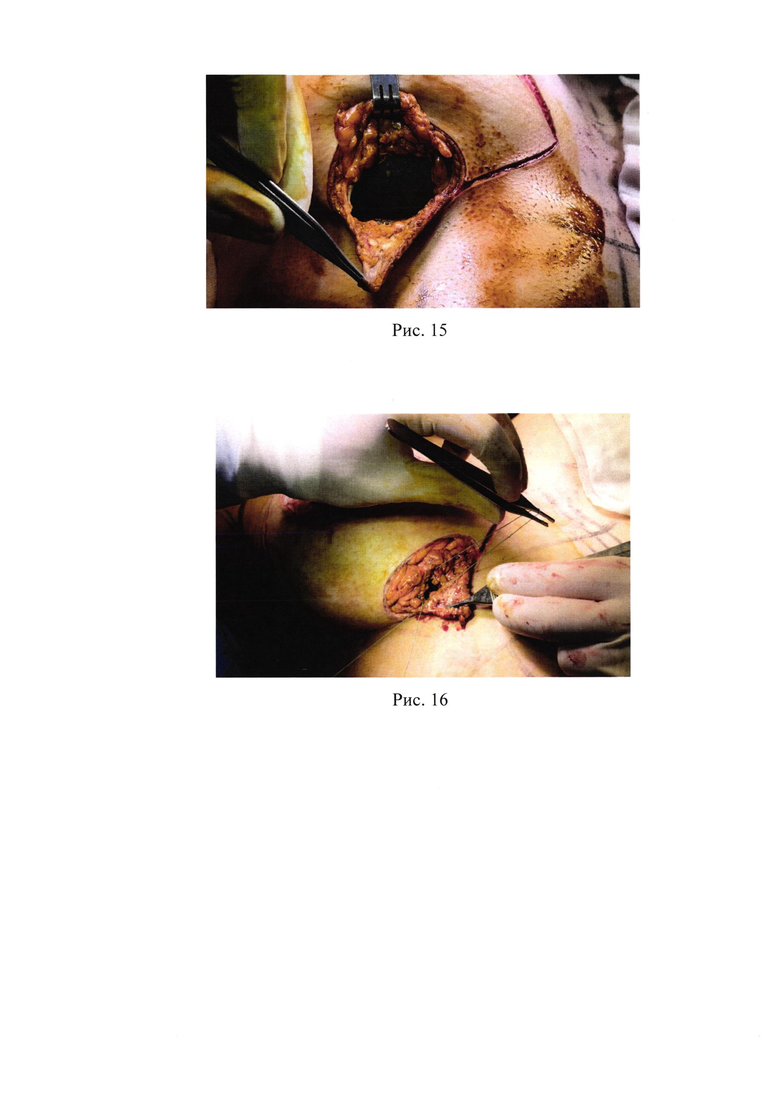
15. Рис. 15 - Имплантат установленный частично под большую грудную мышцу;
16. Рис. 16 - Наложение фиксирующего шва;
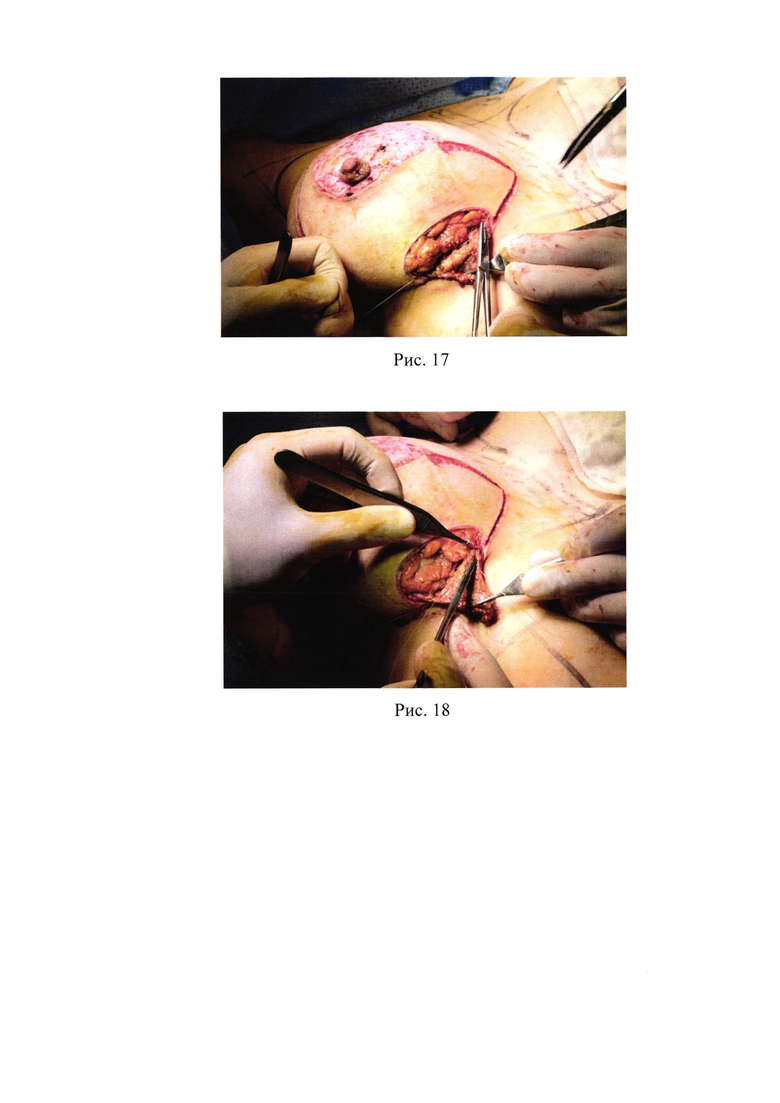
17. Рис. 17 - Оба листка поверхностной фасции фиксируются к глубокой пекторальной фасции узловыми швами;
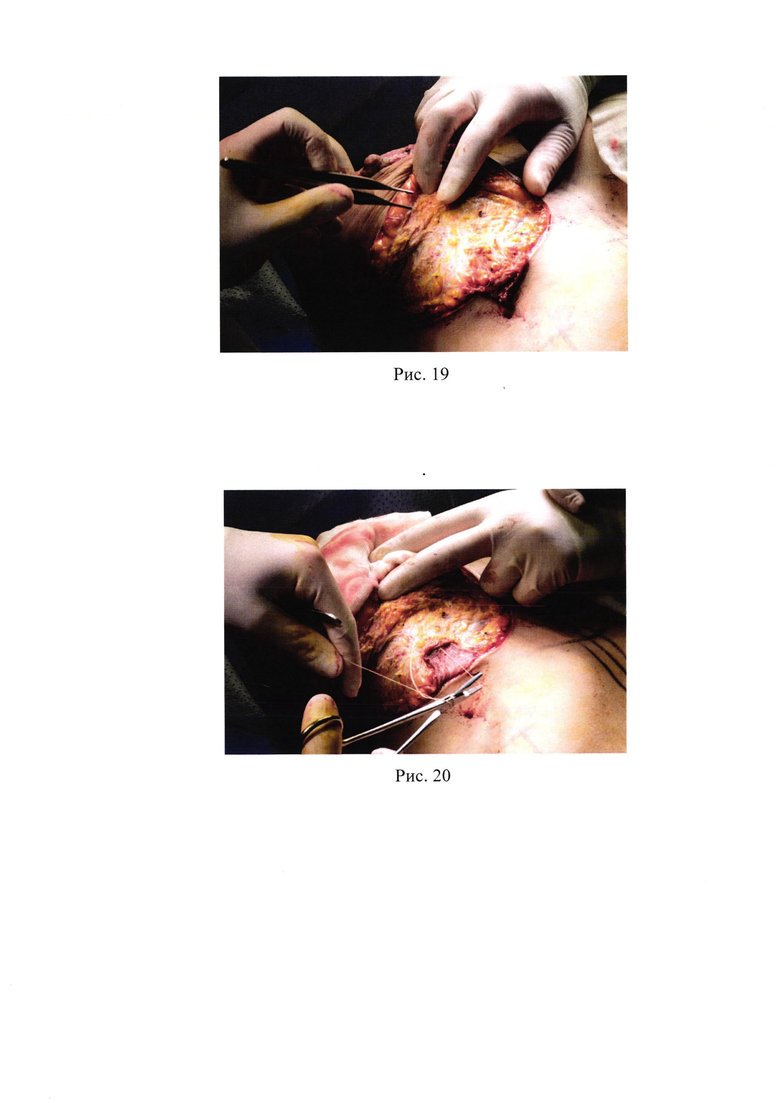
18. Рис. 18 - Дополнительный непрерывный шов Monocryl 3/0 с захватом подкожно-жировой клетчатки;
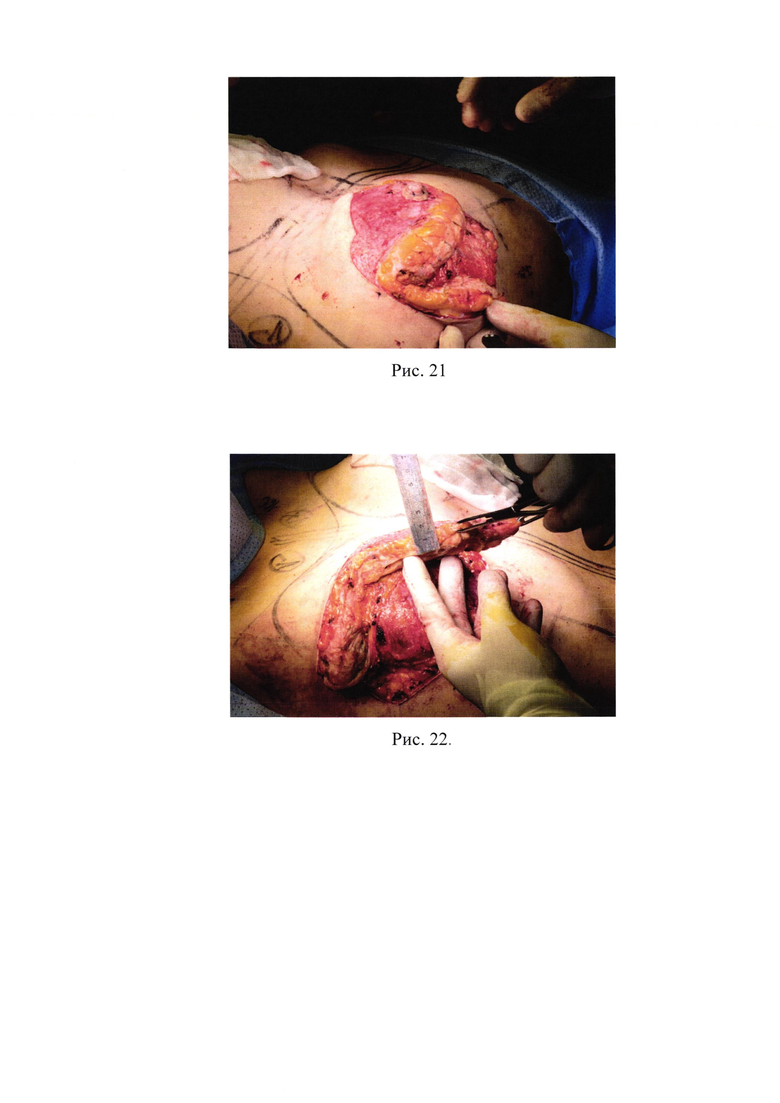
19. Рис. 19 - Резекция тканей молочной железы с сохранением поверхностной фасции;
20. Рис. 20 - Фиксация лоскута к соединительнотканным перемычкам жировой клетчатки железы;
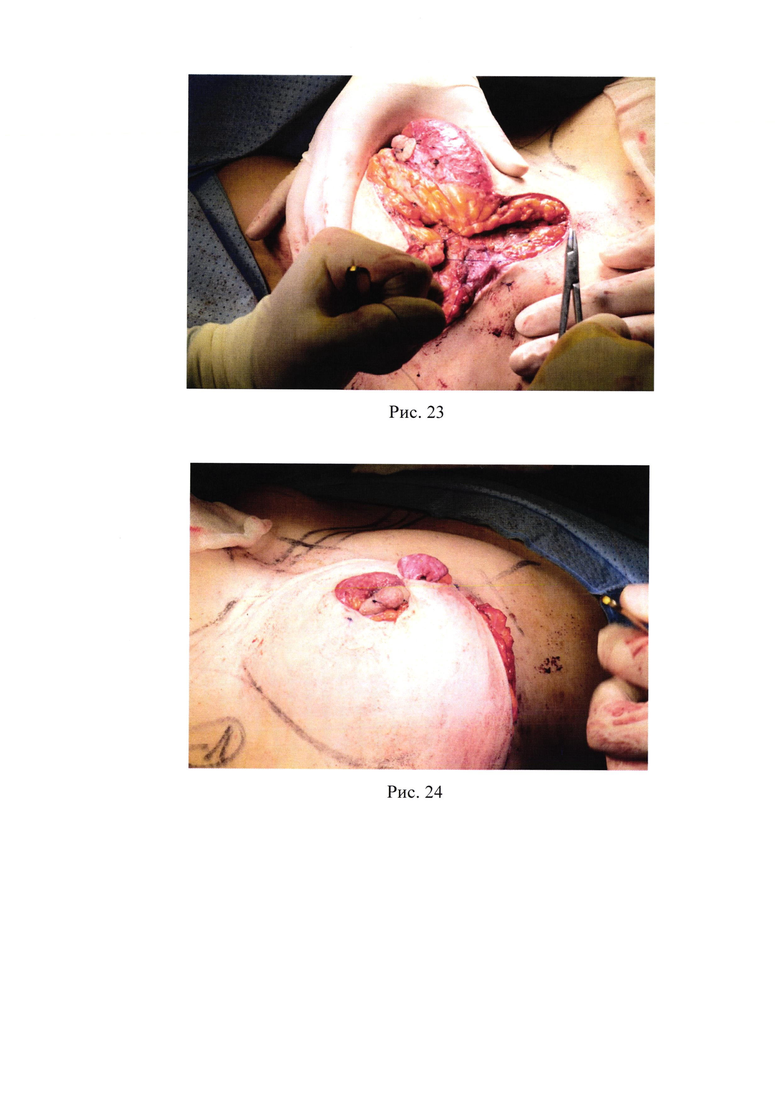
21. Рис. 21 - Модификация верхнемедиальной ножки и латеральной части молочной железы;
22. Рис. 22 - Истончение верхнемедиальной ножки не менее 2 см;
23. Рис. 23 - Сшивание тканей молочной железы;
24. Рис. 24 - Фиксация краев раны;
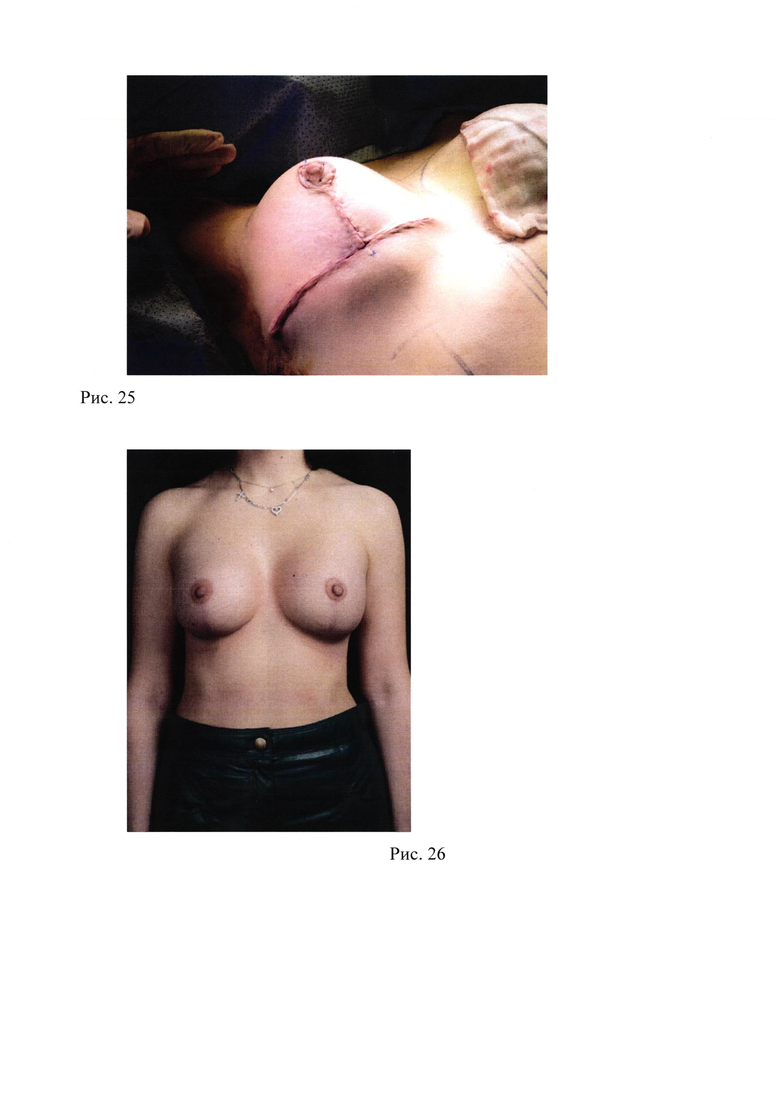
25. Рис. 25 - Результат на операционном столе после послойного ушивания;
26. Рис. 26 - Результат хирургического лечения через 6 месяцев.
Задача способа: выполнить Т-образную подтяжку с эндопротезированием при максимальном сохранении фасциальных систем молочных желез с сохранением большинства сосудистых и нервных пучков, обеспечить меньшее контурирование импланта и более естественные тактильные ощущения от груди и создать более стабильный и плотный карман, который уменьшает перспективу смещения импланта в раннем и позднем послеоперационном периоде, укрыть установленный эндопротез большим объемом окружающих тканей (4 слоя - поверхностная фасция, дермальный лоскут, ткани молочной железы, кожа), что, несомненно, будет профилактикой протрузии импланта.
Поставленную задачу осуществляют за счет того, что на деэпидермизированном участке снизу (как показано на рис. 3) в области его цефалического края, электроножом выполняется окаймляющий разрез дермы до подкожно-жировой клетчатки, субмаммарная складка фиксируется шовным материалом с захватом верхнего и нижнего листка поверхностной фасции к глубокой пекторальной фасции, дермальный лоскут мобилизуется и фиксируется к соединительнотканным перемычкам жировой клетчатки железы (как показано на рис. 20), производится фиксация ареолы к коже соответственно предоперационной разметке, затем выполняется послойно ушивание тканей молочной железы согласно разметке.
Способ осуществляют следующим образом: по заранее нанесенной разметке, соответствующей крою Вайза и дополнительно отмеченному участку в нижнем полюсе молочной железы (как показано на рис 3), при помощи скальпеля выполняются разрезы кожи, включая циркулярный разрез вокруг ареолы. Выполняется деэпидермизация лоскута на верхнемедиальной ножке и участка в области нижнего полюса молочной железы. На деэпидермизированном участке нижнего полюса молочной железы в области его цефалического края электроножом выполняется окаймляющий разрез дермы до подкожно-жировой клетчатки. Деэпидермизированный лоскут нижнего полюса молочной железы отсепаровывается, подкожно-жировая клетчатка рассекается до визуализации поверхностной фасции, затем до визуализации ретромаммарного пространства и волокон большой грудной мышцы. При помощи зубчатого пинцета и электроножа выполняется разрез перпендикулярно ходу волокон большой грудной мышцы для доступа в субпекторальное межмышечное пространство. Следующим этапом производится диссекция и формирование кармана с последующей установкой силиконового имплантата. Субмаммарная складка фиксируется шовным материалом с захватом верхнего и нижнего листка поверхностной фасции к глубокой пекторальной фасции. При помощи электроножа, выполняется резекция тканей молочной железы горизонтально, вертикально, с выкраиванием верхнемедиальной ножки. Поверхностная фасция при этом не разрушается. Дермальный лоскут мобилизуется и фиксируется к соединительнотканным перемычкам жировой клетчатки железы (как показано на рис. 20). При необходимости питающая ножка источается. Производится сшивание тканей молочной железы и каудального края деэпидермизированного лоскута нижнего полюса молочной железы по срединной линии молочной железы. Фиксация ареолы к коже соответственно предоперационной разметке. Затем выполняется послойно ушивание тканей молочной железы согласно разметке.
Технический результат достигается за счет способа аугментационной мастопексии с сохранением фасциальных структур, согласно которому выполняются разрезы кожи по заранее нанесенной разметке, соответствующей крою Вайза и дополнительно отмеченному участку в нижнем полюсе молочной железы (как показано на рис. 3), включая циркулярный разрез вокруг ареолы. Выполняется деэпидермизация лоскута на верхнемедиальной ножке и участка в области нижнего полюса молочной железы. На деэпидермизированном участке нижнего полюса молочной железы в области его цефалического края электроножом выполняется окаймляющий разрез дермы до подкожно-жировой клетчатки. Деэпидермизированный лоскут нижнего полюса молочной железы отсепаровывается, подкожно-жировая клетчатка рассекается до визуализации поверхностной фасции, затем до визуализации ретромаммарного пространства и волокон большой грудной мышцы. При помощи зубчатого пинцета и электроножа выполняется разрез перпендикулярно ходу волокон большой грудной мышцы для доступа в субпекторальное межмышечное пространство. Следующим этапом производится диссекция и формирование кармана с последующей установкой силиконового имплантата. Субмаммарная складка фиксируется шовным материалом с захватом верхнего и нижнего листка поверхностной фасции к глубокой пекторальной фасции. При помощи электроножа выполняется резекция тканей молочной железы горизонтально, вертикально, с выкраиванием верхнемедиальной ножки. Поверхностная фасция при этом не разрушается. Дермальный лоскут мобилизуется и фиксируется к соединительнотканным перемычкам жировой клетчатки железы (как показано на рис. 20). При необходимости питающая ножка источается. Производится сшивание тканей молочной железы и каудального края деэпидермизированного лоскута нижнего полюса молочной железы по срединной линии молочной железы. Фиксация ареолы к коже соответственно предоперационной разметке. Затем выполняется послойно ушивание тканей молочной железы согласно разметке.
Клинические исследования и практическое использование предложенного способа было проведено в условиях клиники «Форма», Москва и показало его высокую эффективность.
Клинический пример использования предлагаемого способа
Пациентка А., 40 лет, поступила в клинику с жалобами на опущение, неудовлетворительную форму молочных желез. Данные предоперационного осмотра, лабораторных показателей (общий анализ крови, общий анализ мочи, биохимия крови, ВИЧ, RW, HbsAg, Anti-HCV, группа крови, коагулограмма, бета-ХГЧ, Д-димер) и инструментальных исследований (рентгенография органов грудной клетки, УЗИ молочных желез) не выявили серьезных отклонений. На основании полученных данных поставлен диагноз: Постлактационная инволюция молочных желез.
Рекомендовано хирургическое лечение в объеме: Маммопластика уменьшающая, инвертированным «Т» доступом с использованием верхнемедиальной ножки, с применением эндопротезов, расположенных подмышечно. Предоперационная разметка (рис. 1). Пациентка полностью подготовлена к операции согласно стандартам оказания медицинской помощи. После введения пациентки в КЭТН и трехкратной обработки операционного поля раствором антисептика. Выполняется инфильтрация раствором Ропивакаина 7,5% с NaCl 0,9% большой грудной мышцы в местах ее медиального прикрепления в соотношении 1:1 по 10 мл раствора на каждую сторону.
Выполняется разметка точек дальнейшей сборки тканей молочных желез с помощью прошивания нитью Prolene 4/0 (рис. 2).
Следующим этапом при помощи ареолотома наносится разметка ареолы, определяется диаметр циркулярного разреза вокруг ареолы согласно запланированного объема резекции. В области нижнего полюса размечается участок шириной 4 см, длиной 3,5-4 (рис. 3).
Затем при помощи скальпеля выполняются разрезы кожи по предварительно нанесенной разметке, включая циркулярный разрез вокруг ареолы, вертикальный и горизонтальный компоненты разметки, соответственно разметке (рис. 4).
Выполняется деэпидермизация лоскута на верхней ножке и участка в области нижнего полюса молочной железы (рис. 5).
Следующим этапом, на деэпидермизированном участке нижнего полюса молочной железы в области его цефалического края электроножом выполняется окаймляющий разрез дермы до подкожно-жировой клетчатки (рис. 6). Деэпидермизированный лоскут отсепаровывается с помощью электроножа до уровня субмаммарной складки (собственной или желаемого уровня планируемого формирования) (рис. 7).
Подкожно-жировая клетчатка рассекается горизонтально до визуализации поверхностной фасции (рис. 8), далее так же горизонтально рассекается поверхностная фасция, разделяя ее на два листка - верхний и нижний (рис. 9). При дальнейшей визуализации ретромаммарного пространства определяются волокна большой грудной мышцы (рис. 10).
При помощи зубчатого пинцета и электроножа выполняется разрез перпендикулярно ходу волокон большой грудной мышцы для доступа в субпекторальное межмышечное пространство (рис. 11).
Будущий карман имплантата делится на 4 условных сектора (рис. 12): нижний медиальный, нижний латеральный, верхний латеральный, верхний медиальный.
Диссекция и формирование кармана выполняется электроножом на режиме коагуляции и резки в последовательности, соответствующей рис. 13.
Далее выполняется рассечение большой грудной мышцы по условному циферблату с 20 до 16 часов (рис. 14), что соответствует Dual Plane 1.
После тщательного гемостаза выполняется промывание кармана двукратно двумя типами разных групп антибиотиков, и далее - установка силиконового имплантата частично под большую грудную мышцу (рис. 15).
С помощью пинцета и иглодержателя, используя не рассасывающийся шовный материал ETHIBOND 2.0 на колющей игле, захватываются верхний и нижний листки поверхностной фасции (рис. 16). Далее используя стальной протектор во избежание повреждения импланта, оба листка поверхностной фасции фиксируются к глубокой пекторальной фасции узловыми швами (рис. 17). На закрытие доступа и фиксацию складки требуется 4-5 узловых швов.
После фиксации складки зона швов дополнительно над ними ушивается непрерывным швом Monocryl 3/0, захватывая подкожно-жировую клетчатку со стороны железы и дермального лоскута (рис. 18).
Следующим этапом, при помощи электроножа, выполняется резекция тканей молочной железы необходимого объема, которая заключается в иссечении горизонтального, вертикального (если необходимо) компонентов, не разрушая поверхностную фасцию (рис. 19).
После данных манипуляций лоскут фиксируется отдельными узловыми швами Vicryl 2/0 к соединительнотканным перемычкам жировой клетчатки железы (рис. 20).
Сохранный компонент молочной железы мобилизуется посредством деликатной диссекции над большой грудной мышцей. Электроножом производится деликатное формирование и истончение верхнемедиальной ножки не менее 2 см (рис. 21, рис. 22). Так же при необходимости можно выполнить резекцию тканей в области латеральной части.
Далее производится тщательная оценка гемостаза.
Производится сшивание тканей молочной железы и каудального края деэпидермизированного лоскута нижнего полюса молочной железы по срединной линии молочной железы нитью PDS 2/0 (рис. 23).
Ареола фиксируется к коже соответственно предоперационной разметке нитью Monocryl 3/0 с поворотом ножки на 90 градусов. Далее выполняется дермальный узловой шов в точке сборки молочной железы (вертикально-горизонтальный стык, вертикально-ареолярный стык) (рис. 24).
Затем выполняется послойно ушивание тканей молочной железы нитью Monocryl 2/0. Ткани ареолы перераспределяются ушиванием нитью Monocryl 3/0 соответственно разметке.
На горизонтальный и вертикальный компоненты шва накладываются сводящие субдермальные швы нитью Monocryl 2/0, 3/0. Кожа в области ареолы, вертикального и горизонтального компонента ушивается непрерывными интрадермальными швами нитью Monocryl 4/0 (рис. 25).
Наложена асептическая повязка. Компрессионное белье.
Послеоперационный период протекал гладко, пациентка была выписана на следующие сутки после операции в удовлетворительном состоянии. Пациентка осмотрена на 3, 6, 9 сутки, 14 дней, 1 месяц, 3 месяца, 6 месяцев (рис. 26). Осложнений в раннем и позднем послеоперационном периоде не выявлено. Достигнут стабильный эстетический результат.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ аугментационной мастопексии с сохранением фасциальных структур | 2024 |
|
RU2833203C1 |
| Способ предотвращения рецидива птоза молочных желез | 2019 |
|
RU2722741C1 |
| Способ аугментационной мастопексии | 2023 |
|
RU2806233C1 |
| Способ формирования ложа для грудных имплантатов при аугментационной маммопластике | 2024 |
|
RU2827019C1 |
| Способ профилактики рецидива птоза молочных желез | 2019 |
|
RU2727569C1 |
| СПОСОБ ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2020 |
|
RU2735501C1 |
| СПОСОБ ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ ПРИ ОРГАНОСОХРАНЯЮЩЕМ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ РАКА ПРИ ЛОКАЛИЗАЦИИ ОПУХОЛИ В НАРУЖНЫХ КВАДРАНТАХ | 2015 |
|
RU2623453C2 |
| Способ стабилизации имплантата при реконструктивно-пластической хирургии у больных раком молочной железы | 2023 |
|
RU2811656C1 |
| СПОСОБ МАММОПЕКСИИ | 2006 |
|
RU2313287C1 |
| Способ хирургического лечения нормотрофического птоза молочных желез 1 или 2 степени или железистого птоза молочных желез | 2023 |
|
RU2819736C1 |
Изобретение относится к медицине, а именно к пластической хирургии. По заранее нанесенной разметке, соответствующей крою Вайза и дополнительно отмеченному участку в нижнем полюсе молочной железы, как показано на рис. 3, выполняют разрезы кожи, включая циркулярный разрез вокруг ареолы, деэпидермизируют лоскут на верхне-медиальной ножке и участок в области нижнего полюса молочной железы. На деэпидермизированном участке нижнего полюса молочной железы в области его цефалического края выполняют окаймляющий разрез дермы до подкожно-жировой клетчатки. Деэпидермизированный лоскут нижнего полюса молочной железы отсепаровывают, подкожно-жировую клетчатку рассекают горизонтально до визуализации поверхностной фасции. Далее так же рассекают поверхностную фасцию, разделяя ее на два листка - верхний и нижний, выполняют разрез перпендикулярно ходу волокон большой грудной мышцы, формируя доступ в субпекторальное межмышечное пространство. Выполняют рассечение большой грудной мышцы по условному циферблату с 20 до 16 часов. Устанавливают силиконовый имплант, накладывают шов, захватывая верхний и нижний листки поверхностной фасции, оба листка поверхностной фасции фиксируют к глубокой пекторальной фасции узловыми швами. После фиксации складки зону швов дополнительно над ними ушивают непрерывным швом, захватывая подкожно-жировую клетчатку со стороны железы и дермального лоскута нижнего полюса молочной железы. Затем выполняют резекцию тканей молочной железы горизонтально и вертикально, не разрушая поверхностную фасцию. После чего дермальный участок нижнего полюса молочной железы фиксируют к соединительнотканным перемычкам жировой клетчатки железы, как показано на рис. 20. Сшивают ткани молочной железы и каудальный край деэпидермизированного участка нижнего полюса молочной железы по срединной линии молочной железы, ареолу фиксируют соответственно предоперационной разметке, затем выполняют послойно ушивание тканей молочной железы согласно разметке. Способ позволяет Т-образную подтяжку с эндопротезированием при максимальном сохранении фасциальных систем молочных желез с сохранением большинства сосудистых и нервных пучков, обеспечивает меньшее контурирование импланта и более естественные тактильные ощущения от груди и позволяет создавать более стабильный и плотный карман, который уменьшает перспективу смещения импланта в раннем и позднем послеоперационном периоде, предотвращает протрузию импланта. 26 ил., 1 пр.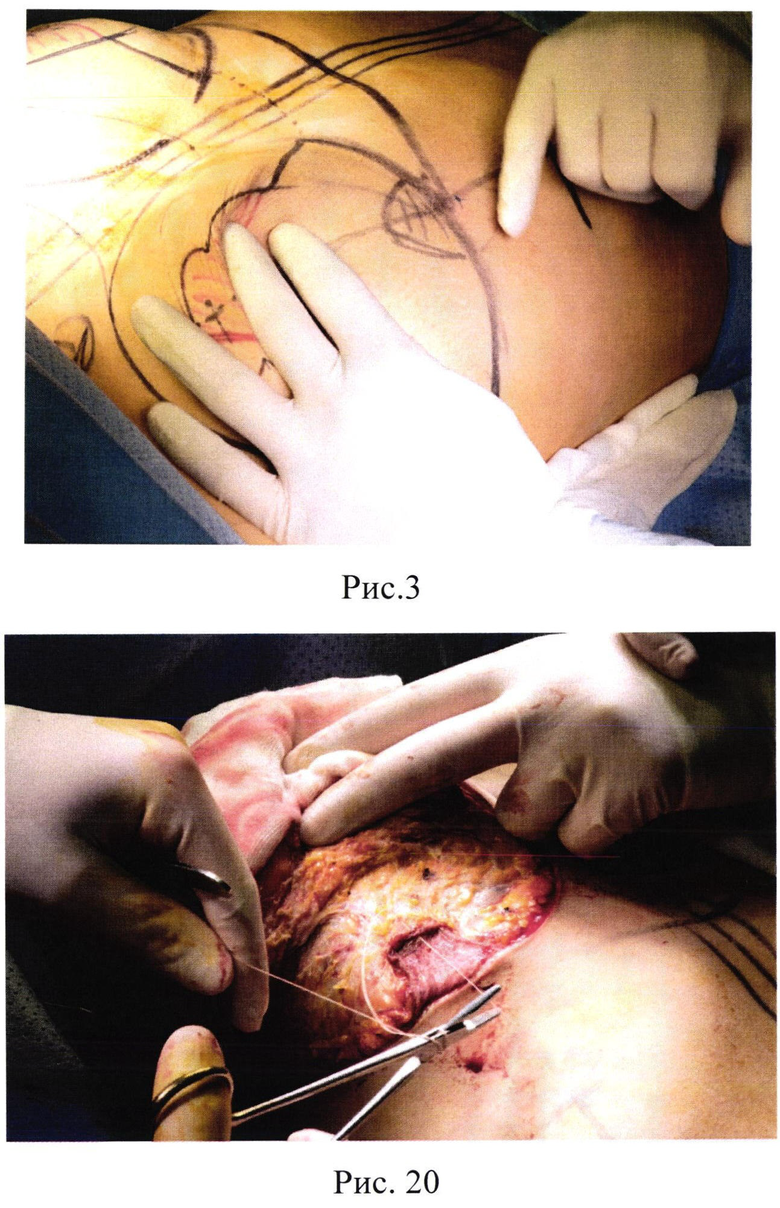
Способ профилактики птоза молочных желез с фиксацией субмаммарной складки, характеризующийся тем, что по заранее нанесенной разметке, соответствующей крою Вайза и дополнительно отмеченному участку в нижнем полюсе молочной железы, как показано на рис. 3, выполняют разрезы кожи, включая циркулярный разрез вокруг ареолы, деэпидермизируют лоскут на верхне-медиальной ножке и участок в области нижнего полюса молочной железы, на деэпидермизированном участке нижнего полюса молочной железы в области его цефалического края выполняют окаймляющий разрез дермы до подкожно-жировой клетчатки, деэпидермизированный лоскут нижнего полюса молочной железы отсепаровывают, подкожно-жировую клетчатку рассекают горизонтально до визуализации поверхностной фасции, далее так же рассекают поверхностную фасцию, разделяя ее на два листка - верхний и нижний, выполняют разрез перпендикулярно ходу волокон большой грудной мышцы, формируя доступ в субпекторальное межмышечное пространство, выполняют рассечение большой грудной мышцы по условному циферблату с 20 до 16 часов, устанавливают силиконовый имплант, накладывают шов, захватывая верхний и нижний листки поверхностной фасции, оба листка поверхностной фасции фиксируют к глубокой пекторальной фасции узловыми швами, после фиксации складки зону швов дополнительно над ними ушивают непрерывным швом, захватывая подкожно-жировую клетчатку со стороны железы и дермального лоскута нижнего полюса молочной железы, затем выполняют резекцию тканей молочной железы горизонтально и вертикально, не разрушая поверхностную фасцию, после чего дермальный участок нижнего полюса молочной железы фиксируют к соединительнотканным перемычкам жировой клетчатки железы, как показано на рис. 20, сшивают ткани молочной железы и каудальный край деэпидермизированного участка нижнего полюса молочной железы по срединной линии молочной железы, ареолу фиксируют соответственно предоперационной разметке, затем выполняют послойно ушивание тканей молочной железы согласно разметке.
| Способ удаления множественных доброкачественных новообразований молочной железы через единый доступ с последующей коррекцией птоза полусферическим гландулярным лоскутом | 2023 |
|
RU2815765C1 |
| Способ циркумвертикальной drops-мастопексии на верхней питающей ножке | 2021 |
|
RU2780528C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ ПТОЗА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2022 |
|
RU2780368C1 |
| СОБОЛЕВСКИЙ В.А | |||
| и др | |||
| Аутодермизированный лоскут для полного покрытия имплантатов при реконструкции груди | |||
| Пластическая хирургия и эстетическая медицина | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| ROY DE VITA, MARCELLO POZZI, GIOVANNI ZOCCALI et al | |||
| Skin-reducing mastectomy and immediate | |||
Авторы
Даты
2025-01-14—Публикация
2024-04-26—Подача