Изобретение относится к медицине, в том числе к гастроэнтерологии и трансплантации, и может быть использовано для лечения больных терминальной стадией диффузных заболеваний печени.
Цирроз печени находится на 11 месте по уровню смертности в мире среди всех известных заболеваний, ежегодно в мире фиксируется более 1000000 летальных исходов в исходе цирроза печени (1). Единственным радикальным методом лечения больных терминальной стадией цирроза является трансплантация печени, однако дефицит донорских органов приводит к длительному нахождению больных в «листе ожидания», что ассоциируется с высокой летальностью в период ожидания операции (2). Основными причинами летальных исходов в период ожидания трансплантации печени являются прогрессирование гепатоцеллюлярной недостаточности и осложнения портальной гипертензии, причем в большинстве случаев данные осложнения у больных циррозом печени встречаются совместно (3).
Наиболее эффективным методом хирургической коррекции осложнений портальной гипертензии является трансъюгулярное внутрипеченочное портосистемное шунтирование, которое обеспечивает наилучшие показатели в снижении рецидивов кровотечений из варикозно-расширенных вен пищевода и/или желудка и асцитического синдрома (4). В то же время шунтирование крови после выполнения трансъюгулярного внутрипеченочного портосистемного шунтирования у ряда больных усугубляет тяжесть печеночной энцефалопатии, что может вносить значительные изменения в тактику лечения данных больных (5).
Эффективным методом коррекции гепатоцеллюлярной недостаточности является внутрипортальное введение мононуклеарных стволовых клеток (МСК). Данные клетки обладают способностью к трансдифференцировке и могут приобретать морфологию и фенотип гепатоцитоподобных клеток (6). Кроме того, эти клетки способны к миграции в область повреждения печеночной ткани в ответ на выделяемый ею фактор стромальных клеток (7).
Оптимальный способ введения мононуклеарных стволовых клеток в настоящее время не определен. В литературе имеются статьи о положительном эффекте как интрапортального введения МСК (8), а также интраартериального (9).
В научной литературе имеются публикации о совместном использовании трансъюгулярного внутрипеченочного портосистемного шунтирования и введения мононуклеарных стволовых клеток (8, 9), результатами опубликованных исследований явилось улучшение как синтетической функции печени, так и коррекция осложнений портальной гипертензии, что улучшило результаты лечения больных в исследуемых группах, что подтверждает целесообразность, безопасность и эффективность применения двух миниинвазивных технологий коррекции осложнений цирроза печени.
В тоже время у ряда пациентов с циррозом печени имеются ограничения для интрапортального введения МСК в связи с тем, что при наличии значительного количества свободной жидкости в брюшной полости (асцита) чрескожная пункция ветвей воротной вены ассоциируется с крайне высоким риском внутрибрюшного кровотечения, что в большинстве случаев является противопоказанием к интрапортальному введению МСК, в таких случаях необходимо рассматривать интраартериальное их введение.
Интраартериальное введение МСК, как было описано выше, также эффективно в купировании печеночной недостаточности у больных циррозом печени и может совместно применяться с процедурой трансъюгулярного внутрипеченочного портосистемного шунтирования у больных с печеночной недостаточностью и осложнениями портальной гипертензии - асцит, варикозное расширение вен пищевода и/или желудка. Однако интраартериальное введение МСК требует дополнительного расходного материала для пункции периферической артерии и катетеризации печеночной артерии, а кроме того, ассоциируется с высоким риском кровотечений, гематом, образования ложных аневризм в месте пункции, диссекции интимы печеночной артерии, так как больные циррозом печени имеют значительные отклонения со стороны свертывающей системы крови - дефицит факторов свертывания, как проявления сниженной белково-синтетической функции печени, так и тяжелую тромбоцитопению - как проявление синдрома гиперспленизма. Данные риски можно сократить применением заместительной трансфузионной терапии тромбомассой, лекарственной терапией стимуляторами тромбопоэза, а также применением специальных устройств для ушивания дефектов артерий после их пункции. Однако применение вышеперечисленных методик пролонгирует время проведения трансъюгулярного интрапеченочного портосистемного шунтирования (TIPS) и МСК, а также значимо увеличивает стоимость лечения данной категории больных, в то же время полностью не исключает риски геморрагических осложнений.
Таким образом, до настоящего времени не определен оптимальный хирургический доступ для применения комплексного миниинвазивного лечения осложнений цирроза печени путем выполнения TIPS и введения МСК в течение одной хирургической процедуры.
Комплексное применение двух миниинвазивных методик коррекции основных осложнений цирроза печени через один хирургический доступ позволит снизить риск ранних послеоперационных осложнений, улучшить качество жизни данных больных и снизить летальность в «листе ожидания» на трансплантацию трупной печени, что позволит улучшить отдаленные результаты лечения больных терминальной стадией диффузных заболеваний печени. Отсутствие второго хирургического доступа (для введения МСК) сокращает риск ранних и поздних послеоперационных осложнений у больных, кому проводится комплексное лечение осложнений цирроза печени (TIPS и введение МСК) - гематомы печени, гемобилия, внутрибрюшное кровотечение (при выполнении пункции ветви воротной вены), гематомы в месте пункции, ложные аневризмы (при выполнении пункции периферических артерий). Кроме того, нередко, развитие послеоперационных осложнений после миниинвазивных вмешательств может вызвать декомпенсацию цирроза печени, что может привести к летальному исходу.
Сущность изобретения пояснена графическими материалами.
Фиг. 1 - Интраоперационное фото. Подготовка суспензии мононуклеарных стволовых клеток к интрапортальному введению.
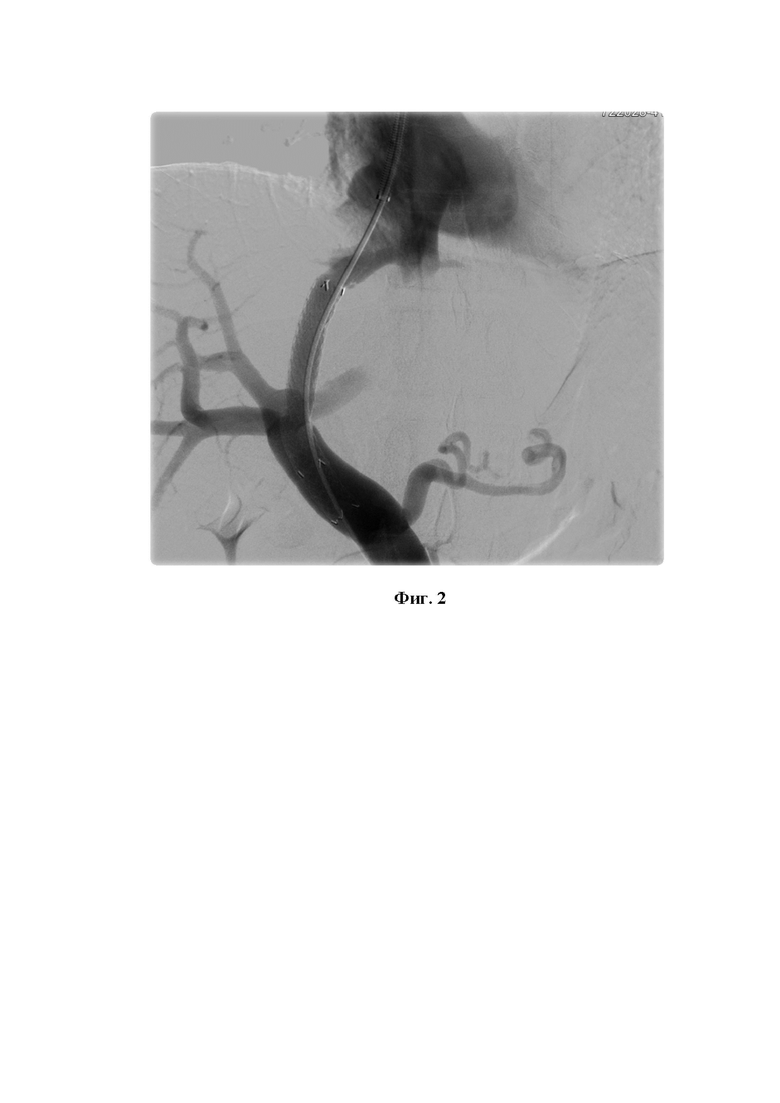
Фиг. 2 - Контрольная портография после установки внутрипеченочного шунта.
Указанная проблема решается использованием разработанного комплексного миниинвазивного лечения осложнений цирроза печени путем выполнения TIPS и введения МСК в течение одной хирургической процедуры. Проводится аферез мононуклеарных клеток аутологического костного мозга из периферической крови пациента с последующей шоковой заморозкой культуры клеток. Непосредственно перед операцией МСК размораживаются и подаются в операционную. После пункции правой ветви воротной вены через правую печеночную вену выполняется проведение катетера и определяется оптимальная скорость введения мононуклеарных стволовых клеток, далее проводится интрапортальная инфузия мононуклеарных стволовых клеток с оптимальной скоростью, после чего выполняется пластика канала в паренхиме печени баллонным катетером с дальнейшим позиционированием и имплантацией частично покрытого стента с перекрытием паренхимы покрытой частью стента, непокрытая часть стента позиционируется в правой ветви воротной вены, проводится постдилатация стента баллонным катетером с дальнейшей контрольной ангиографией с определением расправления стента и исключения зон экстравазации контрастного препарата.
Способ осуществляется следующим образом.
Введение колониестимулируюшего фактора в дозе 10 мкг/кг в течение 4-6 суток с последующим исследованием периферической крови и оценкой концентрации CD34+ клеток методом цитометрического и иммунофлоуметрического анализа. При определении более 15 млн/мл возможен аферез клеток.
Аферез CD 34+ клеток из периферической крови с использованием гравитационого сепаратора SPECTRA OPTIA с последующей шоковой заморозкой. В момент начала подачи пациента в операционную клетки размораживают и транспортируют в операционную.
В условиях рентгеноперационной под местной анестезией ранее установленный центральный яремный катетер справа по проводнику заменяется на интродьюсер 8 F. Катетер типа TIPS размером 5 F по проводнику заводится в ствол правой печеночной вены. Производится смена катетера и интродьюсера на систему RUPS 100. Пунктируется правая ветвь воротной вены. Определение градиента давления. Гидрофильный проводник и катетер заводятся в ствол воротной, селезеночной вены, производится смена катетера на Pigtail 5F. Выполняются серии снимков со скоростью 1,5 мл/сек, 1,0, 0,5 мл/сек. Определяется оптимальная скорость введение МСК. Введение МСК с оптимальной скоростью введения (Фиг. 1).
Выполняется смена проводника на Amplatz Super Stiff. Выполняется баллонная пластика канала в паренхиме печени баллонным катетером 8 × 6,0 - 80 см. Затем выполняется позиционирование и имплантация стента HANAROSTENT Hepatico-Biliary (NC) 10-080-060 с перекрытием паренхимы покрытой частью стента, непокрытая часть стента позиционируется в правой ветви воротной вены. Проводится постдилатация стента баллонным катетером 10 × 6,0 - 80 см. Выполняется контрольная ангиография для определения расправления стента и исключения зон экстравазации контрастного препарата (Фиг. 2).
Измерение градиента давления. Катетер и интродьюсер правой яремной вены удаляются. Выполняется гемостаз мануальной компрессией. На место пункции правой яремной вены накладывается асептическая повязка.
Послеоперационный период
Пациенту на 3-6 часов рекомендуется постельный режим. На следующие сутки выполняется контрольное ультразвуковое исследование для исключения гематом в паренхиме печени и околопеченочном пространстве, тромбоза в системе воротной вены. Определяется содержание гемоглобина и эритроцитов в периферической крови. Выписка из стационара проводится после купирования болевого синдрома, нормализации лабораторных показателей. Динамическое наблюдение проводится на 2, 6, 9, 12, 18 месяц. При динамическом контроле выполняется лабораторная диагностика, УЗИ и КТ органов брюшной полости с внутривенным контрастированием, эзофагогастроскопия, оценка степени энцефалопатии по West-Haven.
Сущность предлагаемого способа пояснена примерами его осуществления, которые не ограничивают объем правовой защиты.
Пример 1
Пациент М., 51 года, госпитализирован с жалобами на иктеричность кожи и склер, увеличение размеров живота, слабость, сонливость. Цирроз печени в исходе хронического вирусного гепатита B диагностирован 10 лет назад, последние 2 года получает противовирусную терапию с положительным эффектом, на момент госпитализации при ПЦР вирус не определяется. За последние 10 лет было 3 эпизода кровотечения из варикозно-расширенных вен пищевода и желудка. После обследования у больной диагностирован цирроз печени класс С по Child-Pugh-Turcotte, MELD-Na 22 балла. При контрольной эзофагогастроскопии признаки рецидива варикозного расширения вен пищевода и желудка 2 степени. По данным ультразвукового исследования и компьютерной томографии с внутривенным контрастированием органов брюшной полости диагностировано расширение ствола воротной вены до 22 мм, селезеночной вены до 12 мм, гиперспленизм, свободная жидкость в брюшной полости более 10 литров.
Учитывая явления печеночной недостаточности и осложнений портальной гипертензии в виде рецидивирующего варикоза вен пищевода и желудка и асцитического синдрома, консилиумом принято решение о проведении комплексного лечения осложнений цирроза печени.
На первом этапе выполнена стимуляция косного мозга путем введения гранулоцитарно-макрофагального колониесттимулирующего фактора в дозе 900 мкг в сутки в течение 4 дней. Побочных эффектов не зафиксировано. При контрольном обследовании в периферической крови отмечалось увеличение количества лейкоцитов до 27,1 × 109/л, при проточной цитофлуометрии выявлена достаточная концентрация CD34+, после чего выполнена мобилизация мононуклеарных клеток. Далее выполнен качественный анализ МСК и популяции CD 34+ с оценкой их жизнеспособности и последующей шоковой заморозкой.
Учитывая выраженный асцитический синдром, проведение пункции ветви воротной вены под УЗ-контролем для интрапортального введения МСК было противопоказано, в связи с чем принято решение об интраартериальном введении МСК через лучевую артерию. Для снижения риска геморрагических осложнений, учитывая низкий уровень тромбоцитов крови - 21 × 109 в день операции выполнена трансфузия 2 доз тромбоконцентрата, а также, учитывая низкие показатели МНО - 2,56, - трансфузия 2 доз свежезамороженной плазмы.
Через 4 дня после получения МСК в рентгеноперационной выполнена пункция левой лучевой артерии, проведен проводник в общую печеночную артерию, выполнено интраартериальное введение МСК со скоростью 1 мл/сек. Катетер удален, на место пункции наложена давящая повязка. Далее через яремный доступ выполнена пункция правой ветви воротной вены через правую печеночную вену. Выполнена баллонная пластика канала в паренхиме печени баллонным катетером 8 × 6,0 - 80 см, установлен стент HANAROSTENT Hepatico-Biliary (NC) 10-080-060 с перекрытием паренхимы покрытой частью стента. Выполнена постдилатация стента баллонным катетером 10 × 6,0 - 80 см. Выполнена контрольная ангиография. Стент расправлен, экстравазации нет.
Через 24 часа после процедуры давящая повязка с лучевой артерии снята, проводилось динамическое наблюдение за пациентом. Вечером этого дня, при осмотре, у больного сформировалась пульсирующая гематома в месте пункции лучевой артерии, осмотрен сосудистым хирургом, показано экстренное оперативное вмешательство в объеме ревизии гематомы, ушивания дефекта лучевой артерии, что и было выполнено. Учитывая отрицательную динамику содержания гемоглобина, тромбоцитов, МНО крови, больному проводилась массивная трансфузионная терапия эритроцитарной массой, свежезамороженной плазмой, тромбоконцентратом. На фоне осложнений у больного диагностирована декомпенсация цирроза печени в виде нарастания уровня общего билирубина, снижения уровня общего белка и альбумина крови, нарастания печеночной энцефалопатии, что потребовало перевода больного в отделение реанимации, применения экстракорпоральных методов детоксикации, инфузии альбумина крови. На фоне проводимой терапии медленная стабилизация состояния. Койко-день в отделении реанимации составил 10 дней, послеоперационный койко-день составил 32 дня. При выписке, учитывая выраженную астенизацию пациента, в «лист ожидания» не поставлен, учитывая непереносимость оперативного вмешательства, назначена консервативная терапия.
Через 3 месяца при плановом обследовании: MELD - 19 баллов, Child-Pugh-Turcotte, класс В (9 баллов), при УЗИ органов брюшной полости свободной жидкости не более 5 литров, при ЭГДС - варикозное расширение вен пищевода 1 степени, варикозно-расширенных вен в желудке нет. Учитывая положительную динамику, поставлен в «лист ожидания» на трансплантацию трупной печени. Через 15 месяцев после комплексного лечения пациент перенес ортотопическую трансплантацию печени. Неосложненное течение послеоперационного периода.
Таким образом, развившиеся осложнения после пункции лучевой артерии привели к декомпенсации цирроза печени, что явилось угрожающим для жизни пациента осложнением, которое удалось купировать только благодаря применению современных методов детоксикации и массивной трансфузионной терапии. Последствия послеоперационного осложнения не позволили поставить пациента в «лист ожидания» сразу после выписки из стационара, тем самым отложили операцию как минимум на 3 месяца.
Пример 2
Пациентка С., 46 лет, госпитализирована с жалобами на иктеричность кожи и склер, увеличение размеров живота, слабость, сонливость. Цирроз печени в исходе хронического вирусного гепатита С диагностирован 5 лет назад, получала противовирусную терапию с положительным эффектом, на момент госпитализации при ПЦР вирус не определяется. Кроме того, в анамнезе 2 эпизода кровотечений из варикозно-расширенных вен пищевода, по поводу чего выполнялось эндоскопическое лигирование вен. У больной диагностирован цирроз печени класс С по Child-Pugh-Turcotte, MELD-Na 18 баллов. При контрольной эзофагогастроскопии признаки рецидива варикозного расширения вен пищевода и желудка 2-3 степени. По данным ультразвукового исследования и компьютерной томографии с внутривенным контрастированием органов брюшной полости диагностировано расширение ствола воротной вены до 19 мм, селезеночной вены до 10 мм, гиперспленизм, свободная жидкость в брюшной полости более 10 литров.
Учитывая явления печеночной недостаточности и осложнений портальной гипертензии в виде рецидивирующего варикоза вен пищевода и желудка и асцитического синдрома, консилиумом принято решение о проведении комплексного лечения осложнений цирроза печени из одного хирургического доступа.
На первом этапе выполнена стимуляция косного мозга путем введение гранулоцитарно-макрофагального колониесттимулирующего фактора в дозе 900 мкг в сутки в течение 4 дней. Побочных эффектов не зафиксировано. При контрольном обследовании в периферической крови отмечалось увеличение количества лейкоцитов до 27,1 × 109/л, при проточной цитофлуометрии выявлена достаточная концентрация CD34+, после чего выполнена мобилизация мононуклеарных клеток. Далее выполнен качественный анализ МСК и популяции CD 34+ с оценкой их жизнеспособности и последующей шоковой заморозкой.
Через 4 дня в рентгеноперационной через яремный доступ выполнена пункция правой ветви воротной вены через правую печеночную вену. Определена оптимальная скорость введения МСК. Выполнено интрапортальное введение культуры мононуклеарных стволовых клеток со скоростью 1 мл/сек. Далее выполнена баллонная пластика канала в паренхиме печени баллонным катетером 8 × 6,0 - 80 см, установлен стент HANAROSTENT Hepatico-Biliary (NC) 10-080-060 с перекрытием паренхимы покрытой частью стента. Выполнена постдилатация стента баллонным катетером 10 × 6,0 - 80 см. Выполнена контрольная ангиография. Стент расправлен, экстравазации нет. Неосложненное течение послеоперационного периода. Пациентка выписана из стационара на 5 послеоперационные сутки. После выписки из стационара больной был рекомендован прием спиронолактона 150 мг/сутки, лактулозы, L-орнитин-L-аспартата.
Через 12 недель при плановом обследовании: MELD - 15 баллов, Child-Pugh-Turcotte, класс В (9 баллов), при УЗИ органов брюшной полости свободной жидкости не более 3 литров, при ЭГДС - варикозное расширение вен пищевода 1 степени, варикозно-расширенных вен в желудке нет. Через 9 месяцев после комплексного лечения пациентка перенесла ортотопическую трансплантацию печени.
Успешное применение комплексного подхода к коррекции осложнений цирроза печени с использованием TIPS и введения МСК через один хирургический доступ позволило избежать ранних послеоперационных осложнений, профилактировать декомпенсацию цирроза печени и дожить до операции по трансплантации печени без развития жизнеугрожающих осложнений, что значительно улучшило результаты отдаленной выживаемости больной.
Таким образом, разработанный способ комплексного лечения осложнений цирроза печени через один хирургический доступ позволяет нормализовать венозный градиент между системой воротной и печеночных вен, а также улучшить белково-синтетическую функцию печени с минимальным риском развития послеоперационных осложнений, декомпенсации цирроза печени и летального исхода, что позволяет улучшить результаты лечения данной категории больных.
Список источников информации, использованных при составлении описания
1. Asrani SK, Devarbhavi H, Eaton J, Kamath PS. Burden of liver diseases in the world. J Hepatol. 2019 Jan;70(1):151-171. doi: 10.1016/j.jhep.2018.09.014. Epub 2018 Sep 26. PMID: 30266282.
2. Готье С.В., Корнилов М.Н., Милосердов И.А., Минина М.Г., Круглов Д.Н., Зубенко С.И. Трансплантация печени от доноров старше 60 лет. Вестник трансплантологии и искусственных органов. 2018;20(1):6-12. https://doi.org/10.15825/1995-1191-2018-1-6-12
3. Шабунин А.В., Бедин В.В., Дроздов П.А., Левина О.Н., Цуркан В.А., Журавель О.С. Обоснование необходимости симультанного применения трансъюгулярного внутрипеченочного портосистемного шунтирования и частичной эмболизации селезенки у больных портальной гипертензией на фоне цирроза печени. Анналы хирургической гепатологии. 2022;27(2):13-19. https://doi.org/10.16931/1995-5464.2022-2-13-19
4. Hosokawa I, Adam R, Allard MA, Pittau G, Vibert E, Cherqui D, Sa Cunha A, Bismuth H, Miyazaki M, Castaing D. Outcomes of surgical shunts and transjugular intrahepatic portasystemic stent shunts for complicated portal hypertension. Br J Surg. 2017 Mar;104(4):443-451. doi: 10.1002/bjs.10431. Epub 2017 Jan 12. PMID: 28079252.
5. Rajesh S, George T, Philips CA, Ahamed R, Kumbar S, Mohan N, Mohanan M, Augustine P. Transjugular intrahepatic portosystemic shunt in cirrhosis: An exhaustive critical update. World J Gastroenterol. 2020 Oct 7;26(37):5561-5596. doi: 10.3748/wjg.v26.i37.5561. PMID: 33088154; PMCID: PMC7545393.
6. Wang HS, Hung SC, Peng ST, Huang CC, Wei HM, Guo YJ, Fu YS, Lai MC, Chen CC. Mesenchymal stem cells in the Wharton's jelly of the human umbilical cord. Stem Cells. 2004;22(7):1330-7. doi: 10.1634/stemcells.2004-0013. PMID: 15579650.
7. Шералиев А.Р., Поликарпов А.А., Тилеубергенов И.И., Моисеенко А.В., Гранов Д.А. Случай внутрипортального введения мононуклеарных клеток аутологичного костного мозга и трансплантации печени у пациентки с циррозом. Вестник трансплантологии и искусственных органов. 2021;23(2):88-94. https://doi.org/10.15825/1995-1191-2021-2-88-94
8. Моисеенко А.В., Поликарпов А.А., Гранов Д.А., Таразов П.Г., Шаповал С.В., Шералиев А.Р., Караханова А.Г. Возможности интервенционной радиологии до и послеортотопической трансплантации печени. Вестник трансплантологии и искусственных органов. 2018;20(3):75-79. https://doi.org/10.15825/1995-1191-2018-3-75-79
9. Huang M, Feng Z, Ji D, Cao Y, Shi X, Chen P, Wang P, Tang M, Liu K. Use of a transjugular intrahepatic portosystemic shunt combined with autologous bone marrow cell infusion in patients with decompensated liver cirrhosis: an exploratory study. Cytotherapy. 2014 Nov;16(11):1575-1583. doi: 10.1016/j.jcyt.2014.04.007. PMID: 25287603.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ТРЕХЭТАПНОГО МИНИ-ИНВАЗИВНОГО ЛЕЧЕНИЯ ОСЛОЖНЕНИЙ ЦИРРОЗА ПЕЧЕНИ | 2023 |
|
RU2816786C1 |
| Способ лечения больных циррозом печени, осложненным портальной гипертензией и гиперспленизмом | 2021 |
|
RU2783657C1 |
| СПОСОБ РЕГЕНЕРАТИВНОЙ КЛЕТОЧНОЙ ТЕРАПИИ ДЛЯ ЛЕЧЕНИЯ ГЕПАТОЦЕЛЛЮЛЯРНОЙ НЕДОСТАТОЧНОСТИ ПРИ ЦИРРОЗЕ ПЕЧЕНИ | 2023 |
|
RU2822653C1 |
| СПОСОБ ПРИМЕНЕНИЯ КОРОНАРНОЙ ТЕХНИКИ ПРИ ПРОВЕДЕНИИ ТРАНСЪЮГУЛЯРНОГО ВНУТРИПЕЧЕНОЧНОГО ПОРТОСИСТЕМНОГО ШУНТИРОВАНИЯ (ТИПС) | 2016 |
|
RU2660997C2 |
| Способ профилактики и лечения варикозных кровотечений при портальной гипертензии цирротического генеза | 2017 |
|
RU2673986C1 |
| Способ наведения пункционной иглы на воротную вену при проведении операции трансъюгулярного внутрипеченочного портосистемного шунтирования | 2020 |
|
RU2725053C1 |
| Способ трансъюгулярного интрапечёночного портосистемного шунтирования | 2023 |
|
RU2816781C1 |
| Способ прогнозирования риска кровотечения из варикозных вен желудка и пищевода после выполнения оперативного вмешательства в объеме трансъюгулярного внутрипеченочного портосистемного стент-шунтирования с селективной эмболизацией вен желудка | 2022 |
|
RU2804674C1 |
| Способ гипотермической оксигенированной перфузии в трансплантации печени и почки | 2021 |
|
RU2773291C1 |
| Способ гипотермической оксигенированной двойной машинной перфузии трансплантата печени от посмертного донора | 2023 |
|
RU2830104C1 |
Изобретение относится к медицине, а именно к гепатобилиарной хирургии и гастроэнтерологии, и может быть использовано для лечения больных циррозом печени. Через правую печеночную вену выполняют пункцию правой ветви воротной вены, проводят катетер и осуществляют интрапортальную инфузию предварительно подготовленных аутологичных мононуклеарных стволовых клеток (МСК). Через тот же доступ проводят баллонный катетер, выполняют пластику канала в паренхиме печени баллонным катетером с дальнейшим позиционированием и имплантацией частично покрытого стента с перекрытием паренхимы покрытой частью стента. Непокрытую часть стента позиционируют в правой ветви воротной вены, проводят постдилатацию стента баллонным катетером с контрольной ангиографией. Способ обеспечивает купирование основных осложнений цирроза печени - синдрома портальной гипертензии и нарушения белково-синтетической функции печени, нормализует венозный градиент между системой воротной и печеночных вен, а также улучшает белково-синтетическую функцию печени, позволяет совмещать две процедуры, значительно повышающие качество жизни и шансы данных больных дождаться трансплантации трупной печени за счет введения МСК и выполнения трансъюгулярного внутрипеченочного портосистемного шунтирования через один хирургический доступ. 4 з.п. ф-лы, 2 ил., 2 пр.
1. Способ комплексного лечения осложнений цирроза печени, включающий последовательное введение аутологичных мононуклеарных стволовых клеток (МСК) и трансъюгулярное внутрипеченочное портосистемное шунтирование, отличающийся тем, что введение МСК и трансъюгулярное внутрипеченочное портосистемное шунтирование осуществляют через один хирургический доступ, через правую печеночную вену выполняют пункцию правой ветви воротной вены, проводят катетер и осуществляют интрапортальную инфузию предварительно подготовленных МСК, далее проводят баллонный катетер, выполняют пластику канала в паренхиме печени баллонным катетером с дальнейшим позиционированием и имплантацией частично покрытого стента с перекрытием паренхимы покрытой частью стента, непокрытую часть стента позиционируют в правой ветви воротной вены, проводят постдилатацию стента баллонным катетером с контрольной ангиографией.
2. Способ по п. 1, отличающийся тем, что в качестве аутологичных МСК используют культуру CD34+ клеток, которые вводят после пункции правой ветви воротной вены через просвет правой печеночной вены.
3. Способ по любому из пп. 1 или 2, отличающийся тем, что перед введением МСК определяют скорость их введения, выполняя серии снимков со скоростью введения 1,5 мл/сек, 1,0 мл/сек, 0,5 мл/сек.
4. Способ по п. 1, отличающийся тем, что пластику канала в паренхиме печени выполняют баллонным катетером 8 × 6,0 - 80 см с дальнейшим позиционированием и имплантацией частично покрытого стента HANAROSTENT Hepatico-Biliary (NC) 10-080-060.
5. Способ по п. 1, отличающийся тем, что постдилатацию стента выполняют баллонным катетером 10 × 6,0 - 80 см.
| HUANG M | |||
| et al | |||
| Use of a transjugular intrahepatic portosystemic shunt combined with autologous bone marrow cell infusion in patients with decompensated liver cirrhosis: an exploratory study | |||
| Cytotherapy, 2014, 16(11), рр.1575-1583 | |||
| СПОСОБ ТРЕХЭТАПНОГО МИНИ-ИНВАЗИВНОГО ЛЕЧЕНИЯ ОСЛОЖНЕНИЙ ЦИРРОЗА ПЕЧЕНИ | 2023 |
|
RU2816786C1 |
| СПОСОБ ЛЕЧЕНИЯ ЦИРРОЗА ПЕЧЕНИ, ОСЛОЖНЕННОГО ДИУРЕТИКОРЕЗИСТЕНТНЫМ АСЦИТОМ | 2008 |
|
RU2376039C1 |
| Коловратный двигатель | 1921 |
|
SU1413A1 |
| WO 2018236988 A1, 27.12.2018 | |||
Авторы
Даты
2025-04-14—Публикация
2024-07-24—Подача