Изобретение относится к медицине, а именно к хирургии и может быть использовано для хирургического лечения пациентов с ожирением в сочетании с грыжей пищеводного отверстия диафрагмы.
Аналоги
Аналог 1
Известен способ лечения пациентов с ожирением в сочетании с грыжей пищеводного отверстия диафрагмы (Nedelcu М., Noel P., Loureiro М. et al. LoureiroJournal of Laparoendoscopic & Advanced Surgical Techniques. - 2020; 30(8):907-911.), согласно которому выполняют лапароскопическую продольную резекцию желудка с оставлением участка дна желудка по большой кривизне в области угла Гиса для формирования фундопликационной манжеты по Ниссену. Оставленную часть дна желудка в области угла Гиса обводят вокруг сформированного рукава в области пищеводно-желудочного перехода и сшивают между собой тремя отдельными узловыми швами, для поддержания его естественного положения.
Критика аналога 1
Недостатками описанного способа является оставление некровоснабжаемого участка дна желудка в области угла Гиса, при котором повышается риск ишемии, что в свою очередь увеличивает риски развития несостоятельности линии степлерного шва в данной области, отсутствие шунтирующего компонента операции, что снижает эффективность бариатрической процедуры в отношении коррекции коморбидных заболеваний.
Аналог 2
Известен способ лапароскопического хирургического лечения ожирения (Патент RU 2479266 С1), при котором проводят мобилизацию большой кривизны желудка, выполняют продольную вертикальную гастропликацию со сшиванием на пищеводно-желудочном зонде-буже краев погруженной внутрь складки из стенки большой кривизны желудка с созданием внешней формы органа в виде трубки, отличающийся тем, что после мобилизации большой кривизны желудка выполняют антирефлюксную фундопликацию вокруг пищевода, а затем погружают продольную складку большой кривизны желудка внутрь просвета органа до фундопликационной манжетки с возможностью прохождения пищевого болюса.
Критика аналога 2
Недостатком данного способа являются недостаточная эффективность бариатрической процедуры, ввиду сохранения части дна желудка, увеличивающая объем резецированного желудка.
Прототип
Наиболее близким к заявляемому способу является способ хирургического лечения ожирения и сопутствующей гастроэзофагеальной рефлюксной болезни (Патент RU 2739676 C1). Данный способ взят в качестве прототипа. Он включает уменьшение объема желудка за счет сворачивания мобилизованной большой кривизны желудка в виде «рулета», при этом, перед мобилизацией желудка по большой кривизне и сворачивания стенки желудка в виде «рулета» мобилизуют абдоминальный отдел пищевода с формированием позади пищевода «окошка» и проведением дна желудка через это «окошко», при этом свернутую в виде «рулета» большую кривизну желудка в верхней части фиксируют к проведенному через «окошко» позади абдоминального отдела пищевода дну желудка.
Критика прототипа
Недостатками способа-прототипа являются недостаточная эффективность антирефлюксного вмешательства и недостаточная эффективность в долгосрочной перспективе снижения избыточной массы тела и коррекции метаболического синдрома.
Цель изобретения
Целью заявляемого изобретения является повышение эффективности антирефлюксного, при пластике грыжи пищеводного отверстия диафрагмы, и бариатрического, при морбидном ожирении, оперативных вмешательств. Обеспечение выраженного стойкого эффекта снижения массы тела за счет подключения мальабсортивного компонента.
Сущность изобретения
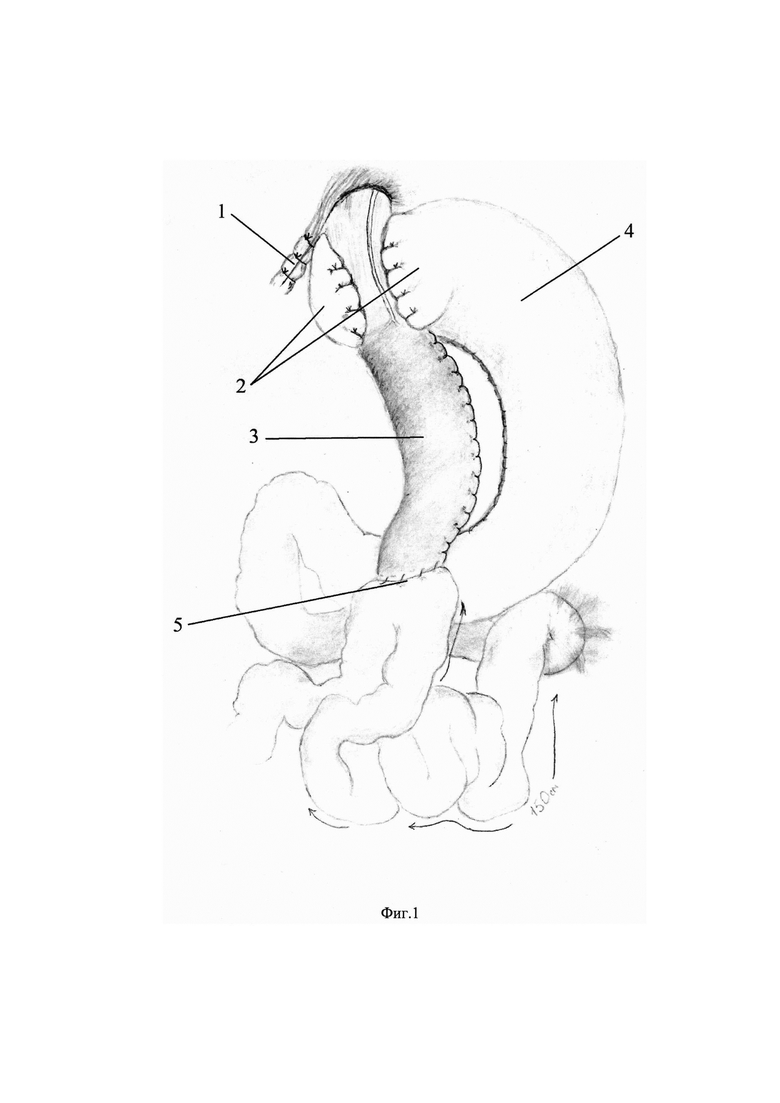
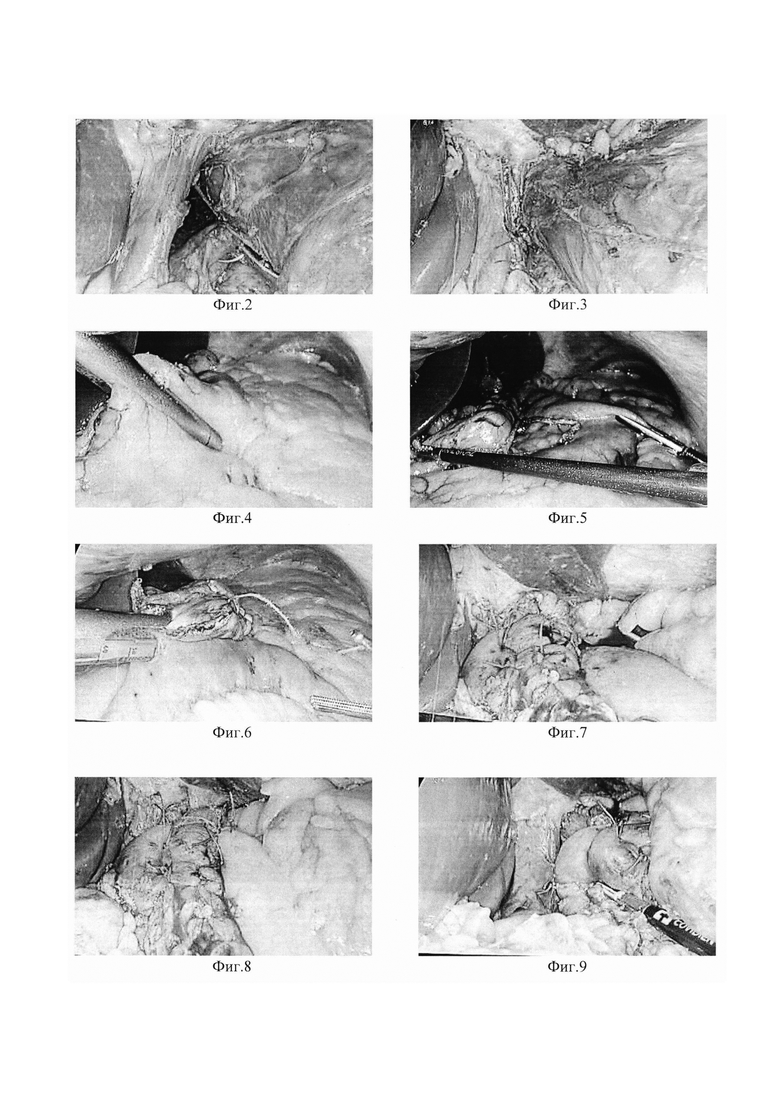
Сущность изобретения иллюстрирована на фиг. 1, где поз. 1 - задняя крурорафия, поз. 2 - фундопликационная манжета, поз. 3 - малый желудок, поз. 4 - большой желудок, поз. 5 - гастроэнтероанастомоз; фиг. 2; фиг. 3; фиг. 4; фиг. 5; фиг. 6; фиг. 7; фиг. 8; фиг. 9.
Сущность изобретения заключается в следующем.
Поставленная задача достигается лапароскопической пластикой грыжи пищеводного отверстия диафрагмы (фиг. 2), задней крурорафией (фиг. 1 поз. 1; фиг. 3), минигастрошунтированием с наложением гастроэнтероанастомоза (фиг. 1 поз. 5; фиг. 6) с малым желудком (фиг. 1 поз. 3), и формированием антирефлюксной фундопликационной манжеты 300° (фиг. 1 поз. 2; фиг. 7; фиг. 8) из большого желудка (фиг. 1 поз. 4; фиг. 7; фиг. 8).
Под эндотрахеальным наркозом (ЭТН) через разрез в параумбиликальной области выполняют лапароскопический доступ, дополнительно под оптическим контролем устанавливают манипуляционные троакары. Осуществляют ревизию брюшной полости, с последующей оценкой пищеводного отверстия диафрагмы и состояния пищеводно-желудочного перехода. Первым этапом выполняют коррекцию грыжи пищеводного отверстия (фиг. 2) и заднюю крурорафию (фиг. 1 поз.1; фиг. 3). Для этого выполняют мобилизацию абдоминального отдела пищевода, диафрагмальных ножек, кардии, дна желудка (фиг. 2). Затем ушивают ножки диафрагмы позади пищевода интракорпоральными одиночными узловыми швами нерассасывающим шовным материалом (фиг. 3). Вторым этапом выполняют минигастрошунтирование путем пересечения желудка и разделения сшивающим аппаратом на две части (фиг. 4; фиг. 5): малый желудок (фиг. 1 поз. 3; фиг. 5) и большой желудок (фиг. 1 поз. 4; фиг. 5). Малый желудок (фиг. 1 поз.З) формируют в виде трубки 23 см по малой кривизне на калибровочном орогастральном зонде 39 Fr. Далее с последним формируют гастроэнтероанастомоз (фиг. 1 поз. 5; фиг. 6), отступя от связки Трейтца на 150 см, с помощью сшивающего аппарата и последующим ручным ушиванием дефекта. Третьим этапом из большого желудка (фиг. 1 поз. 4) формируют фундопликационную манжету 300° (фиг. 1 поз. 2; фиг. 7; фиг. 8) интракорпоральными узловыми швами нерассасывающим шовным материалом. После контроля гемостаза (фиг. 9), проведения теста на герметичность анастомоза, орогастральный зонд удаляют. Проводят десуффляцию, извлечение троакаров и ушивание ран.
Резюмируя сущность предлагаемого способа, можно отметить, что первым этапом выполняют пластику грыжи пищеводного отверстия и заднюю крурорафию, вторым этапом выполняют минигастрошунтирование с наложением гастроэнтероанастомоза отступя от связки Трейтца на 150 см, и третьим этапом формируют фундопликационную манжету 300° из большого желудка узловыми интракорпоральными швами.
Изобретение иллюстрируется конкретными примерами выполнения способа.
Пример 1.
Пациентка Ш., 60 лет, обратилась с жалобами на изжогу, отрыжку, ощущение кома и периодической боли за грудиной, брадикардию, одышку при физической нагрузке, неэффективность консервативных методов снижения массы тела. Считает себя больной в течение длительного времени, когда начала отмечать изжогу, отрыжку, ощущение кома за грудиной. Самостоятельно длительно принимала антисекреторные, антацидные, гастропротективные препараты - с кратковременным частичным положительным эффектом. В последующем отметила присоединение боли за грудиной, одышки и брадикардии. При обследовании в амбулаторном порядке были выявлены признаки ГПОД, осложненной рефлюкс-эзофагитом. На момент операции ИМТ 44,7 кг/м2.
После дообследования и предоперационной подготовки под ЭТН через разрез в параумбиликальной области, выше пупка установлен 10 мм троакар, сформирован иневмоперитонеум 12 мм рт. ст., установлен лапароскоп. При ревизии: ятрогенных повреждений внутренних органов нет, определяется висцеральное ожирение. Печень не увеличена, поверхность гладкая, очаговых изменений не выявлено. Желудок, видимые участки двенадцатиперстной кишки без изменений. Определяется расширение пищеводного отверстия диафрагмы с дислокацией кардио-фундального комплекса в заднее средостение. Петли тонкой и толстой кишки не расширены, перистальтика прослеживается. Дополнительно под контролем лапароскопа в эпигастральной области установлен 10 мм троакар, в правой мезогастральной области 14 мм троакар и два 5 мм троакара в левой мезогастральной области и в левом подреберье. С техническими трудностями выполнена мобилизация абдоминального отдела пищевода и дна желудка с помощью аппарата LigaSure. Выделен грыжевой мешок с липомой заднего средостения. Последние удалены через 14 мм троакар. Произведена задняя крурорафия путем наложения интракорпоральных узловых швов нерассасывающим шовным материалом (Ethibond Excel 2/0) на ножки диафрагмы. Желудок мобилизован по большой кривизне, начиная с антрального отдела до фундального отдела желудка с пересечением связочного аппарата. Выполнено минигастрошунтирование аппаратом Echelon Flex Ethicon 60 mm с формированием малого желудка в виде трубки 23 см с последующим наложением анастомоза между последним и тощей кишкой на расстоянии 150 см от связки Трейтца (одноанастомозное шунтирование) с использованием 2 желтых, 2 зеленых, 1 синего кассет. Далее из большого желудка сформирована фундопликационная манжета 300° узловыми интракорпоральными швами нерассасывающим шовным материалом (Ethibond Excel 2/0). Контроль гемостаза - сухо. Тест на герметичность анастомоза - герметичен. Орогастральный зонд удален. Через троакар в левом подреберье установлена дренажная трубка в область оперативного вмешательства. Троакары поэтапно удалены. Дефект апоневроза ушит узловыми швами. Десуффляция. Швы на кожу. Ас. повязки.
Послеоперационный период протекал без осложнений. Непосредственные и отдаленные результаты оперативного лечения удовлетворительные. В раннем послеоперационном периоде, через 1 месяц на контрольных явках к хирургу осложнений не наблюдалось, зафиксировано снижение массы тела и улучшение качества жизни.
Пример 2.
Пациентка Г, 52 лет, обратилась с жалобами на изжогу, отрыжку, ощущение тяжести за грудиной, брадикардию, эпизоды подъема АД, одышку при физической нагрузке, психологический и физический дискомфорт от лишнего веса, неэффективность консервативных методов снижения массы тела. Считает себя больной в течение 10 лет, когда начала отмечать изжогу, отрыжку, ощущение кома за грудиной. Самостоятельно длительно принимала антисекреторные, антацидные, гастропротективные препараты - с положительным эффектом в период приема и возврата клинической картины в период отмены. На фоне повышения веса (ИМТ=39,44 кг/м2) отметила усиление клинической картины, присоединение одышки и брадикардии, эпизоды подъема АД. При обследовании в амбулаторном порядке были выявлены признаки ГПОД, осложненной рефлюкс-эзофагитом.
После дообследования и предоперационной подготовки под ЭТН через разрез в параумбиликальной области, выше пупка установлен 10 мм троакар, сформирован пневмоперитонеум 12 мм рт. ст., установлен лапароскоп. При ревизии: ятрогенных повреждений внутренних органов нет, определяется висцеральное ожирение. Печень увеличена преимущественно за счет левой доли, поверхность гладкая, очаговых изменений не выявлено. Желудок, видимые участки двенадцатиперстной кишки без изменений. Петли тонкой и толстой кишки не расширены, перистальтика прослеживается. Дополнительно установлен 5 мм троакар в левой мезогастральной области. При дальнейшей ревизии определяется значительно расширенное пищеводное отверстие диафрагмы с дислокацией кардио-фундального комплекса в заднее средостение. Дополнительно под контролем лапароскопа в эпигастральной области установлен 10 мм троакар, в правой мезогастральной области 14 мм троакар, 5 мм троакар в левом подреберье. Под лапароскопическим контролем установлен орогастральный зонд 39 Fr. Мобилизация правой и левой ножек диафрагмы, абдоминального отдела пищевода и дна желудка с помощью аппарата LigaSure. Произведена задняя крурорафия путем наложения интракорпоральных узловых швов нерассасывающим шовным материалом (Ethibond Excel 2/0) на ножки диафрагмы. Желудок мобилизован по большой кривизне, начиная с антрального отдела до фундального отдела желудка с пересечением связочного аппарата. Выполнено минигастрошунтирование аппаратом Echelon Flex Ethicon 60 mm с формированием малого желудка в виде трубки 23 см с последующим наложением аппаратного гастроэнтероанастомоза между последним и тощей кишкой на расстоянии 150 см от связки Трейтца (одноанастомозное шунтирование). Далее из большого желудка сформирована фундопликационная манжета 300° узловыми интракорпоральными швами нерассасывающим шовным материалом (Ethibond Excel 2/0). Контроль гемостаза - сухо. Тест на герметичность анастомоза - герметичен. Орогастральный зонд удален. Через троакар в левом подреберье установлена дренажная трубка в область оперативного вмешательства. Троакары поэтапно удалены. Дефект апоневроза ушит узловыми швами. Десуффляция. Швы на кожу. Ас. повязки.
Длительность операции 2 часа. Послеоперационный период протекал без осложнений. Непосредственные и отдаленные результаты оперативного лечения удовлетворительные. В раннем послеоперационном периоде, через 1 месяц на контрольных явках к хирургу осложнений не наблюдалось, зафиксировано снижение массы тела и улучшение качества жизни.
Признаки изобретения, отличительные от прототипа
Признаками данного способа, отличительными от прототипа, являются: первым этапом выполняют пластику грыжи пищеводного отверстия и заднюю крурорафию, вторым этапом выполняют минигастрошунтирование с наложением гастроэнтероанастомоза отступя от связки Трейтца на 150 см, и третьим этапом формируют фундопликационную манжету 300° из большого желудка узловыми интракорпоральными швами
Положительный эффект, получаемый от применения изобретения
Способ позволяет выполнить пластику грыжи пищеводного отверстия диафрагмы, создать антирефлюксную конструкцию в условиях минигастрошунтирования. Результатом применения изобретения является повышение эффективности антирефлюксного, при пластике грыжи пищеводного отверстия диафрагмы, и бариатрического, при морбидном ожирении, оперативных вмешательств. Обеспечение выраженного стойкого эффекта снижения массы тела, коррекции метаболического синдрома за счет подключения мальабсортивного компонента.
Информация, принятая во внимание
Патент RU 2739676 С1 – прототип.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения ожирения в сочетании с грыжей пищеводного отверстия диафрагмы и гастроэзофагеальной рефлюксной болезнью | 2022 |
|
RU2794406C1 |
| Способ лапароскопической рефундопликации при рецидивах гастроэзофагеальной рефлюксной болезни и грыжи пищеводного отверстия диафрагмы | 2024 |
|
RU2835442C1 |
| Способ формирования антирефлюксного механизма для лечения гастроэзофагеальной рефлюксной болезни у больных ожирением после выполненной продольной резекции желудка | 2022 |
|
RU2792544C1 |
| Способ хирургического лечения гастроэзофагеальной рефлюксной болезни у пациентов после продольной резекции желудка | 2022 |
|
RU2782301C1 |
| Способ антимиграционной фундопликационной манжетки при грыжах пищеводного отверстия диафрагмы | 2022 |
|
RU2800103C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АХАЛАЗИИ КАРДИАЛЬНОГО ОТДЕЛА ПИЩЕВОДА | 2021 |
|
RU2757527C1 |
| СПОСОБ ПЛАСТИКИ ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2010 |
|
RU2438601C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2015 |
|
RU2611912C1 |
| СПОСОБ АНТИРЕФЛЮКСНОЙ ЛАПАРОСКОПИЧЕСКОЙ ОПЕРАЦИИ | 2003 |
|
RU2242934C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ И ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНИ | 2016 |
|
RU2638282C1 |
Изобретение относится к медицине, а именно к хирургии. Первым этапом выполняют коррекцию грыжи пищеводного отверстия и заднюю крурорафию. Вторым этапом выполняют минигастрошунтирование путем пересечения желудка и разделения сшивающим аппаратом на две части: малый и большой желудки с наложением гастроэнтероанастомоза, отступя от связки Трейтца на 150 см. Третьим этапом формируют фундопликационную манжету 300° из большого желудка узловыми интракорпоральными швами. Способ позволяет выполнить пластику грыжи пищеводного отверстия диафрагмы, создать антирефлюксную конструкцию в условиях минигастрошунтирования, обеспечить выраженный стойкий эффект снижения массы тела, коррекцию метаболического синдрома. 9 ил., 2 пр.
Способ пластики грыжи пищеводного отверстия диафрагмы при хирургическом лечении морбидного ожирения, характеризующийся тем, что первым этапом выполняют пластику грыжи пищеводного отверстия и заднюю крурорафию, вторым этапом выполняют минигастрошунтирование путем пересечения желудка и разделения сшивающим аппаратом на две части: малый и большой желудки с наложением гастроэнтероанастомоза, отступя от связки Трейтца на 150 см, и третьим этапом формируют фундопликационную манжету 300° из большого желудка узловыми интракорпоральными швами.
| Способ хирургического лечения ожирения в сочетании с грыжей пищеводного отверстия диафрагмы и гастроэзофагеальной рефлюксной болезнью | 2022 |
|
RU2794406C1 |
| СПОСОБ ВЫПОЛНЕНИЯ БАРИАТРИЧЕСКИХ ЛАПАРОСКОПИЧЕСКИХ ОПЕРАЦИЙ | 2014 |
|
RU2564144C1 |
| Оспанов О.Б., Елеуов Г.А., Бекмурзинова Ф.К | |||
| Желудочное шунтирование в современной бариатрической хирургии | |||
| Ожирение и метаболизм | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Werapitiya SB et.al | |||
| / Laparoscopic Fundoplication Using the Excluded Stomach as a Novel Management Option for Refractory Bile Reflux | |||
Авторы
Даты
2025-05-15—Публикация
2024-01-09—Подача