Предлагаемое изобретение относится к офтальмологии и предназначено для лечения нейротрофического кератита.
Нейротрофический кератит - дегенеративное заболевание роговицы, при котором снижается ее чувствительность, происходит спонтанное поражение ее эпителия, а также ухудшается процесс его заживления. Это состояние может быть вызвано различными причинами, такими как травмы, операции, герпесвирусная инфекция и другие заболевания. Ранние клинические проявления включают неровность поверхности роговицы и отсутствие нормального блеска роговицы. Затем могут развиться точечные эпителиальные эрозии, которые могут сливаться между собой и прогрессировать до хронической эрозии больших размеров. Хроническая эрозия при нейротрофическом кератите имеет чаще овальную форму с четкими границами и локализуется в центральных отделах роговицы. Сохранение эрозии при нейротрофической кератопатии в конечном итоге приводит к изъязвлению стромы. Нейротрофическая язва сохраняет ту же форму с четкими границами, имеет утолщенные края, образованные набухшим эпителием. Осложнения нейротрофического кератита включают рубцевание стромы вплоть до образования бельма, неоваскуляризацию, перфорацию и вторичное бактериальное инфицирование. В связи с изменениями эпителия роговицы нейротрофический кератит всегда сопровождается развитием синдрома сухого глаза (ССГ), так как нарушается гомеостаз слезной пленки. Ксероз является неотъемлемым звеном патогенеза развития нейротрофического процесса, провоцирует усиление воспаления и препятствует восстановлению целостности роговицы, выраженность нейротрофического кератита напрямую коррелирует с тяжестью ССГ.
Лечение нейротрофического кератита должно быть комплексным и может включать в себя как медикаментозную терапию, так и хирургическое вмешательство.
Хирургическое вмешательство может включать в себя кератопластику, покрытие роговицы конъюнктивой, тарзорафию, а также другие методы, направленные на восстановление чувствительности роговицы.
Медикаментозное лечение нейротрофического кератита направлено на улучшение трофики роговицы, стимуляцию её регенерации, а также на профилактику и лечение вторичных инфекций. Основные группы препаратов, используемых для лечения нейротрофического кератита:
- кератопротекторы - препараты, которые защищают роговицу от внешних воздействий и способствуют её заживлению. К ним относятся препараты искусственной слезы: гели и капли с декспантенолом и натрия гиалуронатом.
- антибактериальные препараты используются для профилактики и лечения вторичных инфекций роговицы. К ним относятся антибиотики в виде капель и мазей, а также системные антибиотики при тяжёлых инфекциях.
- противовоспалительные препараты используются для уменьшения воспаления роговицы. К ним относятся глюкокортикостероиды в виде капель или мазей.
- препараты, улучшающие трофику роговицы, стимулируют кровоснабжение и питание роговицы. К ним относятся сосудорасширяющие препараты, препараты, улучшающие микроциркуляцию, а также антиоксиданты.
Также используются в терапии аутологические сыворотки крови в виде глазных капель, содержащие факторы роста, цитокины, стволовые клетки.
Наиболее перспективной лекарственной терапией нейротрофического кератита в настоящее время считается местное применение рекомбинантной формы фактора роста нервов. Существуют глазные капли, содержащие rhNGF под названием Ценегермин. Однако этот препарат не зарегистрирован на территории Российской Федерации и имеет высокую стоимость, что делает его недоступным для большинства пациентов.
В настоящее время не существует единого стандарта лечения нейротрофического кератита. Мы предлагаем эффективную схему медикаментозной терапии, которая включает в себя применение глазных капель Фторметолон 0,1%, Циклоспорин 0,05% и натрия гиалуронат 0,1-0,5% и декспантенол 1,0-2,0%.
Фторметолон 0,1% (1 мг/мл) представляет собой кортикостероид (глюкокортикоид), производное дезоксипреднизолона. Он входит в группу общеизвестных стероидов, используемых при лечении воспаления органов зрения. Глюкокортикостероиды связываются с цитоплазматическими рецепторами и контролируют синтез медиаторов инфекции, заглушая, таким образом, воспалительные реакции (отек тканей, отложение фибрина, капиллярную дилатацию, фагоцитарную миграцию), а также капиллярную пролиферацию, отложение коллагена и рубцевание.
Циклоспорин 0,05% (0,5 мг/мл) содержит иммунодепрессант ингибитор кальциневрина для местного применения, обладающий противовоспалительным действием. Офтальмологическая эмульсия показана для увеличения слезоотделения у пациентов, у которых предполагается, что слезоотделение подавлено из-за воспаления глаз, связанного с синдромом сухого глаза.
Офтальмологический стерильный раствор, содержащий в своем составе дексапантенол и гиалуроновую кислоту в виде натрия гиалуроната, которая является природным увлажняющим веществом с высокой способностью связываться с водой. Натрия гиалуронат 0,1-0,5% (1-5 мг/мл) имеет меньший молекулярный размер по сравнению с гиалуроновой кислотой, что позволяет веществу легче проникать в ткани и обеспечивать образование равномерного, стабильного и устойчивого защитного слоя на роговице глаза. За счет этих свойств гиалуроновой кислоты при закапывании средства в глаза на передней поверхности роговой оболочки глаза образуется тонкая пленка, предохраняющая глаз от пересыхания, снимая ощущение дискомфорта, сухости, усталости, рези и раздражение глаз. Декспантенол 1,0-2,0% (10-20 мг/мл) дополнительно увлажняет, способствует заживлению и восстановлению эпителия роговицы, усиливает влагоудерживающие свойства натрия гиалуроната. В растворе допустимым является соотношение декспантенола и гиалуроната натрия от 2:1 до 20:1.
Возможным недостатком способа может быть появление побочных эффектов после применения глазных капель в виде ощущения жжения в глазу, раздражение глаза, гиперемия конъюнктивы глаза, ощущение инородного тела в глазу, боль и зуд в глазу, выделения из глаза, затуманивание зрения, светобоязнь, головная боль.
Задачей данного изобретения является повышение эффективности медикаментозного лечения путем купирования воспалительного процесса в тканях роговицы, стимулирования репаративных процессов, ускорения эпителизации эрозии.
Техническим результатом заявляемого решения является купирование воспалительных процесса в тканях роговицы, формирование стабильного эпителия в области хронической эрозии, уменьшение вероятности оперативного вмешательства.
Указанный технический результат достигается тем, что предложен способ консервативного лечения нейротрофического кератита, включающий введение в конъюнктивальный мешок: фторметолона 0,1% 4 раза в день по 0,05 мл, циклоспорина 0,05% 2 раза в день по 0,05 мл, натрия гиалуронат 0,1-0,5% и декспантенол 1,0-2,0% 3-6 раз в день по 0,05 мл ежедневно, при этом медикаментозную терапию проводят в течение 2-6 месяцев.
Выработанная тактика использования глазных капель: циклоспорин 0,05% в сочетании с применением фторметолона 0,1% и натрия гиалуронат 0,1-0,5% и декспантенол 1,0-2,0% приводит к торможению воспалительного процесса и усилению репарации в тканях роговицы, более быстрому восстановлению эпителиальной регенерации, формированию менее выраженного помутнения роговицы, что в конечном итоге приводит к лучшим зрительным функциям и позволяет избежать оперативного вмешательства.
Способ осуществляется следующим образом - препараты необходимо использовать ежедневно в течение 2 и более месяцев согласно инструкции препаратов: фторметолон 0,1% 4 раза в день по 0,05 мл (1 капле) в конъюнктивальный мешок, циклоспорин 0,05% 2 раза в день по 0,05 мл (1 капле) в конъюнктивальный мешок и натрия гиалуронат 0,1-0,5% и дексапантенол 1,0-2,0% 3-6 раз в день по 0,05 мл (1 капле) в конъюнктивальный мешок.
Кратность инстилляций выбрана на основании инструкций препаратов и максимальном режиме дозирования для избегания развития побочных реакций и получения лучшего эффекта путем стимулирования репарации тканей роговицы глаза.
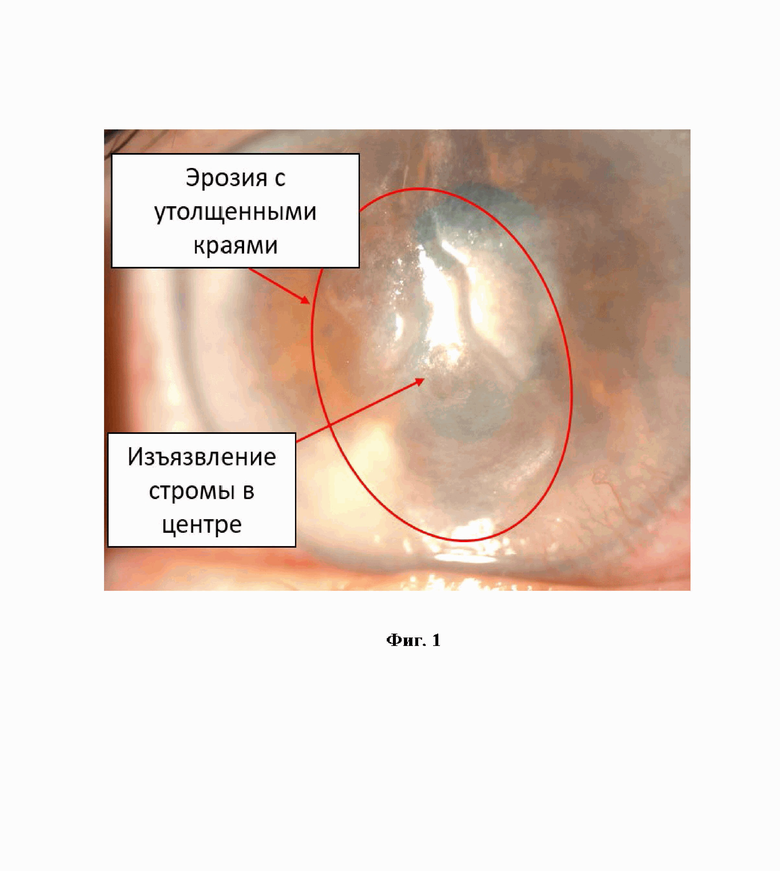
Были сформированы 2 группы пациентов, 10 человек в каждой группе. Группы были составлены из пациентов, ранее проходивших лечение в условиях офтальмологического круглосуточного стационара с диагнозом кератит неясной этиологии (МКБ Н16.8), у которых за время проведения консервативной терапии не было достигнуто ожидаемой положительной динамики. Пациенты после выписки из стационара были взяты на контроль для проведения дальнейшего наблюдения и амбулаторного лечения. Для подтверждения диагноза нейротрофического кератита и отбора пациентов для включения в группы наблюдения проведены: биомикроскопия (изменения роговицы характерные для нейротрофического кератита 1 и 2 стадии), определение тактильной чувствительности роговицы в 13 точках (значительное снижение или отсутствие чувствительности). Также дополнительно всем пациентам выполнены исследования: время разрыва слезной пленки (ВРСП), тест Ширмера, визометрия. В целях дифференциальной диагностики и исключения бактериальной и иной этиологии кератита, были выполнены лабораторные исследовании: мазок с конъюнктивы, посев с конъюнктивы на питательные среды, соскоб платиновой петлей с роговицы с последующей микроскопией материала соскоба. Изначально у всех пациентов биомикроскопически наблюдали эрозию роговицы, которая имеет овальную форму с ровными границами и утолщенными краями, в большинстве случаев эрозия располагалась в оптической зоне. Для оценки состояния роговицы и уточнения конфигурации эрозии всем пациентам была проведена флуоресцеиновая проба. У всех пациентов выявлено отсутствие или снижение чувствительности роговицы на пораженном глазу, снижение показателей теста Ширмера, ВРСП. Средние показатели у обеих групп пациентов: показатели теста Ширмера и ВРСП составили, соответственно, 4±2,0 мм и 2±1,5 сек, тактильная чувствительность роговицы снижена или отсутствует, острота зрения 0,1±0,05.
На фиг.1 представлен пример нейтрофического кератита - фотография до консерватиного лечения заявляемым способам
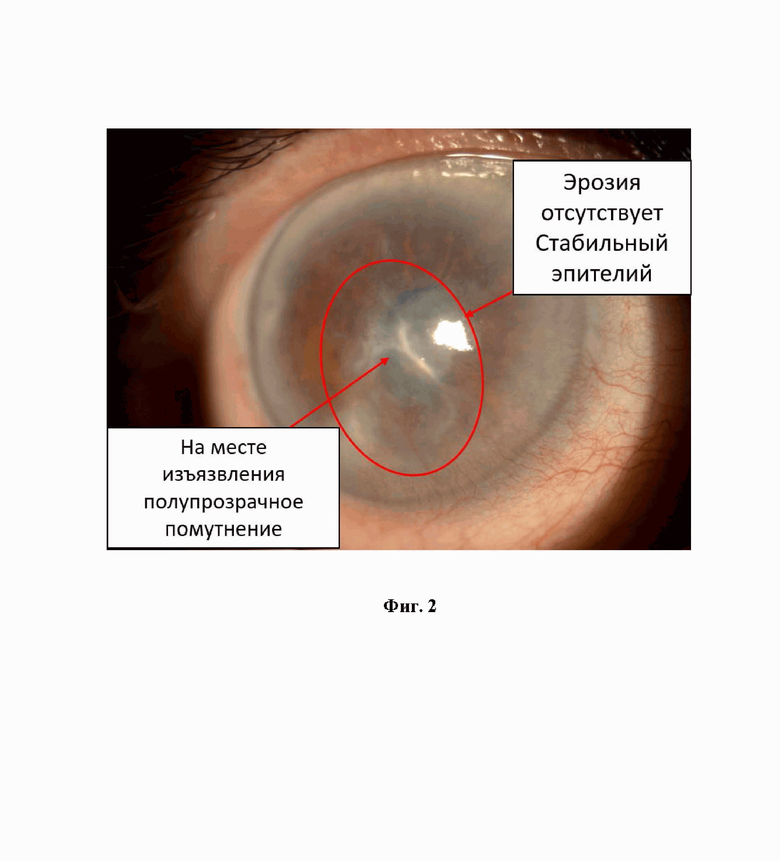
На фиг.2 представлен пример нейтрофического кератита - фотография через 5 месяцев после лечения заявляемым способом.
Пациенты 1-й группы, получавшие комплексную терапию описанным способом, посещали контрольные осмотры через 1 месяц после начала терапии, через 2, через 3, через 6 месяцев. Через 1 месяц после начала лечения предлагаемым способом пациенты демонстрировали слабоположительную динамику: тактильная чувствительность роговицы снижена или отсутствует, показатели теста Ширмера 6±1,5 мм и ВРСП 3±2,0 сек, острота зрения 0,12±0,03. Через 2 месяца оцениваемые показатели составили: тактильная чувствительность роговицы снижена или отсутствует, у части пациентов наблюдалось частичное восстановление чувствительности роговицы, показатели теста Ширмера 7±1,8 мм и ВРСП 4±1,5 сек, острота зрения 0,14±0,05. На контрольном приеме через 3 месяца: тактильная чувствительность роговицы снижена или отсутствует, у большей части пациентов наблюдалось частичное восстановление чувствительности роговицы, показатели теста Ширмера 8±2,1 мм и ВРСП 5±1,8 сек, острота зрения 0,15±0,05. На контрольном осмотре через 6 месяцев от начала лечения у пациентов 1 группы отмечается положительная динамика: тактильная чувствительность роговицы частично восстановилась у большинства пациентов, показатели теста Ширмера 10±2,3 мм и ВРСП 6±1,5 сек, острота зрения 0,2±0,1.
Пациенты 2-й группы получали в качестве медикаментозной терапии репаранты, препараты искусственной слезы, антибиотики или антисептики согласно актуальным клиническим рекомендациям. Кратность инстилляций назначена в соответствии с инструкцией препаратов. Пациенты 2 группы также посещали контрольные осмотры через 1 месяц после начала терапии, через 2, через 3, через 6 месяцев. На контрольном осмотре через 1 месяц после стандартной медикаментозной терапии усредненные показатели составляют: тактильная чувствительность роговицы снижена или отсутствует, показатели теста Ширмера 3±1,5 мм и ВРСП 2±1,0 сек, острота зрения 0,09±0,03. Через 2 месяца: тактильная чувствительность роговицы снижена или отсутствует, показатели теста Ширмера 3±1,2 мм и ВРСП 2±1,0 сек, острота зрения 0,08±0,05. На контрольном приеме через 3 месяца средние показатели: тактильная чувствительность роговицы снижена или отсутствует, тест Ширмера 2±1,0 мм и ВРСП 1±1,0 сек, острота зрения 0,05±0,03. На контрольном осмотре через 6 месяцев от начала лечения у пациентов 2 группы сохраняется отсутствие положительной динамики: тактильная чувствительность роговицы снижена или отсутствует, показатели теста Ширмера 2 ± 0,5 мм и ВРСП 1±1,0 сек, острота зрения 0,03±0,02. У части пациентов (n=4) за 6 месяцев наблюдения было выполнено оперативное вмешательство по поводу язвы роговицы с угрозой перфорации и\или перфорации роговицы. Таким образом, на основании данных объективного обследования на протяжении 6 месяцев была выявлена статистически значимая разница между 1-й и 2-й группой пациентов (р≤0,05), данные представлены в таблице 1.
Таблица 1
Клинический пример №1
Больная Г. 62 года. В 2023 г. перенесла опоясывающий герпес с вовлечением в процесс левого глаза (древовидный кератит), проходила лечение в стационаре, получала противовирусную терапию, местно использовала капли антибактериальные, противовирусные, антисептические. Через 3 месяца после выписки из стационара на контрольном осмотре был выставлен диагноз нейротрофический кератит. Диагноз при обращении 18.11.2023: OS - нейротрофический кератит, осложненная катаракта, ССГ средней степени. Острота зрения до лечения: OD - 0,6sph+ 1,0= 0,8, OS 0,05 не корригирует. При биомикроскопии: правый глаз спокоен, слабая конъюнктивальная инъекция, роговица без особенностей. OS: конъюнктива век и глазного яблока слабая смешанная инъекция, роговица - эрозия овальной формы размером 6 на 4 мм с четкими границами, и приподнятыми, подрытыми краями, сформированными отечным эпителием, на периферии эпителиопатия, явления ксероза. При касании в 13 точках роговицы чувствительность снижена - регистрируется в 3 точках из 13. Тест Ширмера OD = 8 мм; OS = 6 мм, проба Норна OD = 5 сек, OS =2 сек; Рекомендованная терапия в левый глаз: Фторметолон 0,1% 4 раза в день по 0,05 мл в конъюнктивальный мешок, Циклоспорин 0,05% 2 раза в день по 0,05 мл в конъюнктивальный мешок, в оба глаза натрия гиалуронат 0,1% и дексапантенол 2,0% 3 раза в день по 1 капле в конъюнктивальный мешок. Проведенный через 2 месяца контроль показал: левый глаз спокоен, на роговице слабозаметное облаковидное помутнение, эрозия полностью эпителизирована, эпителиальный покров стабильный, при проверке чувствительности при касании в 13 точках чувствительность регистрируется в 13 точках. Острота зрения после лечения: OD - 0,6sph+ 1,0= 0,8, OS 0,4 не корригирует. Функциональные пробы: Тест Ширмера OD = 13 мм; OS = 14 мм, проба Норна OD = 10 сек, OS =10 сек.
Клинический пример №2
Больная У. 85 лет. В 2022 г. перенесла острое нарушение мозгового кровообращения (ОНМК), в качестве осложнения развился правосторонний гемипарез, дизартрия. Через несколько месяцев после ОНМК появился густой туман перед правым глазом, покраснение глаза. В течение 3 месяцев лечилась амбулаторно с применением антибактериальных, противовоспалительных и репаративных препаратов. Диагноз при обращении 05.04.2023: OD - нейротрофическая язва роговицы, осложненная катаракта, ССГ тяжелой степени. Острота зрения до лечения:OD - 0,02 не корригирует, OS 0,6 не корригирует. При биомикроскопии: левый глаз спокоен, роговица без особенностей. OD: конъюнктива век и глазного яблока умеренно выраженная перикорнеальная инъекция, на роговице эрозия каплевидной формы размером 5 на 3 мм с четкими границами и приподнятыми краями, в центральной зоне изъязвление стромы, перифокально отек тканей роговицы и десцеметит. При касании в 13 точках роговицы чувствительность отсутствует. Тест Ширмера OD = 2 мм; OS = 10 мм, проба Норна OD = 0-1 сек, OS = 9 сек; Рекомендованная терапия в правый глаз: Фторметолон 0,1% 4 раза в день по 0,05 мл в конъюнктивальный мешок, Циклоспорин 0,05% 2 раза в день по 0,05 мл в конъюнктивальный мешок и натрия гиалуронат 0,5% и дексапантенол 1,0% 5 раз в день по 1 капле в конъюнктивальный мешок. Проведенный через 6 месяцев контроль показал правый глаз спокоен, на роговице сформировалось помутнение в пределах изъязвления: стромы, стабильный эпителий в области, где ранее находилась эрозия, при проверке чувствительности при касании в 13 точках чувствительность регистрируется в 6 точках. Острота зрения после лечения: OD - 0,1 не корригирует, OS 0,6 не корригирует. Функциональные пробы: Тест Ширмера OD = 11 мм; OS = 11 мм, проба Норна OD = 7 сек, OS = 9 сек.
Клинический пример №3
Больной Р. 29 лет. В 2022 г. произведена нейрохирургическая операция по поводу невриномы слухового нерва справа. Через несколько месяцев после операции появился туман перед глазом, покраснение глаза. В течение 5 месяцев лечился с применением антибактериальных, противовоспалительных и репаративных препаратов. Диагноз при обращении 22.08.2023: OD - нейротрофическая язва роговицы, лагофтальм, ССГ тяжелой степени. Острота зрения до лечения: OD - 0,01 н/к, OS - 1,0. При общем осмотре: наблюдается асимметрия правой половины лица, неполное смыкание правой глазной щели. При биомикроскопии: левый глаз спокоен, роговица без особенностей. OD: конъюнктива век и глазного яблока выраженная перикорнеальная инъекция, на роговице субтотальная эрозия овальной формы размером 5 на 4 мм с четкими границами и валикообразными краями, в центральной зоне изъязвление стромы, перифокально отек и десцеметит, новообразованные сосуды в роговице тянутся к язве. При касании в 13 точках роговицы чувствительность отсутствует. Тест Ширмера OD = 4 мм; OS = 15 мм, проба Норна OD = 1 сек, OS = 15 сек; Рекомендованная терапия - в правый глаз: Фторметолон 0,1% 4 раза в день по 0,05 мл в конъюнктивальный мешок, Циклоспорин 0,05% 2 раза в день по 0,05 мл в конъюнктивальный мешок и натрия гиалуронат 0,15% и дексапантенол 2,0% 6 раз в день по 1 капле в конъюнктивальный мешок. Проведенный через 3 месяца контроль показал: правый глаз спокоен, на роговице сформировалось васкуляризированное помутнение в области язвы, стабильный эпителиальный покров на всем протяжении роговицы. Острота зрения после лечения: OD - 0,1 эксцентрично н/к, OS - 1,0, Тест Ширмера OD = 10 мм; OS = 16 мм, проба Норна OD = 5 сек, OS = 13 сек.
Таким образом, достигается задача заявляемого решения: купирование воспалительного процесса в тканях роговицы, стимулирования репаративных процессов, ускорения эпителизации эрозии, что приводит к улучшению зрительной функции и повышает качество жизни пациентов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения роговично-конъюнктивального ксероза | 2017 |
|
RU2652581C1 |
| Способ лечения синдрома сухого глаза у больных сахарным диабетом | 2020 |
|
RU2749984C1 |
| СПОСОБ ЛЕЧЕНИЯ СИНДРОМА СУХОГО ГЛАЗА | 2015 |
|
RU2581495C1 |
| СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ СОСТОЯНИЙ ПЕРЕДНЕГО ОТРЕЗКА ГЛАЗА | 2013 |
|
RU2513597C1 |
| Способ лечения воспалительных заболеваний глаз, ассоциированных с аутоиммунными патологиями | 2016 |
|
RU2618167C1 |
| СПОСОБ БИОПОКРЫТИЯ ПОРАЖЕННОЙ РОГОВИЦЫ | 2023 |
|
RU2813951C1 |
| Гелеобразная искусственная слеза с антисептическим и репаративным действием | 2018 |
|
RU2679319C1 |
| СПОСОБ ВЫБОРА ПАТОГЕНЕТИЧЕСКИ ОБУСЛОВЛЕННОЙ ТАКТИКИ ЛЕЧЕНИЯ ВИРУСНЫХ ЗАБОЛЕВАНИЙ ГЛАЗ | 2012 |
|
RU2494741C1 |
| Способ комбинированного консервативного лечения активной эндокринной офтальмопатии | 2022 |
|
RU2806503C1 |
| Гелеобразные капли для лечения воспалительных заболеваний глаз, включая инфекционные, устойчивые к антибиотикам | 2017 |
|
RU2669768C1 |
Изобретение относится к области медицины, а именно офтальмологии. В конъюнктивальный мешок вводят: фторметолон 0,1% 4 раза в день по 0,05 мл, циклоспорин 0,05% 2 раза в день по 0,05 мл, натрия гиалуронат 0,15-0,5% и дексапантенол 1,0-2,0% 3-6 раз в день по 0,05 мл ежедневно. При этом медикаментозную терапию проводят в течение от 2 до 6 месяцев. Способ позволяет уменьшить выраженность воспалительного процесса и усилить репарацию в тканях роговицы, дает возможность избежать оперативного вмешательства и повышает уровень жизни пациента, позволяет получить лучший результат для сохранения зрительной функции в сравнении с другими комбинациями лекарственных средств, применяемых для лечения нейротрофического кератита. 2 ил., 1 табл., 3 пр.
Способ консервативного лечения нейротрофического кератита, включающий введение в конъюнктивальный мешок: фторметолон 0,1% 4 раза в день по 0,05 мл, циклоспорин 0,05% 2 раза в день по 0,05 мл, натрия гиалуронат 0,15-0,5% и дексапантенол 1,0-2,0% 3-6 раз в день по 0,05 мл ежедневно, при этом медикаментозную терапию проводят в течение 2 и более месяцев.
| Способ лечения воспалительных заболеваний глаз, ассоциированных с аутоиммунными патологиями | 2016 |
|
RU2618167C1 |
| Способ восстановления трофики роговицы глаза при нейротрофической кератопатии путем непрямой невротизации | 2024 |
|
RU2823733C1 |
| Способ лечения роговично-конъюнктивального ксероза | 2017 |
|
RU2652581C1 |
| US 0007087237 B2, 08.08.2006 | |||
| WO 2012013884 A1, 02.02.2012 | |||
| Майчук Н.В | |||
| и др | |||
| Синдром "сухого глаза" перед кераторефракционной хирургией: частота встречаемости и патогенетически ориентированная терапия | |||
| Клиническая офтальмология, т | |||
| Прибор для равномерного смешения зерна и одновременного отбирания нескольких одинаковых по объему проб | 1921 |
|
SU23A1 |
| Паровоз для отопления неспекающейся каменноугольной мелочью | 1916 |
|
SU14A1 |
| Marta | |||
Авторы
Даты
2025-05-28—Публикация
2024-09-10—Подача