Изобретение относится к области медицины, в частности исследованию крови, и может быть использовано для лабораторной диагностики тромбофилии, обусловленной наличием в крови волчаночного антикоагулянта (ВА).
Тромбофилии - группа заболеваний, характеризующихся повышенной наклонностью крови к тромбообразованию. Они широко распространены в клинической практике и в большинстве своем обусловлены нарушениями свойств крови, в связи с этим их называют "гематогенными тромбофилиями". Одним из частых видов тромбофилий является антифосфолипидный синдром (АФС), который обусловлен циркуляцией в крови ингибитора фосфолипидных матриц, участвующих в реакциях свертывания крови. Этот ингибитор фосфолипидных матриц называют волчаночным антикоагулянтом. Известно много способов выявления эффектов ВА, основанных на выявлении удлинения свертывания бедной тромбоцитами плазмы (БТП) в фосфолипидзависимых коагуляционных тестах. Для этой цели часто применяют каолиновое время свертывания (KB), активированное парциальное тромбопластиновое время (АПТВ) с реагентом Platelin®, тест с разведенным тромбопластином и др. [Brandt J.T., Triplet D.A., Alving В., Scharrer I. Criteria for the Diagnosis of Lupus Anticoagulants: An Update. On behalf of the Subcommittee on Lupus Anticoagulant/Antiphosphоlipid Antibody of the Scientific and Standardisation Committee of the ISTH. // Thromb. Haemost. - 1995. - V. 74. - 4. - P. 1185-1190.]. Кроме того, для выявления ВА используют гемокоагулирующие эффекты ядов змей [Thiagarajan Р., Pengo V., Shapiro S.S. The use of the dilute Russell's Viper Venom Time for the diagnosis of lupus anticoagulant. Blood 68: 869-874, 1986]. Подтверждающим тестом служит устранение выявленных нарушений эмульсией нормальных разрушенных тромбоцитов [Ехnеr Т., Triplett D.A., Taberner D., Machin S.J. Guidelines for Testing and Revised Criteria for Lupus Anticoagulants. SSC Subcommittee for Standartization of Lupus anticoagulants. // Thromb. Haemost. - 1991. - 65. - P. 320-322].
Недостатками известных способов являются: 1) их неспецифичность, т.е. нет тестов, которые бы доказывали прямое угнетение волчаночным антикоагулянтом фосфолипидных матриц (поэтому для выявления ВА необходимо проведение всего комплекса предложенных методик, что ведет к удлинению времени исследования); 2) нестандартность ряда реагентов, производимых разными фирмами (кефалинов и их аналогов, тромбопластинов, ядов змей и др.); 3) недостаточная доступность реагентов и их высокая стоимость.
Наиболее близким (прототипом) является способ определения активации свертывания плазмы крови фрагментами клеточных мембран (патент 2058031). Способ позволяет определить мембранную активацию свертывания крови (MACK) в исследуемой плазме путем определения времени рекальцификации смеси фрагментов клеточных мембран исследуемой плазмы и субстратной плазмы с последующей оценкой MACK по калибровочной кривой. Однако известный способ не позволяет выявлять волчаночный антикоагулянт в исследуемой плазме.
Положительным результатом заявляемого способа является выявление волчаночного антикоагулянта путем определения угнетения нормальных фосфолипидных фрагментов клеточных мембран (ФКМ) в профильтрованной плазме больных с АФС.
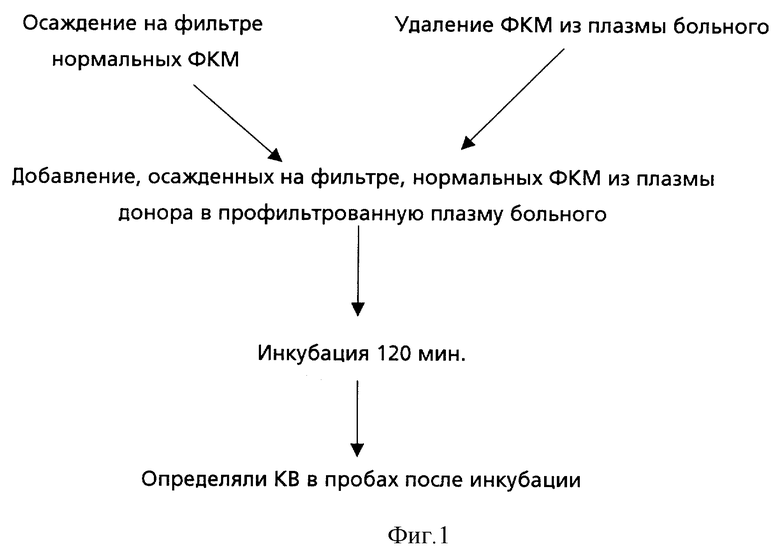
Положительный результат достигается тем, что при наличии ВА выявляется малое укорочение KB после добавления нормальных ФКМ в плазму больного и инкубации вследствие угнетения прокоагулянтной активности нормальных ФКМ волчаночным антикоагулянтом. В плазме здорового (и в плазме больного без ВА) укорочение KB после добавления нормальных ФКМ более выражено, так как не возникает угнетения прокоагулянтной активности нормальных ФКМ. Схема определения ВА представлена на фиг. 1.
Способ осуществляют следующим образом.
Реактивы и оборудование: 1. 0.1М раствор цитрата натрия; 2. Буфер Михаэлиса, рН 7.4 (после приготовления профильтрован через фильтр с диаметром пор 0.2 мкм); 3. Каолин (легкая фракция), фирмы "Технология-Стандарт", концентрация 0.025 мг/мл; 4. Раствор хлорида кальция, 0.025 М; 5. Фильтры с диаметром пор 0.2 мкм "Minisart-RS15 SM177610Q", фирмы "Sartorius" (Германия), в полипропиленовой оправе со шприцами для фильтрации; 6. Центрифуга ОПН-8.
Приготовление бедной тромбоцитами плазмы
Кровь получают из локтевой вены силиконированной иглой в пластиковую пробирку, содержащую 0.1М раствор цитрата натрия (соотношение крови и цитрата 9: 1). Кровь центрифугируют 5 мин при скорости вращения 1000 об/мин (200g). Полученную богатую тромбоцитами плазму повторно центрифугируют в течение 20 мин при скорости 3500 об/мин (1200g). Полученную бедную тромбоцитами плазму (донора и больного) используют для проведения исследования.
Приготовление исследуемых образцов плазмы.
1. Получение плазмы донора, лишенной ФКМ. Для этой цели фильтруют 1.0 мл БТП донора через фильтр с диаметром пор 0.2 мкм (при помощи устройства для фильтрации Minisart-RS15 SM177610Q). Фильтрацией достигают удаления ФКМ из плазмы донора. (Плазму донора без ФКМ обозначают как проба 1).
2. Получение плазмы донора с нормальным содержанием ФКМ. Для этой цели фильтр, который используют при приготовлении пробы 1 (с осажденными ФКМ из плазмы донора), промывают 3 мл буфера Михаэлиса (для удаления остатков плазмы). Затем переворачивают фильтр и фильтрацией (в обратном направлении) плазмы этого же донора в объеме 1 мл вымывают нормальные ФКМ, осажденные на фильтре. Так происходит возврат нормальных ФКМ, осажденных на фильтре, в профильтрованную плазму донора. (Проба 2 контрольная).
3. Получение плазмы больного, лишенной ФКМ. Для этой цели фильтруют 1.0 мл БТП исследуемого больного через фильтр с диаметром пор 0.2 мкм. Фильтрацией достигают удаления ФКМ из плазмы больного. (Плазму больного без ФКМ обозначают как проба 3).
4. Добавление ФКМ донора в лишенную ФКМ плазму исследуемого больного. Для этого фильтруют 1.0 мл БТП донора через фильтр с диаметром пор 0.2 мкм (фильтрацией достигают осаждения ФКМ донора на фильтре). Для удаления остатков плазмы фильтр с осажденными ФКМ донора промывают фильтрованием 3 мл буфера Михаэлиса. Переворачивают фильтр и вымывают фильтрацией нормальные ФКМ плазмой больного в объеме 1.0 мл. Так происходит добавление осажденных на фильтре, нормальных ФКМ из плазмы донора в профильтрованную плазму больного. (Проба 4).
Ход определения. Инкубируют все четыре пробы в течение 120 мин при +20oС, а затем определяют каолиновое время свертывания в этих пробах. Для этого 0,1 мл исследуемой пробы смешивают с 0,1 мл взвеси каолина и инкубируют 3 мин на водяной бане при + 37oС. Затем добавляют 0,1 мл раствора хлорида кальция и регистрируют время свертывания.
1. Определяют КВ в пробе 1 (результат обозначают как t1).
2. Определяют KB в пробе 2 (результат обозначают как t2).
3. Определяют KB в пробе 3 (результат обозначают как t3).
4. Определяют KB в пробе 4 (результат обозначают как t4).
Оценка полученных результатов. Вычисляют индексы
R1 = t1/t2;
R2 = t3/t4.
Для нормальной плазмы отношение R1 находится в пределах 1,7-2,0.
У больных с наличием в плазме волчаночного антикоагулянта отношение R2 всегда меньше 1,5.
Результаты
Изучали клинические данные и показатели системы гемостаза 17 больных с антифосфолипидным синдромом, который протекал на фоне системной красной волчанки (СКВ). Для диагностики СКВ использовали принятые ревматологами критерии. У всех 17 больных с СКВ были классические лабораторные признаки ВА (удлинение времен свертывания в фосфолипидзависимых коагуляционных тестах, отсутствие коррекции удлинения времени свертывания нормальной плазмой, коррекция удлинения времени свертывания нормальными и разрушенными тромбоцитами). Сравнение проводилось с группой здоровых людей (20 здоровых доноров) и с группой больных СКВ (15 больных), у которых в крови не было волчаночного антикоагулянта.
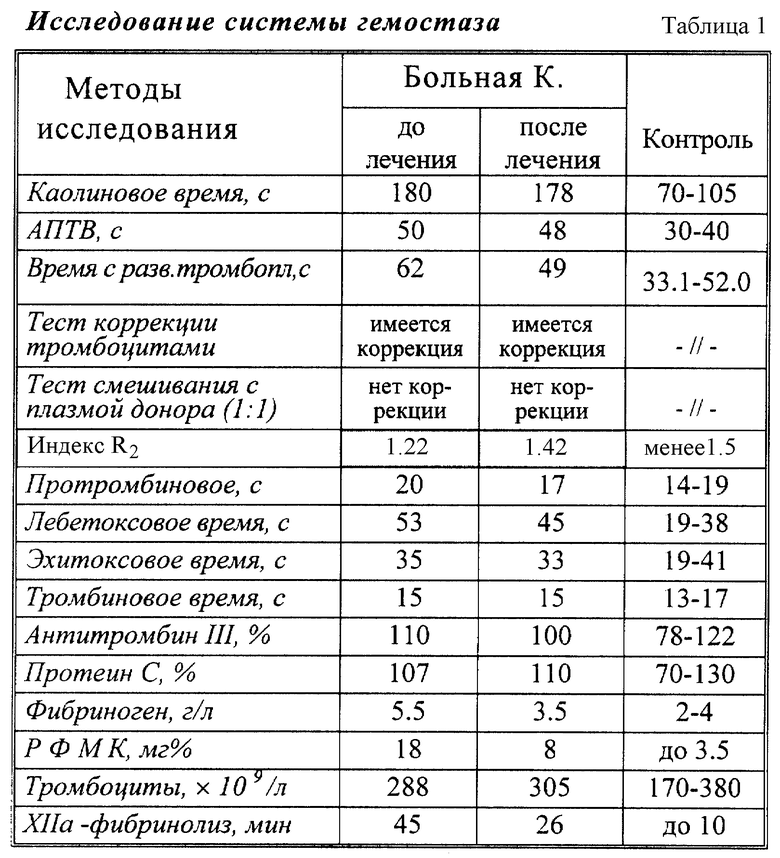
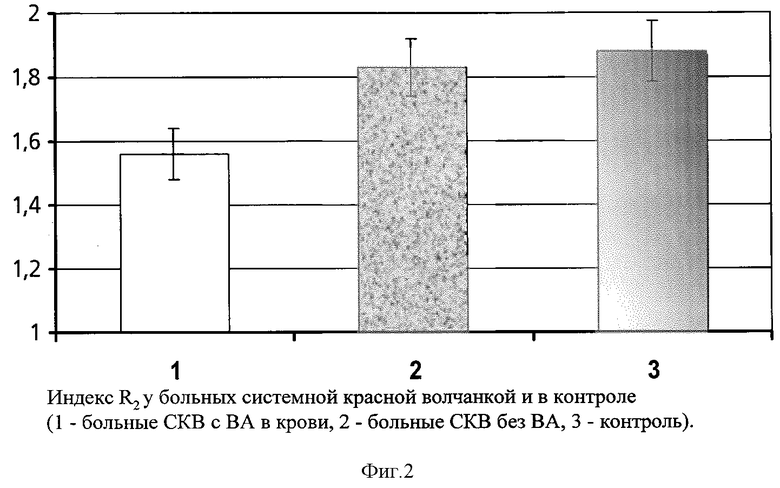
В нормальной плазме после фильтрации (проба 1) ФКМ отсутствуют, так как они больше размером, чем диаметр пор у фильтра, поэтому KB после удаления ФКМ донора (t1) удлинено до 160.1+4.9 с. После возврата донорских ФКМ в плазму донора (проба 2) каолиновое время свертывания (t2) укорачивается до 87.5±3.1 с. Соответственно индекс R1 был равен 1.83±0.06 (см. фиг.2).
KB в профильтрованной плазме больных с ВА (t3) в среднем 210.2±10.5 с. После внесения ФКМ донора в профильтрованную плазму больного с ВА и инкубации KB (t4) укорачивается, по средним данным, до 154.3±9.1. Соответственно индекс R2 у больных с ВА в среднем 1.36±0.04.
Низкие значения индекса R2 обнаружены только при наличии волчаночного антикоагулянта (у всех 17 больных с ВА R2 был меньше 1,5). Для доказательства того, что этот показатель снижается вследствие влияния ВА, а не вследствие каких-либо других причин, определяли этот индекс у больных с СКВ, у которых не было ВА в крови. Не обнаружено снижения индекса R2 у больных с СКВ без ВА Индекс R2 у этой группы был равен в среднем 1,86±0,09 (Не было ни одного больного из 15 с индексом R2 меньше 1,74). Значит, добавление тех же нормальных ФКМ к профильтрованной плазме других больных с СКВ (но без ВА в крови) ведет к значительному укорочению KB (т.е. воспроизведению нормальной прокоагулянтной активности ФКМ), но добавление этих же нормальных ФКМ в плазму больного с ВА ведет к малому укорочению KB (что свидетельствует о низкой прокоагулянтной активности нормальных ФКМ в профильтрованной плазме больного с ВА).
Заявляемый способ отличается высокой специфичностью, так как исследовали степень угнетения прокоагулянтной активности нормальных фосфолипидных фрагментов клеточных мембран волчаночным антикоагулянтом. Другие ингибиторы, специфически угнетающие активность факторов свертывания, не ингибируют фосфолипидные матрицы, поэтому они не оказывают влияния на показания теста.
Способ обладает хорошей воспроизводимостью. При исследовании плазмы больного с ВА в разные дни коэффициент вариации теста не более 6%.
Клинические примеры
1. Больная К., 37 лет (номер истории болезни Т-1222), поступила в терапевтическое отделение городской больницы 12 г. Барнаула 22.11.95 с жалобами на повышение температуры до фебрильных цифр, боли в коленных, тазобедренных, плечевых суставах, наличие гиперемии в области скуловых дуг и переносицы, головную боль, слабость, утомляемость. Больна в течение четырех лет (состоит на "Д" учете по поводу СКВ). Тромбоз правой подколенной артерии был в 1995 году. Принимала преднизолон в дозе 15 мг/сут, нестероидные противовоспалительные препараты (ибупрофен), планквенил. Последнее ухудшение с начала октября 1995 года. При осмотре на лице эритематозные высыпания в виде "бабочки" в области скуловых дуг и переносицы. Пассивные и активные движения в крупных суставах болезненны. При физикальном исследовании органов дыхания патологических изменений не выявлено. Границы относительной тупости сердца не изменены. Тоны сердца ясные, ритм правильный, ЧСС 66 в минуту. Живот при пальпации мягкий, безболезненный. Печень и селезенка не увеличены.
Данные лабораторных методов обследования:
Нb - 124 г/л; РОЭ 43 мм/ч; Лейкоциты - 4.5 x 109/л;
Лейкоцитарная формула: Б - 1%; Э - 3%; П - 3%; С - 56%; Л - 30%; М - 7%.
Биохимический анализ крови: Креатинин 68 мкмоль/л; мочевина 5.0 ммоль/л; общий билирубин 14 мкмоль/л, прямой 3.5 мкмоль/л, непрямой 10.5 мкмоль/л; глюкоза 4.0 ммоль/л; общий белок - 73.0 г/л, альбумины - 58%, α1-3.7%, α2-9.9%, β-11.1%, γ-17.3%.
RW - omp., обнаружены LE-клетки 10:1000, антитела к нативной ДНК 1/16, антитела к денатурированной ДНК 1/8, ЦИК 40 уд. ед.
Иммуноглобулины: IgG - 20.2 (7.2-16.4), IgM - 1.1 (0.6-1.8), IgA - 12.9 (1.9-5.4). Общий анализ мочи без особенностей. Исследование системы гемостаза - см. табл. 1.
Диагноз: Системная красная волчанка, хроническое течение, активность II, с поражением кожи и суставов, вторичный антифосфолипидный синдром.
Назначено лечение: индометацин 1 таб x 4 раза в сутки, преднизолон (в таблетках) 30 мг в сутки, гепарин 2.5 Ед x 4 раза в сутки (подкожно), плазмаферез 8 сеансов (400 мл за сеанс).
После лечения достигнуто улучшение: нормализовалась температура, уменьшились боли в суставах, но сохраняются эритематозные высыпания в виде "бабочки" на лице.
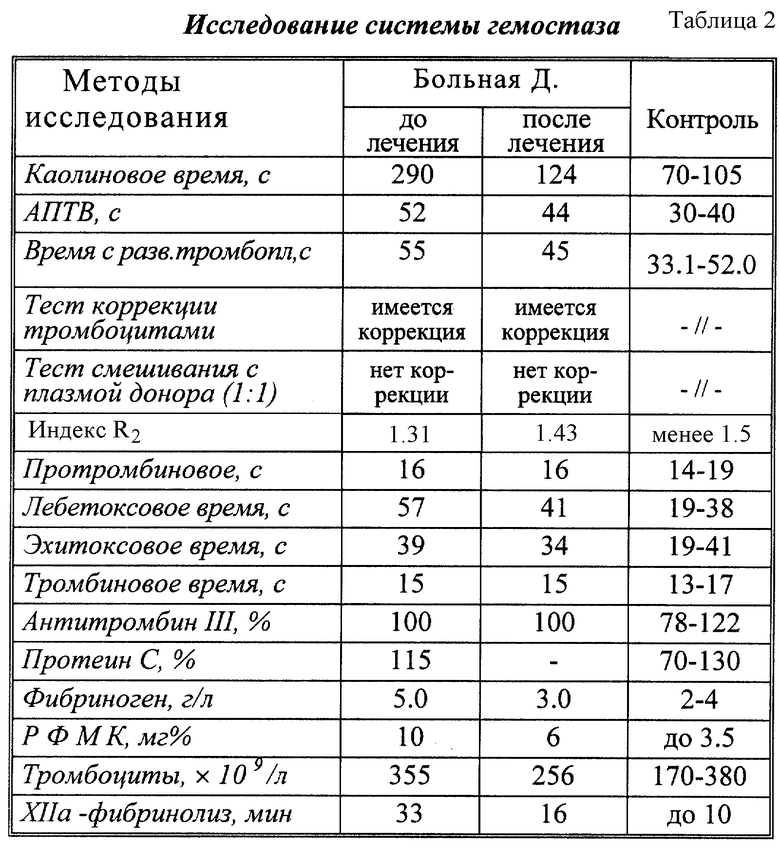
2. Больная Д, 18 лет, поступила в ревматологическое отделение Алтайской краевой клинической больницы 24.10.95 ( истории болезни 3-117) с жалобами на повышение температуры до фебрильных значений, боли в суставах, нарушение зрения, наличие "бабочки" на лице, слабость, утомляемость. Больна в течение двух лет (состоит на "Д" учете по поводу СКВ). За время заболевания дважды отмечает тромботические осложнения: тромбоз вен сетчатки в июне 1993 года и тромбоз левой бедренной артерии в августе 1994 года. Неоднократно в общем анализе мочи находили белок и эритроциты. Принимала преднизолон в дозе 20 мг/сут, нестероидные противовоспалительные препараты, планквенил. Последнее ухудшение с конца сентября 1995 года. При осмотре на лице эритематозные высыпания в виде "бабочки" в области скуловых дуг и переносицы, расходящееся косоглазие. При физикальном обследовании органов дыхания отклонений не обнаружено. Границы относительной тупости сердца не изменены. Тоны сердца ясные, ритм правильный, ЧСС 78 в минуту. Живот при пальпации мягкий, безболезненный. Печень и селезенка не увеличены.
Данные лабораторных методов обследования:
Нb - 115 г/л; РОЭ 47 мм/ч; Лейкоциты - 5.3 x 109/л;
Лейкоцитарная формула: Б - 1%; Э - 1%; П - 1%; С - 57%; Л - 32%; М - 8%.
Биохимический анализ крови: Креатинин 74 мкмоль/л; мочевина 5.9 ммоль/л; общий билирубин 13 мкмоль/л, прямой 4 мкмоль/л, непрямой 9 мкмоль/л; глюкоза 4.6 ммоль/л; СРБ +++; общий белок - 82.9 г/л, альбумины - 50%, α1-5.0%, α2-11.0%, β-14.0%, γ-20.0%.
Обнаружены LE-клетки 8: 1000, антитела к нативной ДНК 1/16, антитела к денатурированной ДНК 1/16. Положителен антинуклеарный фактор 1/100. ЦИК 40 уд. ед. Иммуноглобулины: IgG - 20.2 (7.2-16.4), IgM - 1.1 (0.6-1.8), IgA - 12.9 (1.9-5.4). Общий анализ мочи без особенностей. На ЭКГ блокада правой ножки пучка Гисса. Заключение окулиста: Остаточные явления тромбоза вен сетчатки: Атрофия зрительного нерва OS. Острота зрения 1.0/0.01. Расходящееся косоглазие. Исследование системы гемостаза - см. табл. 2.
Диагноз: Системная красная волчанка, хроническое течение, активность III, с поражением кожи, суставов, сердца, вторичный антифосфолипидный синдром. Атрофия зрительного нерва OS.
Назначено лечение: индометацин 1 таб x 4 раза в сутки, преднизолон (в таблетках) 30 мг в сутки, гепарин 2.5 Ед x 4 раза в сутки (подкожно), плазмаферез 10 сеансов (300 мл за сеанс). После лечения состояние больной улучшилось: нормализовалась температура, прекратились боли в суставах, уменьшилась слабость. Эритематозные высыпания в виде "бабочки" в области скуловых дуг и переносицы сохраняются.
В приведенных клинических примерах показано, что у этих больных коагуляционные тесты, выявляющие ВА, положительны (KB, АПТВ, время свертывания с разведенным тромбопластином, лебетоксовый, тесты смешивания и коррекции). Степень удлинения времени свертывания в различных тестах разная, индекс R2 значительно снижен, но этот индекс повышается после эффективного лечения. Таким образом, индекс R2 можно использовать для выявления ВА и в качестве критерия эффективного лечения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ АНТИФОСФОЛИПИДНОГО СИНДРОМА | 1995 |
|
RU2104550C1 |
| СПОСОБ ДИАГНОСТИКИ ТРОМБОФИЛИИ, ОБУСЛОВЛЕННОЙ РЕЗИСТЕНТНОСТЬЮ ФАКТОРА V К АКТИВИРОВАННОМУ ПРОТЕИНУ C | 1996 |
|
RU2129282C1 |
| СПОСОБ ДИАГНОСТИКИ ТРОМБОФИЛИИ, ОБУСЛОВЛЕННОЙ РЕЗИСТЕНТНОСТЬЮ ФАКТОРА V К АКТИВИРОВАННОМУ ПРОТЕИНУ С | 2001 |
|
RU2205411C2 |
| СПОСОБ КОНТРОЛЯ ЭФФЕКТИВНОСТИ ЗАМЕСТИТЕЛЬНОЙ ТЕРАПИИ ПРИ ДВС-СИНДРОМЕ | 2000 |
|
RU2190855C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВОЛЧАНОЧНОГО АНТИКОАГУЛЯНТА | 2003 |
|
RU2239197C1 |
| СПОСОБ ДИАГНОСТИКИ АНТИФОСФОЛИПИДНОГО СИНДРОМА | 2003 |
|
RU2254572C2 |
| СПОСОБ ДИАГНОСТИКИ АНТИФОСФОЛИПИДНОГО СИНДРОМА | 2000 |
|
RU2186391C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ КОНЦЕНТРАЦИИ ГЕПАРИНА | 2003 |
|
RU2249819C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЕЧЕНИЯ ЭМПИЕМЫ ПЛЕВРЫ И ПИОПНЕВМОТОРАКСА | 1992 |
|
RU2043636C1 |
| СПОСОБ ДИАГНОСТИКИ АНТИФОСФОЛИПИДНОГО СИНДРОМА У ПАЦИЕНТОВ С ТРОМБОЗАМИ И/ИЛИ АКУШЕРСКОЙ ПАТОЛОГИЕЙ | 2022 |
|
RU2804231C1 |
Изобретение относится к области медицины, в частности исследованию крови, и может быть использовано для лабораторной диагностики тромбофилии, обусловленной наличием в крови волчаночного антикоагулянта. Способ основан на использовании эффекта снижения прокоагулянтной активности нормальных ФКМ в плазме больных с волчаночным антикоагулянтом. В исследуемую плазму крови, лишенную фосфолипидных фрагментов клеточных мембран (ФКМ), добавляют ФКМ донора. Измеряют каолиновое время свертывания. Вычисляют индекс R2 как отношение каолинового времени свертывания в плазме, лишенной ФКМ, к каолиновому времени свертывания в плазме после добавления ФКМ донора. При значении R2 меньше 1,5 определяют наличие волчаночного антикоагулянта. Способ достаточно специфичен, позволяет сократить время исследования, не требует использования малодоступных реактивов. 2 табл., 2 ил.
Способ определения волчаночного антикоагулянта путем фильтрации плазмы и определения каолинового времени свертывания, отличающийся тем, что в исследуемую плазму крови, лишенную фосфолипидных фрагментов клеточных мембран, добавляют фосфолипидные фрагменты клеточных мембран донора, вычисляют индекс R2, как отношение каолинового времени свертывания в исследуемой плазме, лишенной фосфолипидных фрагментов клеточных мембран, к каолиновому времени свертывания в исследуемой плазме после добавления фосфолипидных фрагментов клеточных мембран донора и при значении R2 меньше 1,5 результаты теста считают положительными, свидетельствующими о наличии в исследуемой плазме волчаночного антикоагулянта.
| RU 2058031 C1, 10.04.1996 | |||
| Brandt J.T | |||
| et dl., Criteria for the diagnosic of Jupus Anficoagulants Update, Thromb | |||
| Haemost., 1995, vol | |||
| Приспособление в центрифугах для регулирования количества жидкости или газа, оставляемых в обрабатываемом в формах материале, в особенности при пробеливании рафинада | 0 |
|
SU74A1 |
| Пневматический поршневой насос двойного действия для буровых скважин и глубоких колодцев | 1924 |
|
SU1185A1 |
| RU 21044552 С1, 10.02.1998 | |||
| RU 21044550 C1, 10.02.1998 | |||
| US 4666831 А, 19.05.1987 | |||
| US 4698299 А, 06.10.1987 | |||
| US 4877741 А, 31.10.1989 | |||
| JP 62134561 А, 17.06.1987 | |||
| EP 0841566 A1, 13.05.1998 | |||
| Устройство для закрепления коренного конца троса лебедки | 1976 |
|
SU587090A1 |
Авторы
Даты
2002-04-10—Публикация
1999-03-23—Подача