Изобретение относится к медицине и может быть использовано в грудной хирургии при лечении грыж пищеводного отверстия диафрагмы.
Основные составляющие хирургического лечения аксиалльных грыж (АГ) и рефлюкс-эзофагита: 1) операционный доступ, 2) фиксация желудка после низведения кардии под диафрагму, 3) антирефлюксная операция.
Выбор операционного доступа зависит от вида и размера грыжи, возраста и общего состояния пациента, наличия сопутствующих заболеваний, формы грудной клетки, перенесенных ранее операций, а также от предпочтительного отношения хирурга к определенной методике операции (1, 2, 3, 4).
Известны 3 доступа к грыжам пищеводного отверстия диафрагмы:
1. Трансабдоминальный с рассечением передней брюшной стенки верхнесрединным, параректальным, трансректальным, косым в левом подреберье или поперечным разрезами. Его применяют сторонники операции Ниссена (5) и многочисленных ее модификаций, которые считают его достаточно травматичным и неудобным из-за большой глубины, особенно у лиц с высоким реберным краем, когда крайне затруднена перевязка коротких сосудов желудка, обнажение ножек диафрагмы и безопасное их сшивание (2). Этот доступ не имеет альтернативы, когда одновременно с операцией по поводу АГ необходимо удалить желчный пузырь с камнями, выполнить ваготомию с антрумэктомией или пилоропластикой.
2. Трансплевральный заднелатеральный доступ по VI-VIII межреберыо, чаще слева, используют при повторных операциях по поводу рецидивных АГ у ранее оперированных через живот (6) и первичных, когда нет сопутствующих хирургических заболеваний органов брюшной полости. Он более удобен при больших длительно существующих грыжах и коротком пищеводе (6, 7). При всех положительных качествах трансплевральный доступ значительно травматичнее первого, т.к. по ходу его рассекают нижние волокна трапециевидной и ромбовидной мышц, широкую мышцу спины, частично зубчатую и межреберные мышцы. Иногда резецируют одно из ребер и выполняют торакотомию через его ложе. Недостатком доступа является также необходимость давления на легкое для обнажения средостенной плевры. У пациентов с хронической легочной недостаточностью это приводит к серьезным нарушениям газообмена и угрозе их жизни.
3. Торако-абдоминальный доступ с пересечением реберной дуги и рассечением диафрагмы применяют редко из-за его травматичности. Большинство хирургов предпочитают соединять грудную и брюшную полости при помощи диафрагмотомии (7).
Из способов фиксации желудка после низведения кардии под диафрагму известны следующие:
1. Allison P.R. (8) пришивал П-образными швами остатки грыжевого мешка у пищевода к грудной поверхности кольца пищеводного отверстия (КПО) и поверх их накладывал отдельные швы, прошивающие стенку пищевода и КПО. Грыжевой мешок он рассекал на пальцах руки, введенных в него со стороны брюшной полости через диафрагмотомическое отверстие.
2. Jonasrud R. L. (9) и авторы оперирующие по методике Кауниц (10, 11) фиксировали переходную зону пищевода и кромку грыжевого мешка (КГМ) к абдоминальной поверхности диафрагмы у КПО через разрез диафрагмы. Фиксация пищеводно-желудочного перехода без выполнения антирефлюксной операции стали причиной рпецидивов РЭ.
3. Baue A.E., Belsey R.H. (9), оперируя по методике Марка IV, мобилизовали пищевод до корня легкого, рассекали грыжевой мешок, вытягивали в плевральную полость через расширенное КПО кардию и 6-8 см большой кривизны желудка, перевязывая несколько коротких сосудов. Иногда прибегали к диафрагмотомии. Левую переднебоковую стенку желудка сшивали двумя рядами швов с пищеводом и фиксировали 2/3 окружности пищевода и кардии к диафрагме на расстоянии 2 см от КПО. На наш взгляд такая фиксация недостаточна.
Из антирефлюксных операций, выполняемых из трансплеврального доступа, общеизвестными стали операции Белси (13, рис. 68-71) и Марка IV (12), в которых предпринята попытка поперечной кардиопластики на 2/3 окружности с целью создания антирефлюксного клапана с фиксацией к КПО. На наш вгляд сформированный таким образом антирефлюксный клапан несовершенен и не может работать стабильно, а глубокое погружение пищевода в просвет кардии увеличивает вероятность прорезывания швов.
Подавляющее большинство антирефлюксных операций выполняются из трансабдоминального доступа. Это операция Ниссена и многочисленные ее модификации (Хилла, Дор, Тоупета, Латаста, Каншина, Шалимова и др.). Многие из них сложны и травматичны. Качественное выполнение их доступно лишь хирургам, систематически занимающимся этим разделом хирургии. У хирургов с малым опытом рецидивы АГ достигают 50% (2).
Как в традиционных, так и в эндоскопических хирургических технологиях на сегодняшний день предпочтение отдают операции Ниссена. Мы предлагаем свою версию операции, которую выполняем, не вторгаясь в брюшную и плевральные полости.
Задача изобретения - уменьшить травматичность операции, повысить надежность фиксации кардии к диафрагме и упростить формирование антирефлюксного клапана.
Поставленную задачу осуществляют за счет того, что операцию выполняют из доступа, проходящего по VI межреберью слева между среднеключичной линией, краем грудины и мечевидным отростком с отделением VII ребра от грудины, через нижний треугольник переднего средостения, между диафрагмой и диафрагмальной порцией перикарда, между средостенными листками плевры, переднюю и боковые стенки кардии, отступив вниз от КГМ на 3 см спереди и 1 см с боков, фиксируют П-образными серозно-мышечными швами к нижнему краю КПО, переходную зону пищевода и КГМ сшивают отдельными швами с верхним краем КПО с захватом в шов стенки кардии у КПО и последующим ее погружением под переходную зону в виде поперечной дубликатуры - антирефлюксного клапана и поперечных боковых складок, служащих зоной прилегания клапана.
Методика операции.
Положение больного на спине. В желудке установлен толстый зонд. Наркоз эндотрахеальный с ИВЛ. Операционный доступ, проходящий по VI межреберью слева между среднеключичной линией краем грудины и мечевидным отростком с отделением VII ребра от грудины, через нижний треугольник переднего средостения, между диафрагмой, перикардом и средостенными листками плевры (фиг. 1), разработан нами ранее. Заявка 9811069/14 (011866) А 61 В 17/00, приоритет от 02.06.1998 г.
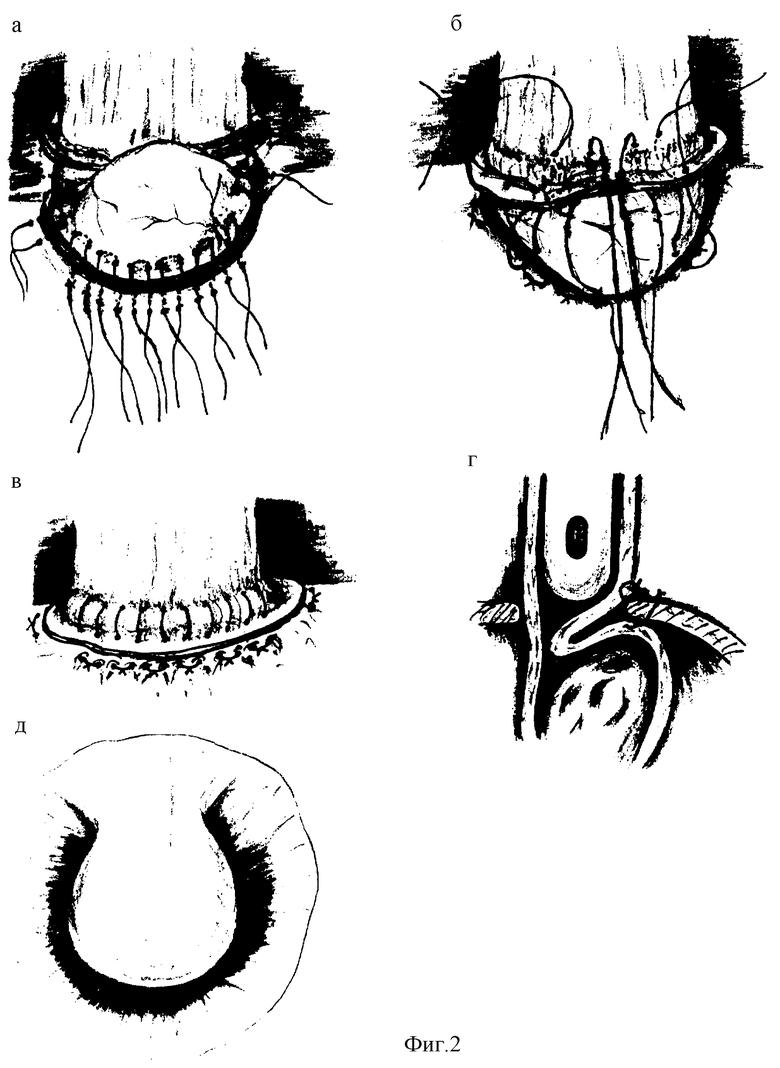
Над передним краем кольца пищеводного отверстия (КТО) иссекают грыжевой мешок с оставлением 1 см кромки (КГМ) у пищевода. Для выполнения антирефлюксной операции достаточно 5 см кардии желудка над КТО. При помощи 8 П-образных серозно-мышечных швов кардию фиксируют (кардиопексия) к нижнему краю КТО с выведением концов лигатур на поверхность диафрагмы в 1 см от пищеводного отверстия. 2 из них прошивают спереди на 3,0 см ниже КГМ на ширину 1,5 см, 2 - через боковые стенки на 1 см ниже КГМ, еще по 2 - между передними и боковыми швами продольно оси пищевода (фиг. 2 а ). Концы лигатур попарно берут на зажимы и поочередно завязывают с небольшой силой натяжения. Переходную зону пищевода и КГМ адаптированную к диафрагме, сшивают с верхним краем КТО с захватом в шов стенки кардии в местах ее прилегания к КПО (фиг. 2 б). Концы лигатур берут попарно на зажимы. Конец желудочного зонда устанавливают над входом в желудок. Переднюю стенку кардии погружают под переходную зону пищевода. Швы поочередно завязывают (фиг. 2 в). При этом под переходной зоной пищевода образуется поперечная дубликатура - антирефлюксный клапан (фиг. 2 г), и поперечные боковые складки, служащие зоной прилегания клапана. Этим завершают кардиопластику и фиксацию желудка и пищевода к КПО диафрагмы (френико-кардио-езофагопексию) с восстановлением пищеводно-диафрагмальной связки.
Желудочный зонд продвигают в желудок. Проводят пальцевую ревизию пространства позади пищевода со стороны правой ножки диафрагмы. Заднюю стенку пищеводно-желудочного перехода оставляют свободной. КПО суживают, только если оно чрезмерно широкое.
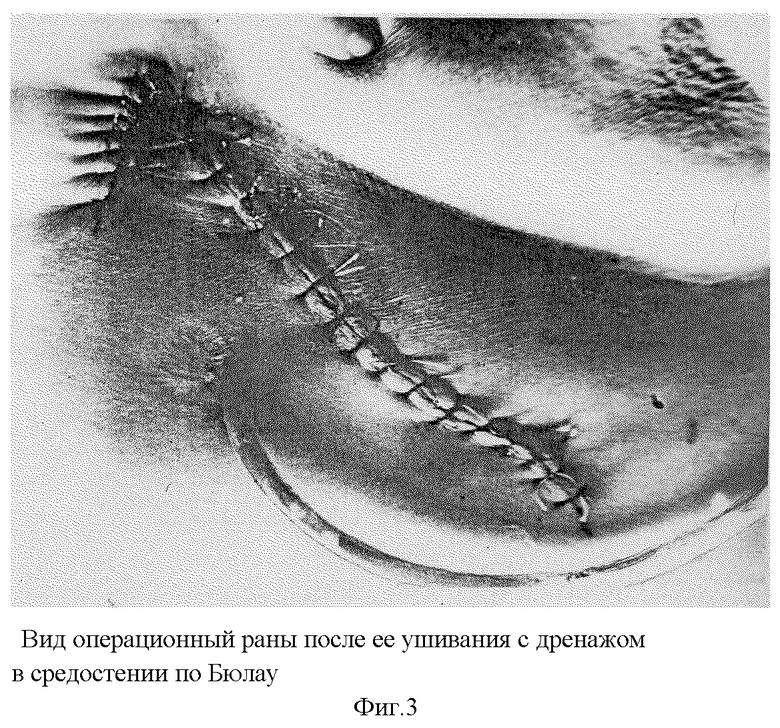
Анестезиолог заменяет толстый желудочный зонд тонким. Проводят контроль гемостаза. Средостение дренируют через подреберье у внутреннего края левой прямой мышцы живота по Бюлау. Операционную рану ушивают послойно наглухо (фиг. 3). На кожную рану накладывают асептическую наклейку.
Сформированный клапан выполняет утраченные в процессе болезни функции острого угла Гиса и нижнего пищеводного сфинктера. Когда конец желудочного зонда находится над входом в желудок, он лишь соприкосается с задней стенкой кардии. Когда его удаляют - задняя стенка смещается кпереди и оттесняет клапан. Последний занимает продольное положение сверху вниз. При прохождении пищи через зону клапана задняя стенка отходит кзади, а клапан - кпереди. После прохождения пиши они вновь смыкаются. Спонтанный заброс содержимого желудка в пищевод в положении Тренделенбурга и пробе Вальсальвы не происходит. При переполнении желудка газами или рвотных движениях, когда резко возрастает давление в его просвете, задняя стенка кардии и клапан расходятся в противоположном направлении. Образуется щель, через которую вырываются газы (отрыжка) или рвотные массы. При этом клапан, на короткое время, может быть прижат к передней стенке пищевода в верхнем направлении. На фиг. 2 д представлен вид антирефлюксного клапана во время эндоскопии с раздуванием пищевода. Оставленный после исследования инсуфлированный в желудок воздух больной отрыгает самостоятельно.
Мы оставляем за собой право на различные варианты формирования антирефлюксного клапана, т.к. разработано их несколько.
Методика операции успешно применяется в клинике. Прооперированы 5 больных в возрасте от 43 до 68 лет. После контрольного обследования через 16-18 недель со дня выписки из стационара результаты операции признаны отличными.
В доступной нам периодической, монографической и патентной литературе описания подобной операции мы не встретили
Преимущества нашей операции мы видим в следующем:
1) менее травматичный операционный доступ,
2) надежная и технически не сложная фиксация кардии и переходной зоны пищевода к кольцу пищеводного отверстия диафрагмы,
3) более простой и совершенный, на наш взгляд, антирефлюксный клапан.
ПРИМЕР.
Больная Р. , 46 лет, история болезни 1122, госпитализирована в 1 хирургическое отделение дорожной больницы ст. Красноярск 31 мата 1998 г. До этого в течение 15 дней лечилась в гастроэнтерологическом терапевтическом отделении по поводу скользящей кардиальной грыжи пищеводного отверстия диафрагмы, недостаточности кардии пищевода, эрозивного рефлюксэзофагита. Проводимое консервативное лечение существенного улучшения не давало. Беспокоили изжога, невозможность спать в горизонтальном положении и работать в наклон из-за обильной регургитации желудочного содержимого, мучительной изжоги и болей за грудиной.
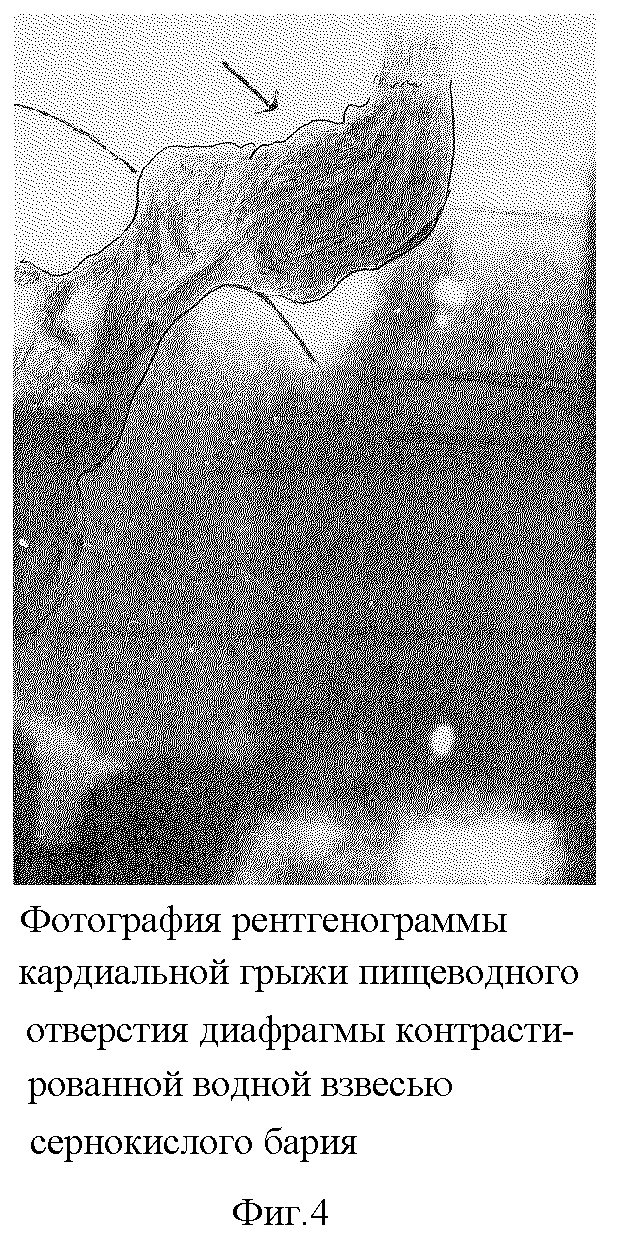
Из анамнеза известно, что изжога и отрыжка беспокоят в течение 27 лет. Лечилась амбулаторно, но из года в год отмечала ухудшение. Стали беспокоить боли за грудиной, ухудшение самочувствия. Последние 5 лет лечилась стационарно по 2-3 раза в год. Существенного улучшения от консервативного лечения не отмечала. После консультации с хирургом было предложено хирургическое лечение. Получено согласие. На рентгенограмме в боковой проекции с контрастированием пищевода и желудка с пробой Вальсальвы от 23.03.98 г. над диафрагмой определяется кардиальный отдел и часть свода желудка с контрастированными складками слизистой (фиг. 4).
09.04.98 г. под эндотрахеальным наркозом, через разработанный нами передний наддиафрагмальный внеплевральный доступ, выполнена операция грыжесечение, создание антирефлюксного клапана по нашей методике. Послеоперационный период без осложнений. Зонд из желудка и дренаж из средостения удалены через сутки после операции. Разрешено пить бульон на 2-е сутки, т.к. прослушивалась живая перистальтика кишечника и отходили газы. На следующий день и в последующие больная отмечала исчезновение отрыжки, изжоги. Впервые за много лет спала в горизонтальном положении и не отмечала регургитации желудочного содержимого. В первые дни после операции отмечала умеренные боли за грудиной при прохождении пищи из пищевода в желудок.
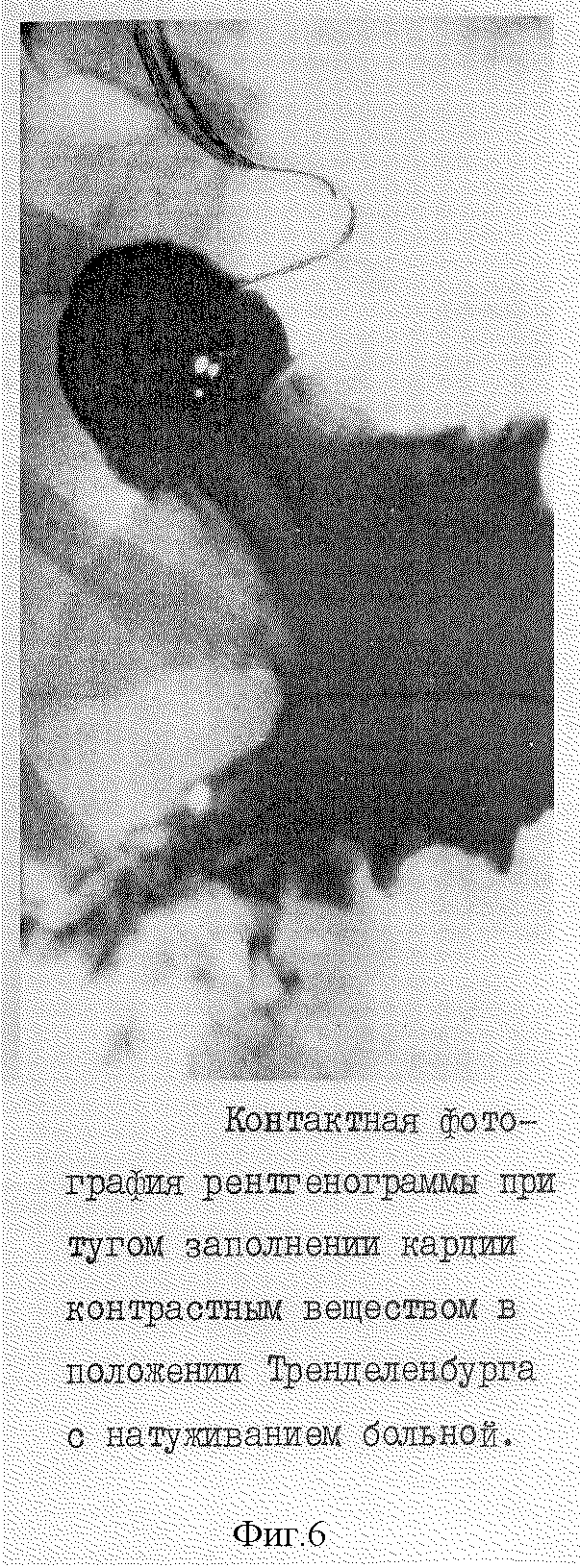
15.04.98 г. рентгенконтрастное исследование пищевода и желудка. Прохождение контрастной массы через кардиальный отдел пищевода свободное. Заброса контрастной массы из желудка в пищевод в положении Тренделенбурга с пробой Вальсальвы, нет.
ФГС от 20.04.98 г. Эрозий на слизистой пищевода нет. Кардиальный отдел пищевода перекрыт сформированным нами антирефлюксным клапаном, который лишь щелевидно открывает вход в желудок при раздувании пищевода и пропускает тубус эндоскопа при легком надавливании последним на его задний край. Эндоскоп был предномеренно удален без отсасывания инсуфлированного в желудок воздуха. Больная срыгнула воздух самостоятельно. Чувство распирания исчезло.
Выписана домой в удовлетворительном состоянии на 11 сутки после операции.
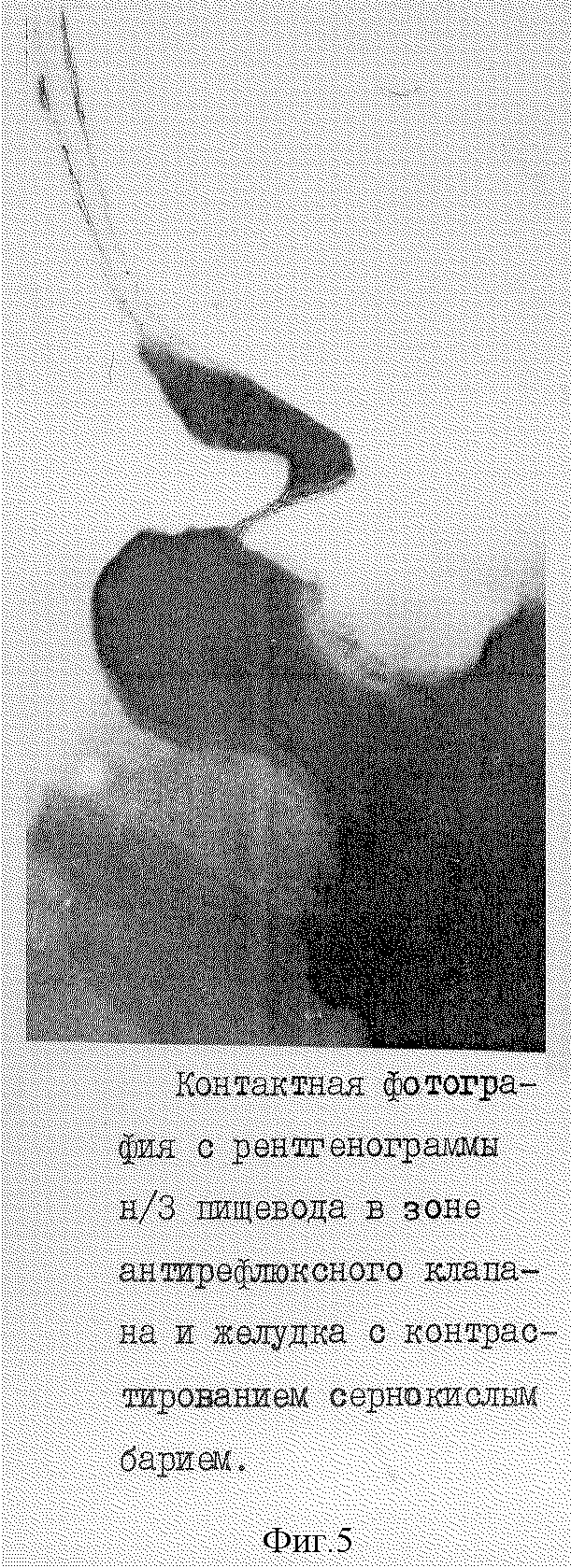
Через 18 недель после операции проведен диспансерный осмотр. Жалоб не предъявляет. Дисфагии нет. Болей за грудиной изжоги и ощущений дискомфорта нет. Затруднений с произвольной отрыжкой нет. Рентгенконтроль и эндоскопия подтвердили полную анатомическую и функциональную состоятельность результатов операции (фиг. 5, фиг. 6).
Список литературы.
1. Василенко В.Х., Гребнев А.Л. "Грыжи пищеводного отверстия диафрагмы". Москва, М. 1978,
2. Березов Ю.Е. и Григорьев М.С. "Хирургия пищевода". Медицина, 1965, с. 175-188.
3. Byrne W.J., Euler A.K., Ashcraft E., Nach D.G., Seibert J.J., Golladoy E.S. "Gastroesophageal reflux in the severeli retard who vomit: Criteria for and results of surgical intervention in twenty - two patients." Surgeri, 1982, 91, 1, 95-98.
4. Оскретков В.И., В.А. Ганков. "Результаты хирургической коррекции недостаточности замыкательной функции кардии, Хирургия, 1997, 8, 43-46.
5. Nissen R. , Rossetti M. "La fundoplicatio et gastropexie dans le treitement chirurgical de l insuflisance du cardia et de la hernie hiatale. Indications, technique et resultats". Sem. Hop. Paris. Ann.Chir.,1962, 16, 11-12, 825-836.
6. Little A. G. , Ferguson M.K., Skinner D.B. '"Reoperation for failed antireflux operations". J. Thorac. cardiovase Surg., 1986, 91, 4, 511-517.
7. Березов Ю.Е., Ермолаев А.С., Варшавский Ю.В. "Некоторые аспекты хирургического лечения грыж пищеводного отверстия диафрагмы". В кн.: Хрургическое и комбинированное лечение заболеваний пищевода и желудка". Томск, 1973, с. 38-40.
8. Allison P.R. "Reflux esophagitis, sliding hiatal hernia, and anatomy of repair". Surg. Gyntc. Obstet., 1951, 92, 419.
9. Jonasrud R.L. "The repair of the phrenoesophageal ligament in surgical treatment of hiatal hernia". Surg. Gynecol. Obst., 1956, 103, 6, 708-710.
10. Hamerlijnck R., Flamme A., Nijboer J.H., Anne Т., Derom F. "De behandeling van gastroesofageale reflux bij middel van de Kaunitz technick." Acta chir. Beig., 1985, 85, 4, 211-216.
11. Noterdaeme P.M., Vermassen F., van Belleghem Y., Derom F. "Lange termijn follow-up na herstel van hiatus hernia volgeus Kauniz. "Acta belg. chir., 1988, 88, 5, 303-307.
12. Baue А.E., Belsey R.H. "The treatment of sliding Hiatus Hernia and Reflux Esophagitis by the Mark IV Technique." Surgery, 1967, 62, 2, 396-404.
13. Шалимов А. А., Полупан В.Н. "Атлас операций на пищеводе, желудке и двенадцатиперстной кишке." М.: Медицина, 1975, с. 44. Рис. 68-71.9
Изобретение относится к медицине, хирургии, может быть использовано для оперативного лечения грыж пищеводного отверстия диафрагмы. Выполняют доступ через VI межреберье слева между среднеключичной линией, краем грудины и мечевидным отростком с отделением VII ребра от грудины, между диафрагмой и диафрагмальной порцией перикарда, между средостенными листками плевры. Фиксируют переднюю стенку кардии серозно-мышечными швами к нижнему краю кольца пищеводного отверстия диафрагмы. Переходную зону пищевода и кромку грыжевого мешка сшивают с верхним краем кольца пищеводного отверстия, погружая переднюю стенку кардии под переходную зону пищевода. Способ позволяет снизить травматичность вмешательства. 6 ил.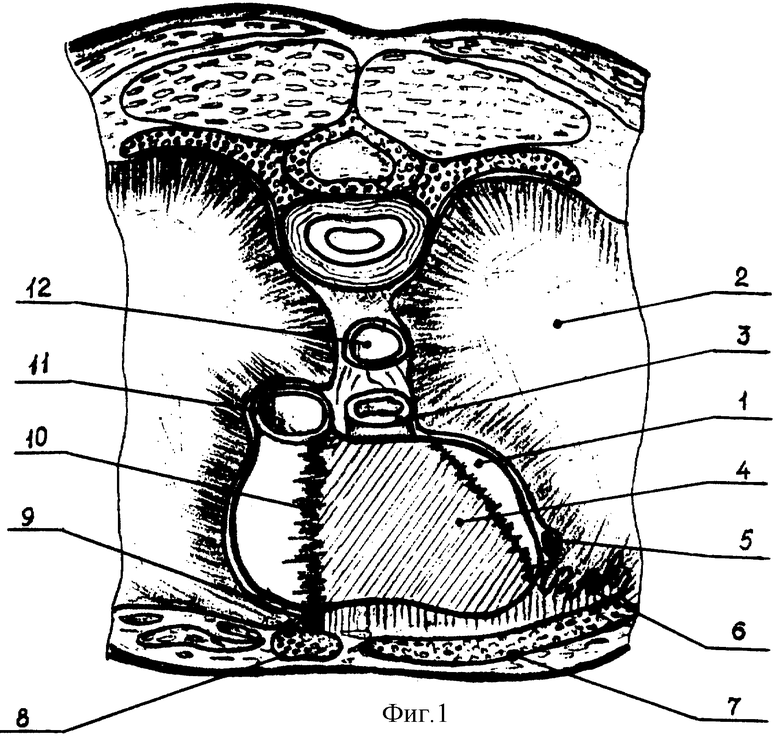
Способ хирургического лечения аксиальных грыж пищеводного отверстия диафрагмы и желудочно-пищеводного рефлюкса, включающий доступ через VI межреберье слева между среднеключичной линией, краем грудины и мечевидным отростком с отделением VII ребра от грудины, между диафрагмой и диафрагмальной порцией перикарда, между средостенными листками плевры, затем, отступив на 3 см вниз от кромки грыжевого мешка, переднюю стенку кардии фиксируют серозно-мышечными швами к нижнему краю кольца пищеводного отверстия диафрагмы, после чего переходную зону пищевода и кромку грыжевого мешка, адаптированную к диафрагме, сшивают с верхним краем кольца пищеводного отверстия, погружая переднюю стенку кардии под переходную зону пищевода.
| Способ хирургического лечения грыж пищеводного отверстия диафрагмы | 1980 |
|
SU874039A1 |
| ОСТРОВЕРХОВ Г.Е | |||
| и др | |||
| Оперативная хирургия и топографическая анатомия, 1995, 417-420. | |||
Авторы
Даты
2002-06-10—Публикация
1998-10-13—Подача