Настоящее изобретение относится к хирургии, а именно к глазной хирургии - хирургическому лечению высокой осложненной прогрессирующей близорукости, в том числе с разрывами сетчатки.
В настоящее время склеропластика является наиболее эффективным методом лечения прогрессирующей близорукости.
Целесообразность сочетания склеропластики с локальным вдавлением оболочек глаза ранее обосновывалась в работе В.И. Савиных "Комбинированная склеропластическая реконструкция глаза с высокой близорукостью" (Офтальмологический журнал, 1980, №8, с.480-483).
Операция предусматривала использование донорского материала, была технически очень сложна и рискованна для пациента, поэтому не получила широкого применения. Описание методики проведения операции (прототип) приводится ниже:
после обезболивания производится циркулярный разрез коньюктивы глазного яблока в 5 мм от лимба с оставлением мостика над внутренней прямой мышцей в 8-9 мм. Выделяют все прямые мышцы и накладывают на них уздечные швы. Склера очищается от эписклеры и теноновой капсулы. В четырех квадрантах глазного яблока делают концентрические надрезы склеры на половину ее толщины длиной 5 мм в косых меридианах на уровне прикрепления сухожилий прямых мышц. Отступя от этих надрезов кзади на 6 мм и параллельно им, производят еще два надреза белочной оболочки на ту же глубину. С помощью круглого ножа склеру расслаивают между ними и формируют 4 тоннеля. Затем, используя первый разрез, выполняют типичное рифление склеры. Если при стягивании швов повышается внутриглазное давление, то делается парацентез роговицы. С помощью специального инструмента имплантат заводят за глазное яблоко, концы фасциальных лент проводят через склеральные тоннели и фиксируют к склере двумя швами на уровне передних ее надрезов. Добиваются того, чтобы xpящeвaя пломба оказалась на склере в области желтого пятна. Правильность ее положения проверяется офтальмоскопически по выпячиванию в полость глаза макулярной зоны. В конце вмешательства накладывается непрерывный шов на рану коньюктивы.
Устройство, применявшееся при проведении данной операции (прототип), представляет собой имплантат из перекрещенных фасциальных лент (полосок), изготовленных из одногруппной консервированной аллофасции бедра с размещенной между центральными частями лент пломбой, вырезанной из консервированного аллохряща диаметром 8 мм и толщиной 1-3 мм (в зависимости от степени миопии). Устройство заводят за задний полюс глазного яблока и фиксируют с помощью швов.
Известный способ обладает серьезным недостатком: заведение известного устройства за задний полюс глазного яблока сопровождается значительной травматичностью глаза из-за объемности хрящевой пломбы, которая ответственна за объем всего устройства.
Известное устройство обладает рядом недостатков, ограничивающих его применение:
- давление устройства на заднюю стенку глазного яблока (компрессия) задается механическим воздействием, которое не дозируется, что не предотвращает дальнейшего роста глаза, а следовательно, дальнейшего развития патологенного процесса; что и имеет место на практике. Для усиления давления трансплантата на задний полюс глазного яблока необходимо натянуть весь лоскут, что приводит к повышению внутриглазного давления;
- пломба, вырезанная из аллоткани (донорской ткани), со временем вовлекается в процесс биодеструкции. Это приводит к снижению силы натяжения трансплантата и, следовательно, к уменьшению давления пломбы на задний полюс глаза, что не позволяет обеспечить долгосрочный эффект операции.
Очевидно, для повышения стабилизирующего эффекта склеропластических операций при прогрессирующей и осложненной близорукости целесообразно использовать материалы, не подвергающиеся деструкции и постоянно сохраняющие свои функциональные свойства, из которых в данном случае наиболее важным является постоянно действующая компрессия.
В основу настоящего изобретения положена задача разработать такой способ и устройство для хирургического лечения высокой осложненной близорукости, которые обеспечивали бы удобство и малую травматичность имплантации, постоянно действующую компрессию и неограниченный срок эксплуатации, обладали бы биологической совместимостью с тканями человеческого организма и при этом не подвергалось бы биодеструкции.
Следствием снижения травматичности проведения операции является уменьшение частоты осложнений в операционном и постоперационном периодах, чем обеспечивается социальный эффект (сокращается период реабилитации пациента, уменьшается количество койко-дней).
Заявляемые способ и устройство позволяют также ослабить натяжение лент в области заднего полюса глаза, создать условия для блокирования микродефектов в мембране Бруха, увеличить контакт хориокапилляриса, пигментного эпителия и мембраны Бруха, что оказывает благоприятный эффект на метаболизм внутренних оболочек глаза.
Поставленная задача решается тем, что разработаны способ и устройство из биологически инертного материала, обладающего эффектом памяти формы, позволяющее осуществить хирургическое лечение осложненной близорукости.
Изобретение поясняется чертежом, где на фиг.1-3 изображен общий вид устройств различной модификации, получивших название “динамической пломбы” (пломбы, выполненной из материала, обладающего эффектом памяти формы).
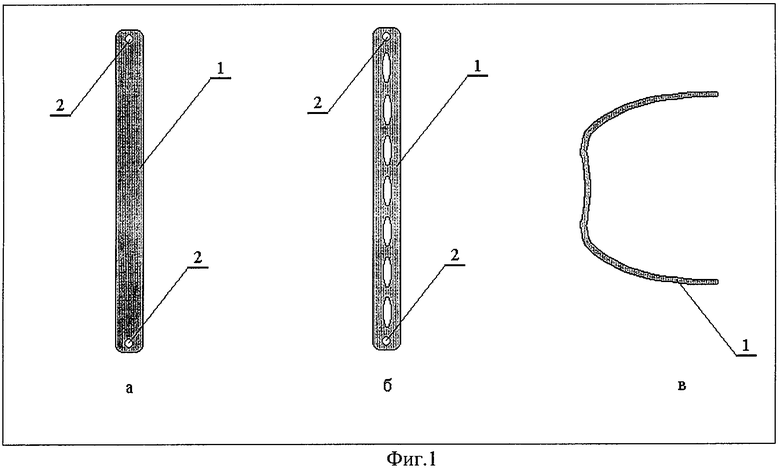
Устройство в первом варианте исполнения (фиг.1) изготовлено из ленты 1, сплошной (фиг.1а) или перфорированной (фиг.1б), которая изогнута в ε-образную форму (фиг.1в), и имеет по крайней мере одно отверстие 2 с краю для подшивания к ленточному трансплантату. На фиг.1а и б представлены продольная проекция развернутой сплошной перфорированной ленты 1, на фиг.1в - поперечная проекция “динамической пломбы” в рабочей форме.
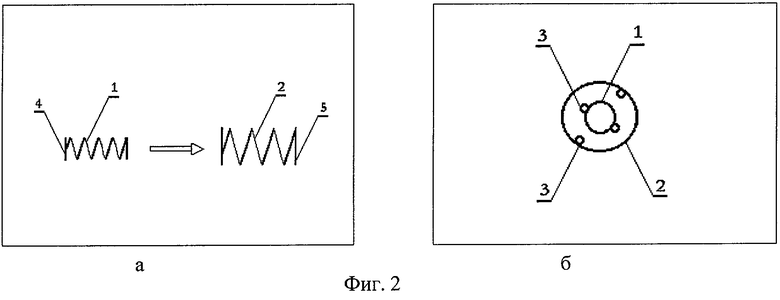
Во втором варианте исполнения (фиг.2) устройство содержит две спиральные пружины 1 и 2 различного диаметра, помещенных одна в другую, каждая из которых образует цилиндрический каркас, и имеющих петли 3 на обоих концах. На фиг.2а представлена продольная проекция обеих спиральных пружин в отдельности; на фиг.2б - поперечная проекция. Расстояние между соседними витками цилиндрического каркаса должно быть не менее диаметра проволоки, из которой сформирован каркас. В основаниях обоих цилиндров сформированы замкнутые кольца 4 и 5, плоскость которых перпендикулярна оси симметрии цилиндрических каркасов. Наличие этих замкнутых колец обеспечивает предотвращение перекоса одного цилиндрического каркаса относительно другого, а также всей пломбы относительно оси ленточного трансплантата.
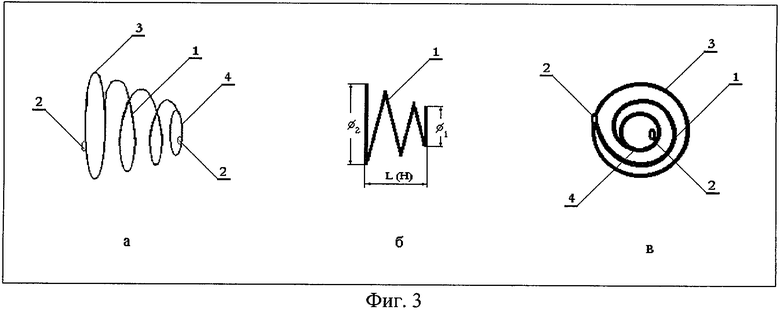
В третьем варианте исполнения (фиг.3) устройство выполнено в виде спиральной пружины 1 с образованием каркаса, имеющего вид усеченного конуса; на обоих концах усеченного конуса сформированы петли 2. На фиг.3а представлен общий вид динамической пломбы; на фиг.3б и в - продольная и поперечная проекции соответственно. Расстояние между соседними витками конического каркаса должно быть не менее диаметра проволоки, из которой сформирован каркас. В обоих основаниях усеченного конуса витки пружины образуют замкнутые кольца 3 и 4, плоскость которых перпендикулярна оси симметрии усеченного конуса. Наличие этих колец, так же как и в варианте исполнения 2, служит для предотвращения перекоса пломбы относительно оси ленточного трансплантата и смещения ее с заднего полюса глазного яблока.
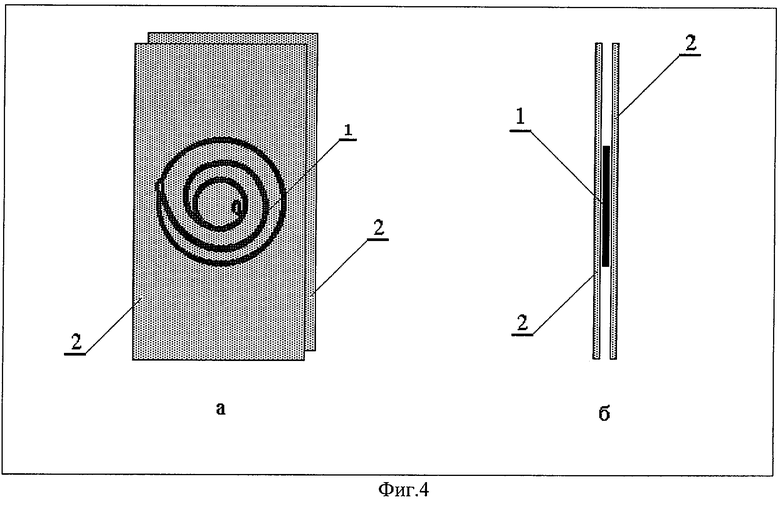
Отверстия 2 (см. фиг.1) и петли 3 (фиг.2) и 2 (фиг.3), сформированные на концах устройств, служат для подшивания “динамической пломбы” к ленточному трансплантату 2 (фиг.4). На фиг.4 приведен пример размещения “динамической пломбы” (вариант 3) между лентами трансплантата (вариант 2 исполнения пломбы размещается аналогично); на фиг.5а - вариант 1 исполнения пломбы.
Предпочтительно, чтобы пластина имела толщину от 0,15 до 0,35 мм, ширина пластины составляла от 2 до 5 мм, а ее длина в выпрямленном состоянии от 6 до 30 мм. Края пластины должны выполняться закругленными.
Предпочтительно, чтобы отношение площади пластины, занятой перфорацией, к площади всей пластины составляло 0,2-0,7. Применение перфорированной пластины целесообразно по той причине, что через перфорации прорастают новообразованные соединительные волокна, что обеспечивает сращение трансплантата со склерой и придает большую прочность всему соединению.
Предпочтительно, чтобы диаметр проволоки (второй и третий вариант исполнения, фиг.2 и 3) составлял от 0,2 до 0,6 мм.
Предпочтительно, чтобы диаметр наружного цилиндрического каркаса 1 составлял от 3 до 6 мм, а диаметр внутреннего цилиндрического каркаса 2 от 1,5 до 4 мм (второй вариант исполнения, фиг.2). Предпочтительно, чтобы отношение диаметра наружного цилиндрического каркаса к диаметру внутреннего находилось в диапазоне от 1,5 до 2,5. Предпочтительно, чтобы длина наружного и внутреннего цилиндрического каркаса составляла от 3 до 7 мм. Длина цилиндрического каркаса определяется диаметром проволоки, из которой формируется каркас. При этом соотношение длины L цилиндрического каркаса и диаметра проволоки d должно находиться в интервале от 10 до 15 (L/d=10-15).
Предпочтительно, чтобы (третий вариант исполнения (фиг.3)) малый диаметр ⊘1 усеченного конуса 1 составлял от 1,5 до 3 мм, а большой диаметр ⊘2 усеченного конуса составлял соответственно от 4 до 7 мм. Предпочтительно, чтобы высота (длина) L(H) усеченного конуса составляла от 3 до 8 мм.
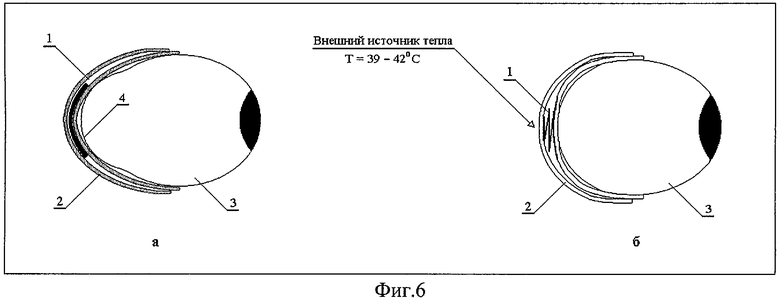
“Динамическую пломбу” выполняют из биологически инертного материала - никелида титана, совместимого с живой тканью и обладающего эффектом памяти формы. Устройство должно восстанавливать “вспоминать” свою исходно заданную форму (фиг.1-3) при температуре в интервале 39-42°С за счет принудительной подачи тепла извне. “Динамическую пломбу” 1 подшивают к ленточному трансплантату 2 (между двумя его лентами, фиг.4 и 5), который затем размещают на задней стенке глазного яблока 3 в области его патологической выпуклости 4 (фиг.5 и 6) и подшивают к ней.
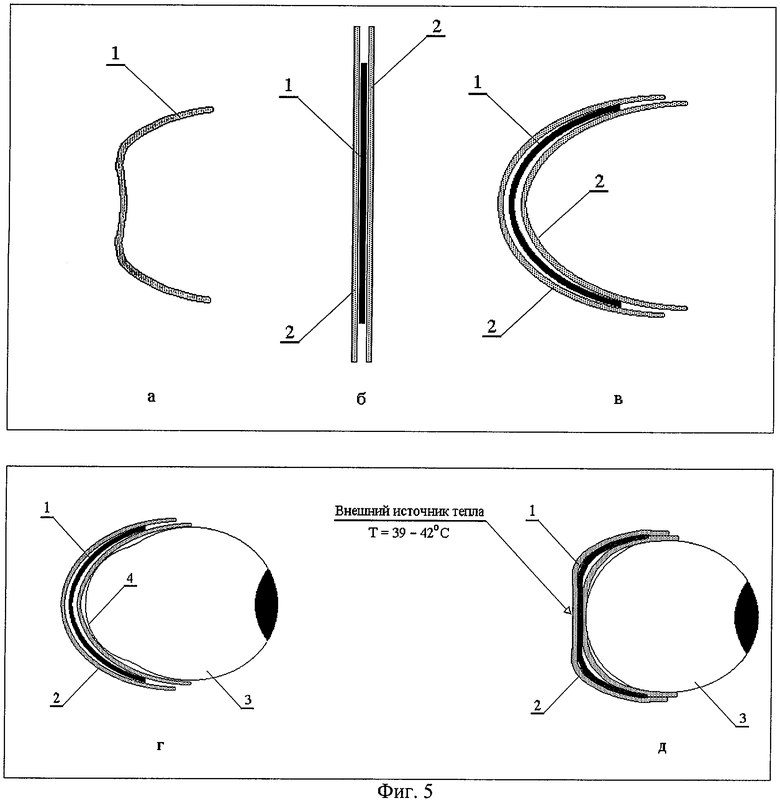
Принцип действия “динамической пломбы” основан на эффекте памяти формы, который заключается в том, что конструкцию, подвергнутую термической обработке по специальному режиму, можно подвергать пластической деформации в форму, удобную для подшивания к ленточному трансплантату (см. фиг.5б, в, г, 4б и 6а и размещения на задней стенке глазного яблока.
Для варианта исполнения 1 (фиг.1) пломбу 1, которая имеет исходно заданную ε-образную форму, принудительно деформируют в линейную форму при охлаждении в интервале температур 20-37°С (фиг.5б), размещают между лентами трансплантата 2 и подшивают к ним. Затем пломбу 1, размещенную между лентами трансплантата 2, принудительно деформируют в том же интервале температур в С-образную форму (фиг.5в), размещают на задней стенке глазного яблока 3 в области патологической выпуклости 4 и подшивают к склере (фиг. 6г, швы на фиг. не показаны). При подведении к “динамической пломбе” 1 внешнего источника тепла (фиг.6д) устройство “вспоминает” исходно заданную ε-образную форму и компенсирует патологическую выпуклость 4 глазного яблока 3 (фиг.6д).
Для варианта исполнения 2 и 3 (фиг.2 и 3) “динамическую пломбу” 1 при охлаждении принудительно деформируют в плоскую форму и в таком состоянии размещают и фиксируют между лентами трансплантата 2 (см. фиг.4). Ленточный трансплантат 2 с зафиксированной внутри него пломбой 1, сохраняющей плоскую форму, размещают на задней стенке глазного яблока 3 в области патологической выпуклости 4 и подшивают к склере (фиг.6). Компенсация патологической выпуклости происходит аналогично описанному выше случаю для варианта исполнения 1 пломбы.
Во всех трех описанных вариантах значительно упрощаются и становится практически нетравматичными манипуляции заведения ленточного трансплантата с зафиксированной в нем пломбой за задний полюс глазного яблока и подшивания к склере. Это обеспечивается тем, что пломба, размещенная между лентами трансплантата (вариант 1), сохраняет С-образную форму, практически в точности повторяющую форму задней стенки глазного яблока, а спиралевидные пломбы (варианты 2 и 3) сохраняют плоскую форму вплоть до размещения на заднем полюсе и подшивания к склере. При температуре тела пациента (37°С) пломбы могут сохранять заданную им С-образную (или плоскую) форму сколь угодно продолжительное время, не создавая давления на заднюю стенку глазного яблока. При этом у оперирующего хирурга имеется неограниченный запас времени, позволяющий осуществлять дополнительные манипуляции, если в таковых имеется необходимость.
Режим термической обработки “динамической пломбы” подбирается таким образом, чтобы последняя “вспоминала” свою исходно заданную форму только при подведении к ней дополнительного (выше температуры тела пациента) источника тепла. В качестве такого источника тепла целесообразно и удобно применять, например, подогретый в физиологическом растворе инструмент (например, шпатель). Для этого достаточно кратковременного контакта (в течение нескольких секунд) источника тепла с “динамической пломбой”, чтобы последняя восстановила свою исходно заданную форму (см. фиг.1-3). Восстановившая свою исходно заданную форму динамическая пломба 1 обеспечивает постоянное и равномерное давление на заднюю стенку 4 глазного яблока 3, сохраняя лечебное коррегирующее воздействие неограниченно продолжительное время (фиг.5д, 6б).
Выбранный интервал толщины пластины от 0,15 до 0,35 мм обусловлен тем, что в данном диапазоне обеспечивается необходимая компрессия для обеспечения эффективной коррекции патологически выпуклой задней стенки глазного яблока. При использовании толщины пластины менее 0,15 мм устройство не обеспечивает требуемых усилий, а толщина более 0,35 мм нецелесообразна из-за того, что возникает возможность появления остаточной деформации при восстановлении формы устройства. Края платины должны выполняться закругленными, чтобы исключить возможность перетирания острыми краями ленточного трансплантата, а затем и склеры. Выбранный интервал внешних габаритов пластины - ширины от 2 до 5 мм и длины от 6 до 30 мм в выпрямленном состоянии определяется физиологическими параметрами патологической оболочки глазного яблока. При ширине пластины менее 2 мм и длине менее 6 мм не обеспечивается необходимая площадь контакта устройства со склерой; ширина пластины более 5 мм и длина более 30 мм не оправдана большей металлоемкостью устройства и отсутствием необходимости в большей площади контакта со склерой.
Выбранное отношение площади пластины, занятой перфорацией, к площади всей пластины 0,2-0,7 обусловлено тем, что при значении, меньшем 0,2, прорастание соединительных волокон не обеспечит необходимой прочности сращения трансплантата со склерой. При значении отношения больше 0,7 пломба потеряет необходимую жесткость, что приведет к уменьшению лечебного эффекта.
Выбранный диаметр проволоки (второй и третий вариант исполнения, фиг.2 и 3) от 0,2 до 0,6 мм обусловлен тем, что в данном диапазоне обеспечивается необходимая компрессия для обеспечения эффективной коррекции патологически выпуклой задней стенки глазного яблока. При использовании диаметра проволоки менее 0,2 мм “динамическая пломба” не обеспечивает требуемых усилий давления на заднюю стенку глазного яблока, а диаметр более 0,6 не нецелесообразен из-за того, что возникает возможность появления остаточной деформации при восстановлении исходно заданной формы пломбы.
Расстояние между соседними витками цилиндрического каркаса должно быть не менее диаметра проволоки, из которой сформирован каркас. Это условие необходимо для придания плоской формы устройству перед имплантацией.
Выбранный диаметр наружного цилиндрического каркаса пломбы от 3 до 7 мм и диаметр внутреннего цилиндрического каркаса от 1,5 до 4 мм (второй вариант исполнения, фиг.2) обусловлен необходимостью обеспечения равномерности давления на заднюю стенку глазного яблока в области патологической выпуклости. При диаметре наружного каркаса менее 3 мм, внутреннего - менее 1,5 мм и отношения диаметров менее 1,5 давление устройства на патологическую выпуклость задней стенки глазного яблока будет слишком локализовано в центре выпуклости и не обеспечит коррекцию требуемой области по всей площади. При диаметре наружного каркаса более 6 мм и внутреннего - более 4 мм давление устройства будет локализовано в наружной части патологической выпуклости и также не обеспечит коррекцию пораженной области по всей ее поверхности. Выбранное отношение диаметра наружного цилиндрического каркаса к диаметру внутреннего в диапазоне от 1,5 до 2,5 позволяет подобрать такое соотношение диаметров наружного и внутреннего каркасов, при котором пломба будет обеспечивать наиболее равномерное распределение давления на патологически выпуклую область с наибольшим эффектом коррекции глазного яблока. Соотношение диаметров наружного и внутреннего каркасов за пределами этого диапазона будет создавать неравномерность давления всей пломбы на заднюю стенку глазного яблока, а следовательно, не обеспечит ожидаемого результата операции.
Выбранная длина наружного и внутреннего цилиндрического каркаса составляет от 3 до 7 мм. Длина устройства менее 3 мм не обеспечит необходимой величины давления на глазное яблоко; при длине более 7 мм цилиндрическому каркасу невозможно будет придать требуемую плоскую форму перед имплантацией. Длина цилиндрического каркаса определяется также диаметром проволоки, из которой формируется каркас. При этом соотношение длины L цилиндрического каркаса к диаметру проволоки d должно находиться в интервале от 10 до 15 (L/d=10-15). При соотношении L/d<10 происходит неоправданное увеличение металлоемкости всего цилиндра, а при соотношении L/d>15 цилиндрический каркас теряет продольную устойчивость.
Выбранная величина малого диаметр ⊘1 усеченного конуса 1 (третий вариант исполнения, фиг.3) составляет от 1,5 до 3 мм, а большой диаметр ⊘2 усеченного конуса составляет соответственно от 4 до 7 мм. Предпочтительно, чтобы высота (длина) L(H) усеченного конуса составляла от 3 до 8 мм. Величина ⊘1<1,5 не оправдана технологически, a ⊘1>3 будет препятствовать деформированию пломбы в плоскую форму. Величина ⊘2<4 будет препятствовать деформированию пломбы в плоскую форму, а ⊘2>7 не оправдана из-за ограничения физиологических параметров патологической выпуклости задней стенки глазного яблока. Высота (длина) усеченного конуса менее 3 мм не оправдана технологически, а более 8 мм неоправданно увеличивает металлоемкость пломбы.
Расстояние между соседними витками усеченного конуса должно быть не менее диаметра проволоки, из которой сформирован каркас. Это условие необходимо для придания плоской формы устройству перед имплантацией.
Потребительские свойства объекта изобретения:
- предлагаемый способ хирургического лечения высокой осложненной близорукости позволяет осуществить удобную и малотравматичную имплантацию устройства для склеропластики глазного яблока; осуществлять укрепление склеры при прогрессирующей осложненной близорукости, пломбирование при разрывах сетчатки;
- предлагаемый способ имплантации “динамической пломбы” позволяет хирургу иметь неограниченный запас времени для осуществления дополнительных манипуляций за счет того, что размещенная на заднем полюсе глазного яблока пломба при температуре тела пациента (37°С) может оставаться в “нефункциональном” состоянии сколь угодно долгое время; “динамическая пломба” начинает создавать давление на патологически деформированную поверхность глаза только при подведении к ней дополнительного (выше температуры тела пациента) источника тепла;
- предлагаемое устройство является “термоуправляемым”, что повышает гарантию успешного проведения операции;
- применение предлагаемого устройства позволяет осуществлять предварительный расчет локального давления на заднюю стенку глазного яблока;
- предлагаемое устройство позволяет осуществлять дополнительное вдавливание оболочек глаза (усиление рефракционного эффекта), что способствует снижению степени миопии;
- применение предлагаемого устройства способствует ослаблению напряжения натянутых оболочек в заднем полюсе глаза и создает условия для блокирования трещин в мембране Бруха и запустевания новообразованных сосудов;
- предлагаемое устройство позволяет обеспечить постояннодействующую компрессию и неограниченный срок эксплуатации, обладает биологической совместимостью с тканями человеческого организма и при этом не подвергается в них биодеструкции в процессе эксплуатации;
- предлагаемое устройство обеспечивает более плотное прилегание трансплантата и формирование прочного комплекса “склера-трансплантат”;
- предлагаемое устройство предотвращает дальнейший рост глазного яблока, а следовательно, дальнейшее развитие патологического процесса.
Применение способа и устройства поясняют результаты экспериментальной апробации, проведенные в институте глазных болезней им. Гельмгольца (г.Москва).
Пример 1
Результаты эксперимента “in vitro”:
“динамическую пломбу” в виде пластины шириной 3 мм и длиной 30 мм подшивали к изолированному донорскому глазу. Трансплантат проводили через задний полюс глазного яблока и фиксировали к склере в верхнем и нижнем меридианах узловыми швами. Затем пластину нагревали прикосновением горячего шпателя (Т=42°С), что приводило к изменению формы пластины из прямой в ε-образную форму и обеспечивало локальное вдавливание склеры в заданной области. Измерение циркулем переднезаднего размера глазного яблока показало его уменьшение по сравнению с исходным уровнем на 2 мм.
Пример 2
Результаты эксперимента “in vivo”:
экспериментальная часть работы выполнена на кроликах породы “шиншила”. Методика склеропластической операции в эксперименте была следующей. После инстилляции 1% раствора дикаина в верхненаружном квадранте, свободном от экстраокулярных мышц, отступя 2-3 мм от лимба, проводили разрез коньюктивы и теноновой капсулы; в сформированный карман на поверхность склеры укладывали трансплантат и фиксировали его к склере узловыми швами (шовный материал “Prolen” 10%). Накладывали швы на конъюктиву и инсталлировали 0,25% раствор левомицитина. В течение 7 дней проводили однократные инстилляции водных растворов антибиотиков в конъюнктивальную полость. При подшивании трансплантатов отмечена легкость их проведения, моделирования и прикрепления, отсутствие реакции отторжения и воспаления.
Пример 3
“Динамическую пломбу”, выполненную в виде пластины шириной 3 мм и длиной 6 мм, подшивали в области экватора глазного яблока кролика. Затем пластину нагревали прикосновением горячего шпателя (Т=40°С), что приводило к изменению формы пластины с плоской формы на ε-образную и обеспечивало локальное вдавливание склеры в заданной области.
Используя ультразвуковую методику АВ-сканирования, определяли поперечный диаметр (ПД) оперированного глаза и локальное вдавливание оболочек в проекции пломбы.
Исследования показали уменьшение ПД на 1,5 мм непосредственно с дооперационным уровнем. Измерение внутриглазного давления (ВГД) не выявило его повышения после вмешательства. Величина ВГД до операции 21 мм, сразу после вмешательства 20 мм, через сутки - 21 мм.
Пример 4
“Динамическая пломба” в виде спиральной пружины в форме усеченного конуса имела высоту 1 мм и диаметр основания 3 мм. Ее размещали и фиксировали в экваториальной области глазного яблока кролика. Затем производили нагрев пружины горячим шпателем (Т=40-42°С), что приводило к изменению ее высоты до 3-4 мм и локальному вдавливанию склеры в заданной области. Измерение ПД (поперечного диаметра) показало его уменьшение на 2 мм. Офтальмологически определялось выпячивание зоны сетчатки, соответствующее локальному давлению пломбы на склеру, в полость глаза. Не определялось повышения ВГД после вмешательства.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ СКЛЕРОРЕКОНСТРУКТИВНОГО ЛЕЧЕНИЯ ВЫСОКОЙ БЛИЗОРУКОСТИ | 2008 |
|
RU2367394C1 |
| Способ получения трансплантата из склеральной оболочки донорского глазного яблока | 1982 |
|
SU1138153A1 |
| Способ хирургического лечения прогрессирующей близорукости | 1990 |
|
SU1811830A1 |
| Способ хирургического лечения прогрессирующей близорукости | 1982 |
|
SU1132941A1 |
| АРМИРОВАННЫЙ ТРАНСПЛАНТАТ ДЛЯ СКЛЕРОПЛАСТИЧЕСКИХ ОПЕРАЦИЙ | 1998 |
|
RU2140242C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ ПРОФИЛАКТИКИ ПРОГРЕССИРОВАНИЯ БЛИЗОРУКОСТИ | 1998 |
|
RU2163113C2 |
| ТРАНСПЛАНТАТ ДЛЯ СКЛЕРОПЛАСТИКИ | 2010 |
|
RU2458663C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОГРЕССИРУЮЩЕЙ БЛИЗОРУКОСТИ | 1992 |
|
RU2067437C1 |
| Способ лечения прогрессирующей близорукости | 1988 |
|
SU1680161A1 |
| Способ хирургического лечения осложненной и прогрессирующей миопии с применением аллотрансплантата дермы | 2024 |
|
RU2835333C1 |
Изобретение относится к медицине, а именно к офтальмологии, и предназначено для хирургического лечения высокой осложненной близорукости. Осуществляют размещение устройства, представляющего собой трансплантат, выполненный в виде лент и пломбы между ними, на задний полюс глаза. Пломба выполнена из материала, обладающего эффектом памяти формы. В различных вариантах выполнения способа пломба может быть выполнена в виде пластины ε-образной формы, в виде двух спиральных пружин, помещенных одна в другую, каждая из которых образует цилиндрический каркас, в виде спиральной пружины с образованием каркаса, имеющего вид усеченного конуса. Перед наложением пломбу деформируют при охлаждении при температуре ниже 37 градусов для придания ей С-образной или плоской формы соответственно. Пломба восстанавливает свою исходно заданную форму под действием внешнего источника тепла. Устройство изготовлено из биологически совместимого с живой тканью сплава “никелид титана”, обладающего эффектом памяти формы. Предлагаемый способ имплантации позволяет обеспечить коррекцию высокой осложненной близорукости. Предлагаемое устройство обеспечивает постоянно действующую компрессию и неограниченный срок эксплуатации, не подвергается в тканях человеческого организма биодеструкции в процессе эксплуатации. 6 н. и 25 з.п.ф-лы, 6 ил.
| САВИНЫХ В.Н | |||
| Комбинированная склеропластическая реконструкция глаза с высокой близорукостью | |||
| - Офтальмологический журнал | |||
| Способ получения фтористых солей | 1914 |
|
SU1980A1 |
| Способ сохранения формы глаза при хирургических операциях | 1986 |
|
SU1639647A1 |
| Эксплантат | 1983 |
|
SU1664310A1 |
| RU 2157159 C1, 10.10.2000 | |||
| US 5030230 A, 09.07.1991 | |||
| Способ лечения высокой прогрессирующей близорукости | 1990 |
|
SU1777860A1 |
| Способ хирургического лечения прогрессирующей близорукости | 1990 |
|
SU1811830A1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ ПРОФИЛАКТИКИ ПРОГРЕССИРОВАНИЯ БЛИЗОРУКОСТИ ВЫСОКОЙ СТЕПЕНИ | 1998 |
|
RU2168970C2 |
| ПРОТЕЗ БЕДРА С МЕХАНИЧЕСКИМ УПРАВЛЕНИЕМ | 1992 |
|
RU2067434C1 |
| МАЦЕНКО В.П | |||
| Гомосклеропластика при высокой прогрессирующей близорукости у детей и подростков | |||
| Автореферат дисс | |||
| к.м.н | |||
| Дверной замок, автоматически запирающийся на ригель, удерживаемый в крайних своих положениях помощью серии парных, симметрично расположенных цугальт | 1914 |
|
SU1979A1 |
Авторы
Даты
2004-06-27—Публикация
2002-05-28—Подача