Изобретение относится к медицине, а именно к хирургии, может быть использовано для обеспечения рационального выбора хирургического доступа к переднему средостению в общем и тимусу, в частности, снижения продолжительности оперативного вмешательства, количества осложнений и общего койко-дня.
Эпителиальные опухоли вилочковой железы (тимомы и карциномы тимуса) являются самыми частыми первичными новообразованиями переднего средостения и могут встречаться в любом возрасте (от 8 месяцев до 90 лет). Нередко сочетаются с различными аутоиммунными заболеваниями и паранеопластическими синдромами, такими как генерализованная миастения, системная красная волчанка, ревматоидный артрит, гипогаммаглобулинемия и др. (Sakamaki Y. et al., 2014; Scorsetti M. et al., 2016).
Тимэктомия является основным методом лечения и стандартно выполняется из "открытого" продольно-стернотомного доступа, а полная хирургическая резекция является необходимым условием эффективного лечения опухолей тимуса (Tomulescu V., Popescu I., 2012; Tagawa Т. et al., 2014). Однако, в последнее время в мировой литературе все чаще появляются сообщения о выполнении тимэктомии из торакоскопического доступа при сопоставимых показателях онкологической эффективности и выживаемости больных (Никишов В.Н. и соавт., 2010; Liu T.J. et al., 2014; Chao Y.K. et al., 2015).
Впервые удаление вилочковой железы из цервикального доступа описал Е. Sauerbruch в 1911 году, a Blalok А. и соавт. (1941) показали эффективность тимэктомии при лечении myasthenia gravis и заявили о необходимости выполнения удаления тимуса всем пациентам с миастенией.
Для удаления тимуса предложены различные "открытые" (трансцервикальный, полный, частичный и косой частичный трансстернальный, право-, лево- и двусторонний трансплевральный) и видеоассистированные (торакоскопический, трансцервикальный и субксифоидальный видеоассистированные, робот-ассистированный, трансоральный) хирургические доступы (Скворцов М.Б., Шинкарев Н.В., 2009; Курганов И.А., Богданов Д.Ю., 2013).
Открытый трансцервикальный доступ к тимусу давно известен, но его использование ограничено плохой визуализацией анатомических структур средостения (Харнас С.С., 2010). Трансстернальные и трансплевральные доступы позволяют полноценно ревизовать анатомические образования средостения и выполнить радикальное оперативное вмешательство (Шкроб О.С. и соавт., 1998). Но их применение, по сравнению с видеоассистированными доступами, может быть сопряжено с большим объемом интраоперационной кровопотери, выраженным и пролонгированным послеоперационным болевым синдромом, целым рядом других осложнений и длительными сроками пребывания пациентов в стационаре (Яблонский П.К., Пищик В.Г., Нуралиев С.М., 2005; Agasthian Т., Lin S.J., 2010).
О тимэктомии из видеоторакоскопического доступа впервые сообщили Yim А. и соавт. в 1995 г. Оперативное вмешательство предпринято у 8 больных в возрасте от 9 до 76 лет по поводу генерализованной миастении, в том числе в трех случаях ассоциированной с тимомой. Послеоперационных осложнений и летальных исходов зафиксировано не было. Однако одному больному потребовалась пролонгированная искусственная вентиляция легких. Медиана послеоперационного пребывания в стационаре составила 5 суток.
Позднее предложено несколько вариантов видеоассистированных оперативных доступов к вилочковой железе. В настоящее время самым распространенным эндовидеохирургическим доступом является видеоторакоскопический. При этом выбор доступа оперативного вмешательства через правую или левую плевральную полость до сих пор вызывает оживленное обсуждение в мировой литературе. Одни авторы используют только правосторонний доступ (Manlulu A. et al., 2005; Харнас С.С., 2010). Другие отдают предпочтение исключительно левостороннему, (Никишов В.Н. и соавт. 2010; Hentati A., Gossot D., 2011; Li Y., Wang J., 2014; Сигал Е.И. и соавт. 2015). Третьи предлагают выбирать доступ, опираясь на результаты предоперационной топической диагностики (Ruckert J.C., Gellert К., Muller J.M., 1999). При этом зачастую при выборе стороны оперативного доступа авторы исходят только лишь из личных предпочтений.
С развитием технологий видеоподдержки некоторые авторы вновь обратились к цервикальному доступу и сообщили о весьма неплохих результатах его применения при хирургическом лечении миастении (Bramis J. et al., 2004). Также, в мировой литературе представлены публикации, посвященные применению видеоассистированного трансцервикального доступа при эктопированной тимоме, располагающейся около щитовидной железы (Kumazawa S. et al., 2016).
A. Uchiyama и соавт. в 2004 году сообщили о 20 случаях применения видеоассистированного субксифоидального доступа у больных новообразованиями и кистами тимуса. К конверсии доступа прибегали в 2 случаях. Интра- и послеоперационных осложнений, а также рецидивов опухоли зафиксировано не было. Однако продолжительность оперативного вмешательства достигала 270±95 минут.
В 2007 году Zielinski М. и соав. сообщили о выполнении 216 удалений вилочковой железы по поводу генерализованной миастении из комбинированного торако-цервико-субксифоидального доступа, объясняя его применение достижением "максимальной" тимэктомии. Оперативное вмешательство выполнялось одной/двумя хирургическими бригадами. Продолжительность операции одной бригадой хирургов достигала 201,5 (120-330) минуты, двумя бригадами - 146 (95-210) минут. Частота послеоперационных осложнений составила 12%, летальных исходов зафиксировано не было, а эктопированная ткань тимуса выявлена в 68,4% случаев.
С 2003 года сообщается о возможности удаления вилочковой железы при помощи робототехники. A G. Marulli и соавт. в 2013 году опубликовали данные о выполнении 100 робот-ассистированных тимэктомий, предпринятых по поводу миастении. Непосредственные результаты оперативных вмешательств оказались сопоставимы с таковыми при использовании видеоторакоскопического доступа, однако продолжительность оперативного вмешательства оказалась значительно больше и в отдельных случаях достигала 300 минут.
В 2011 году сообщено об экспериментальном анатомическом исследовании на свежезамороженных трупах о возможности применения видеоассистированного трансорального доступа к органам переднего средостения, в том числе и к тимусу, и выполнении тимэктомии без дополнительных разрезов (Wilhelm Т., 2011).
Очевидно, что в настоящее время видеоторакоскопия занимает все более превалирующее положение при выборе хирургического доступа к вилочковой железе, вытесняя таким образом "открытые" оперативные вмешательства. Однако накопленного мирового опыта недостаточно для принятия решения относительно выбора оптимального хирургического доступа в каждом конкретном случае.
Цель внедрения нового способа - снижение продолжительности оперативного вмешательства, интраоперационной кровопотери, количества осложнений и сроков пребывания пациентов в стационаре.
Разработанный способ обеспечил рациональный выбор хирургического доступа у больных опухолями вилочковой железы, снижение продолжительности оперативного вмешательства, минимизировал интраоперационную кровопотерю и частоту послеоперационных осложнений, способствовал ранней активизации пациентов, уменьшению срока их пребывания в стационаре и затрат на лечение.
Решение поставленной задачи обеспечивается тем, что выбор хирургического доступа к переднему средостению у больных опухолями вилочковой железы выполняется следующим образом. На 512-срезовом компьютерном томографе, в режиме двухэнергетического сканирования, выполняли компьютерно-томографическую ангиографию груди. Вводили 80 мл контрастного вещества, содержащего 350 мг йода в мл. Сканирование выполняли с использованием автоматического отслеживания болюса, область интереса ставили на нисходящую аорту, сканирование начинали при достижении 160 HU. Оценивали расположение, форму, диаметр образования, степень его васкуляризации и наличие инвазии. При построцессорной обработке данных строили VRT-реконструкции для наглядности полученных данных.
К выбору хирургического доступа подходили дифференцированно, опираясь на результаты дооперационной компьютерно-томографической ангиографии груди в соответствии с усовершенствованной схемой деления средостения на этажи и локусы по томограммах во фронтальной проекции (двумя условными вертикальными линиями, проходящими через грудино-ключичные сочленения, и двумя условными горизонтальными линиями, проходящими через V и VIII грудные позвонки). При наличии КТ-признаков инвазии тимомы выполняли комбинированную торакостернотомию, при размерах опухоли вилочковой железы более 8 см без КТ-признаков инвазии в соседние анатомические структуры применялись право- или левосторонняя торакотомия в зависимости от смещения опухоли относительно грудино-ключичных сочленений, при локализации опухоли в верхнем этаже средостения, в том числе со смещением вправо относительно правого грудино-ключичного сочленения на Уг диаметра и более применяли правосторонний торакоскопический доступ, при локализации опухоли в верхнем этаже средостения, со смещением влево относительно левого грудино-ключичного сочленения на 1/2 диаметра и более - левосторонний торакоскопический доступ, при смещении опухоли на 1/2 диаметра и более в средний этаж средостения - видеоассистированный комбинированный (субксифоидальный и трансторакальный) доступ.
Существенным отличием предлагаемого способа выбора хирургического доступа к вилочковой железе является то, что он осуществляется в соответствии с усовершенствованной схемой деления средостения на этажи и локусы, а также, исходя из требований оперативной хирургии, позволяет в целом ряде случаев избежать травматичных "открытых" доступов и тем самым обеспечивает минимальную травматичность оперативного вмешательства, максимальную визуализацию анатомических структур средостения, тем самым позволяя быстрее выполнить оперативное вмешательство, минимизировать интраоперационную кровопотерю, избежать развития осложнений, что способствует ранней активизации пациентов, уменьшению срока их пребывания в стационаре и затрат на лечение.
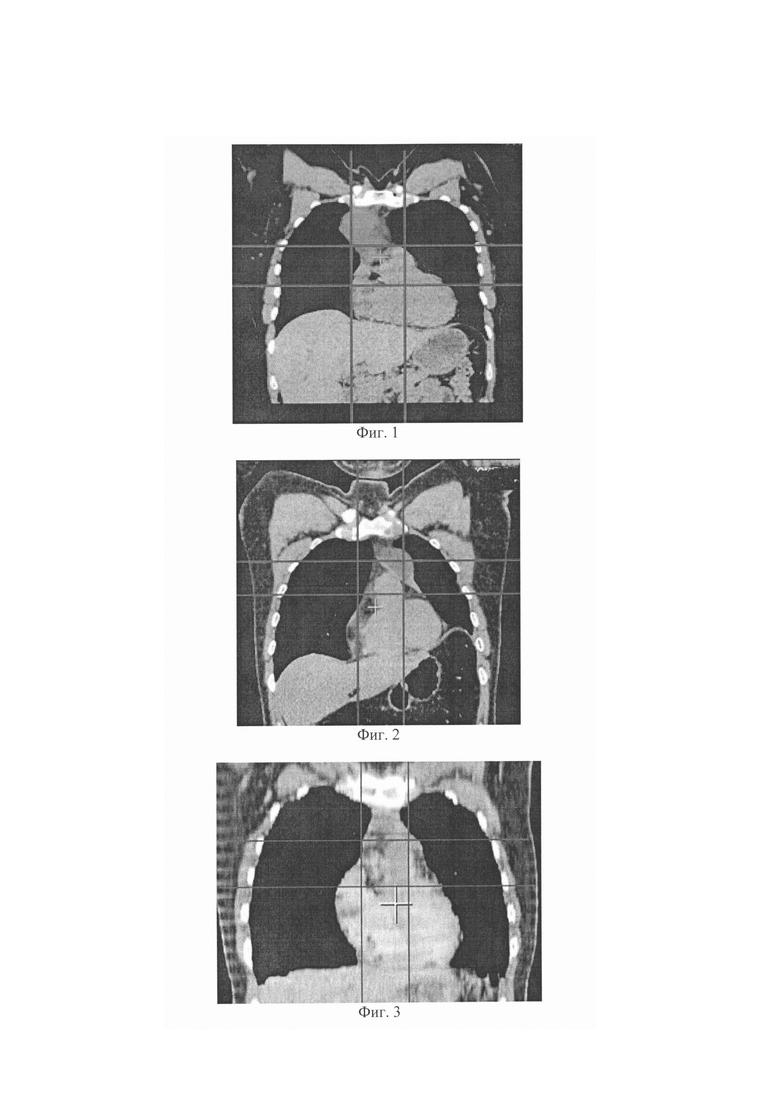
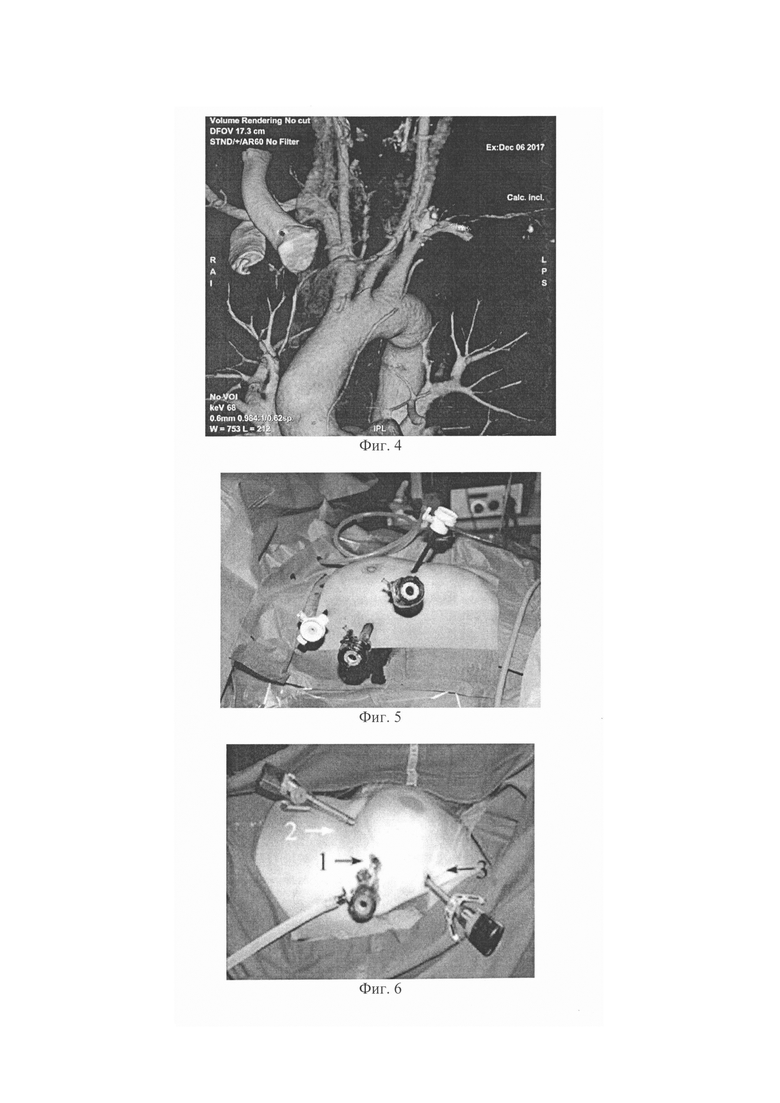
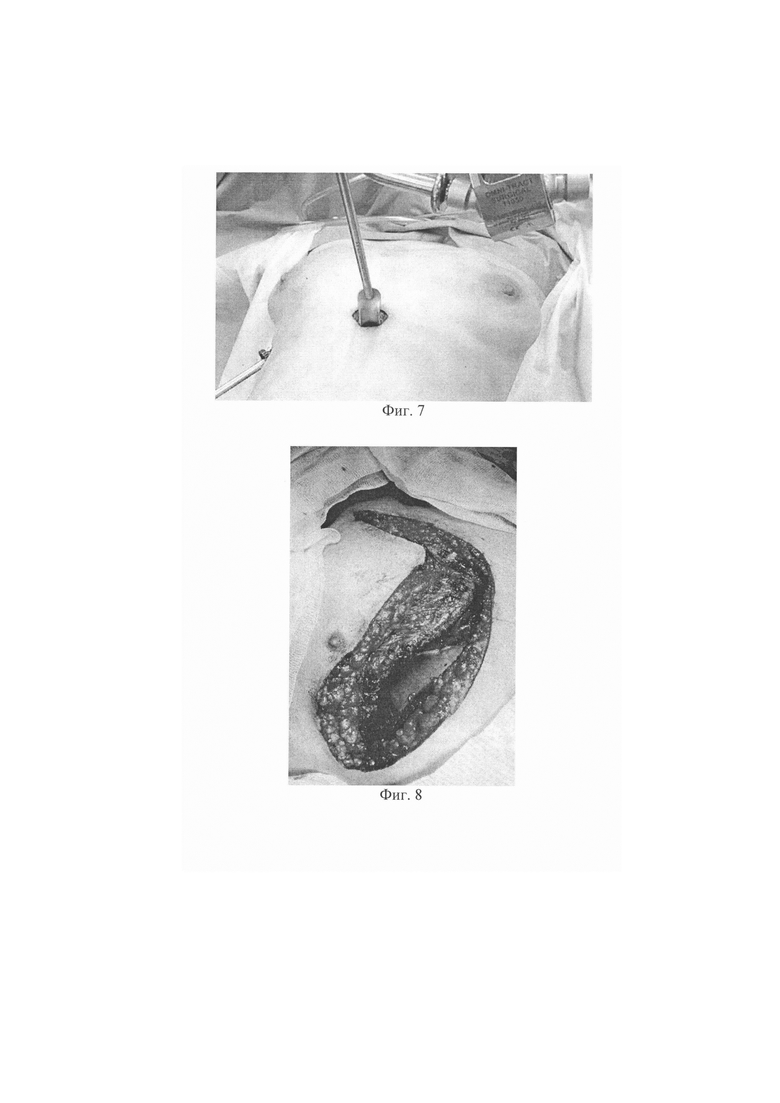
Изобретение поясняется фиг. 1-8. На фиг. 1 показана компьютерная томограмма пациента с опухолью вилочковой железы, расположенной в верхнем этаже средостения. На фиг. 2 показана компьютерная томограмма пациента с опухолью вилочковой железы, смещенной влево относительно левого грудино-ключичного сочленения. На фиг. 3 показана компьютерная томограмма пациента с опухолью вилочковой железы, смещенной в средний этаж средостения. На фиг. 4 показана VRT-реконструкция сосудистой архитектоники переднего средостения. На фиг. 5 показан правосторонний торакоскопический доступ. На фиг. 6 показан левосторонний торакоскопический доступ. На фиг .7 показан видеоассистированный комбинированный (субксифоидальный и трансторакальный) доступ к переднему средостению. На фиг. 8 показан комбинированный торакостернотомный доступ.
Способ осуществляется следующим образом. Выполняется компьютерно-томографическая ангиографии с последующим построением VRT-реконструкции. Оценивается расположение, форма, диаметр образования, степень его васкуляризации и наличие инвазии в соседние анатомические структуры. Уточняется диаметр опухоли, признаки инвазии и локализация опухоли вилочковой железы в конкретном локусе средостения: при локализации опухоли в верхнем этаже средостения, в том числе со смещением вправо относительно правого грудино-ключичного сочленения на 1/2 диаметра и более применяли правосторонний торакоскопический доступ, при локализации опухоли в верхнем этаже средостения, со смещением влево относительно левого грудино-ключичного сочленения на 1/2 диаметра и более - левосторонний торакоскопический доступ, при смещении опухоли в средний этаж средостения на 1/2 диаметра и более - видеоассистированный комбинированный (субксифоидальный и трансторакальный) доступ, при размерах опухоли более 8 см без КТ-признаков инвазии в соседние анатомические структуры применялись право- или левосторонняя торакотомия в зависимости от смещения опухоли относительно грудино-ключичных сочленений, а при выявлении КТ-признаков инвазии опухоли в соседние анатомические структуры - комбинированная торакостернотомия.
Клинический пример.
Больная Л., 42 лет в течение 2-х месяцев отмечала чувство сдавления за грудиной. При выполнении флюорографии по месту жительства выявлены рентгенологические признаки расширения тени средостения, рекомендовано КТ груди. Пациентке выполнена компьютерно-томографическая ангиография груди с последующим построением VRT-реконструкции - выявлено новообразование средостения, локализующееся в верхнем этаже с явным смещением в средний, округлой формы, размерами 53×39 мм без признаков инвазии, с двумя питающими сосудами (фиг. 3, 4). Согласно предлагаемому способу выбора хирургического доступа данной пациентке выполнена тимомтимэктомия из видеоассистированного комбинированного (субксифоидального и трансторакального) доступа (фиг. 7). Время операции составило 142 минуты, объем интраоперационной кровопотери - около 50 мл, интра- и послеоперационных осложнений не наблюдалось. Пациентка провела 18 часов в палате интенсивной терапии, дренажи удалены на следующие сутки, общий койко-день - 5 суток.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ видеоассистированного комбинированного субксифоидального и трансторакального хирургического доступа к переднему средостению у больных опухолями вилочковой железы | 2018 |
|
RU2690614C1 |
| Способ наложения интраоперационного пневмомедиастинума при эндовидеохирургических оперативных вмешательствах по поводу опухолей переднего средостения | 2018 |
|
RU2693818C1 |
| Способ торакоскопического удаления вилочковой железы | 2024 |
|
RU2840825C1 |
| СПОСОБ ТИМЭКТОМИИ ПРИ СМЕЩЕНИИ СРЕДОСТЕНИЯ | 2017 |
|
RU2663073C2 |
| Способ стернотомии | 1980 |
|
SU921540A1 |
| Тимомтимэктомия при опухолях и кистах левой половины вилочковой железы правосторонним торакоскопическим доступом | 2022 |
|
RU2801472C1 |
| СПОСОБ ПРОВЕДЕНИЯ ВИДЕОАССИСТИРОВАННОЙ МЕДИАСТИНАЛЬНОЙ ЛИМФАДЕНЭКТОМИИ | 2008 |
|
RU2381753C1 |
| Способ диагностики устойчивости к реализации вторичных иммунодефицитных состояний у детей с врожденным пороком сердца грудного и раннего возраста | 2023 |
|
RU2827022C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НОВООБРАЗОВАНИЙ В ОБЛАСТИ ПЕРЕДНЕГО СРЕДОСТЕНИЯ | 2006 |
|
RU2308237C1 |
| Способ хирургической профилактики развития постпневмонэктомического синдрома | 2022 |
|
RU2808346C1 |
Изобретение относится к медицине, а именно к хирургии и лучевой диагностике, и может быть использовано для выбора хирургического доступа к переднему средостению у больных опухолями вилочковой железы с использованием дооперационной компьютерно-томографической ангиографии груди. Деление средостения на этажи осуществляют по томограммам во фронтальной проекции при помощи двух условных вертикальных линий, проходящих через грудино-ключичные сочленения, и двух условных горизонтальных линий, проходящих через V и VIII грудные позвонки. При локализации опухоли диаметром до 8 см в верхнем этаже средостения, в том числе со смещением вправо относительно правого грудино-ключичного сочленения на 1/2 диаметра и более, применяют правосторонний торакоскопический доступ. При локализации опухоли диаметром до 8 см в верхнем этаже средостения со смещением влево относительно левого грудино-ключичного сочленения на 1/2 диаметра и более - левосторонний торакоскопический доступ. При локализации опухоли диаметром до 8 см со смещением в средний этаж средостения на 1/2 диаметра и более - видеоассистированный комбинированный доступ, состоящий из субксифоидального и трансторакального. При опухоли диаметром более 8 см в верхнем и среднем этажах средостения без КТ-признаков инвазии в соседние анатомические структуры применяют правостороннюю торакотомию при отсутствии смещения опухоли или право- или левостороннюю торакотомию в зависимости от смещения опухоли вправо или влево на 1/2 диаметра и более относительно грудино-ключичных сочленений. При выявлении КТ-признаков инвазии опухоли любого диаметра в соседние анатомические структуры применяют комбинированную торакостернотомию. Способ обеспечивает снижение продолжительности оперативного вмешательства, интраоперационной кровопотери, количества осложнений, сроков пребывания пациентов в стационаре путем визуализации анатомических структур средостения при помощи контрастного вещества, усовершенствованной схемы деления средостения на этажи по томограммам во фронтальной проекции. 8 ил., 1 пр.
Способ выбора хирургического доступа к переднему средостению у больных опухолями вилочковой железы с использованием дооперационной компьютерно-томографической ангиографии груди, отличающийся тем, что деление средостения на этажи осуществляют по томограммам во фронтальной проекции при помощи двух условных вертикальных линий, проходящих через грудино-ключичные сочленения, и двух условных горизонтальных линий, проходящих через V и VIII грудные позвонки; при локализации опухоли диаметром до 8 см в верхнем этаже средостения, в том числе со смещением вправо относительно правого грудино-ключичного сочленения на 1/2 диаметра и более, применяют правосторонний торакоскопический доступ, при локализации опухоли диаметром до 8 см в верхнем этаже средостения со смещением влево относительно левого грудино-ключичного сочленения на 1/2 диаметра и более - левосторонний торакоскопический доступ, при локализации опухоли диаметром до 8 см со смещением в средний этаж средостения на 1/2 диаметра и более - видеоассистированный комбинированный доступ, состоящий из субксифоидального и трансторакального, при опухоли диаметром более 8 см в верхнем и среднем этажах средостения без КТ-признаков инвазии в соседние анатомические структуры применяют правостороннюю торакотомию при отсутствии смещения опухоли или право- или левостороннюю торакотомию в зависимости от смещения опухоли вправо или влево на 1/2 диаметра и более относительно грудино-ключичных сочленений; а при выявлении КТ-признаков инвазии опухоли любого диаметра в соседние анатомические структуры применяют комбинированную торакостернотомию.
| Чикинев Ю.В | |||
| и др | |||
| Диагностика и лечение опухолей средостения | |||
| // Бюллетень СО РАМН | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| СПОСОБ ТИМЭКТОМИИ ПРИ СМЕЩЕНИИ СРЕДОСТЕНИЯ | 2017 |
|
RU2663073C2 |
| Райан С | |||
| Анатомия человека при лучевых исследованиях | |||
| М.: МЕДпресс-информ, пер | |||
| с англ | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
| С | |||
| Способ переработки сплавов меди и цинка (латуни) | 1922 |
|
SU328A1 |
| Ударно-вращательная врубовая машина | 1922 |
|
SU126A1 |
| Дзидзава И.И | |||
| и др | |||
| Сравнительный анализ "открытых" и видеоторакоскопических вмешательств при опухолях вилочковой железы | |||
| // Здоровье | |||
| Мед | |||
| экология | |||
| Наука | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Siddiqui S | |||
| et al | |||
| Thymic carcinoma presenting as atypical chest pain | |||
| // BMJ Case Rep | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Fadayomi A.B | |||
| et al | |||
| Propensity Score Adjusted Comparison of Minimally Invasive versus Open Thymectomy in the Management of Early Stage Thymoma | |||
| // Thorac Cardiovasc Surg | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
| Orsini B | |||
| et al | |||
| Comparative study for surgical management of thymectomy for non-thymomatous myasthenia gravis from the French national database EPITHOR | |||
| // EurJCardiotSurg | |||
| Токарный резец | 1924 |
|
SU2016A1 |
Авторы
Даты
2019-08-21—Публикация
2018-08-16—Подача