Среди болевых синдромов лидирующие позиции занимает боль в спине и не менее 90% людей в течение жизни испытывают эпизодические боли в позвоночнике. И в 50-85% случаев боль вызвана именно дорсопатиями (остеохондрозами) шейного и пояснично-крестцового отделов позвоночника (Парфенов В.А., Герасимова О.Н., 2017). Доказано, что не менее чем у 10-20% пациентов острый болевой синдром данных нозологий трансформируется в хроническую форму и вызывает дополнительные психосоматические нарушения, а также аффективные нарушения (Кукшина А.А., Котельникова А.В., Верещагина Д.А., Ткаченко Г.А., 2019).
В настоящее время боли в спине - одна из самых частых причин обращения больных к врачам разных специальностей. Болевые синдромы шейного и поясничного отделов позвоночника представляют собой мультидисциплинарную проблему и являются актуальной задачей современной медицины вследствие больших экономических потерь, связанных с их высокой распространенностью среди лиц наиболее трудоспособного возраста. Трудопотери от этой патологии занимают одно из ведущих мест во всем мире, поскольку поражается, как правило, наиболее активная группа населения в возрасте от 20 до 60 лет, чаще всего - 30-50 лет. Проявления дорсопатии (остеохондроза) позвоночника, миофасциальные болевые синдромы, выявляются у 30-80% взрослого населения, достигая 90% в общей структуре неврологических заболеваний. При этом в последние годы, растет тенденция к увеличению хронической патологии позвоночника и сопутствующих психосоматических нарушений, инвалидизации больных и их омоложению. (Дривотинов Б.В., Гаманович А.И, 2017).
Характерной особенностью подобной патологии является наличие изменений в мягких, преимущественно мышечно-сухожильно-периартикулярных структурах, в так называемых миофасциальных триггерных точках (МТТ). Данные миофасциальные болевые синдромы (МФБС), сопровождающие дорсопатии, обусловлены неспецифическим поражением поперечно-полосатых мышц и фиброзных структур, и причинами возникновения которых могут быть разнообразные факторы.
Миофасциальный болевой синдром проявляется спазмом мышц, наличием в напряженных мышцах болезненных мышечных уплотнений. Миофасциальная триггерная точка представляет собой гиперраздражимую область в уплотненном или тугом тяже скелетной мышцы и локализованную в мышечной ткани и/или в ее фасции (Бадалян О.Л., Савенков А.А., 2013).
Клинически триггерная точка представляет собой участок повышенной чувствительности в пределах локального мышечного уплотнения, что проявляется резкой болезненностью при пальпации. Триггерные точки (ТТ) являются источником миофасциальных болевых синдромов при патологии мышечно-скелетной системы и внутренних органов. Триггерные точки располагаются в пределах напряженных, уплотненных пучков скелетных мышц или в их фасциях и могут находиться как в активном, так и в латентном состоянии. Активная триггерная точка - это фокус гиперраздражимости в мышце или ее фасции, проявляющийся в виде боли.
Болезненные миофасциальные уплотнения, закономерно обнаруживаемые при данной патологии в различных областях, известны давно по ставшим классическими описаниям. Наиболее мелкие по размеру образования носят название узелков Корнелиуса, более крупные - узлов Мюллера, наиболее крупные, тестообразной консистенции - миогелозов Шаде-Ланге. Также применяется термин «очаги нейромиоостеофиброза» или «очаги миофиброза». В англоязычной литературе пользуются термином «myofascial trigger points» (миофасциальные триггерные точки). В процессе исследований произошла определенная терминологическая эволюция: первоначально применялись термины «болезненное мышечное уплотнение» или «локальный мышечный гипертонус», а в последнее время отдается предпочтение термину «миофасциальная триггерная точка (МТТ)» (Кошевой О.А., Воронюк Т.В., 2017).
Миофасциальный болевой синдром характеризуется болью, отраженной из МТТ, болевым спазмом мышц, наличием в напряженных мышцах болезненных уплотнений, локальных мышечных гипертонусов и является специфичным для определенной мышцы или группы мышц. Миофасциальная триггерная точка - это характерный фокус гиперраздражимости, располагающийся в пределах уплотненных пучков скелетной мышцы или мышечной фасции. Отраженная боль отмечается в покое и может усиливаться при движении. Наиболее часто ТТ встречаются в мышцах шеи и плечевого пояса (трапециевидная, ротаторы шеи, лестничные, поднимающая лопатку, надлопаточная, надостная, подостная), а также в области таза и в жевательной мускулатуре. Для каждой мышцы существует довольно строго очерченная зона отраженной боли и довольно стабильное расположение триггерных точек (Исайкин А.И., Иванова М.А., Кавелина А.В., Сергеева Д.С., Яхно Н.Н., 2019).
В основе болевого синдрома лежит формирование в мышцах триггерных точек, раздражение которых вызывает и локальную, и отраженную боль (в удаленной от этой точки зоне). Причиной формирования триггерных точек могут быть травмы (в т.ч. хроническая микротравматизация мышц), перегрузка мышц (например, при длительном пребывании в неудобной позе, асимметрии скелета, сколиоз), метаболические расстройства, нарушения питания, дистрессы (Егорова С.А., Егоров Н.А., Смирнова, О.Н., 2019).
Кроме того, данные болевые синдромы часто коморбидны с различными психическими (тревожными, депрессивными и инсомническими, в частности) расстройствами, занимающими в последние десятилетия все большее место в заболеваемости населения России, составляя, по данным некоторых исследователей, от 0,4-0,7% до 25% (Краснов В.Н., 2018). При этом достаточно часто отмечается недостаточная эффективность обычно применяемого симптоматического лечения данных заболеваний, что приводит к усложнению и хронизации болевого и сопутствующих синдромов у пациентов. Методы нелекарственной терапии сочетанного болевого синдрома и психических нарушений, сопровождающих дорсопатии шейного и поясничного отделов позвоночника, в последние годы изучаются очень активно в нашей стране и во всем мире (Малаховский В.В., 2015; StallardP., 2018).
При этом, независимо от количества коморбидных синдромов, ведущее место в лечении и профилактике данной патологии опорно-двигательного аппарата занимает физическая реабилитация и восстановительная терапия, согласно определению ВОЗ, призванные восстанавливать нарушенные функции организма, повышать качество жизни и сохранять трудоспособность населения. И, как показывает практика, существующие стандартные консервативные методы лечения дорсопатий (ЛФК, массаж, физиотерапия, медикаментозная терапия) не дают достаточно хороших результатов, что подтверждается кратковременностью эффекта и частыми рецидивами. Оперативное лечение также не решает проблемы болей в спине. Данные научных исследований и клинические наблюдения за больными остеохондрозом свидетельствуют о том, что, несмотря на высокий уровень оперативной техники, у значительного числа больных после хирургического вмешательства сохраняется выраженная неврологическая симптоматика: болевой синдром, изменения чувствительности, вазомоторные и двигательные нарушения, возникают серьезные осложнения.
В отечественной и зарубежной научной литературе, посвященной проблемам физической реабилитации больных дорсопатиями, описаны многочисленные сочетания физических упражнений, различных физиотерапевтических процедур, вытяжения, медикаментов для наружного и внутреннего применения (Кудря О.Н., Панченкова Т.А., 2018).
Более всего, существующие методики физической реабилитации больных с дорсопатиями в шейном и поясничном отделе позвоночника базируются, в основном, на укреплении «мышечного корсета». На основании анализа публикаций - аналогов нашего способа трудно представить эффективность того или иного метода, направленного на восстановление нарушенных функций, исходя из стадии патологического процесса и толерантности пациентов к физической нагрузке. В связи с этим, представляется возможным разработать и научно обосновать сочетанное применение различных средств физической реабилитации этого контингента больных более дифференцированно и эффективно (Алешичева А.А., Артеменков А.А., 2018).
В последнее время появились новые направления, значительно повышающие эффективность реабилитации больных дорсопатиями, существенно отличающиеся от классической лечебной физической культуры по форме и дозировке упражнений. Улучшение состояния пациентов достигается преимущественно за счет нормализации силы мышц туловища и их функционирования. Однако практически все авторы не проводят предварительно индивидуальную и персонализирующую диагностику и не приводят конкретных параметров физических упражнений - число подходов, повторений, длительность интервалов отдыха, определяющих эффект упражнений, не обосновывают содержание и структуру занятий, не доказывают ее доступность для восстановления стато-кинематики позвоночника (Егорова Н.С., 2015).
Кроме того, в данном вопросе большое значение имеет измерение и стимулирование общей двигательной активности пациентов, например ходьбы в умеренном темпе, для лечения и профилактики дорсопатий в сочетании с эмоциональными нарушениями. Известно, что (Бюллетень ВОЗ, 2016):
• Недостаточная физическая активность является четвертым по значимости фактором риска смерти в мире.
• Ежегодно из-за недостаточной физической активности умирает примерно 3,2 миллиона человек.
• Недостаточная физическая активность является одним из основных факторов риска развития неинфекционных заболеваний (НИЗ).
• Физическая активность имеет важные преимущества для здоровья и способствует профилактике НИЗ.
• Каждый третий взрослый человек в мире недостаточно активен.
• Политика в отношении недостаточной физической активности проводится в 56% государств-членов ВОЗ.
Все это доказывает необходимость разработки новых технологий и способов физической реабилитации при различных психосоматических нарушениях опорно-двигательного аппарата, как в РФ, так и во всем мире.
Прототипом нашего изобретения является способ RU 2542081 C2 «СПОСОБ ЛЕЧЕНИЯ БОЛЕВЫХ СИНДРОМОВ ПРИ РАСПРОСТРАНЕННОМ ДЕФОРМИРУЮЩЕМ ОСТЕОХОНДРОЗЕ ПОЗВОНОЧНИКА НА МНОГОФУНКЦИОНАЛЬНОМ ТРЕНАЖЕРЕ БУБНОВСКОГО (МТБ)» (Патентообладатель: Бубновский Сергей Михайлович), который включает воздействие физическими факторами и дозированные физические упражнения, выполняемые упражнения на тренажере МТБ (МТБ) в количестве 10-12 занятий, причем вначале выполняют декомпрессионные силовые упражнения на растягивание и сокращение задней группы мышц бедра со сменой ног во время каждого упражнения, начинают с минимального веса отягощения с постепенным его увеличением по состоянию больного, при этом выбирают упражнения из следующих: упражнение «Дракон», выполняют путем тяги троса ногой с верхнего блока (в/б) МТБ с помощью закрепленной на нижней 1/3 голени манжеты из исходного положения (ИП) стоя на коленях и упираясь руками в пол или держась за впереди стоящую стойку МТБ, при этом выполняют пассивный подъем ноги с весом отягощения до полного выпрямления в коленном суставе в количестве 12-20 повторений, увеличивая вес отягощения на каждом следующем занятии, доводя его до 50% от веса собственного тела; или группа упражнений тяги ногой с в/б или нижнего блока (н/б) МТБ в ИП лежа на спине или лежа на боку, растягивая и сокращая мышцы задней группы бедра при опускании ноги до пола, с индивидуальным весом отягощения от 2,5 до 80 кг; или упражнение «Скручивание», при котором в ИП лежа на боку головой к одной из стоек МТБ пациент держится за нижние ручки МТБ, работающая верхняя нога через манжету фиксирована к в/б стойки МТБ, а нижняя нога фиксирована за неподвижную опору на 70-110 градусов по отношению к туловищу, при этом совершают тягу таким образом, чтобы колено работающей ноги касалось пола перед зафиксированной, 6-15 повторений; далее переходят к упражнениям, направленным на улучшение микроциркуляции и лимфодренажа мышц таза и нижних конечностей, для чего пациент осуществляет тягу отягощения двумя ногами с в/б или н/б МТБ из ИП на полу, и/или универсальной скамье, и/или фитболе, фиксируя тело руками за стойку МТБ или неподвижную опору, затем пациент поднимает и опускает туловище, осуществляя тягу руками с в/б или н/б МТБ, растягивая мышцы спины, затем выполняет упражнение на сгибание и разгибание ног в коленях с в/б или н/б МТБ из ИП на полу и/или универсальной скамье, и/или фитболе, затем сокращает и растягивает мышцы-абдукторы и аддукторы ног с помощью тяги с н/б или в/б МТБ из ИП стоя или сидя на полу и/или универсальной скамье; затем переходят к упражнениям, направленным на устранение дистрофических явлений в костно-мышечной системе: упражнения «Брасс», «Березка» и «Полуплуг», при этом, при выполнении упражнения «Брасс» из ИП лежа грудью или животом на универсальной скамье или фитболе с фиксацией рук за нижние ручки впереди стоящих стоек МТБ, ноги фиксированы манжетами к в/б рядом стоящих стоек МТБ, пациент выполняет максимальное сгибание ног в коленных суставах в прямой и боковой проекциях так, чтобы при разгибании туловище от рук до ног представляло прямую линию, 20-30 повторений, при выполнении упражнения «Березка» из ИП лежа на спине головой к стойке МТБ пациент обеими ногами тянет трос с в/б или н/б МТБ, опускает сначала спину, а затем ноги до касания пола пятками на диафрагмальном выдохе без прогиба в поясничном отделе, 12-20 повторений, при выполнении упражнения «Полуплуг» из ИП на спине, руки фиксированы за ручки к нижней части стойки, ноги фиксированы к н/б через трос с помощью манжет, пациент поднимает прямые ноги до угла 90 градусов к полу и, совершая тягу с н/б, опускает к полу, 6-20 повторений; завершают весь комплекс следующими упражнениями: упражнение пресс - из ИП лежа на спине, руки фиксированы за нижние ручки стоек МТБ, ноги - за манжеты к в/б впереди стоящих стоек МТБ, проводят сгибание ног в коленных суставах с максимально возможным их приведением к животу, стараясь поднимать голову вперед, и/или упражнение пресс-скамья с н/б, при котором сидя на краю универсальной скамьи между рядом стоящих стоек МТБ, ноги фиксированы через манжеты к н/б стоек МТБ, производят движения как в упражнении пресс, и/или упражнение кранчи для мышц брюшного пресса, при котором из ИП на коленях лицом к стойке МТБ, руки держатся за ручки в/б, локти максимально согнуты, кулаки прижаты к голове, на выдохе пациент старается наклониться вперед и коснуться локтями коленей или пола, 6-20 повторений; после окончания каждого сеанса занятий в качестве воздействия физическим фактором проводят воздействие на пациента водой с температурой 4-6°С в виде или душа, или потока воды, или ванны и проводят психотерапевтическое воздействие до выработки установки у больного на желание заниматься физкультурой после окончания курса лечения.
Недостатком данного способа является отсутствие доказанной эффективности именно при инсомнических, тревожных и депрессивных синдромах, для повышения качества жизни, отсутствие компьютерной и визуальной диагностики для более персонального назначения упражнений, отсутствие в методике стимуляции физической активности с помощью электронного устройства и мобильного приложения шагометрии для повышения точности самоконтроля данных физических нагрузок у пациентов.
Аналогом нашего способа также является изобретение RU 25I0727 C1 «СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ВЕРТЕБРОГЕННЫМ БОЛЕВЫМ СИНДРОМОМ ПОСЛЕ ДЕКОМПРЕССИОННЫХ ОПЕРАЦИЙ НА ПОЯСНИЧНО-КРЕСТЦОБОМ ОТДЕЛЕ ПОЗВОНОЧНИКА»
(Патентообладатель: Федеральное государственное бюджетное учреждение «Российский научный центр медицинской реабилитации и курортологии» Министерства здравоохранения Российской Федерации), в котором применяют координационную гимнастику, включающую комплекс изотонико-изометрических, изометрических и изотонических упражнений, воздействующих на мышцы глубокой стабилизационной системы позвоночника, выполняемых в непрерывном режиме с малой и средней амплитудой движений, синхронизированных с дыханием: выдох с движением, вдох с расслаблением, выполняемых в шести исходных положениях: сидя на фитболе, лежа на фитболе, лежа на спине, лежа на боку, лежа на животе, на четвереньках, с использованием фитбола и резинового ленточного амортизатора, музыкального сопровождения в виде релаксационной музыки без вокального компонента, продолжительностью занятий 35-40 минут, с последующим воздействием во второй половине дня переменным магнитным полем на пояснично-крестцовую область, в непрерывном режиме, с индукцией магнитного поля 30 мТл, продолжительностью 15 минут, процедуры проводят ежедневно, на курс по 10-12 процедур, использование которых приводит к уменьшению болевого синдрома, улучшению периферического кровообращения, формированию мышечного корсета, повышению стабильности позвоночника, адаптации к нагрузкам, формированию правильного двигательного стереотипа, улучшению психоэмоционального состояния.
Недостатками данного способа являются отсутствие доказанной эффективности при дорсопатиях шейного отдела, при инсомническом синдроме, для повышения качества жизни. Также используется намного более сложное оборудование для магнитотерапии, которое требует увеличения временных и экономических затрат для лечения пациентов. Кроме того, имеется отсутствие компьютерной и визуальной диагностики для более персонального назначения упражнений, отсутствие в методике стимуляции физической активности с помощью электронных устройств и мобильных приложений шагометрии для повышения точности самоконтроля занятий у пациентов.
Известна также похожая методика, описанная в диссертации «ТЕХНОЛОГИЯ ДИФФЕРЕНЦИРОВАННОГО ПРИМЕНЕНИЯ ФИЗИЧЕСКИХ УПРАЖНЕНИЙ ПРИ ОСТЕОХОНДРОЗЕ ПОЗВОНОЧНИКА У ЖЕНЩИН 30-51 ГОДА» (Автор: Доренский А.В., 2005), в которой используется также методика дифференцированной кинезитерапии, включающая следующие взаимосвязанные компоненты: формирование мотивации у реабилитантов к кинезитерапии; комплексное использование различных средств и методов физической культуры; оптимальное сочетание общеразвивающих и специальных физических упражнений; применение специально разработанного тренажерного устройства; дифференциацию занятий физическими упражнениями в зависимости от периодов и задач кинезитерапии, клинических проявлений заболевания, статико-структурных изменений тел позвонков, функциональных возможностей реабилитантов; индивидуальные программы физических упражнений в форме домашних заданий; оценку эффективности воздействия физических нагрузок, на основе использования ИПЭК -интегрального показателя эффективности кинезитерапии при остеохондрозе поясничного отдела позвоночника.
Недостатком данного способа является отсутствие доказанной эффективности именно при инсомнических и тревожных синдромах, для повышения качества жизни, отсутствие компьютерной диагностики для более персонального и быстрого назначения упражнений, отсутствие в методике стимуляции физической активности в виде ходьбы с помощью электронного устройства и мобильного приложения шагометрии для повышения точности самоконтроля данных физических нагрузок у пациентов.
Существует патент RU2287317C1 «СПОСОБ КОМПЛЕКСНОГО ЛЕЧЕНИЯ НЕВРОЛОГИЧЕСКИХ ПРОЯВЛЕНИЙ ГРЫЖ И ПРОТРУЗИЙ ПОЯСНИЧНЫХ МЕЖПОЗВОНКОВЫХ ДИСКОВ ПО В.К. КАЛАБАНОВУ» (Патентообладатель: Калабанов В.К.), в котором также проводят воздействие на индивидуально выявленные точки зоны мышечно-связочного аппарата позвоночника с учетом эволюции миофиксации опорно-двигательного аппарата пациента от генерализованной миофиксации до локальной, при этом ПАР выполняют с амплитудой 15-90°, используя сопротивление пациента и спортивные утяжелители, при этом первым выполняют ПАР мышечно-связочного аппарата шейного, верхнегрудного отделов позвоночника, надплечий с натяжением и колебательным смещением дурального мешка во флексии, латерофлексии и ротации, затем передних групп мышечно-связочного аппарата голеней, бедер, голеностопных и коленных суставов во флексии и активизацию паравертебральных мышц с натяжением и колебательным смещением дурального мешка в экстензии, а также грушевидных мышц и мышечно-связочного аппарата ягодичных областей, тазобедренных и коленных суставов в абдукции и активизацию паравертебральных мышц с натяжением и колебательным смещением дурального мешка в экстензии, после этого задних групп мышечно-связочного аппарата голеней и голеностопных суставов в экстензии, затем крестцово-бугорных связок и мышечно-связочного аппарата ягодичных областей и тазобедренных суставов во флексии, а также крестцово-остистых, крестцово-подвздошных связок и мышечно-связочного аппарата ягодичных областей и тазобедренных суставов в аддукции, после этого внутренних групп мышечно-связочного аппарата бедер и тазобедренных суставов в абдукции, затем задних групп мышечно-связочного аппарата голеней и голеностопных суставов в экстензии, бедер, ягодичных областей, коленных и тазобедренных суставов во флексии, после этого подвздошно-поясничных мышц, передних групп мышечно-связочного аппарата бедер и тазобедренных суставов в экстензии и в последнюю очередь мышечно-связочного аппарата грудного, поясничного отделов позвоночника, таза и подвздошно-поясничных связок с натяжением и колебательным смещением дурального мешка в ротации в сгибательном и нейтральном положениях позвоночника, воздействие на шейный и грудной отделы позвоночника завершают манипуляциями, на таз - мобилизациями или манипуляциями на крестцово-подвздошных сочленениях, проводят прессуру миофасциальных триггерных пунктов поясницы, таза и нижних конечностей, в конце курса лечения при переходе в нижнюю ограниченную миофиксацию позвоночника выполняют манипуляции на здоровых поясничных позвоночно-двигательных сегментах с обеих сторон, курс лечения от 5 до 15 сеансов в зависимости от выраженности клинических проявлений и от темпа эволюции миофиксации опорно-двигательного аппарата пациента, проводимых с интервалом 1-3 дня.
Недостатком данного способа является отсутствие доказанной эффективности именно при инсомнических, тревожных и депрессивных синдромах, отсутствие компьютерной и визуальной диагностики для более персонального и быстрого назначения упражнений, отсутствие в методике стимуляции физической активности с помощью электронного устройства и мобильного приложения шагометрии для повышения точности самоконтроля данных физических нагрузок у пациентов.
Известен также способ, описанный в методическом пособии «Особенности медицинской реабилитации при дорсопатии» (автор: Фатыхов И.Р., Ижевск, 2015), в котором выполняют визуальный осмотр и затем - выявление индивидуальных качественных характеристик биомеханического дисбаланса для данного пациента в данный момент времени - индивидуальный паттерн («портрет») биомеханического дисбаланса, проводится установление причинно-следственных связей, которые привели именно к данному паттерну биомеханического дисбаланса, разработка стратегии реабилитации, позволяющей вернуть состояние опорно-двигательного аппарата пациента к биомеханическому балансу настолько, чтобы обеспечить устранение клинической симптоматики и восстановление нормальных двигательных функций. Также используется массаж, в том числе точечный, лечебная физкультура и занятия на тренажерах, а также другие методы восстановительной медицины и даются рекомендации по занятиям различными видами спорта в дальнейшем.
Недостатком данного способа является отсутствие компьютерных методов диагностики, убыстряющих обследование, использование значительного количества дополнительных методов реабилитации и недифференцированный подбор точек воздействия, что значительно увеличивает время и стоимость процесса реабилитации. Также эффективность данного метода не доказана при инсомнических, тревожных и депрессивных расстройствах и нет в ней стимуляции физической активности с помощью шагометрии и специальных электронных устройств и мобильного приложения шагометрии для повышения точности самоконтроля данных физических нагрузок у пациентов.
Существующий патент-аналог CN 105678064 A «FITNESS SCHEME RECOMMENDING METHOD AND DEVICE» (Патентообладатель: BEIJING XIAOMI TECH CO LTD), в котором раскрывается схема физической реабилитации, рекомендующий способ и устройство, включающие в себя этапы, на которых получают данные физиологических признаков пользователя; целевая фитнес-схема, согласованная с данными физиологических признаков, получается из базы данных фитнес-схем, и различные схемы физкультуры и соответствующее отношение, подходящее для диапазона физиологических признаков, записываются в базу данных фитнес-схем; рекомендация информации, включающей в себя целевую схему пригодности, передается в предварительно коррелированный терминал пользователя. Вариант осуществления способа, мобильного приложения и устройства дает рекомендации и схемы пригодности подходящей индивидуально схемы адаптивной физкультуры для пользователя и повышает уровень информации проведенной шагометрии, и, следовательно, доставляется удобство и максимальная эффективность пользователям.
Недостатком данного способа является отсутствие доказанной эффективности именно при инсомнических, тревожных и депрессивных синдромах, для повышения качества жизни, отсутствие компьютерной и визуальной диагностики для более быстрого и персонального назначения упражнений.
Также в аналоге, описанном в статье: «Effects of Exercise Training Combined with Increased Physical Activity to Prevent Chronic Pain in Community-Dwelling Older Adults: A Preliminary Randomized Controlled Trial» (авторы: Hirase T. et al., Журнал «Pain Research and Management)), Volume 2018, Article ID 2132039. P. 1-7) описывается тренировка в сочетании со стимуляцией повышенной физической активности. Тренировка включала еженедельные 60-минутные еженедельные занятия в течение 12 недель, которые включали в себя 10 минут разминки, 20 минут силовых тренировок, 20 минут тренировки баланса и 10 минут для отдыха. Также занимающимся рекомендовали увеличить физическую активность в виде ходьбы с помощью шагомеров Yamax Digiwalker SW-200 (Yamasa Tokei Keiki Co., Ltd., Tokyo, Japan). Данная физактивность сопровождалась записью ежедневного количества шагов в дневники, с последующей постановкой цели, чтобы постепенно увеличивать ежедневное «шагание)) от своего базового на примерно 10% в течение первого месяца и примерно на 20% и 30%, во время второго и третьего месяцев. Интенсивность боли, общее количество болевых точек и физическую активность оценивали до и через 12 недель после вмешательства. Метод показал, что тренировка в сочетании с шагометрией улучшает ключевые показатели эффективности физической реабилитации более значимо, чем тренировка без использования шагомеров.
Недостатком данного способа является отсутствие доказанной эффективности именно при инсомнических, тревожных и депрессивных синдромах, отсутствие компьютерной и визуальной диагностики для более персонального и быстрого назначения упражнений, отсутствие в методике стимуляции физической активности с помощью мобильного приложения шагометрии.
Также известна методика комплексного воздействия, описанная Vanti С.et al. в статье «The effectiveness of walking versus exercise on pain and function in chronic low back pain: a systematic review and meta-analysis of randomized trials» (Журнал «Disability and rehabilitation)). - 2019. - I. 41. - №. 6. - P. 622-632), в которой боль, качество жизни и тревожность аналогичным образом, с помощью шагометрии, улучшаются при ходьбе для восстановительного лечения хронической боли в пояснице, при этом она эффективна, как при болевом, так и при тревожном синдроме и повышении качества жизни.
Недостатком данного способа является отсутствие доказанной эффективности именно при инсомнических и депрессивных синдромах, отсутствие компьютерной и визуальной диагностики для более персонального назначения упражнений.
Также известен аналогичный способ RU 2489962 С1 «СПОСОБ БЛАНКОВО-КОМПЬЮТЕРНЫХ ПСИХОЛОГИЧЕСКИХ И ПСИХОГИГИЕНИЧЕСКИХ ИССЛЕДОВАНИЙ» (Правообладатель: Федеральное государственное бюджетное учреждение «Научный центр здоровья детей» Российской академии медицинских наук), в котором осуществляют ввод результатов опроса с бланков в компьютер, что позволяет повысить скорость и надежность компьютерной обработки бланковых опросников при психологических и психогигиенических исследованиях.
Недостатком данного способа является отсутствие доказанной эффективности при болевых, инсомнических, тревожных и депрессивных синдромах, отсутствие визуальной диагностики для более персонального назначения упражнений, отсутствие стимуляции физической активности с помощью шагометрии и специальных электронных устройств и мобильного приложения шагометрии для повышения точности самоконтроля данных физических нагрузок у пациентов.
Заявляемое изобретение осуществляется следующим образом.
При предварительной диагностике состояния пациентов нами используется методика, позволяющая проводить количественную оценку ситуативной тревожности, уровня депрессии, качества жизни испытуемых по специальным шкалам с помощью компьютерной техники и программного обеспечения «Effecton Studio» (ООО «Эффектон», РФ) и «НС-Психотест» (ООО «Нейрософт», РФ).
Используемый нами тест Спилбергера принадлежит к числу методик, исследующих психологический феномен тревожности. Этот опросник состоит из 20 высказываний, относящихся к тревожности как состоянию (состояние тревожности, реактивная или ситуативная тревожность) и из 20 высказываний на определение тревожности как диспозиции, личностной особенности (свойство тревожности).
Шкала реактивной и личностной тревожности Спилбергера является единственной методикой, позволяющей дифференцированно измерять тревожность и как личностное свойство, и как состояние. В нашей стране употребляется в модификации Ю.Л. Ханина (1976), которая им же была адаптирована к русскому языку.
Реактивная (ситуативная) тревожность - состояние субъекта в данный момент времени, которая характеризуется субъективно переживаемыми эмоциями: напряжением, беспокойством, озабоченностью, нервозностью в данной конкретной обстановке. Это состояние возникает как эмоциональная реакция на экстремальную или стрессовую ситуацию, может быть разным по интенсивности и динамичным во времени.
Применяемая нами при дифференциальной диагностике шкала Цунга для самооценки депрессии (англ. Zung Self-Rating Depression Scale) - тест для самооценки депрессии был разработан в Университете Дюка психиатром доктором Уильямом Цунгом. Тест позволяет оценить уровень депрессии пациентов и определить степень депрессивного расстройства. При помощи «Шкалы Цунга» испытуемый или врач могут произвести самостоятельное обследование или скрининг депрессии. Тест «Шкала Цунга» обладает высокой чувствительностью и специфичностью и позволяет избежать дополнительных экономических и временных затрат, связанных с медицинским обследованием этических проблем.
Использованный нами в способе опросник SF-36 состоит из 17 вопросов, заполняется самим больным или с помощью интервью. Изучаемые параметры качество жизни: функциональное состояние; восприятие общего уровня здоровья, удовлетворенность жизнью. Время заполнения 5-7 мин. При этом оценивается отношение испытуемых к изменениям в жизни в связи с болезнями, включая необходимость ограничивать физическую, умственную работу, трудовую деятельность; изменения взаимоотношений с близкими и друзьями, ограничения в проведении досуга, в питании, понижение в должности или заработной плате и др.
Другие шкалы - опросник Мак-Гилла (MPQ), оценки боли ВАШ, питтсбургский опросник на определение индекса качества сна (The Pittsburgh Sleep Quality Index (PSQI)) и анкета балльной оценки сна Левинова Я.И., применяется в способе без использования специального программного обеспечения для них, по-прежнему, менее эффективному методу.
Визуальная диагностика и оценка паттерна шага в нашем способе проводится следующим образом:
1. В сагиттальной и фронтальной проекциях обращаем внимание на симметричность расположения ушных раковин, надплечий, лопаток, нижних краев ребер, подвздошных гребней, седалищных бугров. В результате данной оценки выявляются проблемные регионы (с гипотоничными и нормотоничными мышцами).
2. Через паттерн шага определяем нарушения в биомеханике движения, что служит дополнительным инструментом диагностики.
3. Определяем отклонение тела от центральной оси.
4. Проводим флексионный тест в положении стоя и сидя для определения восходящей или нисходящей проблемы.
Объем активных движений в шейном, грудном и поясничном отделе позвоночника определялся путем измерения сантиметровой лентой расстояния (в см.) между определенными анатомическими точками. Исследование объема движений в позвоночнике используется как диагностика динамики заболевания при оценке реабилитационного эффекта.
Исследование пациентов проводилось до и после проведенного курса реабилитации для более точного выявления ограничений и восстановления подвижности в шейном, грудном и поясничном отделе позвоночника. Измерения проводилось в положении сидя на стуле.
Объем и сила активных движений позволили получить информацию о силе отдельных мышц и мышечных групп, анализировать простые моторные стереотипы и функциональные способности тестируемой части тела. Тест не ограничивается исследованием только мышечной силы, а позволяет оценивать и вид движения. Исследование силы мышц шеи, плечевого пояса и верхних конечностей осуществлялось путем оценки возможных для больного наклонов и поворотов головы, а также основных движений в суставах. Сила мышц определялась по дозированному сопротивлению, которое специалист оказывал при попытке основного движения (например, наклонить голову вперед и т.п.). Сила и объем активных движений оценивалась по 6 балльной шкале путем сравнения силы мышц до и после проведения курса физической реабилитации.
Метод реабилитации с использованием физических упражнений базировался на дифференцировке физических упражнений, исходя из локализации патологического процесса, стадийности заболевания, стабильности фиксационных структур ПДС позвоночника (гипо-, гипермобильность).
Наш способ предусматривает также сочетанное использование различных средств физической реабилитации на этапах лечения.
На этапах обострения заболевания противопоказаны физические упражнения, направленные на увеличение мобильности пораженного ПДС.
Физические упражнения при выполнении не должны вызывать у больного явлений дискомфорта, так как возможно развитие декомпенсации в биокинематической цепи, что надолго замедляет формирование адекватной реакции со стороны связочно-мышечного аппарата шейного отдела позвоночника в пораженном ПДС;
Миофиксация является компонентом формирующегося двигательного стереотипа. Поэтому мы используем в занятиях физические упражнения, охватывающие непораженные регионы локомоторного аппарата, с целью усиления мышечно-тонических реакций в пораженных ПДС.
Активные движения в шейном, грудном и поясничном отделах позвоночника в остром и подостром периодах заболевания противопоказаны, так как они могут привести к сужению межпозвонковых отверстий, ведущему к компрессии нервных и сосудистых образований.
При этом в способе мы учитывали диагностику миофасциальных триггерных точек в активизации болевых ощущений, спазмировании мышц в формировании неоптимального двигательного стереотипа, приводящего к рецидивированною заболевания. Помимо этого, особое внимание к МФБС связано с наличием у наших пациентов синдрома вегетативной дистонии, т.к. патологическая импульсация из шейной, плечелопаточной или другой области способствует дисфункции гипоталамо-стволовых образований, отягощая тем самым течение заболевания.
Шагометрия в нашем способе применялась с помощью электронного браслета Xiaomi Mi Band 2 и соответствующего ему мобильного приложения «Mi Fit». На экране браслета высвечивается количество шагов, пройденных за календарные сутки. Как только наступает 0 часов 00 минут следующего дня, статистика сбрасывается. История шагов хранится в приложении, если регулярно синхронизировать его с браслетом. Синхронизация происходит через Bluetooth при входе в приложение. Браслет некоторое время хранит данные об активности в собственной памяти. Пациентам в нашем способе рекомендовалось ежедневно измерять и увеличивать количество пройденных шагов до индивидуальной половозрастной нормы на 20% во время реабилитации.
Затем, после этапа персональной диагностики (в том числе и количества пройденных шагов в день) и рекомендации по увеличению ходьбы, в способе осуществляется сегментарно-точечное воздействие на такие проблемные участки организма, как: триггерная точка, фасциальное укорочение, спаечный процесс и нестабильность мест крепления. Все эти нарушения устраняются только путем сегментарно-точечного воздействия.
Применяем в способе растяжку мышечных цепей и проблемного региона в ПДР (в постдинамическом режиме), участвующих в укорочении, в том числе, далее - при помощи грузоблочного тренажера.
Производим затем с занимающимися комплекс физических упражнений - после всех проведенных мероприятий по коррекции тонусного и силового баланса мышц назначается индивидуальный комплекс физических упражнений.
Нами используются, в частности, такие упражнения (см. Приложение):
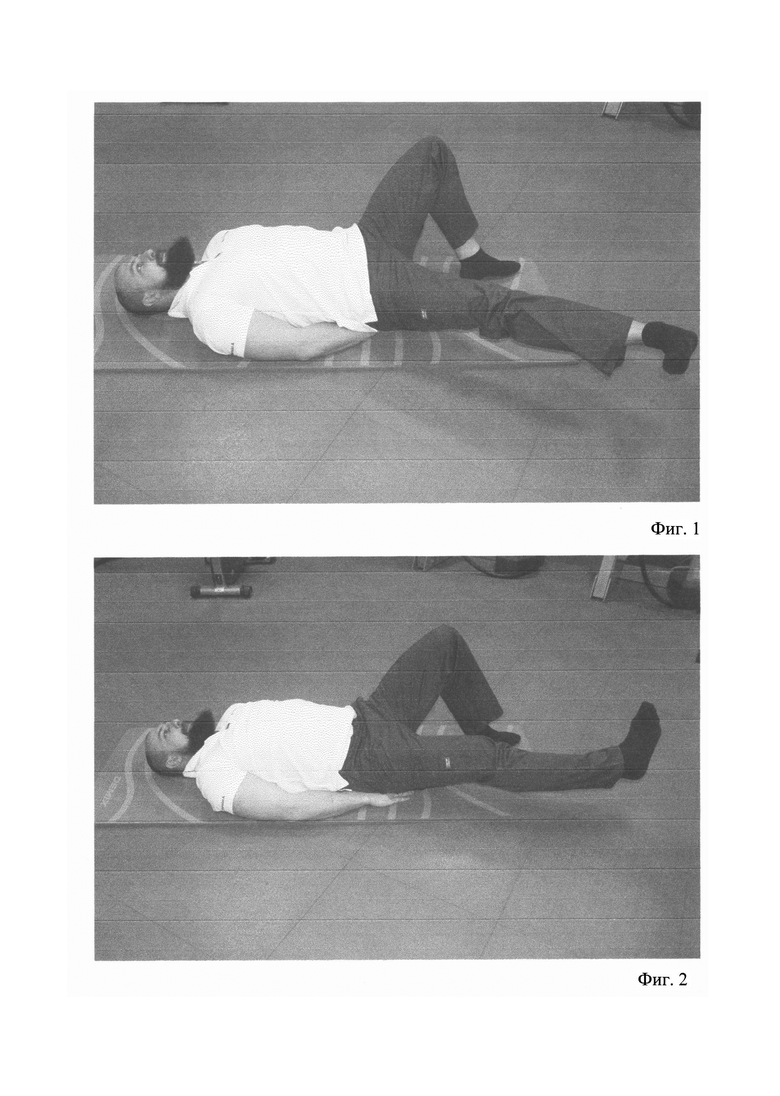
Упр. 1. (показано на фиг. 1)
Исходное положение - лежа на спине, руки под ягодицами; одна нога согнута в колене, другая нога прямая и отведена в сторону под углом 30-40 градусов. Приводим в напряжение мышцы живота, чтобы поясница не напрягалась, и осуществляем движение прямой ногой вверх. Выполняем 10-12 повторений 3 подхода на каждую ногу.
Упр. 2. (показано на фиг. 2)
Исходное положение - лежа на спине, руки под ягодицами; одна нога согнута в колене, другая нога прямая и стопой развернута внутрь. Выполняем отведение прямой ноги в сторону под углом 30-35 градусов. Выполняем 10-12 повторений 3 подхода на каждую ногу.
Упр. 3. (показано на фиг. 3)
Исходное положение - лежа на боку, одна рука под головой, другой рукой упираемся в пол. Живот напряжен, верхнюю ногу выводим вперед под углом 30-35 градусов, развернув носок вниз, а пятку вверх. Осуществляем движение ноги вверх. Движение осуществляется в тазобедренном суставе, в поясничном отделе движения нет. Выполняем 15-20 повторений 3 подхода на каждую ногу.
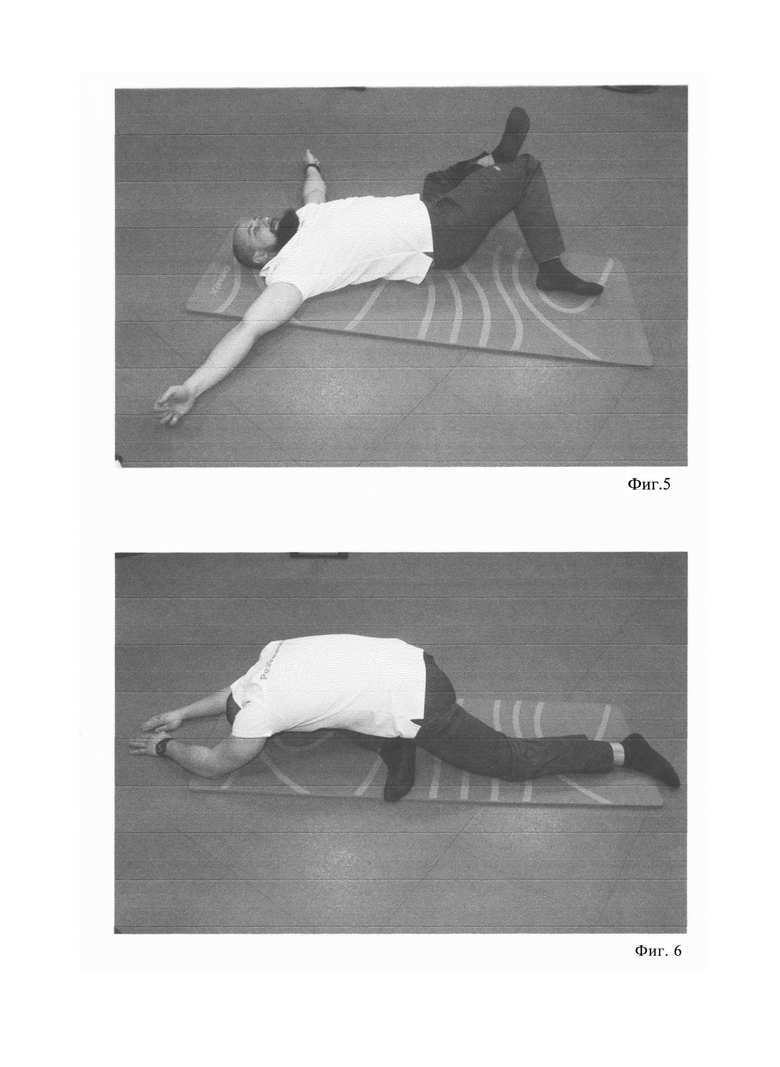
Упр. 4. (показано на фиг. 4 и 5)
Исходное положение - лежа на спине, одна нога согнута в колене, вторую положили поверх первой. Руки разведены в стороны. Делаем вдох и на выдохе осуществляем наклон ног к полу, лопатки при этом не отрываются от пола. Возвращаемся в исходное положение на вдохе и на выдохе опускаем ноги в другую сторону. Выполняем 10 раз, затем меняем ноги и повторяем еще 10 раз.
Упр. 5. (показано на фиг. 6)
Исходное положение - встав на четвереньки, подгибаем одну ногу под себя, вторую ногу выпрямляем сзади. Опускаемся корпусом и вытягиваем руки перед собой. Лежим от 20 секунд до минуты и выполняем по 2 подхода на каждую ногу.
Упр. 6. (показано на фиг. 7)
Исходное положение - лежа на спине и взяв в руки ремень, перекидываем его через стопу одной ноги. Поднимаем ногу вверх, выпрямив колено и потянув стопу на себя. Почувствовав умеренное растяжение по задней поверхности бедра, удерживаем в этом положении от 20 секунд до минуты. Повторить по два подхода на каждую ногу.
Каждому занимающемуся по данным упражнениям, подбираемым индивидуально, исходя из критериев уровня здоровья, подготовленности, жалоб, выдается перечень рекомендаций для домашнего пользования, т.к. персонализировано в течение 20 занятий для занимающегося вырабатывается личный комплекс физических упражнений и растяжек.
В процессе занятий в нашем способе также используются упражнения на ТРБ2500-П-2Р-60 - специальном блочный тренажере реабилитационном сдвоенном пристенном (аналог МТБ) со стеками по 60 кг и высотой 2500 мм.
Особенностью конструкции использованного в нашем способе грузоблочного тренажера является применение наклонных стержней в верхней части, служащими для размещения довесков. Довески представляют собой легкосъемные грузики по 1 кг в виде втулок, легко одевающихся на наклонный стержень. Одеть-снять довесок можно очень быстро даже во время выполнения упражнения, что дает возможность делать упражнения, не отвлекаясь на регулировки веса. Применение 4-х довесков по 1 кг, при весе основных плит 5 кг, дает возможность изменять вес нагрузки с шагом 1 кг - это очень удобно и важно для реабилитационных тренировок.
Верхние и нижние блоки тренажеров поворотные, причем верхний блок способен поворачиваться даже назад, для выполнения специальных упражнений. Это расширяет функциональные возможности тренажера.
Также более удобно расположенные вертикальные и горизонтальные поручни, а также наклонные поручни в нижней части силовой системы, дают возможность выполнения множества упражнений, обеспечивая максимально эффективную и безопасную работу на тренажере. Максимальную плавность и тихоходность хода обеспечивают хромированные и отшлифованные направляющие для грузоблока.
Направляющие для грузоблока выполнены из нержавеющего прутка, поверхность подвергается шлифовке для лучшего скольжения грузов. Нагрузочные плитки обрезинены, имеют по 2 фторопластовые тефлоновые втулки для повышения уровня износостойкости и максимально качественного скольжения.
Верхние и нижние блоки поворотные, что значительно увеличивает возможности станка для реабилитации.
Удобно расположенные вертикальные и горизонтальные поручни, а также наклонные ручки в нижней части силовой системы. Пристенный блоковый тренажер позволяет выполнять множество упражнений с высоким уровнем эффективности и безопасности тренировок.
В комплект тренажера входит:
1. Манжеты на липучке. Назначение аксессуаров - занятия кинезитерапией. Сшиты ремни из экокожи - прочного синтетического материала. Изделия предусматривают фиксацию на металлической рамке и крепление на липучке. Манжету можно удобно закрепить на голени или запястье.
2. Петельная ручка (в комплекте 2 шт.). Аксессуар используется для тренировок по методике С.М. Бубновского. С помощью петельной ручки производится тяга кистью. Это упражнение способствует нормализации кровообращения в плечевом суставе и шейном отделе позвоночника.
3. Ручка - подкова (в комплекте 2 шт.). Аксессуар, предназначенный для реабилитационного тренажера, эффективен при выполнении многих упражнений, поскольку позволяет уменьшить напряжение пальцев. Специальные насечки в области хвата препятствуют скольжению ладони.
4. Ручка двойного хвата (в комплекте 2 шт.). Материал изготовления - сталь (заготовка круглого сечения диаметром 25 мм). Также аксессуар имеет специальное покрытие из никеля и хрома. Назначение рукоятки для двойного хвата - исполнение упражнений для нагружения разных групп мышц.
5. Цепь удлинитель с карабином (в комплекте 1 шт.). В станке - аналоге тренажера Бубновского данный аксессуар применяется в качестве удлинителя троса. Для изготовления цепи с карабином использована прочная сталь. С помощью данного аксессуара выполняются упражнения в положении лежа или сидя на скамье. Длина 120 см (в комплекте 2 шт.).
Для оценки промышленной применимости и клинического исследования способа нами были отобраны 35 больных с дорсопатиями («распространенный остеохондроз»), болевым синдромом, депрессивными, тревожными и инсомническими расстройствами, с которыми было проведено 12 занятий. Всем испытуемым до начала реабилитации, а также через 2 и 4 недели после проведения физической реабилитации, для оценки динамики эффекта проводилась оценка болевого синдрома по шкалам ВАШ и Мак-Гилла, а также - компьютерная оценка психического состояния по специализированным диагностическим шкалам - самооценки депрессии Цунга, тесту Спилбергера (реактивной тревожности), качества жизни - опроснику SF-36, питтсбургскому опроснику на определение индекса качества сна (The Pittsburgh Sleep Quality Index (PSQI)) и анкете балльной оценки сна Левинова Я.И.
Компьютерное тестирование проводилось с помощью программного обеспечения «Effecton Studio», «НС-Психотест», после чего визуально оценивались: симметричность расположения ушных раковин, надплечий, лопаток, нижних краев ребер, подвздошных гребней, седалищных бугров. После чего через оценку паттерна шага в сагиттальной и во фронтальной проекциях проводилась диагностика отклонений тела от центральной оси и в биомеханике движения и затем - флексионный тест в положении стоя и сидя. Всем пациентам проводилась также шагометрия с рекомендацией по увеличению количества ежедневной ходьбы, контролируемой через браслет Xiaomi Mi Band 2 и мобильное приложение «Mi Fit». И после диагностики применялось сегментарно-точечное воздействие в 1-5 выявленных точках и зонах сеансами по 25 минут 3 раза в неделю в течение 28 дней, на выявленные в результате диагностики: места триггерных точек, места фасциальных укорочений, спаечных процессов и нестабильностей мест крепления. Физические упражнения после этого проводились через растяжку мышечных цепей, участвующих в укорочении, в том числе при помощи специального грузоблочного тренажера для реабилитации и профилактики дорсопатий.
Также пациентам проводили растяжки проблемного региона в постдинамическом режиме; после этого осуществляли индивидуальный комплекс физических упражнений по коррекции тонусно-силового баланса мышц. И, наконец, после этого пациенту выдавали рекомендации для домашних занятий изученными физическими упражнениями.
Во всех случаях оценка эффективности коррекции и динамики тревожности и бессонницы осуществлялась на основании клинического, анкетного и статистического методов. Анкетные данные отражали субъективную оценку пациента в отношении скорости наступления сна после процедуры, частоты ночных пробуждений, глубины сна, качества утреннего пробуждения и дневной активности и т.д. Статистический метод включал параметрические и непараметрические методы статистики. Оценивалась достоверность различия показателей (р<0,05) до начала курса занятий и после него.
После проведения способа физической реабилитации у всех исследуемых тревожность достоверно уменьшалась по шкале самооценки депрессии Цунга и шкале личностной тревожности теста Спилбергера, уменьшились симптомы бессонницы по питтсбургскому опроснику на определение индекса качества сна (PSQI) и анкете балльной оценки сна Левинова Я.И. (р<0,05).
Данные тесты применялась для психологической диагностики их состояний до начала реабилитации, в середине (кроме оценки сна) и конце нее, количественной оценки выраженности психологических жалоб и фиксированности внимания больных на своем физическом и психическом состояниях.
Способ показал, высокую динамику реактивной тревожности и инсомнических нарушений (р<0,05) (см. табл. 1).

По шкалам оценки инсомнии пациенты отмечали ускорение засыпания, углубление сна, значительное уменьшение либо отсутствие ночных пробуждений, нивелирование тревожных и устрашающих сновидений.
У всех пациентов был поставлен диагноз дорсопатии шейного и поясничного отдела позвоночника («распространенный остеохондроз»).
Использование способа приводило к ускорению процесса в 2 раза, снижая также вероятность рецидива. После двух-трех лечебных процедур отмечается, в 35% случаев, исчезновение болевого синдрома и другой симптоматики. Пациенты, получившие курсовое лечение, отметили повышение жизненного тонуса и улучшение самочувствия. В конце курса терапии пациентов мышечные боли купировались или значительно уменьшились, увеличилась двигательная активность.
Купирование болевого, инсомнического и тревожно-депрессивного синдромов и снижение напряжения мышц спины в ходе комплексного применения способа обусловлено несколькими факторами, а особенно: дисфункции устраняются во всех трех плоскостях с учетом индивидуального подхода к пациенту и движения в способе выполняются через точку опоры нижнего гравитационного центра в осевое вытяжение, с согласованной работой рук и ног.
Сравнительная характеристика шкал депрессии Цунга, теста ВАШ, опросника Роланда-Морриса и МакГилла до начала лечения, через 3 недели, после курса терапии, спустя 2 месяца представлены в табл. 2-4.
По результатам терапии, после 2-й недели и спустя 1 месяц дальнейшего наблюдения регистрировались показатели в виде снижения интенсивности тревожно-депрессивной симптоматики, болевого синдрома и улучшения качества жизни по сравнению с исходными (р<0,05).


Так, средний показатель боли (по ВАШ) изменился за 4 недели с 6,46 до 3,22 (р<0,05). Через 4 недели после лечения интенсивность болевого синдрома уменьшилась более чем в 2 раза. Показатель нарушения повседневного функционирования снизился - на 20 баллов. Кроме того, наблюдалось снижение показателя нарушения сна на 25 баллов, показателя социальной изоляции - на 16 баллов и показателя нарушения физической мобильности - на 18 баллов.
Выбранные шкалы (измеряющие как тревожно-депрессивный, так и болевой синдромы) оптимально отразили характер и динамику интенсивности симптомов у пациентов в условиях лечения и ограничения функционирования в повседневной жизнедеятельности патентов.

Для курса реабилитации способом было проведено 20 занятий персонализированной физической реабилитацией по 25 минут и отмечались следующие результаты: снижение болевого синдрома у 95% человек, отсутствие депрессивных нарушений - у 20,8% человек, снижение депрессии - у 74,2% человек, субклинически выраженная депрессия осталась у 5,0% человек.
По данным ВАШ, отмечено достоверное (р<0,05) снижение интенсивности болевого синдрома у пациентов через 14 дней после начала реабилитации, при этом существенных различий по интенсивности болевого синдрома между индивидуально выявленными особенностями пациентов отмечено не было, а разница между эффективностью способа зависела от многих факторов - давности заболевания, возраста пациентов, наличия вредных внешних факторов и т.д.
Таким образом, к преимуществам предлагаемого способа можно отнести его достоверную проверенную эффективность при трех нозологиях одновременно, увеличенную эффективность относительно аналогов, достоверно и стабильно появляющуюся уже через 14 дней лечения, сокращение срока процедур, безопасность, доступность, комплаентность и низкую себестоимость. Использование способа приводит к ускорению процесса лечения примерно в 2 раза, снижая также вероятность рецидива. Даже после двух-трех лечебных процедур отмечается значительное уменьшение болевого, тревожного и депрессивного синдрома и другой сопровождающей заболевание симптоматики.
В целом, на фоне проведенной реабилитации данным способом отмечается выраженная положительная динамика, позволяющая рекомендовать использовать данный способ лечения как отдельно, так и в комплексе со стандартной терапией, реабилитацией и профилактикой дорсопатий.
Техническим результатом заявленного изобретения является повышение точности и информативности диагностики, сокращение времени, уменьшение затрат и упрощение технологии физической реабилитации.
Приводим клинические примеры:
Пример №1.
Больная Л., 1991 г.р., обратилась с жалобами на постоянную, усиливающуюся при движении туловищем и головой, боль в шее справа. Данные жалобы возникли после переохлаждения и стресса. Ранее также беспокоили боли в пояснице и был поставлен диагноз: дорсопатия поясничного отдела позвоночника.
Пациентке проводилось общеклиническое обследование, электрокардиография, ультразвуковое исследование почек, печени, поджелудочной железы, рентгенография органов грудной клетки и позвоночника, компьютерная томография позвоночника, лабораторное исследование общего анализа крови и мочи.
При обследованиях были выявлены ограничение подвижности позвоночника в шейном отделе, дефанс мышц шеи слева. При применении заявляемого способа дифференцированной физической реабилитации определялась зона повышенной болевой чувствительности паравертебральных точек на уровне С4-7, в участке шейного отдела позвоночника справа и слева. При МРТ шейного отдела позвоночника были выявлены признаки остеохондроза и умеренной протрузии межпозвоночного диска справа на уровне С6-7. Также до и после курса лечения у пациентки определялась величина болевого синдрома по шкале ВАШ, Мак-Гилла, инсомнического синдрома по опроснику на определение индекса качества сна и анкете балльной оценки сна Левинова Я.И., тревоги - по тесту Спилбергера и депрессивного синдрома - по шкале Цунга.
Пациентке был установлен диагноз: Обострение хронической дорсопатии шейного отдела позвоночника, дорсопатия поясничного отдела позвоночника («распространенный остеохондроз»), цервикалгия.
После проведенного курса физической реабилитации по предлагаемому способу в течение 20 занятий боль полностью купировалась, подвижность в шейном и поясничном отделах позвоночника восстановилась. Определялась достоверная разница между полученными до начала значениями ВАШ и клиническое (пальпаторное) исчезновение болевой чувствительности паравертебральных точек на уровне С4-7 на правой и левой стороне, а также по шкалам Цунга, Спилбергера не определялись даже субклинические показатели. Показатели качества жизни по опроснику SF-36 значимо повысились.
Пример №2.
Больной Ж., 1975 г.р., обратился с жалобами на боли в пояснице, и ягодице Слева, усиливающиеся при Сидении, стоянии, движениях туловища. Вышеописанные жалобы возникли после неоднократного поднятия тяжестей. Ранее также беспокоили боли в шее, и был поставлен диагноз: дорсопатия шейного отдела позвоночника.
Пациенту проводилось общеклиническое и нейроортопедическое обследование, электрокардиография, УЗИ почек, печени, поджелудочной железы, рентгенография органов грудной клетки и позвоночника, компьютерная томография позвоночника, лабораторные исследования.
При осмотре выявлено ограничение активных и пассивных движений в пояснично-крестцовом отделе позвоночника во всех направлениях. Болезненность L5, L1 позвонков. При обследованиях было выявлено ограничение подвижности позвоночника в поясничном отделе; дефанс мышц спины справа; умеренное снижение периостальных и сухожильных рефлексов на левой нижней конечности; положительный симптом Лассега.
Пациенту было установлено диагноз: Дорсопатия поясничного отдела позвоночника, дорсопатия шейного отдела позвоночника («распространенный остеохондроз»).
Курс реабилитации по способу длился 10 занятий, при этом к 6-му сеансу прошли боли в пояснично-крестцовом отделе позвоночника. Повторная ЯМР-томография позвоночника показала отсутствие протрузии дисков L2-L3, L3-L4.
Динамика болевого синдрома по шкалам ВАШ, Мак-Гилла, инсомнического - по тестам на определение индекса качества сна, анкете балльной оценки сна Левинова Я.И., тревожного - по тесту Спилбергера качества жизни - опроснику SF-36 и депрессивного синдрома - по шкале Цунга показало достоверное снижение данных показателей ниже клинического уровня, подвижность в поясничном отделе позвоночника восстановилась, тонус мышц спины нормализовался.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЗДОРОВИТЕЛЬНОГО МАССАЖА ПРИ ДОРСОПАТИЯХ ШЕЙНОГО И/ИЛИ ГРУДНОГО, И/ИЛИ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2020 |
|
RU2773201C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЕВЫХ СИНДРОМОВ ПРИ РАСПРОСТРАНЕННОМ ДЕФОРМИРУЮЩЕМ ОСТЕОХОНДРОЗЕ ПОЗВОНОЧНИКА НА МНОГОФУНКЦИОНАЛЬНОМ ТРЕНАЖЕРЕ БУБНОВСКОГО (МТБ) | 2013 |
|
RU2542081C2 |
| Способ лечения психосоматических проявлений дорсопатий при заболеваниях опорно-двигательного аппарата | 2024 |
|
RU2823158C1 |
| Способ лечения нарушений опорно-двигательного аппарата | 2022 |
|
RU2823234C2 |
| Способ лечения пациентов среднего возраста с хроническим болевым синдромом при дорсопатиях вертеброгенного и невертеброгенного генеза | 2020 |
|
RU2740268C1 |
| СПОСОБ ВОССТАНОВИТЕЛЬНОЙ КОРРЕКЦИИ НЕСОСТОЯТЕЛЬНОСТИ МЫШЦ ТАЗОВОГО ДНА И ДОРСОПАТИИ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2023 |
|
RU2808379C1 |
| СПОСОБ ЛЕЧЕНИЯ ВЕРТЕБРОНЕВРОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ ПОЯСНИЧНО-КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2011 |
|
RU2476195C1 |
| СПОСОБ ПОВЕРХНОСТНОЙ КОНТРОЛИРУЕМОЙ ИГЛОРЕФЛЕКСОТЕРАПИИ | 2017 |
|
RU2697326C2 |
| Способ лечения скелетно-мышечной неспецифической боли в нижней части спины | 2023 |
|
RU2826167C1 |
| Способ мануальной самокоррекции ограничения объема ротационных движений в шейном отделе позвоночника у пациентов с дорсопатией на шейном уровне | 2024 |
|
RU2823159C1 |


Изобретение относится к реабилитации, а именно к адаптивной физкультуре, и может быть использовано для реабилитации больных дорсопатией шейного и поясничного отделов позвоночника с сопутствующими инсомническими, тревожными и депрессивными синдромами. Для этого в течение 10-20 занятий за 10 минут проводят компьютерное тестирование с помощью программного обеспечения «Effecton Studio», «НС-Психотест» и визуальную диагностику с оценкой: симметричности расположения ушных раковин, надплечий, лопаток, нижних краев ребер, подвздошных гребней, седалищных бугров для выявления регионов с гипотоничными и нормотоничными мышцами. После этого проводят, через оценку паттерна шага в сагиттальной и во фронтальной проекциях, диагностику отклонений тела от центральной оси и в биомеханике движения. Затем проводится флексионный тест в положении стоя и сидя. Используется также с первого занятия шагометрия с рекомендацией по увеличению количества ежедневной ходьбы, контролируемой через браслет Xiaomi Mi Band 2 и мобильное приложение «Mi Fit». И после диагностики применяется сегментарно-точечное воздействие в 1-5 выявленных точках и зонах сеансами по 25 минут 2-3 раза в неделю в течение 22-75 дней, на выявленные в результате диагностики: места триггерных точек, фасциальных укорочений, спаечных процессов и нестабильностей мест крепления. Затем пациенту проводится растяжка мышечных цепей, участвующих в укорочении, в том числе при помощи специального грузоблочного тренажера для реабилитации и профилактики дорсопатий, в том числе растяжка проблемного региона в постдинамическом режиме. И затем с пациентом применяется индивидуальный комплекс физических упражнений по коррекции тонусно-силового баланса мышц, после чего ему выдается перечень рекомендаций для домашних занятий изученными физическими упражнениями. Способ повышает персонализацию, быстроту и точность диагностики, обеспечивает более быстрое и выраженное уменьшение болевого, инсомнического, тревожного и депрессивного синдромов, улучшение функционального статуса и двигательных возможностей, предупреждение прогрессирования дорсопатий и снижение риска возникновения побочных эффектов реабилитации во время курса. 4 табл., 7 ил.
Способ реабилитации пациентов с дорсопатией позвоночника по устранению болевого синдрома, отличающийся тем, что он применяется при коррекции сопутствующих инсомнических, тревожных и депрессивных синдромов, когда в течение каждого из 10-20 занятий за 10 минут проводится компьютерное тестирование с помощью программного обеспечения «Effecton Studio», «НС-Психотест», визуальная диагностика для оценки: симметричности расположения ушных раковин, надплечий, лопаток, нижних краев ребер, гребней подвздошных костей, седалищных бугров, для выявления регионов с гипотоничными и нормотоничными мышцами; через оценку паттерна шага в сагиттальной и во фронтальной проекциях проводится диагностика отклонений тела от центральной оси и в биомеханике движения; затем проводится флексионный тест в положении стоя и сидя; шагометрия с рекомендацией по увеличению количества ежедневной ходьбы, контролируемой через браслет Xiaomi Mi Band 2 и мобильное приложение «Mi Fit»; после диагностики применяется сегментарно-точечное воздействие в 1-5 выявленных точках и зонах сеансами по 25 минут 2-3 раза в неделю в течение 22-75 дней, на выявленные в результате диагностики: места триггерных точек, места фасциальных укорочений, спаечных процессов и нестабильностей мест крепления; после этого проводится растяжка мышечных цепей, участвующих в укорочении, в том числе при помощи грузоблочного тренажера «ТРБ2500-П-2Р-60» для реабилитации и профилактики дорсопатий; после этого осуществляется индивидуальный комплекс физических упражнений по коррекции тонусно-силового баланса мышц и после этого пациенту выдаются рекомендации для домашних занятий изученными физическими упражнениями.
Авторы
Даты
2020-06-05—Публикация
2019-05-29—Подача