Изобретение относится к медицине, а именно к акушерству, и касается способа прогнозирования тяжелой преэклампсии.
Несмотря на большое число исследований, вопрос об этиологии, патогенезе и прогнозировании преэклампсии находится в стадии научного поиска. Согласно данным статистики, преэклампсия осложняет 2-8% беременностей и дает существенный вклад в материнскую смертность и перинатальные потери [3, 17, 30]. Гипертензивные расстройства беременности, к которым относится преэклампсия, являются одной из ведущих причин материнской смертности по всем мире [1, 2, 5, 17, 30]. Тяжелыми осложнениями преэклампсии, угрожающими жизни женщины являются такие патологии, как эклампсия, HELLP-синдром, гематома или разрыв печени, отек легких, острая почечная недостаточность, инсульт, инфаркт миокарда, отслойка плаценты, кровоизлияние и отслойка сетчатки [3, 16, 25]. Нередко преэклампсия является причиной антенатальной гибели плода. Профилактика и ранняя диагностика гестационных осложнений имеют определяющее значение не только для снижения уровня материнской и младенческой смертности, но и для снижения уровня заболеваемости в течение всей дальнейшей жизни человека. К примеру, на сегодняшний день есть данные, что преэклампсия при беременности у матери ассоциирована с синдромом дефицита внимания, расстройствами аутистического спектра и нарушением умственного развития у ребенка в будущем [18, 21].
Преэклампсия - это мультисистемное патологическое состояние, возникающее во второй половине беременности (после 20-й недели), характеризующееся артериальной гипертензией в сочетании с протеинурией, нередко, отеками и проявлениями полиорганной недостаточности [3]. Но после появления клинических симптомов и диагностики преэклампсии лечение не эффективно. Очевидно, что воздействуя на симптом, а не на изначальную причину патологии, нельзя рассчитывать на искомый эффект, при этом существует реальный риск повреждения внутриутробного плода. Однако длительная доклиническая фаза развития патологии дает надежду, что удастся разработать способы не только прогнозирования, но и предотвращения формирование «больших акушерских синдромов», предупредить и снизить степень тяжести их последствий для матери и ребенка [14, 15, 28].
Прогнозирование преэклампсии представляет интерес еще и потому, что на сегодняшний день существует метод профилактики данного осложнения гестации с доказанной эффективностью - прием низких доз ацетилсалициловой кислоты, но начинать данную профилактику пациенткам группы высокого риска необходимо в 1 триместре беременности, когда никаких клинических проявлений преэклампсии еще нет [3, 26].
В Российских клинических рекомендациях «Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия» отмечено, что на сегодняшний день не существует ни одного теста с достаточной эффективностью обеспечивающего диагностику и выявление риска развития преэклампсии [3].
Одним из методом прогнозирования преэклампсии является оценка факторов риска. Например, существуют подобные модели для оценки риска преэклампсии с использованием балльной оценки, либо компьютеризированного анализа [19, 23]. Однако, при таком подходе чувствительность и специфичность достаточно низкие, поэтому необходимы более комплексные алгоритмы, с учетом как анамнестических, так и лабораторных показателей. Также никак не учитываются не выраженные изменения в лабораторных показателях, которые имеют место быть у пациенток с высоким риском преэклампсии.
Важным предиктором преэклампсии на сегодняшний день считается артериальное давление матери, однако у многих пациенток данный показатель очень вариабелен.
В ряде исследований проиллюстрирована взаимосвязь между низким уровнем РАРР-А, определенном при проведении пренатального скрининга 1 триместра, и риском развития преэклампсии [13, 20, 24]. Тем не менее, подчеркивается, что использование этого показателя изолированно от других имеет низкую прогностическую ценность, он должен использоваться в комбинации с другими маркерами [27].
Многие авторы предлагают включать в алгоритм расчета риска ПЭ дополнительные параметры, чаще всего предлагается внедрения показателя PIGF и различные параметры допплерометрии, но внедрение дополнительных анализов приведет к увеличению затрат на ведению беременности, предпочтительно использовать те показатели, которые входят в существующих стандарт обследования беременных.
В мире разработан ряд алгоритмов для прогнозирования преэклампсии (модели Poon L., Parra-Cordero М., Scazzocchio Е., однако данные алгоритмы не валидированы на российской популяции [22, 24, 29].
Аналоги способа прогнозирования преэклампсии:
1. Способ прогнозирования ранней и поздней преэклампсии (пат. РФ №2693412, 2019). Способ включает в себя определение в крови беременных женщин концентрации фактора некроза опухоли альфа, фактора роста плаценты, плацентарного альфа-1-микроглобулина, значение индекса резистентности.
Недостатки способа: использование ряда высокотехнологичных и дорогостоящих параметров, не использующихся при рутинном обследовании беременных женщин и не доступных для анализа в большинстве лабораторий. Показатели необходимо измерять дважды в течение беременности - в 11-14 недель и в 18-21 неделю беременности, таким образом окончательные выводы о повышенном риске преэклампсии могут быть сделаны только во 2 триместре беременности.
2. Способ прогнозирования преэклампсии во втором триместре беременности (пат. РФ №2552931, 2015). При использовании данного способа необходимо измерить в сыворотке крови беременных женщин в 7-8 недель беременности активность кислых и нейтральных протеиназ.
Недостатки способа: как правило, беременная женщина обращается в женскую консультацию в более поздние сроки беременности - в среднем женщины встают на учет по беременности и родам в 9-11 недель беременности. Поэтому к моменту обращения пациентки и проведения обследования, сроки для применения данного способа прогнозирования преэклампсии будут упущены.
3. Способ прогнозирования риска развития преэклампсии у женщин с неотягощенной наследственностью (пат. РФ №2568893, 2015). При использовании данного способа риск преэклампсии оценивают по шести сочетаниям генетических вариантов семи генетических полиморфизмов. Недостатком метода является то, что используется только анализ генетических полиморфизмов, без учета лабораторных показателей и анамнестических данных конкретной женщины. При этом известно, что степень проявления генетической предрасположенности зависит от эпигенетических модификаций - образа жизни, наличия хронических заболеваний и т.д. Не указана итоговая эффективность данного способа, и не понятно, как ее оценивать, поскольку у одной и той же женщины могут быть в генотипе как варианты повышающие риск преэклампсии, так и снижающие его.
4. Способ прогнозирования тяжелой преэклампсии (пат. РФ №2481578, 2012). Данный способ прогнозирования преэклампсии отличается тем, что у беременной во 2 триместре рассчитывают лейкоцитарный индекс интоксикации.
Недостатки способа: при использовании данного способа риск преэклампсии оценивается лишь во втором триместре. Для проведения эффективной профилактики преэклампсии необходимо оценить риск и начать профилактические мероприятия уже в первом триместре.
5. Способ прогнозирования риска развития преэклампсии (пат. РФ №2642939, 2018). Данный способ прогнозирования преэклампсии отличается тем, что для оценки риска, помимо анализа генетического полиморфизма гена ММР-1 учитываются показатели систолического и диастолического артериального давления до беременности.
Недостатки способа: большинство молодых женщин не страдающие артериальной гипертензией не измеряют у себя артериальное давление до беременности, таки образом, ряд параметров, необходимых для оценки риска, у беременной женщины окажутся не известны.
6. Способ прогнозирования риска развития преэклампсии в поздние сроки беременности (пат. РФ №2691114, 2019). Способ включает в себя определение уровней концентрации биохимических маркеров ADAM 12 и RBP4.
Недостатки способа: данный способ прогнозирует только развитие преэклампсии средней тяжести, и в третьем триместре беременности, тогда как для клинической практики большее значение имеет ранняя и тяжелая преэклампсия.
7. Способ прогнозирования риска развития преэклампсии у женщин разных соматотипов (пат. РФ №2679111, 2019). Данный способ прогнозирования помимо оценки соматотипа и жировой массы женщины, включает в себя такие параметры как VEGF, PIGF, sF1t крови и нефрин и подоксалин в моче.
Недостатки способа: параметры, включенные в формулу изобретения являются мало доступными и дорогостоящими, в большинстве регионов данный способ диагностики не применим. При этом не указаны чувствительность и специфичность способа.
Прототипом способа прогнозирования был выбран способ раннего прогнозирования развития преэклампсии (пат. РФ №2648872, 2018). Способ включает в себя ряд анамнестических параметров, показатели биохимического и общего анализа крови, иммунологический анамнез, оценку продукции эритропоэтина, оценку периферической гемодинамики методом допплерометрии. Формула включает в себя 28 параметров.
Недостатки способа: большое количество параметров снижает воспроизводимость метода, оценка продукции эритропоэтина не доступна в ряде регионов.
В нашем изобретении мы останавливаемся на анамнестических и лабораторных показателях, которые оцениваются у всех беременных женщин в 1 триместре беременности. Анализ патентной литературы показал, что до сих пор не предложен способ прогнозирования преэклампсии, основанный на комплексной оценке показателей, анализ которых регламентирован приказом МЗ РФ №57н «Порядок оказания медицинской помощи по профилю «Акушерство и гинекология», без каких-либо дополнительных маркеров. Применение данного способа прогнозирования не приведет к увеличению затрат при обследовании беременной женщины, и при этом позволить оптимизировать алгоритм ведения пациентки.
Поставленная задача - разработать способ прогнозирования тяжелой преэклампсии (ранней или поздней) на основе комплексной оценки показателей, доступных для использования, с высокой степенью достоверности.
Способ основан на данных анамнеза, биохимическом исследовании крови и анализе коагулограммы беременных женщин с последующим подсчетом прогностического индекса. В предлагаемом способе прогнозирования преэклампсии впервые в акушерстве скомбинированы данные анамнеза, показатели биохимического анализа крови и анализа коагулограммы и предложена уникальная формула для определения риска преэклампсии. Таким образом, предлагаемый способ соответствует критерию «изобретательский уровень».
Способ осуществляется следующим способом.
Исследование крови проводят натощак, в утреннее время.
Материалом для исследования служит венозная и периферическая кровь, полученная из локтевой вены и пальца пациента стандартизированным способом, в количестве 5 мл.
Кровь для исследования крови центрифугируют при 3000 об/мин в течение 15 минут, сыворотку отделяют от эритроцитарной массы. Содержание креатинина и ACT определяют на любом биохимическом анализаторе. Объем анализируемой пробы зависит от производителя и указывается в методических рекомендациях. Процедуру измерения производят в соответствии с инструкцией к прибору и тест-системе. Лабораторная диагностика состояния системы гемостаза выполняется унифицированными методами на коагулометре «Coatron М4» («CORMAY», Германия).
Анализ РАРР-А проводят при помощи автоматической системы для проведения иммунологического анализа 1235 AutoDELFIA ® (Финляндия). Это твердосайтовый флуорометрический двухсайтовый метод, основанный на непрямой многослойной («сэндвич») методике.
Прогностический индекс получен путем математической обработки результатов биохимических и общеклинических исследований методом кластерного и пошагового дискриминантного анализа с помощью пакетов прикладных программ SPSS, Statistica 10. Были выделены информативные признаки и сформировано правило прогнозирования развития тяжелой преэклампсии, которое заключается в определении прогностического индекса (РIПЭ), по следующей формуле:
PIПЭ=-2,42Х1-3,17Х2+1,48Х3+0,1Х4-0,1Х5-7,35Х6+1,93Х7-32,3
где РIПЭ - прогностический индекс развития тяжелой преэклампсии;
X1 - наличие анемии (гемоглобин в 1 триместре <110 г/л): да=1, нет=0;
Х2 - наследственность, отягощенная по сердечно-сосудистой патологии: да=1, нет=0;
Х3 - уровень АЧТВ в 1 триместре, с;
Х4 - уровень ACT в 1 триместре, МЕ/л;
Х5 - уровень креатинина в 1 триместре, мкмоль/л;
Х6 - MHO в 1 триместре, усл. ед.;
Х7 - уровень РАРР-А в 11-13,6 недель, МоМ;
Константа=- 32,3.
При РIПЭ>0 делают заключение о низком риске развития тяжелой преэклампсии, прогноз благоприятный; при РIПЭ≤0 делают заключение о высоком риске развития тяжелой преэклампсии, прогноз неблагоприятный.
В полученных матрицах клинико-лабораторных показателей проведен пошаговый дискриминантный анализ переменных в группах женщин, беременность у которых протекала без осложнений и закончилась рождением живого доношенного ребенка и тех, у кого при беременности возникла тяжелая преэклампсия, с целью выявления наиболее значимых предикторов (таблица 1).

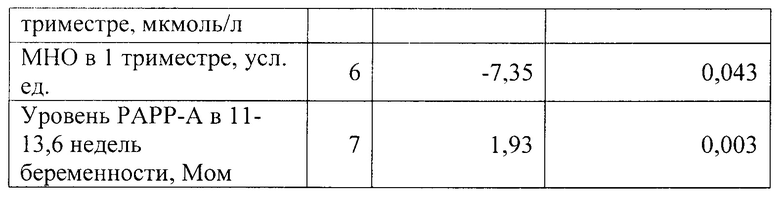
На Фиг. 1 представлена ROC-кривая модели прогнозирования тяжелой преэклампсии (РIПЭ).
Чувствительность и специфичность классифицирующей модели была оценена при помощи ROC-анализа. По результатам построения ROC-кривой показатель AUC составил 0,922±0,015, ДИ 95% 0,893-0,951 при р=0,000, что соответствовало высокому качеству модели для прогнозирования тяжелой преэклампсии (Фиг. 1).
Чувствительность и специфичность, рассчитанные на экзаменационной выборке методом скользящего экзамена, составили соответственно 91,3% и 93,8%, эффективность способа 92,5%.
Ниже приведены примеры практического использования заявляемого способа.
Пример 1
Повторнобеременная пациентка Н. 29 лет, домохозяйка, жительница г. Екатеринбурга. Наследственность не отягощена. Хронических заболеваний у пациентки нет. Вредные привычки, профессиональные вредности - отрицает.
Менструации с 13 лет, установились сразу, менструальный цикл регулярный, через 30 по 5 дней. В анамнезе - 1 роды, 2 артифициальных аборта по желанию пациентки, настоящая беременность - четвертая, не запланированная, желанная. На учет в женскую консультацию встала в сроке беременности 10 недель.
При постановке на учет жалоб не предъявляла. Рост пациентки 157 см, вес 48 кг, ИМТ 17,2 кг/см2. Телосложение правильное, пропорциональное, оволосение по женскому типу. АД 100/60 мм.рт.ст.
Диагноз при первой явке: Беременность 10 недель. ОАА (аборты в анамнезе). Дефицит массы тела.
Выполнены лабораторные исследования регламентированные приказом МЗ РФ №572-н.
Результаты исследований:
Группа крови: 0(I), Rh(+)пол.
OAK: гемоглобин 123 г/л, эритроциты 4,35*1012 л, лейкоциты 6,7*109 л, СОЭ 14 см/ч
Коагулограмма: ПТИ 94,4%, MHO 1,03, АЧТВ 29,3 с, тромбоциты 197*109/л, фибриноген 3,8 г/л
Биохимический анализ крови: билирубин (общий) 13 мкмоль/л, ACT 17 Ед/л, АЛТ 15 Ед/л, сахар 4,0 ммоль/л, креатинин 63 мкмоль/л, мочевина 3,6 ммоль/л, общий белок 64 г/л.
Общий анализ мочи - в норме.
Микроскопическое исследование мазка на флору - в норме.
Анализы на ВИЧ, сифилис, гепатиты В и С - отрицательны.
В сроке беременности 12 недель 1 день пациентке проведен комплекс пренатальной диагностики 1 триместра. По результатам УЗИ выявлено: КТР 52 мм, ТВП 1,9 мм, носовая кость плода визуализируется, реверсного кровотока в венозном протоке нет, пороков развития у плода не выявлено. Биохимические показатели: РАРР-А 1,598 МЕ/л (0,629 МоМ), β-ХГЧ 107,92 МЕ/л (2,841 Мом). Индивидуальный риск хромосомной патологии у плода: риск трисомии 21 - 1:161, трисомии 13 - 1:14068, трисомии 18- 1: 7429.
В 13 недель пациентке проведен расчет риска осложнений беременности с помощью индекса РIПЭ. Получен результат РIПЭ=0,11, что говорит о низком риске тяжелой преэклампсии.
Далее беременность протекала без осложнений. В сроке беременности 39-40 недель пациентка самостоятельно родоразрешилась живым доношенным мальчиком весом 3090 грамм с оценкой по шкале Апгар 7/8 баллов.
Таким образом, нами верно был определен риск тяжелой преэклампсии: он был рассчитан как низкий, и этого осложнения в течении беременности у пациентки не произошло.
Пример 2
Первобеременная пациентка К. 28 лет, инженер по профессии, жительница г. Екатеринбурга. Наследственность не отягощена. Хронических соматических заболеваний у пациентки нет. Вредные привычки, профессиональные вредности - отрицает.
Менструации с 13 лет, установились сразу, менструальный цикл регулярный, через 26 по 4-5 дней.
На учет в женскую консультацию встала в сроке беременности 8 недель 5 дней.
При постановке на учет жалоб не предъявляла. Рост пациентки 162 см, вес 65 кг, ИМТ 25,3 кг/см2. Телосложение правильное, пропорциональное, оволосение по женскому типу. АД 100/60 мм.рт.ст.
Диагноз при первой явке: Беременность 8-9 недель.
Даны направления на лабораторные исследования.
Результаты исследований:
Группа крови: O(I), Rh(+) пол.
OAK: гемоглобин 120 г/л, эритроциты 4,33*1012/л, лейкоциты 6,1*109/л, СОЭ 13 см/ч
Коагулограмма: ПТИ 92%, MHO 1,08, АЧТВ 28 с, тромбоциты 172*109/л, фибриноген 2,9 г/л
Биохимический анализ крови: билирубин (общий) 15 мкмоль/л, ACT 15,3 Ед/л, АЛТ 12,3 Ед/л, сахар 4,4 ммоль/л, креатинин 70 мкмоль/л, мочевина 4,2 ммоль/л, общий белок 62 г/л
Общий анализ мочи - в норме
Микроскопическое исследование мазка на флору - в норме
Анализы на ВИЧ, сифилис, гепатиты В и С - отрицательны.
В сроке беременности 13 недель 4 дня пациентке проведен комплекс пренатальной диагностики 1 триместра. По результатам УЗИ выявлено: КТР 70 мм, ТВП 2,1 мм, носовая кость плода визуализируется, реверсного кровотока в венозном протоке нет, пороков развития у плода не выявлено. Биохимические показатели: РАРР-А 4,058 МЕ/л (1,249 МоМ), β-ХГЧ 35,13 МЕ/л (0,975 Мом). Индивидуальный риск хромосомной патологии у плода: риск трисомии 21, трисомии 13, трисомии 18 - <1: 10000.
В 14 недель пациентке проведен расчет риска осложнений беременности с помощью индекса РIПЭ, РIПЭ=-1,86 (риск тяжелой преэклампсии высокий). Учитывая высокий риск преэклампсии, мы рекомендовали пациентке прием ацетилсалициловой кислоты в дозе 100 мг ежедневно, однако от приема данного препарата пациентка отказалась.
В 29-30 недель беременности в общем анализе мочи у пациентки выявлена протеинурия 0,8 г/л, на приеме - повышение АД до 144/96. Выставлен диагноз «Умеренная преэклампсия», пациентке рекомендована госпитализация. Жалоб пациентка не предъявляла.
В стационаре пациентке проведено исследование «суточная протеинурия», уровень белка - 0,713 г/л. Рекомендован суточный мониторинг артериального давления (СМАД). При проведении СМАД в ночные часы у пациентки выявлено повышение АД до 169/123 мм.рт.ст.
Результаты анализов:
OAK: гемоглобин 113 г/л, эритроциты 3,82*1012/л, лейкоциты 9,1*109/л, СОЭ 19 см/ч
Коагулограмма: ПТИ 112, MHO 0,9, АЧТВ 24,7 с, тромбоциты 125*1012/л, фибриноген 5,9 г/л
Биохимический анализ крови: билирубин (общий) 19 мкмоль/л, ACT 31,1 Ед/л, АЛТ 28,5 Ед/л, сахар 4,6 ммоль/л, креатинин 72 мкмоль/л, мочевина 3,3 ммоль/л, общий белок 61 г/л.
Начата антигипертензивная терапия, магнезиальная терапия, профилактика СДР плода.
Несмотря на проводимую терапию, через 2 дня выявлена протеинурия 2,21 г/л, повышение АД до 164/112. Пациентке дополнительно назначен нифедипин (для быстрого снижения АД), рекомендовано срочное оперативное родоразрешение.
В сроке беременности 29 недель 6 дней проведена операция кесарева сечения, извлечен живой недоношенный мальчик, весом 920 грамм, длиной 31 см, с оценкой по шкале Апгар 4/5 баллов. Нами был верно определен риск тяжелой преэклампсии: он был рассчитан как высокий, и в 29-30 недель беременности у пациентки развилось данное осложнение гестации.
Таким образом, предлагаемый способ прогнозирования дает возможность своевременного выявления беременных группы риска тяжелой преэклампсии, своевременного начала профилактики данного осложнения, и, следовательно, снижения материнской смертности, а также перинатальной заболеваемости и смертности, и следовательно, имеет медико-социальную значимость. Способ удобен в исполнении при использовании минимального количества исследуемого материала и обеспечивает быстрое получение необходимой информации.
Используемая литература
1. Баранов И.И., Токова З.З. Непрямые причины материнской смерности. Акушерство и гинекология. 2012. 4-2. 92-92.
2. Белокриницкая Т.Е., Фролова Н.И., Иозефсон С.А., Колмакова К.А. Структура критических акушерских состояний и материнской смертности у пациенток раннего и позднего репродуктивного возраста. Практическая медицина. 2019. 4 (17), 32-36.
3. Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия. Клинические рекомендации (протокол лечения). 2016; С. 73.
4. Гилева С.А., Скрябина В.В. Способ прогнозирования развития тяжелой преэклампсии. Патент №2481578, опубл. 28.02.2012.
5. Девятова Е.А., Костин И.Н., Лебедева М.Г. Оценка материнской смертности: спорные вопросы и современные решения. Акушерство и гинекология: новости, мнения, обучение. 2017. 3(17): 25-32.
6. Дубровина C.O., Муцалханова Ю.С., Плигина Е.В. Способ прогнозирования риска развития преэклампсии в поздние сроки беременности. Патент №2691114, опубл. 11.06.2019
7. Погорелова Т.Н., Линде В.А., Гунько В.О., Крукиер И.И., Селютина С.Н., Друккер Н.А. Способ прогнозирования преэклампсии во втором триместре беременности. Патент (№2552931, опубл. 10.06.2015
8. Сюндюкова Е.Г., Медведев Б.И., Сашенков С.Л. способ раннего прогнозирования развития преэклампсии. Патент №2648872, опубл. 28.03.2018
9. Тезиков Ю.В., Липатов И.С., Азаматов А.Р., Мартынова Н.В. Способ прогнозирования ранней и поздней преэклампсии. Патент №2693412, опубл. 02.07.2019
10. Томаева К.Г., Гайдуков С.Н., Комиссарова Е.Н. Способ прогнозирования риска развития преэклампсии у женщин разных соматотипов. Патент №2679111, опубл. 05.02.2019
11. Чурносов М.И., Каганович Е.Н., Добродомова И.С, Собяин Ф.И. Сорокина И.Н., Полоников А.В. Способ прогнозирования риска развития преэклампсии у женщин с неотягощенной наследственностью. Патент №2568893, опубл. 20.11.2015.
12. Чурносов М.И., Овчарова B.C., Акулова Л.Ю., Зарудская О.М., Добродомова И.С, Полоников А.В. Способ прогнозирования риска развития преэклампсии. Патент №2642939, опубл. 29.01.2018.
13. Bilagi, A., Burke, D.L., Riley, R.D., Mills, I., Kilby, M.D., & Katie Morris, R. (2017). Association of maternal serum PAPP-A levels, nuchal translucency and crown-rump length in first trimester with adverse pregnancy outcomes: retrospective cohort study. Prenatal Diagnosis, 37(7), 705-711. doi:10.1002/pd.5069
14. Brosens I., Pijnenborg R., Vervruysse L., Romero R. The "Great obstetrical syndromes" are associated with disorders of deep placentation. Am J Obstet Gynecol. 2011; 204(3): 193-201.
15. Di Renzo G.C. The great obstetrical syndromes. J Matern Fetal Neonatal Med. 2009; 22: 633-635.
16. GAIN. Management of Severe Pre-eclampsia and Eclampsia. Guidelines and Audit Implementation network; 2012 March.
17. Ghulmiyyah L., Sibai B. Maternal mortality from preeclampsia. Semin Perinatol. 2012. 36(1)% 56-9
18. Lahti-Pulkkinen M., Girchenko P., Tuovinen S., Sammallahti S., Reynolds R.M., Lahti J. et al. Maternal hypertensive pregnancy disorders and mental disorders in children. Hipertensionaha. 2020. 119.14140.
19. Leung C, Saaid R, Pedersen L, et al. Demographic factors that can be used to predict early-onset pre-eclampsia. J Matern Fetal Neonatal Med 2014 [in press].
20. Luewan, S., Teja-intr, M., Sirichotiyakul, S., & Tongsong, T. (2018). Low maternal serum pregnancy-associated plasma protein-A as a risk factor of preeclampsia. Singapore Medical Journal, 59(1), 55-59.
21. Maher GM, O'Keeffe GW, Kenny LC, Kearney PM, Dinan TG, Khashan AS. Hypertensive disorders of pregnancy and risk of neurodevelopmental disorders in the offspring: a systematic review and meta-analysis protocol. BMJ open. 2017 Oct5; 7(10):e018313.
22. Parra-Cordero M., Rodrigo R., Barja P., Bosco C, Rencoret G., Sepulveda-Martinez A., Quezada S. Prediction of early and late pre-eclampsia from maternal characteristics, uterine artery Doppler and markers of vasculogenesis during first trimester of pregnancy. Ultrasound Obstet. Gynecol. 2013; 41(5): 538-44.
23. Poon LC, Kametas NA, Chelemen T, et al. Maternal risk factors for hypertensive disorders in pregnancy: a multivariate approach. J Hum Hypertens 2010; 24:104e10.
24. Poon LC, Kametas NA, Maiz N, et al. First-trimester prediction of hypertensive disorders in pregnancy. Hypertension 2009; 53:812e8.
25. RCOG. Guideline No. 10(A). The Management of Severe Preeclampsia/Eclampsia. 2010.
26. Roberge S, Villa P, Nicolaides K, et al. Early administration of low-dose aspirin for the prevention of preterm and term preeclampsia: a systematic review and meta- analysis. Fetal Diagn Ther 2012; 31:141-6.
27. Rolnik D.L., da Silva Costa F., Lee T.J., Schmid M., McLennan A.C. Assotiation between fetal fraction on cell-free DNA testing and first trimester markers for preeclampsia. Ultrasound Obstet Gynecol. 2018 Jan 10. doi: 10.1002/uog. 18993. [Epub ahead of print]
28. Romero R. Prenatal medicine: The child is the father of the man. J Matern Fetal Neonatal Med. 2009; 22 (8): 636-639.
29. Scazzocchio E, Figueras F, Crispi F, et al. Performance of a first-trimester screening of preeclampsia in a routine care low- risk setting. Am J Obstet Gynecol 2013; 208:203.ele203.e10.
30. Steegers E.A., von Dadelszen P., Duvekot J.J., Pijnenborg R. Pre-eclampsia. Lancet, 2010, 21; 376(9741)% 631-442
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования развития гипертензивных расстройств при беременности в средней группе риска среди прошедших комбинированный скрининг 1 триместра | 2023 |
|
RU2803010C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 2 ТИПА | 2022 |
|
RU2800716C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 1 ТИПА | 2022 |
|
RU2800717C1 |
| Способ прогнозирования развития преэклампсии при беременности | 2024 |
|
RU2838805C1 |
| Способ прогнозирования риска развития преэклампсии | 2023 |
|
RU2817206C1 |
| Способ прогнозирования рецидива ранней преэклампсии по маркерам эндотелиальной дисфункции | 2022 |
|
RU2795090C1 |
| Прогнозирование преэклампсии на основе определения внеклеточной ДНК плода в материнской крови при проведении скрининга первого триместра беременности | 2019 |
|
RU2697845C1 |
| Способ прогнозирования риска развития преэклампсии (ПЭ) в первом триместре беременности | 2024 |
|
RU2821130C1 |
| Способ прогнозирования развития преэклампсии у женщин с реактивацией латентной цитомегаловирусной инфекции во втором триместре беременности | 2021 |
|
RU2765541C1 |
| СПОСОБ ОЦЕНКИ РИСКА ВОЗНИКНОВЕНИЯ ПАТОЛОГИИ БЕРЕМЕННОСТИ | 2012 |
|
RU2586412C2 |
Изобретение относится к медицине, а именно к акушерству, и может быть использовано для прогнозирования тяжелой преэклампсии. Осуществляют сбор анамнестических параметров и исследование крови. Сбор данных проводят в первом триместре беременности, определяют наличие наследственности, отягощенной по сердечно-сосудистой патологии, определяют наличие анемии, оценивают уровень креатинина, ACT, РАРР-А, по коагулограмме определяют АЧТВ и MHO. Вычисляют прогностический индекс РIПЭ по формуле: РIПЭ= -2,42Х1-3,17Х2+1,48Х3+0,1Х4-0,1Х5-7,35Х6+1,93Х7-32,3, где РIПЭ - прогностический индекс развития тяжелой преэклампсии; Х1 - наличие анемии (1 - у пациентки имеется анемия (гемоглобин в 1 триместре <110 г/л), 0 - нет анемии); Х2 - наследственность, отягощенная по сердечно-сосудистой патологии (1 - отягощенная наследственность, 0 - неотягощенная наследственность); Х3 - уровень АЧТВ в 1 триместре, с; Х4 - уровень ACT в 1 триместре, Ед/л; Х5 - уровень креатинина в 1 триместре, мкмоль/л; Х6 - MHO в 1 триместре, усл. ед.; Х7 - уровень РАРР-А в 11-13,6 недель, МоМ; Константа = - 32,3. При РIПЭ>0 прогнозируют низкий риск развития тяжелой преэклампсии, а при РIПЭ≤0 делают заключение о высоком риске развития тяжелой преэклампсии. Способ обеспечивает возможность прогнозирования тяжелой преэклампсии (ранней или поздней) с высокой степенью достоверности за счет комплексной оценки показателей: данных анамнеза, биохимического исследования крови и анализа коагулограммы беременных женщин с последующим подсчетом прогностического индекса. 1 табл., 2 пр., 1 ил.
Способ прогнозирования тяжелой преэклампсии, включающий сбор анамнестических параметров и исследование крови, отличающийся тем, что сбор данных проводят в первом триместре беременности, определяют наличие наследственности, отягощенной по сердечно-сосудистой патологии, определяют наличие анемии, оценивают уровень креатинина, ACT, РАРР-А, по коагулограмме определяют АЧТВ и MHO и вычисляют прогностический индекс РIПЭ по формуле:
РIПЭ=-2,42Х1-3,17Х2+1,48Х3+0,1Х4-0,1Х5-7,35Х6+1,93Х7-32,3,
где РIПЭ - прогностический индекс развития тяжелой преэклампсии;
Х1 - наличие анемии (1 - у пациентки имеется анемия (гемоглобин в 1 триместре <110 г/л), 0 - нет анемии);
Х2 - наследственность, отягощенная по сердечно-сосудистой патологии (1 - отягощенная наследственность, 0 - неотягощенная наследственность);
Х3 - уровень АЧТВ в 1 триместре, с;
Х4 - уровень ACT в 1 триместре, Ед/л;
Х5 - уровень креатинина в 1 триместре, мкмоль/л;
Х6 - MHO в 1 триместре, усл. ед.;
Х7 - уровень РАРР-А в 11-13,6 недель, МоМ;
Константа = - 32,3,
и при РIПЭ>0 прогнозируют низкий риск развития тяжелой преэклампсии, а при РIПЭ≤0 делают заключение о высоком риске развития тяжелой преэклампсии.
| КУДРЯВЦЕВА Е.В | |||
| "Большие акушерские синдромы": Патогенез, прогнозирование, тактика | |||
| Диссер | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Способ прогнозирования развития преэклампсии в поздние сроки беременности | 2018 |
|
RU2691114C1 |
| Способ прогнозирования ранней и поздней преэклампсии | 2018 |
|
RU2693412C1 |
| СПОСОБ РАННЕГО ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ПРЕЭКЛАМПСИИ | 2016 |
|
RU2648872C1 |
| Способ прогнозирования риска развития преэклампсии у женщин разных соматотипов | 2018 |
|
RU2679111C1 |
| САРКИСОВА Е.И | |||
| и др | |||
| Способы прогнозирования тяжелых форм преэклампсии на ранних сроках беременности | |||
| Медицинский вестник | |||
Авторы
Даты
2020-12-28—Публикация
2020-07-03—Подача