Предлагаемое изобретение относится к области медицины, а именно к акушерству, и может быть использовано для прогнозирования риска гипертензивных расстройств при беременности (ГРБ) в первом триместре.
Гипертензивным осложнениям при беременности, в том числе и преэклампсии (ПЭ), по разным данным, подвержены до 10% беременных. Наиболее серьезным осложнением этой группы является ранняя и, как правило, тяжелая преэклампсия, являясь ведущей причиной материнской смертности и перинатальной заболеваемости в мире [25,6]. В Российской Федерации (РФ) гипертензивные расстройства, которые послужили причиной материнской смертности, находятся на 4-ом месте, согласно анализу за последние 10 лет [7].
Длительное время преэклампсия позиционировалась как заболевание, симптомы которого нивелируются после родоразрешения женщины. Однако, на сегодняшний день существует достаточное количество опубликованных исследований, демонстрирующих высокие риски развития в будущем сердечно-сосудистых и метаболических заболеваний у пациенток, беременность которых осложнилась преэклампсией [11-13]. У детей, особенно маловесных, рожденных от матерей с преэклампсией, повышаются риски развития инсульта, ишемической болезни сердца и метаболического синдрома во взрослом возрасте [10, 16]. Данные статистики приводят следующие цифры, отражающие частоту осложнений при преэклампсии с ранним началом: HELLP-синдром - 12,7%, критические состояния маточно-плодово-плацентарного кровотока - 9,7%, антенатальная гибель плода - 9,7%, задержка роста плода - 42,8%) [3].
Известно, что у беременных, имеющих хроническую артериальную гипертензию или гестационную артериальную гипертензию, риск развития преэклампсии может повышаться до 25% [6]. Ввиду различных проявлений ГРБ, схожести клинической картины с обострением или манифестацией некоторых соматических заболеваний, диагностика данного состояния зачастую не является своевременной, что неизбежно повышает риски неблагоприятных исходов. Не случайно с 2019 года международным сообществом в сфере акушерства и гинекологии пересмотрены диагностические критерии преэклампсии, в частности протеинурия более не является обязательной составляющей частью этого состояния [15, 24].
Главной задачей современного акушерства является раннее и эффективное выявление группы высокого риска гипертензивных расстройств при беременности. Особую роль занимает профилактика ГРБ препаратами ацетилсалициловой кислоты (АСК), которая должна начаться уже в конце первого триместра беременности. Успешность применения препаратов АСК продемонстрирована в ходе международного мультицентрового исследования ASPRE (Aspirin for Evidence-Based Preeclampsia Prevention): ежедневное применение препарата в дозировке 150 мг, начатое с 12 и продолженное до 36 недель, сопровождалось снижением частоты возникновения ранней преэклампсии на 62% и поздней на 82% соответственно [21-23, 27].
Разработке способов прогнозирования развития преэклампсии посвящено не одно десятилетие. Систематический обзор имеющихся моделей прогнозирования на основании анализа медицинских баз данных с 1966 по 2003 гг. продемонстрировал отсутствие универсального параметра, который обладал бы высокой чувствительностью и мог быть использован в качестве скрининга [14]. Поэтому дальнейший курс в разработке методов прогнозирования был нацелен на поиск комбинации параметров, так как ни один маркер изолированно не в состоянии обеспечить высокую чувствительность скрининга [17-20].
На сегодняшний день в большинстве стран мира и в РФ используется способ расчета риска, основанный на совокупности параметров, имеющих высокий уровень достоверности в прогнозировании ГРБ, разработанный The Fetal Medicine Foundation (FMF). При проведении скрининга первого триместра в 11-14 недель пациентке проводится измерение пульсационного индекса (Pi) маточных артерий и среднего артериального давления (АД), а также оценка уровня плацентарных гормонов крови: РАРР-А (Pregnancy-associated plasma protein-A), P1GF (Placental growth factor). При корректном измерении и оценке вышеперечисленных параметров эффективность прогнозирования ранних гипертензивных расстройств доходит до 90% [26].
Согласно получаемым расчетам на основании комбинации данных анамнеза, уровня плацентарных гормонов, среднего пульсационного индекса маточных артерий и среднего АД, произведенным по заложенному алгоритму в программе «Astraia» в сроке 11-14 недель, к группе высокого риска преэклампсии относятся беременные с уровнем риска 1:100 и выше, для всех остальных риск оценивается как низкий. Согласно приказу №1130н от 20.10.2020 «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология», беременные женщины группы высокого риска получают от врача-консультанта исчерпывающую информацию о клинических проявлениях преэклампсии, «тревожных симптомах», необходимости соблюдения профилактических мер. Но особую сложность в прогнозировании развития преэклампсии, и в целом ГРБ, а также в последующем консультировании, планировании тактики ведения беременности составляет группа среднего риска, в которую мы включили беременных с уровнем риска ПЭ 1:101-1:250. В отношении этих женщин не предпринимается никаких мер профилактики. Но в то же время, по данным ретроспективной оценки исходов беременностей за 2020-2022 гг. в Свердловской области от 15 до 20% пациенток, реализовавших гипертензивные расстройства при беременности, находились именно в диапазоне среднего уровня риска ПЭ 1:101-1:250. С помощью представленного способа прогнозирования уровень риска может быть уточнен, и в случае определения повышенного риска, необходимо начать профилактику препаратами ацетилсалициловой кислоты и оптимизировать тактику ведения беременности.
Аналоги прогнозирования гипертензивных расстройств при беременности:
1. Метод прогнозирования преэклампсии на основе определения внеклеточной ДНК плода в материнской крови при проведении скрининга первого триместра беременности (пат. РФ №2697845, 2019). Метод основан на определении уровня содержания внеклеточной пДНК путем выявления гиперметилированной части гена RASSF1A, при проведении скрининга в первом триместре, в рамках которого также определяется средний пульсационный индекс маточных артерий. Далее рассчитывается коэффициент логистической регрессии и определяется прогностический индекс, определяющий вероятность ПЭ. Недостатком заявленного метода является невозможность его применения на сегодняшний день рутинно, так как метод определения плодовой ДНК требует наличия высокотехнологичной лаборатории и значительных финансовых затрат.
2. Известен способ формирования группы риска развития преэклампсии на основе определения концентрации тромбоцитов в периферической крови беременной во втором или третьем триместрах беременности (пат. РФ №2762204, 2021). При значении концентрации тромбоцитов ниже 150*109/л. путем иммерсионной микроскопии в мазке периферической крови определяют количество нейтрофильных внеклеточных ловушек (НВЛ) и количество нативных нейтрофилов (HAT). При уровне НВЛ равном 10 и более у пациентки с тромбоцитопенией ее относят к группе высокого риска развития ПЭ. Данный метод позволяет произвести дифференциальную диагностику между гестационной тромбоцитопенией и тромбоцитопенией, являющейся симптомом преэклампсии. Недостатки метода: оценка рисков проводится во втором и третьем триместре беременности, тогда как профилактические мероприятия более эффективны при их начале в конце первого триместра. Разработчики не указывают, должна ли данная методика применяться всем беременным, имеющим тромбоцитопению в качестве сплошного скрининга, или данная методика более применима в группе уже определенного высокого риска. В реферативной части авторы указали встречаемость тромбоцитопении при беременности у 7-10% пациенток, и наиболее часто это физиологический вариант течения беременности. Таким образом, метод позволит выявить крайне ограниченное количество пациенток с высоким риском преэклампсии.
3. Прогнозирование реализации гестационных осложнений с ранних сроков беременности (пат. РФ №2530624, 2014). Способ включает определение наличия угрозы прерывания настоящей беременности и носительства полиморфизмов генов фолатного обмена, относительного содержания CD54+-лимфоцитов, уровня лактоферрина и β-субъединицы хорионического гонадотропина (β-ХГЧ) в венозной крови женщины в период с момента наступления беременности до конца I триместра и основан на включении вышеперечисленных параметров в прогностическое правило. Недостатки метода: не конкретизированы факторы на основании которых диагностируется угроза прерывания беременности. Например, наличие гематомы при ультразвуковом исследовании часто является элементом гипердиагностики и не является признаком угрозы прерывания беременности. Данный способ будет иметь немалое количество ложноположительных результатов.
4. Способ прогнозирования развития преэклампсии в сроке беременности 11-14 недель (пат. РФ №2648872, 2018), включающий сбор анамнеза, гематологический и биохимический анализ крови, допплерометрию маточных артерий. Наряду с рутинными исследованиями дополнительно, в процессе иммунологического обследования, определяется уровень сывороточного гормона эритропоэтина с расчетом коэффициента адекватности его продукции, так как существует гипотеза, согласно которой эритропоэтин, участвует в патогенезе развития преэклампсии. Недостатками данного метода являются высокие требования при сдаче анализа на исследование гормона эритропоэтина, а именно: длительное голодание порядка 8 часов, ограничения в приеме препаратов за 24 часа до исследования, исключение физического эмоционального перенапряжения за 30 минут до сдачи крови. Несоблюдение вышеперечисленных правил может существенно повлиять на уровень гормона эритропоэтина, а значит привести к недостоверному результату расчета риска. В общей сложности прогностическое правило включает в себя 28 параметров, что в целом также снижает воспроизводимость метода.
5. Способ прогнозирования риска развития преэклампсии у женщин разных соматотипов (пат. РФ №2679111, 2019). Данный способ включает в себя определение соматотипа и жировой массы пациентки, VEGF (Vascular endothelial growth factor), P1GF, sFlt (Soluble fms-like Tyrosine Kinase) в сыворотке крови, а также нефрин, подоксалин и VEGF в моче. На основании вышеперечисленных параметров, введенных в прогностическую формулу, осуществляется индивидуальный прогноз развития преэклампсии в сроке беременности 12-13 недель [9]. Недостатки способа: показатели, заложенные в прогностическое правило, обладают высокой стоимостью и являются малодоступными в ряде регионов. Не указана чувствительность и специфичность метода. Также, указаны ограниченные сроки исследования 12-13 недель, что на практике будет сложно осуществить.
Прототипом заявленного изобретения был выбран способ раннего прогнозирования развития тяжелой преэклампсии (пат. РФ №2739694, 2020). Способ включает в себя оценку данных анамнеза, в том числе акушерского и генеалогического, оценку показателей биохимического, гематологического анализов крови. Преимуществом предложенной методики является формирование прогностического правила на основании показателей, включенных в список обязательных при обследовании беременных, находящихся на диспансерном учете, что не приводит к увеличению затрат, но позволяет оптимизировать тактику ведения пациентки. Однако данный способ прогнозирования не учитывает результаты расчета риска с помощью программы Astraia, рекомендованного приказом №1130 МЗ РФ. Кроме того, оценивается только риск развития тяжелой ПЭ, не оценивается риск других ГРБ.
В изученной научно-медицинской и патентной литературе не обнаружено способа стратификации риска развития ГРБ у беременных, вошедших в так называемую среднюю группу риска.
Поставленная задача - разработка доступного способа прогнозирования развития гипертензивных расстройств при беременности у пациенток, не вошедших в высокую группу риска после проведения комплекса пренатальной диагностики 1 триместра.
Предложенный прогностический способ прогнозирования риска ГРБ базируется на результатах расчетов, полученных в ходе проведения скрининга первого триместра. Охват скрининга высок в целом по Российской Федерации, к примеру, в Свердловской области этот показатель ежегодно составляет 86-88%. В заявляемом изобретении определяется риск развития гипертензивных расстройств при беременности у пациенток, не вошедших в высокую группу риска после проведения комплекса пренатальной диагностики 1 триместра, имеющих риск в диапазоне 1:101-1:250, согласно получаемым расчетам на основании комбинации параметров в программе«Astraia» (даную группу риска нами было решено обозначить как «средний риск»).
Для этого используется анамнестические, биохимические и инструментальные параметры. Способ позиционируется как тест второй линии для уточнения риска после первичной оценки в программе «Astraia», является простым, доступным алгоритмом прогнозирования, позволяет охватить большое количество пациенток и своевременно стратифицировать беременных в группу высокого риска для проведения дополнительных методов обследования и профилактических мероприятий.
Для разработки способа прогнозирования риска гипертензивных расстройств в средней группе риска среди прошедших первый скрининг в исследование было включено 308 беременных, прошедших скрининг первого триместра и попавших в среднюю группу риска (1:101-1:250). У 77 (25%) из них в течение беременности развились гипертензивные расстройства: умеренная, тяжелая ПЭ или гестационная артериальная гипертензия.
Беременные, включенные в исследование, были разделены на 2 группы:
Группа 1 - женщины, у которых развились различные формы гипертензивных расстройств при беременности (N=77);
Группа 2 - женщины, у которых беременность протекала без осложнений и завершилась рождением живого доношенного ребенка с нормальными массо-ростовыми показателями (N=231).
Статистические расчеты и построение модели проводились в программе Jamovi 1.1.9.0 (США).
Оценка влияния различных факторов на риск развития ГРБ осуществлялась методом бинарной логистической регрессии, были выявлены наиболее значимые из них и построена статистическая модель прогнозирования. В прогностическую модель были включены предикторы с высокой степенью значимости (р<0,05):
1. Акушерский анамнез: количество беременностей и родов у пациентки.
2. Индекс массы тела (ИМТ), вычисленный по формуле m/h2, где: m - масса тела в килограммах (кг), h - рост в метрах (м).
3. Уровень аланинаминотрансферазы (АЛТ), оцениваемый на биохимическом анализаторе, согласно методике, заявленной производителем. Биохимический анализ крови, включая оценку уровня АЛТ, входит в Приказ МЗ РФ 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология».
4. Уровень P1GF, оцениваемый в рамках первого скрининга в 11-14 недель. В текущем исследовании анализ проводился с использованием автоматической системы для проведения иммунологического анализа 1235 AutoDELFIA ® (Финляндия).
5. Среднее артериальное давление (АД), измеренное в рамках первого скрининга в 11-14 недель. Измерение осуществляется на двух руках двукратно с интервалом в 5 минут электронным тонометром, согласно рекомендациям по расчету комбинированного риска (FMF). Среднее АД рассчитывается по формуле: САД=1/3*Систолическое АД+2/3*Диастолическое АД.
Используемые предикторы, оценка (вес) регрессионных коэффициентов и статистическая значимость (р) представлены в таблице 1. 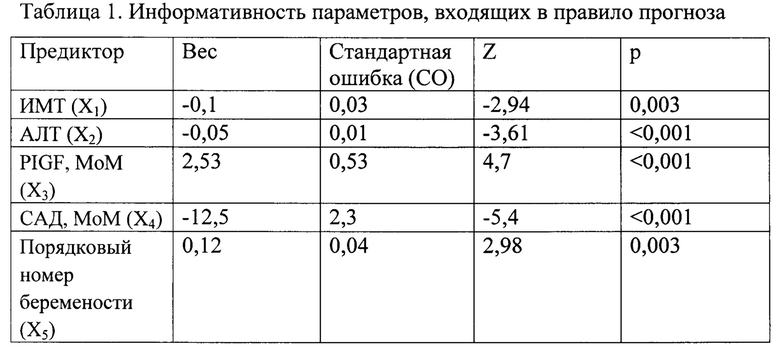

ПИГРБ (прогностический индекс гипертензивных расстройств беременности) рассчитывается по формуле: ПИГРБ=1/(1+е-Z), где
е=2,718 константа Эйлера;
Z=-0,1*X1-0,05*X2+2,53*X3-12,5*X4+0,12*X5+0,34*X6+14,29
где X1 - ИМТ, кг/м2;
Х2 - уровень АЛТ в первом триместре, ЕД/л;
Х3 - уровень PLGF в 11-13,6 недель, МоМ;
Х4 - уровень среднего артериального давления (САД) в 11-13,6 недель, МоМ;
Х5 - порядковый номер беременности;
Х6 -количество родов;
Константа=14,29.
При значении ПИГРБ≥0,5 - риск высокий, <0,5 - риск низкий. По результатам исследования принимают решение о назначении профилактики.
Показатели эффективности представленной модели, рассчитанные с помощью скользящего анализа, указаны в таблице 2.
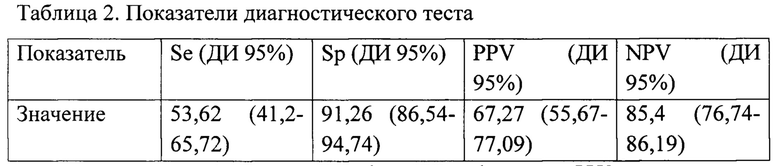 - Примечание: Se - чувствительность, Sp - специфичность, PPV - положительная предсказательная ценность, NPV - отрицательная предсказательная ценность
- Примечание: Se - чувствительность, Sp - специфичность, PPV - положительная предсказательная ценность, NPV - отрицательная предсказательная ценность
Суммарная эффективность модели составила 81,82 (76,64-86,19) %, что соответствует хорошему качеству модели прогнозирования.
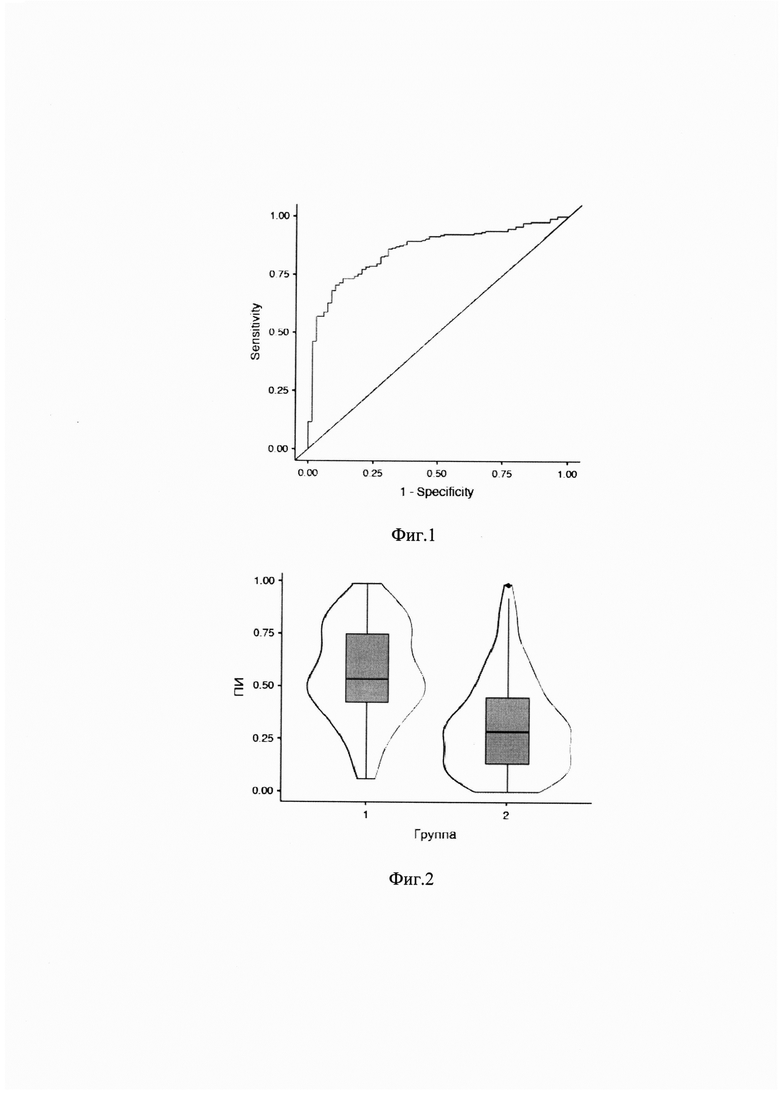
Для оценки качества модели проведен ROC-анализ. А Фиг. 1 представлена ROC-кривая, характеризующая зависимость вероятности ГРБ от значения логистической функции. Площадь под кривой (AUC) составила 0,856.
Среднее значение ПИГРБ составило в группе 1 - 0,54 (0,42-0,75), в группе 2 - 0,29 (0,13-0,45). На Фиг. 2 представлен графически анализ ПИГРБ в зависимости от ГРБ. Различия статистически значимы - р<0,001 (U=3539).
Примеры практического использования заявляемого способа.
Пример 1. Повторнобеременная пациентка М. 29 лет, жительница Свердловской области. Менструации с 12 лет, менструальный цикл регулярный, через 28 по 4-5 дней. В анамнезе одни срочные роды, два артифициальных аборта по желанию пациентки до 12 недель. Хронических заболеваний не имеет. Настоящая беременность четвертая, желанная. На диспансерном учете по беременности состоит с 9 недель. Течение настоящей беременности осложнилось гестационным сахарным диабетом. Вредные привычки: курение. При постановке на учет жалоб не предъявляла. Рост пациентки 172 см, вес 73,2 кг, индекс массы тела (ИМТ) 24,7 кг/см2.
Выполнены лабораторные исследования, регламентированные приказом Министерства здравоохранения (МЗ) РФ №1130н. Результаты исследований:
Группа крови: В(III), резус-фактор положительный.
Общий анализ крови (OAK): гемоглобин 132 г/л, эритроциты 4,21*1012 л, лейкоциты 7,77*109 л, скорость оседания эритроцитов (СОЭ) 16 см/ч.
Коагулограмма: в пределах референсных значений.
Биохимический анализ крови: билирубин (общий) 11 мкмоль/л, аспартатаминотрансферазы (ACT) 30 Ед/л, аланинаминотрансфераза (АЛТ) 47 Ед/л, сахар 5,3 ммоль/л, креатинин 50 мкмоль/л, мочевина 3,7 ммоль/л, общий белок 62 г/л.
Общий анализ мочи - в норме.
Микроскопическое исследование мазка на флору - в норме.
Анализ на вирус иммунодефицита человека (ВИЧ), сифилис, гепатиты В, С - отрицательный.
При проведении комплекса пренатальной диагностики срок беременности составил 12 недель. По результатам ультразвукового исследования пороков развития не обнаружено, копчико-теменной размер (КТР) у плода 55 мм., толщина воротникового пространства (ТВП) 1,33 мм., пульсационный индекс (Pi) маточных артерий 1,99 см/сек. (1,186 МоМ), носовая кость визуализируется, маркеров хромосомных аномалий не выявлено. Биохимические показатели: РАРР-А (Pregnancy-associated Plasma Protein-A) 0,504 МЕ/л (0,352 МоМ), β-ХГЧ (free b-Human Chorionic Gonadotropin) 9,86 МЕ/л (0,247 МоМ), P1GF 12,322 пг/мл (0,467 МоМ). Индивидуальный риск хромосомной патологии у плода: риск трисомии 21 - 1:1022, трисомии 13 - 1:12750, трисомии 18 - 1:9456. Риск развития преэклампсии составил 1:103, задержки роста плода - 1:152, преждевременных родов -1:789.
В 12 недель пациентке проведен повторный расчет риска осложнений беременности с помощью индекса ПИГРБ. Получен результат ПИГРБ=0,735, что свидетельствовало, что риск развития гипертензивных расстройств высокий. Однако, учитывая результаты комплекса пренатальной диагностики первого триместра, а также отсутствие показаний для приема АСК согласно клиническим рекомендациям «Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде» от 2021 г., пациентке не назначены профилактические дозы ацетилсалициловой кислоты.
В 35 недель 1 день течение беременности осложнилось развитием тяжелой преэклампсии. В 35 недель 2 дня проведена операция кесарева сечения, родился недоношенный мальчик весом 2000 г., 46 см., с оценкой по шкале Апгар 6/7 баллов.
Таким образом, предложенный способ показал, что у пациентки был верно оценен риск ГРБ.
Пример 2. Первобеременная пациентка Р., 35 лет, жительница г. Екатеринбурга. Менструации с 13 лет, менструальный цикл регулярный, через 28-30 дней по 4-5 дней. Настоящая беременность первая, наступила в результате вспомогательных репродуктивных технологий: экстракорпоральное оплодотворение + интрацитоплазматическая инъекция сперматозоида (ЭКО+ИКСИ), ввиду мужского фактора бесплодия. Соматические заболевания: миопия легкой степени, гипотиреоз. Вредные привычки отрицает. На диспансерном учете по беременности состоит с 8 недель. При постановке на учет жалоб не предъявляла. Рост пациентки 162 см, вес 64,6 кг, ИМТ 24,6 кг/см2.
Выполнены лабораторные исследования, регламентированные приказом МЗ РФ №1130-н. Результаты исследований:
Группа крови: O(1), резус-фактор (Rh) положительный.
OAK: гемоглобин 128 г/л, эритроциты 4,04*1012л, лейкоциты 8,2*109л, СОЭ 15 см/ч.
Биохимический анализ крови: билирубин (общий) 11 мкмоль/л, ACT 30 Ед/л, АЛТ 47 Ед/л, сахар 5,3 ммоль/л, креатинин 50 мкмоль/л, мочевина 3,7 ммоль/л, общий белок 62 г/л.
Коагулограмма, общий анализ мочи, микроскопическое исследование мазка на флору: показатели в пределах референсных значений.
Анализ на ВИЧ, сифилис, гепатиты В, С - результат отрицательный.
При проведении комплекса пренатальной диагностики срок беременности составил 12 недель 4 дня. По результатам ультразвукового исследования пороков развития не обнаружено, КТР 62,5 мм., ТВП 2,04 мм., пульсационный индекс (Pi) маточных артерий 1,44 см/сек. (0,883 МоМ), маркеров хромосомной аномалии также не выявлено. Биохимические показатели: РАРР-А 5,819 МЕ/л (2,345 МоМ), β-ХГЧ 37,75 МЕ/л (0,924 МоМ), PLGF 18,652 pg/ml (0,789 МоМ). Индивидуальный риск хромосомной патологии у плода: риск трисомии 21-1:854, трисомии 13-1:14567, трисомии 18-1:11340. Риск развития ГРБ составил 1:142, задержки роста плода -1:655, преждевременных родов -1:458.
В 12 недель 4 дня пациентке проведен расчет риска осложнений беременности с помощью индекса ПИГРБ. Получен результат ПИГРБ=0,425, что свидетельствовало о низком риске развития гипертензивных расстройств. Беременность протекала без осложнений. В 41 неделю пациентка родоразрешилась живым доношенным мальчиком, весом 3660 г., 52 см., с оценкой по шкале Апгар 7/8 баллов.
Таким образом, предложенный способ показал, что пациентка верно стратифицирована из группы пограничного риска в низкий.
Заявляемый способ может быть использован в качестве теста второй линии для уточнения риска гипертензивных расстройств беременности.
Список литературы:
1. Баев О.Р., Карапетян А.О., Красный А.М. [и др.]. Прогнозирование преэклампсии на основе определения внеклеточной ДНК плода в материнской крови при проведении скрининга первого триместра беременности. Патент №2697845, опубл. 21.08.2019.
2. Газиева И.А., Чистякова Г.Н., Ремизова И.И., Тарасова М.Н. Способ раннего прогнозирования реализации гестационных осложнений. Патент №2530624, опубл. 10.10.2014.
3. Материнские и перинатальные осложнения при тяжелой преэклампсии с ранним и поздним началом / С.М. Ибрагимова, Е.В. Тимохина, А.Н. Стрижаков [и др.] // Медико-биологические, клинические и социальные вопросы здоровья и патологии человека: тезис, докл. IV всероссийской научной конференции студентов и молодых ученых с международным участием, Иваново 9-12 апреля 2018 года-С. 158-159.
4. Кудрявцева Е.В., Ковалев В.В., Баранов И.И. Способ прогнозирования тяжелой преэклампсии. Патент №2739694, опубл. 28.12.2020.
5. Платохина Е.Н., Кузовлев А.Н., Белоусова Т.Н. [и др.]. Способ формирования группы риска развития преэклампсии. Патент №2762204, опубл. 16.12.2021.
6. Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Клинические рекомендации (протокол лечения) [Электронный ресурс] /- 2021. http://roag-portal.ru/recommendations_obstetrics.
7. Сидорова И.С.Решенные и нерешенные вопросы преэклампсии по результатам анализа материнской смертности за последние 10 лет / И.С.Сидорова, Н.А. Никитина, О.С.Филиппов, Е.В. Гусева, М.Б. Агеев, А.А. Кокин // Акушерство и гинекология. - 2021. - №4. - С. 64-74.
8. Сюндюкова Е.Г., Медведев Б.И., Сашенков С.Л. Способ раннего прогнозирования развития преэклампсии. Патент на изобретение №2648872, опубликовано 28.03.2018.
9. Томаева К.Г., Гайдуков С.Н., Комиссарова Е.Н. Способ прогнозирования риска развития преэклампсии у женщин разных соматотипов. Патент №2679111, опубл. 05.02.2019.
10. Bhargava S.K. Relation of serial changes in childhood body-mass index to impaired glucose tolerance in young adulthood / S.K. Bhargava, H.S. Sachdev, C.H. Fall et al. // N Engl J Med. - 2004. - Vol. 26. - P. 865-875.
11. Callaway L.K. Diabetes mellitus in the 21 years after a pregnancy that was complicated by hypertension: findings from a prospective cohort study / L.K. Callaway, D.A. Lawlor, M. O'Callaghan et al. // Am J Obstet. Gynecol. - 2007. -Vol. 197 (5). - P. 492-498.
12. Carr D.B. Preeclampsia and risk of developing subsequent diabetes / D.B. Carr, K.M. Newton, K.M. Utzschneider et al. // Hypertens Pregnancy. - 2009 - Vol. 28, №4. - P. 435-447.
13. Carty D.M. Preeclampsia and future maternal health / D.M. Carty, C. Delles, A.F. Dominiczak // J Hypertens. - 2010 - Vol. 28, №7. - P. 1349-1355.
14. Conde-Agudelo A. World Health Organization systematic review of screening tests for preeclampsia / A. Conde-Agudelo, J. Villar, M. Lindheimer // Obstet Gynecol. -2004 - Vol. 104, №6. - P. 1367-1391.
15. Hypertension in pregnancy: diagnosis and management: Guideline of the NICE [Electronic resource] / -2019. - https://www.nice.org.uk/guidance/
16. Maher G.M. Hypertensive disorders of pregnancy and risk of neurodevelopmental disorders in the offspring: a systematic review and metaanalysis protocol. G.M. Maher, G.W. O'Keeffe, L.C. Kenny et al. // BMJ open. -2017 - Vol. 7, №10. - P. 179-183.
17. Nicolaides K.H. A novel approach to first-trimester screening for early preeclampsia combining serum PP-13 and Doppler ultrasound / K.H. Nicolaides, R. Bindra, O.M. Turan et al. // Ultrasound Obstet Gynecol. - 2006 -Vol. 27, №1. - P. 13-17.
18. Onwudiwe N. Prediction of pre-eclampsia by a combination of maternal history, uterine artery Doppler and mean arterial pressure / N. Onwudiwe, C.K. Yu, L.C Poon., I. Spiliopoulos, K.H. Nicolaides // Ultrasound Obstet Gynecol. -2008 -Vol. 3, №7. - P. 877-883.
19. Papageorghiou A.T. Assessment of risk for the development of pre-eclampsia by maternal characteristics and uterine artery Doppler / A.T. Papageorghiou, C.K. Yu, I.E. Erasmus, H.S. Cuckle, K.H. Nicolaides // BJOG. - 2005 -Vol. 112, №6. - P. 703-709.
20. Poon L.C. First-trimester prediction of hypertensive disorders in pregnancy / L.C. Poon, N.A. Kametas, N. Maiz et al. // Hypertension. - 2009 -Vol. 53, №5. - P. 812-818.
21. Poon L.C. Mini-combined test compared with NICE guidelines for early risk-assessment for pre-eclampsia: the SPREE diagnostic accuracy study [Electronic resource] / L.C. Poon, D. Wright, S. Thornton, R. Akolekar et al. // Southampton (UK): NIHR Journals Library. - 2020 - https://www.ncbi.nlm.nih. gov/books/NBK564204.
22. Rolnik D.L. Aspirin versus placebo in pregnancies at high risk for preterm preeclampsia / D.L. Rolnik, D. Wright, L.C. Poon et al. // N Engl J Med. - 2017 -Vol. 377, №7.-P. 613-622.
23. Tan M.Y. Comparison of diagnostic accuracy of early screening for pre-eclampsia by NICE guidelines and a method combining maternal factors and biomarkers: results of SPREE / M.Y. Tan, D. Wright, A. Syngelaki et al. // Ultrasound Obstet Gynecol. -2018 -Vol. 51, №6. - P. 743-750.
24. Townsend R. Current best practice in the management of hypertensive disorders in pregnancy / R. Townsend, P. O'Brien, A. Khalil // Integr. Blood Press Control. - 2016 -Vol. 9. - P. 79-94.
25. The United Nations Maternal Mortality Estimation Inter-Agency Group. Maternal mortality: levels and trends 2000 to 2017 [Electronic resource] / WHO - 2019. -https://www.unfpa.org/featured-publication/trends-maternal-mortality-2000-2017_eng.pdf.
26. Wright D. A competing risks model in early screening for preeclampsia / D. Wright, R. Akolekar, A. Syngelaki et al. // Fetal DiagnTher. - 2012 -Vol. 32, №3. - P. 171-178.
27. Wright D. Aspirin for Evidence-Based Preeclampsia Prevention trial: influence of compliance on beneficial effect of aspirin in prevention of preterm preeclampsia / D. Wright, L.C. Poon, D.L. Rolnik et al. // Am J Obstet Gynecol. - 2017 -Vol. 217, №6. -P. 685.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования риска развития преэклампсии | 2023 |
|
RU2817206C1 |
| Способ прогнозирования тяжелой преэклампсии | 2020 |
|
RU2739694C1 |
| Прогнозирование плацентарной преэклампсии по данным плацентометрии в сроки гестации 19-21 неделя у пациентов группы низкого риска | 2021 |
|
RU2771762C1 |
| Способ прогнозирования ранней преэклампсии по данным уровня прокоагулянтной активности тканевого фактора в плазме крови в сроки гестации 19-21 неделя у пациенток группы низкого риска | 2022 |
|
RU2795083C1 |
| Способ прогнозирования ранней задержки роста плода по данным плацентометрии в сроки гестации 19-21 неделя у пациенток группы низкого риска | 2022 |
|
RU2795084C1 |
| Прогнозирование преэклампсии на основе определения внеклеточной ДНК плода в материнской крови при проведении скрининга первого триместра беременности | 2019 |
|
RU2697845C1 |
| Способ формирования группы риска развития преэклампсии | 2021 |
|
RU2762204C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 2 ТИПА | 2022 |
|
RU2800716C1 |
| Способ прогнозирования рецидива ранней тяжелой преэклампсии по результатам исследования уровня плацентарных микровезикул в плазме крови у пациенток с тяжелой преэклампсией в личном анамнезе | 2022 |
|
RU2798715C1 |
| Способ прогнозирования риска развития преэклампсии (ПЭ) в первом триместре беременности | 2024 |
|
RU2821130C1 |
Изобретение относится к медицине, а именно к акушерству и гинекологии, и может быть использовано для прогнозирования развития гипертензивных расстройств при беременности. Среди беременных, прошедших комбинированный скрининг 1 триместра, выявляют беременных с уровнем риска гипертензивных расстройств в диапазоне 1:101-1:250, подсчитанным программой Astraia, и в этой группе дополнительно уточняют риск гипертензивных расстройств, используя прогностический индекс гипертензивных расстройств беременности - ПИГРБ, который рассчитывают по заданной формуле. При значении ПИГРБ≥0,5 - риск высокий, <0,5 - риск низкий. Способ позволяет назначить профилактическое лечение и снизить риск дальнейшего развития гипертензивных расстройств при беременности путем уточнения риска после проведенного комбинированного скрининга 1 триместра за счет оценки совокупности наиболее значимых показателей. 2 ил., 2 табл., 2 пр.
Способ прогнозирования развития гипертензивных расстройств при беременности в средней группе риска среди прошедших комбинированный скрининг 1 триместра, заключающийся в том, что среди беременных выявляют тех, кто имеет риск развития преэклампсии в диапазоне 1:101-1:250 по результатам расчета в программе Astraia, и среди них проводят повторную оценку риска гипертензивных расстройств по значению прогностического индекса гипертензивных расстройств беременности - ПИГРБ, который рассчитывают по формуле ПИГРБ=1/(1+е-Z),
где е=2,718 константа Эйлера;
Z=-0,1*Х1-0,05*Х2+2,53*Х3-12,5*Х4+0,12*Х5+0,34*Х6+14,29,
где X1 - ИМТ, кг/м2;
Х2 - уровень АЛТ в первом триместре, ЕД/л;
Х3 - уровень PLGF в 11-13,6 недель, МоМ;
Х4 - уровень среднего артериального давления (САД) в 11-13,6 недель, МоМ;
Х5 - порядковый номер беременности;
Х6 - количество родов;
Константа=14,29,
и при значении ПИГРБ≥0,5 прогнозируют высокий риск развития гипертензивных расстройств, а при ПИГРБ<0,5 - риск низкий.
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАННЕЙ ПРЕЭКЛАМПСИИ В СРОКЕ 11-13 НЕДЕЛЬ | 2018 |
|
RU2732489C2 |
| Способ прогнозирования риска развития преэклампсии у женщин разных соматотипов | 2018 |
|
RU2679111C1 |
| WO 2016034767 A1 (WALLAC OY), 10.03.2016 | |||
| ЯРЫГИНА Т.А | |||
| и др | |||
| Методика проведения скриннингового исследования в первом триместре беременности с расчетом риска развития преэклампсии и задержки роста плода по алгоритму Фонда медицины плода (Fetal Medicine Foundation) | |||
| Ультразвуковая и | |||
Авторы
Даты
2023-09-05—Публикация
2023-05-03—Подача