Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для выбора метода хирургического лечения кератоконуса при II стадии заболевания.
Кератоконус - прогрессирующее дегенеративное невоспалительное заболевание роговицы, характеризующееся истончением, ослаблением и эктазией ее параксиальных зон, что приводит к грубым нарушениям зрительных функций. В структуре первичных кератэктазий кератоконус занимает лидирующее место.
Актуальность и значимость проблемы кератоконуса в настоящее время возросла, т.к. наблюдается тенденция к повсеместному росту данной патологии, что связано с возможностью раннего выявления кератоконуса благодаря использованию современных диагностических систем. Прогрессирующий характер заболевания приводит к значительному снижению зрительных функций и, как следствие, ухудшению качества жизни. Учитывая, что в большинстве случаев - это люди молодого и трудоспособного возраста, возрастает и социальная значимость данной проблемы.
Одним из распространенных и эффективных способов лечения кератоконуса является интрастромальная кератопластика (ИСКП). Данная методика прошла путь от интрастромальной имплантации биологических имплантов до использования полимерных колец и сегментов и активно применяется в отечественной и зарубежной клинической практике на протяжении последних 20 лет.
Распространенными моделями интрастромальных роговичных сегментов (ИРС) являются сегменты FerraraRing, Intacs и отечественные сегменты НЭП «МГ» из полиметилметакрилата, обладающие сопоставимой клинической эффективностью.
Наиболее прогрессивным способом формирования интрастромальных тоннелей на сегодняшний день является применение фемтосекундного лазера, который обеспечивает простоту, точность и предсказуемость вмешательства, получение тоннеля с четко заданными параметрами по протяженности и глубине локализации.
Тем не менее даже, при использовании фемтолазерных технологий существует ряд специфических послеоперационных осложнений, таких как децентрация, смещение, ассиметричное расположение сегментов, снижение корригированной (КОЗ) и некорригированной остроты зрения (НКОЗ) после имплантации ИРС.
В момент аппланации фемтосекундного лазера глаз пациента ротируется, вследствие чего происходит несовпадение горизонтальной оси фемтосекундного лазера и горизонтального меридиана роговицы пациента. В результате это приводит к ошибочной топографической ориентации интрастромального сегмента относительно сильного меридиана, что снижает рефракционный эффект операции.
В связи с этим представляют интерес исследования, проводимые в настоящее время в Калужском филиале МНТК «Микрохирургия глаза» по оптимизации методики фемтолазерной интрастромальной имплантации роговичных сегментов с использованием цифрового разметочного устройства Verion Digital Marker (Alcon, США) [1, 2].
Интраоперационная разметка роговицы посредством системы Verion Digital Marker позволяет провести центрацию фемтолазера и добиться точного расположения оси вреза в соответствии с предоперационным расчетом. Использование проекционных меток Verion обеспечивает объективный контроль при позиционировании интрастромальных сегментов по заданной оси. Анализ клинико-функциональных результатов в сроки наблюдения до 12 месяцев показал, что методика фемтолазерной ИСКП с использованием цифрового разметочного устройства Verion Digital Marker обеспечивает статистически значимое повышение остроты зрения, уменьшение сфероэквивалента и цилиндрического компонента рефракции, снижение и дальнейшую стабилизацию показателей кератометрии, снижение роговичных аберраций высокого и низкого порядка, а также кератотопографических индексов кератоконуса по сравнению с дооперационными значениями, уменьшение высоты подъема передней и задней поверхности роговицы, отсутствие послеоперационных осложнений.
Говоря о современных методах хирургического лечения кератоконуса, необходимо особое внимание уделить технологии фемтолазерной рефракционной аутокератопластики (ФРАК), разработанной в 2015 г. Г.В. Ситник с соавт. [3-5]. Лечебный (рефракционный) эффект операции достигается за счет уплощения собственной роговицы, придания ей более физиологичной формы и кривизны путем резекции циркулярного лоскута роговицы с клиновидным профилем, выполненного на 80% ее толщины, с последующим ушиванием краев реза. Объективными преимуществами ФРАК являются отсутствие необходимости в донорских роговицах, отсутствие риска развития иммунного конфликта, непроникающий характер операции, сохранение собственного эндотелия.
Непредсказуемость рефракционного результата, отсутствие учета индивидуальных особенностей эктазированной роговицы инициировали начало работ по модификации ФРАК в хирургическом лечении кератоконуса II стадии, которые ведутся в Калужском филиале МНТК «Микрохирургия глаза», начиная с 2018 года [6-10].
К настоящему моменту произведена модификация методики ФРАК, включающая создание специализированной программы для фемтосекундного лазера FEMTO LDV Z8 (Ziemer, Швейцария) с одномоментным выполнением двух циркулярных резов роговицы в ходе одного докинга. Разработана математическая модель для персонифицированного расчета параметров фемторезекции при проведении ФРАК, учитывающая высоту и диаметр основания кератоконуса по данным оптической когерентной томографии (ОКТ) переднего отрезка глаза, а также планируемый радиус кривизны роговицы (патент РФ на изобретение №2689758; патент РФ на изобретение №2688955). Анализ клинико-функциональных результатов, что модифицированная методика ФРАК обеспечивает повышение остроты зрения уже в раннем послеоперационном периоде, а также стабильный рефракционный эффект в течении 18 месяцев.
Учитывая, что на сегодняшний день существует альтернатива в выборе метода лечения кератоконуса при II стадии заболевания, актуальной является разработка способа выбора метода хирургического лечения данного заболевания.
Авторам в доступных источниках не удалось обнаружить способа выбора метода хирургического лечения кератоконуса при II стадии заболевания.
Задачей изобретения является создание обоснованного способа выбора метода хирургического лечения кератоконуса II стадии.
Техническим результатом заявляемого способа является обоснованный выбор эффективного метода хирургического лечения II стадии кератоконуса на основании данных кератотопографии и кератопахиметрии.
Технический результат достигается тем, что в способе выбора метода хирургического лечения кератоконуса II стадии, согласно изобретению, проводят исследование роговицы методом компьютерной кератотопографии и кератопахиметрии и при выявлении симметричной формы кератэктазии в сочетании с истончением роговицы на вершине конуса от 450 до 350 мкм, максимальной кератометрией Кmax от 55 до 67 дптр и средней кератометрией Km от 50 до 59 дптр пациенту выполняют ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы, а при выявлении асимметричной формы кератэктазии с пахиметрией на вершине конуса в самой тонкой зоне более 450 мкм, максимальной кератометрией Кmax менее 55 дптр и средней кератометрией Km менее 50 дптр, а также асимметричной формы кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент пациенту выполняют фемтолазеную интрастромальную кератопластику с имплантацией роговичного сегмента под контролем цифрового разметочного устройства Verion Digital Marker.
Технический результат достигается за счет того, что:
1) выполнение ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы у пациентов с кератоконусом II стадии при симметричной форме кератэктазии в сочетании с истончением роговицы на вершине конуса от 450 до 350 мкм, максимальной кератометрией Кmax от 55 до 67 дптр и средней кератометрией Km от 50 до 59 дптр обеспечивает повышение остроты зрения уже в раннем послеоперационном периоде, а также стабильный рефракционный эффект в сроки наблюдения до 18 месяцев;
2) выполнение фемтолазерной интрастромальной кератопластики с имплантацией роговичного сегмента под контролем цифрового разметочного устройства Verion Digital Marker у пациентов с кератоконусом II стадии при асимметричной форме кератэктазии с пахиметрией на вершине конуса в самой тонкой зоне более 450 мкм, максимальной кератометрией Кmax менее 55 дптр и средней кератометрией Km менее 50 дптр, а также асимметричной форме кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент обеспечивает значительное и стойкое повышение НКОЗ и КОЗ, уменьшение сфероэквивалента и цилиндрического компонента рефракции, повышение фактора резистентности роговицы и корнеального гистерезиса, нормализацию показателей кератометрии, снижение роговичных аберраций, снижение кератотопографических индексов кератоконуса к сроку 3 месяца по сравнению с дооперационными значениями с дальнейшей стабилизацией, уменьшение высоты подъема передней и, особенно, задней поверхности роговицы.
Способ осуществляют следующим образом.
Проводят исследование роговицы методом кератотопографии и кератопахиметрии и при выявлении симметричной формы кератэктазии в сочетании с истончением роговицы на вершине конуса от 450 до 350 мкм, максимальной кератометрией Кmax от 55 до 67 дптр и средней кератометрией Km от 50 до 59 дптр пациенту выполняют ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы, а при выявлении асимметричной формы кератэктазии с пахиметрией на вершине конуса в самой тонкой зоне более 450 мкм, максимальной кератометрией Кmax менее 55 дптр и средней кератометрией Km менее 50 дптр, а также асимметричной формы кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент пациенту выполняют фемтолазеную интрастромальную кератопластику с имплантацией роговичного сегмента под контролем цифрового разметочного устройства Verion Digital Marker.
Операцию методом ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы выполняют следующим образом.
Используя данные биометрии, определяют теоретическое значение кератометрии и радиуса кривизны передней поверхности роговицы, необходимое для эмметропической рефракции глаза. Известно, что при увеличении или уменьшении биометрии глаза на 1 мм происходит смещение клинической рефракции глаза на - 3 дптр. Для вычисления используют схематическую модель глаза Гульстранда [Хацевич, Т.Н. Медицинские оптические приборы. Физиологическая оптика [Текст]: учеб. пособие. 3-е изд., испр. и доп. - Новосибирск: СГГА, 2010. - С 11-20]. Отклонение фактической биометрии от 23,4 мм компенсируют соответствующим изменением оптической силы передней поверхности роговицы, равной 48,83 дптр, необходимой для эмметропической рефракции глаза.
Расчетное значение радиуса кривизны передней поверхности определяют по формуле:
Ф=1000(n-1)/R, где Ф - оптическая сила передней поверхности роговицы, n - коэффициент преломления роговицы, равный 1,376, a R - радиус кривизны передней поверхности роговицы. Преобразовав формулу, получаем R=1000(n-1)/Ф.
Для расчета расстояния между кольцевыми разрезами и соответствующих диаметров роговичных резов пациенту выполняют СОКТ переднего отрезка глаза на приборе RTVue XR Avanti (Optovue, США). В ходе исследования определяют величины: h - высота кератоконуса, d - диаметр основания кератоконуса.
Затем рассчитывают расстояние между двумя кольцевыми разрезами роговицы по формуле:
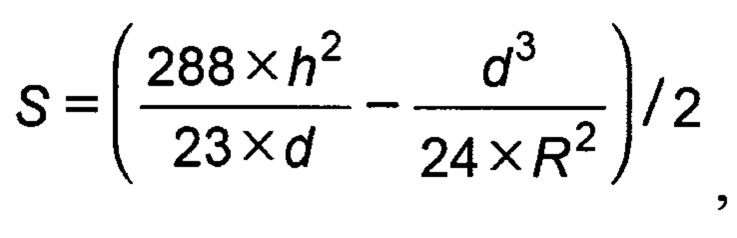
где S - расстояние между кольцевыми разрезами роговицы;
h - высота кератоконуса по данным спектральной оптической когерентной томографии (СОКТ) переднего отрезка глаза;
d - диаметр основания кератоконуса по данным СОКТ переднего отрезка глаза;
R - планируемый радиус кривизны роговицы.
Диаметры кольцевых разрезов различаются на 2 значения S (D1 - D2 = 2S).
На рабочей панели фемтосекундного лазера Femto LDV Z8 («Ziemer Ophthalmic Systems», Швейцария) выполняют установку параметров резекции роговицы: диаметров кольцевых разрезов и глубины резекции роговицы. Осуществляют докинг рабочего модуля фемтосекундного лазера с поверхностью глаза пациента, вакуумную фиксацию интерфейса фемтосекундного лазера с глазом пациента. Проводят центрацию проекции фемтолазерной резекции на рабочей панели фемтосекундного лазера. В рамках одной фемтолазерной процедуры лазер выполняет 2 кольцевых разреза на глубину 90% минимальной толщины роговицы в зоне проводимых разрезов. Угол, под которым лазер выполнит первый кольцевой разрез, определяется автоматически в программе фемтосекундного лазера после введения значений диаметров кольцевых разрезов и глубины резекции роговицы.
Таким образом, два кольцевых разреза пересекаются на заданной глубине и формируют кольцевидный лоскут роговичной ткани с клиновидным профилем, после удаления которого края роговичной раны ушивают узловыми швами 10-0.
Операцию методом фемолазерной интрастромальной кератопластики с имплантацией роговичных сегментов под контролем цифрового разметочного устройства Verion Digital Marker выполняют следующим образом.
Проводят предоперационное обследование пациентов с кератоконусом на диагностическом модуле системы Verion. Пациенту в положении сидя выполняют фоторегистрацию глаза с отображением роговицы, сосудов склеры, границы лимба и радужной оболочки. Предварительно в прибор вручную вводятся диагностические данные, полученные в ходе кератотопографии роговицы на приборе «Pentacam»: значения минимальной и максимальной кератометрии, сильного и слабого меридиана роговицы, - а также значения длины глаза и глубины передней камеры.
Посредством аналитического модуля системы Verion получают операционный план с учетом внесенных предоперационных данных. Затем данные измерений, информация о пациенте, контрольное изображение и план операции передаются в операционный модуль системы Verion.
Пациенту в положении лежа проводят фоторегистрацию на операционном модуле Verion. По завершении фоторегистрации на мониторе операционного модуля отображается наличие циклоторсии статической и ее величина, которую учитывают в ходе операционного вмешательства.
Далее на мониторе операционного модуля отображается двусторонняя шкала ТАБО с проекционной меткой сильной оси, что соответствует оси вреза (входа в инстрастромальный тоннель), которую маркером обозначают на роговице пациента, ориентируясь на проекционные метки в окулярах микроскопа LuxOR® LX3 (Alcon, США).
Затем на операционном модуле в ручном режиме выставляют проекционную метку положения проксимального края сегмента согласно предоперационному расчету ИРС по номограмме Keraring и кератотопографической карте, которую маркером переносят на роговицу пациента.
Производят аппланацию головки фемтосекундного лазера Femto LDV Z8 (Ziemer, Швейцария) на роговицу пациента. Предварительно в программу для расчета ИРС фемтосекундного лазера вручную заносят параметры инстрастромального канала: его положения относительно оси вреза, глубины, протяженности, наружного и внутреннего диаметра.
По изображению на мониторе фемтосекундного лазера оценивают соответствие метки оси вреза на роговице с учетом циклоторсии (статической) автоматической метке края вреза, проецируемой фемтолазером. В случае несовпадения в ручном режиме производят центрацию лазера по метке края вреза, нанесенной на роговицу при помощи маркера.
Формирование интрастромального роговичного тоннеля производят с помощью фемтосекундного лазера Femto LDV Z8. После аппланации лазера, внесения параметров интрастромального канала в программу «ICR» фемтолазера и их коррекции с учетом циктоторсии, производится автоматическое формирование канала. Во всех случаях канал формируется в задних слоях стромы на глубине 80% толщины роговицы протяженностью 210 градусов, наружный диаметр канала составляет 5,0 мм, а внешний - от 6,0 до 6,3 мм в зависимости от толщины сегмента.
После проведения фемторезекции роговицы выполняют вход в тоннель крючком по Сински. При помощи роговичного пинцета ИРС фиксируют и вводят в интрастромальный канал. Далее крючок по Сински подводят под основание сегмента, фиксируют в технологическом отверстии на краю сегмента и проводят его позиционирование, ориентируясь на проекционную метку в окулярах микроскопа, соответствующую краю сегмента, согласно предоперационному расчету. Для прецизионного позиционирования сегмента при помощи крючка по Сински продвигают его внутри интрастромального тоннеля, пока край сегмента не совпадет с проекционной меткой, соответствующей расчетному положению сегмента. Во всех случаях ИРС продвигают по каналу на расстояние 30 градусов от края вреза.
Правильность расположения сегмента на заданной глубине в строме роговицы контролируют данными интраоперационной ОКТ.
Операцию завершают сопоставлением краев входного отверстия, инсталляцией в конъюнктивальную полость антибиотика, наложением мягкой контактной линзы.
Изобретение поясняется следующими клиническими данными.
С применением предложенного способа хирургическое лечение проведено 25 пациентам с кератоконусом II стадии.
10 пациентам с симметричной формой кератэктазии в сочетании с истончением роговицы на вершине конуса от 450 до 350 мкм, максимальной кератометрией Кmax от 55 до 67 дптр и средней кератометрией Km от 50 до 59 дптр выполняли ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы.
15 пациентам с асимметричной формой кератэктазии с пахиметрией на вершине конуса в самой тонкой зоне более 450 мкм, максимальной кератометрией Кmax менее 55 дптр и средней кератометрией Km менее 50 дптр, а также асимметричной форме кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент выполняли фемтолазерную интрастромальную кератопластику под контролем цифрового разметочного устройства Verion Digital Marker.
В группе пациентов, которым выполняли ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы, возраст пациентов составил от 25 до 37 лет. Среди обследуемых преобладали лица мужского пола. На кератотопограммах определялась эктазия, с топографически центральным расположением верхушки. Средняя некорригированная острота зрения составляла 0,06, а корригированная - 0,1. Толщина роговицы в среднем была 435 мкм, а средние значения кератометрии варьировали от 48 до 53 Дптр. Наблюдение данных пациентов проводилось как до операции, так и в течении 18 месяцев после хирургии.
Всем пациентам до и после операции проводились как стандартные, так и специальные методы исследования: пахиметрия, кератотопография, оптическая когерентная томография переднего отрезка глаза, эндотелиальная микроскопия роговицы.
Интраоперационных осложнений не наблюдалось ни в одном случае.
Уже в первые сутки поле операции отмечено повышение некорригированной и корригированной остроты зрения. В дальнейшем наблюдалось постепенное повышение зрительных функций на протяжении периода послеоперационного наблюдения (таблица 1).
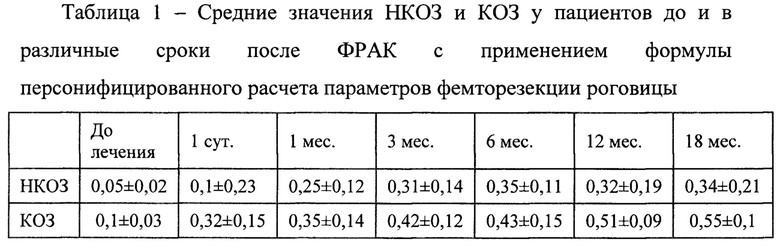
Рефракционные изменения в раннем послеоперационном периоде характеризовались резким гиперметропическим сдвигом, что было связано с выраженным уплощением профиля роговицы за счет шовной фиксации. И планомерным уменьшением сферического и цилиндрического компонента к 6 месяцем после операции (таблица 2).

По данным кератометрии, отмечалось выраженное уплощение роговицы на ранних послеоперационных сроках с постепенным увеличением кератометрии к 6-8 месяцам (таблица 3).

Значения радиуса кривизны передней поверхности роговицы на ранних сроках после хирургии были значительно выше предоперационных данных за счет сильного уплощения роговицы (таблица 4). С течением времени, по мере восстановления роговичного профиля, величина радиуса приближалась к расчетным значениям, которые были получены до хирургии при помощи формулы персонифицированного расчета параметров фемторезекции роговицы.


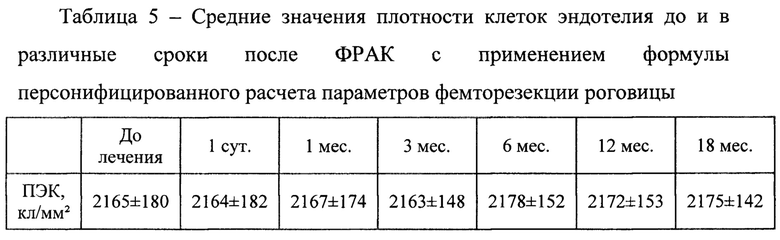
Результаты эндотелиальной микроскопии роговицы показали отсутствие изменений плотности эндотелилальных клеток у пациентов после ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы на всех сроках наблюдения (таблица 5).
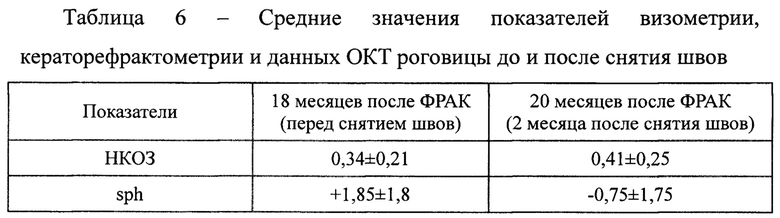
Всем пациентам основной группы на сроке 18 месяцев после ФРАК было выполнено удаление шовной фиксации. Оценивая результаты, полученные через 2 месяца после снятия швов, мы отмечали повышения остроты зрения на 1-2 строчки, миопический сдвиг рефракции в пределах двух диоптрий, уменьшение цилиндрического компонента в среднем на 1 дптр, а также увеличение глубины передней камеры в среднем на 0,2 мм (таблица 6).
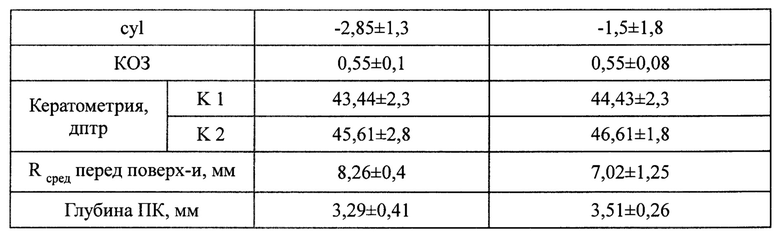
Таким образом, анализ клинико-функциональных результатов показал, что ФРАК с применением формулы персонифицированного расчета параметров фемторезекции роговицы обеспечивает повышение остроты зрения уже в раннем послеоперационном периоде, а также стабильный рефракционный эффект в сроки до 18 месяцев у пациентов с кератоконусом II стадии с симметричной формой кератэктазии в сочетании с истончением роговицы на вершине конуса от 450 до 350 мкм, максимальной кератометрией Кmax от 55 до 67 дптр и средней кератометрией Km от 50 до 59 дптр.
В группе пациентов, которым выполняли фемолазерную интрастромальную кератопластику с имплантацией роговичных сегментов под контролем цифрового разметочного устройства Verion Digital Marker, возраст пациентов составил от 19 до 35 лет.
НКОЗ до операции составляла от 0,05 до 0,4, в среднем - 0,2±0,09. КОЗ в среднем составила 0,45±0,17 (от 0,1 до 0,7). Величина роговичного астигматизма до операции варьировала от 1,0 до 4,5 дптр и в среднем составила 3,81±1,12. Ось цилиндра варьировала от 0° до 180°, в среднем - 97,5±75,6. Сферический эквивалент рефракции был равен -5,2±0,07 дптр. Средние значения кератометрии слабого меридиана составили 47,5±3,2 дптр, сильного - 56,8±4,4 дптр, средние значения пахиметрии в зоне имплантации сегментов - 425±27 мкм.
Расчет интрастромальных роговичных сегментов проводили с использованием номограмм Keraring и кератотопографических карт. Всем пациентам требовалась имплантация одного сегмента 160 градусов различной высоты от 150 до 250 мкм.
Срок наблюдения составил 12 месяцев.
Интраоперационных осложнений не наблюдалось ни в одном случае. Данные интраоперационной ОКТ и ОКТ переднего отрезка глаза в послеоперационном периоде подтверждали правильное расположение сегментов в строме роговицы в соответствии с расчетной глубиной (80% толщины роговицы) у всех пациентов.
В послеоперационном периоде к 3-м месяцам отмечена стабилизация функциональных показателей и кератометрических данных. Выявлено статистически значимое (р<0,05) увеличение средней некорригированной остроты зрения до 0,5±0,16, а остроты зрения с максимальной коррекцией - до 0,7±0,12 (р<0,05). Средние значения кератометрии слабого меридиана снизились до 44,3±1,4 дптр, сильного меридиана - до 50,8±3,2 дптр. Средние значения сферического эквивалента рефракции и цилиндрического компонента до и через 3 месяца после операции представлены в таблице 7.

Анализ биомеханических показателей роговицы показал, что после имплантации интрастромальных роговичных сегментов произошло повышение фактора резистентности роговицы и корнеального гистерезиса (таблица 8).
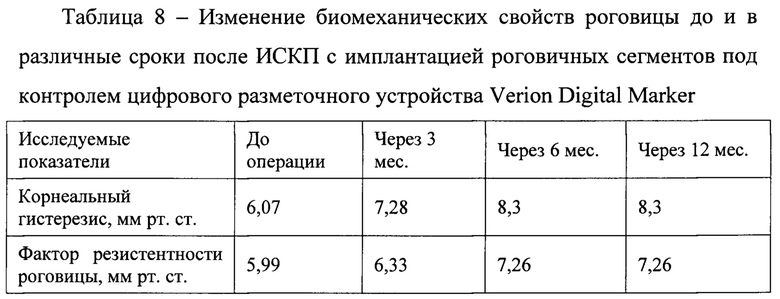
В ходе динамического наблюдения регистрировалось снижение показателей кератометрии в течении 3 месяцев, в дальнейшем, в сроки до 12 месяцев, отмечалась их стабилизация (таблица 9).

Также отмечалось статистически достоверное снижение роговичных аберраций высокого и низкого порядка (таблица 10).


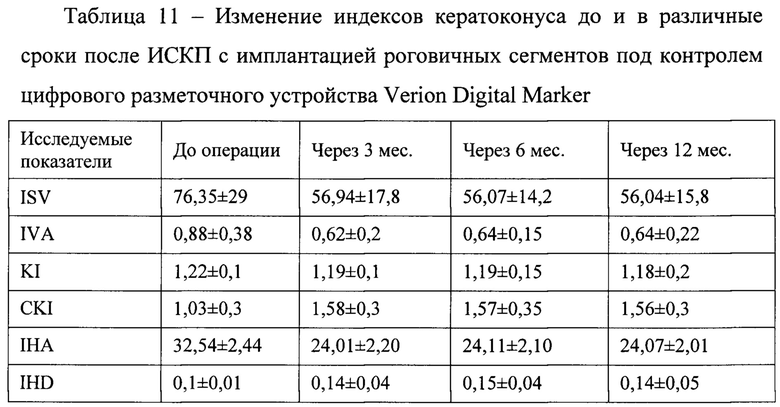
Анализ кератотопографических индексов кератоконуса показал их достоверное снижение к сроку 3 месяца по сравнению с дооперационными значениями с дальнейшей стабилизацией на протяжении всего периода наблюдения, при этом наиболее чувствительными явились индексы ISV и IHA (таблица 11).
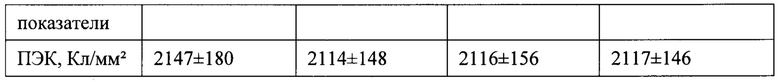
Исследование плотности эндотелиальных клеток показало, что их количество не изменилось в послеоперационном периоде по сравнению с дооперационным (таблица 12), что свидетельствует о безопасности ИСКИ с имплантацией роговичных сегментов под контролем цифрового разметочного устройства Verion Digital Marker.

По данным конфокальной микроскопии в основной группе, до операции наблюдались характерные для кератоконуса изменения, в частности, эпителиопатия, которая выражается в сглаженности границ клеток поверхностного эпителия и увеличении количества десквамированных клеток. Через 3 месяца после хирургического лечения в зоне, прилежащей к тоннелю, отмечалось увеличение количества активных кератоцитов (ответная реакция на оперативное лечение). К концу срока наблюдения визуализировалось уплотнение стромы, однако, границы кератоцитов стали более четкими, что может указывать на уменьшение стромального отека.
Оценка средних показателей степени элевации передней и задней поверхности роговицы у пациентов показала, что после имплантации сегментов происходит уменьшение высоты подъема передней и, особенно, задней поверхности роговицы (таблица 13).
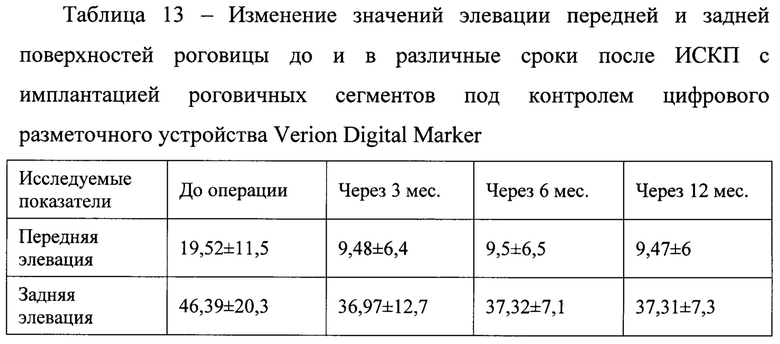
Таким образом, анализ клинико-функциональных результатов фемтолазерной ИСКП с имплантацией роговичных сегментов под контролем цифрового разметочного устройства Verion Digital Marker в сроки до 12 месяцев показал, что применение данной методики у пациентов с кератоконусом II стадии с асимметричной формой кератэктазии с пахиметрией на вершине конуса в самой тонкой зоне более 450 мкм, максимальной кератометрией Кmах менее 55 дптр и средней кератометрией Km менее 50 дптр, а также асимметричной формой кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент обеспечивает значительное и стойкое повышение НКОЗ и КОЗ, уменьшение сфероэквивалента и цилиндрического компонента рефракции, повышение фактора резистентности роговицы и корнеального гистерезиса, нормализацию показателей кератометрии, снижение роговичных аберраций, снижение кератотопографических индексов кератоконуса к сроку 3 месяца по сравнению с дооперационными значениями с дальнейшей стабилизацией, уменьшение высоты подъема передней и, особенно, задней поверхности роговицы.
В целом, заявляемый способ обеспечивает обоснованный выбор эффективного метода хирургического лечения II стадии кератоконуса на основании данных кератотопографии и кератопахиметрии.
Литература
1. Терещенко А.В., Демьянченко С.К., Вишнякова Е.Н. Применение цифрового разметочного устройства при проведении фемтолазерной интрастромальной кератопластики с имплантацией интрастромальных сегментов. Сибирский научный медицинский журнал 2019; 39(3): 60-65.)
2. Терещенко А.В., Демьянченко С.К., Вишнякова Е.Н. Verion-ассистированная фемтолазерная интрастромальная кератопластика - прецизионный подход. Современные технологии в офтальмологии 2018; 3(23): 37-39.
3. Ситник Г.В., Слонимский А.Ю., Слонимский Ю.Б., Имшенецкая Т.А. Фемтолазерная рефракционная аутокератопластика в лечении далекозашедших стадий кератоконуса (трехлетние результаты). Вестник офтальмологии 2019; 135(1): 28-35.
4. Ситник Г.В., Слонимский А.Ю., Слонимский Ю.Б., Имшенецкая Т.А. Эффективность фемтолазерной рефракционной аутокератопластики при кератоконусе. Современные технологии в офтальмологии 2017; (3): 250-252.
5. Ситник Г.В., Слонимский А.Ю., Слонимский Ю.Б., Имшенецкая Т.А. Фемтолазерная рефракционная аутокератопластика: новый способ лечения кератоконуса. Медицинский журнал 2015; 4(54): 113-117.
6. Терещенко А.В., Демьянченко С.К., Тимофеев М.А. Клинико-функциональные результаты фемтолазерной рефракционной аутокератопластики с использованием персонализированной математической модели в хирургическом лечении кератоконуса. Точка зрения: Восток-Запад 2019; (1): 20-22.
7. Тимофеев М.А., Терещенко А.В., Демьянченко С.К. Фемтолазерная рефракционная аутокератопластика - анализ среднесрочных результатов. Современные технологии в офтальмологии 2019; 5(30): 241-244.
8. Терещенко А.В., Трифаненкова И.Г., Демьянченко С.К., Головач Н.А., Вишнякова Е.Н., Ерохина Е.В., Тимофеев М.А. Фемтолазерная рефракционная аутокератопластика «ФРАК» - опыт клинического применения. Практическая медицина 2018; 3(114): 182-186.
9. Тимофеев М.А., Терещенко А.В., Демьянченко С.К. Математическое моделирование в хирургическом лечении кератоконуса методом фемтолазерной рефракционной аутокератопластики. Современные технологии в офтальмологии 2018; 4 (24): 239-241.
10. Терещенко А.В., Трифаненкова И.Г., Демьянченко С.К., Ерохина Е.В., Тимофеев М.А., Головач Н.А., Вишнякова Е.Н. Фемтолазерная рефракционная аутокератопластика - персонализированный подход. Известия Российской Военно-медицинской академии 2018: 37(2): 77-80.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ интраоперационной профилактики децентрации кольца в ходе интрастромальной имплантации роговичного кольца в хирургическом лечении центрального кератоконуса 2 стадии | 2023 |
|
RU2822592C1 |
| Способ фемтолазерной рефракционной аутокератопластики при кератоконусе | 2018 |
|
RU2689758C1 |
| Способ фемтолазерной рефракционной аутокератопластики при кератоконусе | 2018 |
|
RU2688955C1 |
| Способ лечения периферических кератоэктазий (варианты) | 2020 |
|
RU2727042C1 |
| Способ хирургического лечения кератоконуса | 2019 |
|
RU2718581C1 |
| Способ коррекции положения интрастромальных роговичных сегментов в послеоперационном периоде | 2018 |
|
RU2702147C1 |
| Способ выбора толщины двух интрастромальных сегментов для имплантации у пациентов с асимметричными кератэктазиями, а также при их сочетании с дистрофией роговицы Фукса | 2023 |
|
RU2817616C1 |
| Способ выполнения бандажной лечебно-оптической кератопластики при кератэктазиях различного генеза | 2020 |
|
RU2742521C1 |
| Способ определения метода коррекции роговичного астигматизма у пациентов после сквозной и глубокой передней послойной кератопластик с помутнением хрусталика | 2022 |
|
RU2798187C1 |
| Способ интраоперационной минимизации степени посткератопластической аметропии | 2021 |
|
RU2773800C1 |
Изобретение относится к медицине, а именно к офтальмологии. Выполняют исследования роговицы методом компьютерной кератотопографии и кератопахиметрии. При выявлении симметричной формы кератэктазии в сочетании с истончением роговицы на вершине конуса пациенту выполняют фемтолазерную рефракционную аутокератопластику (ФРАК) с применением формулы персонифицированного расчета параметров фемторезекции роговицы. При выявлении асимметричной формы кератэктазии, а также асимметричной формы кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент пациенту выполняют фемтолазерную интрастромальную кератопластику с имплантацией роговичного сегмента под контролем цифрового разметочного устройства Verion Digital Marker. Способ позволяет осуществить обоснованный выбор эффективного метода хирургического лечения II стадии кератоконуса на основании данных кератотопографии и кератопахиметрии. 13 табл.
Способ выбора метода хирургического лечения кератоконуса II стадии, включающий проведение исследования роговицы методом компьютерной кератотопографии и кератопахиметрии, и при выявлении симметричной формы кератэктазии в сочетании с истончением роговицы на вершине конуса пациенту выполняют фемтолазерную рефракционную аутокератопластику (ФРАК) с применением формулы персонифицированного расчета параметров фемторезекции роговицы, а при выявлении асимметричной формы кератэктазии, а также асимметричной формы кератэктазии с локализацией вершины кератоконуса вне оптической зоны в сочетании со смещением зоны истончения роговицы в нижне-наружный сегмент пациенту выполняют фемтолазерную интрастромальную кератопластику с имплантацией роговичного сегмента под контролем цифрового разметочного устройства Verion Digital Marker.
| СПОСОБ ЛЕЧЕНИЯ КЕРАТОКОНУСА И МИОПИИ ВЫСОКОЙ СТЕПЕНИ С ТОНКОЙ РОГОВИЦЕЙ | 2014 |
|
RU2584087C2 |
| Способ определения дифференцированных показаний к выбору метода лечения прогрессирующего кератоконуса с применением фемтосекундного лазера | 2018 |
|
RU2694517C1 |
| Liu H., Chen Y, Wang P | |||
| et al | |||
| Efficacy and safety of deep anterior lamellar keratoplasty vs | |||
| penetrating keratoplasty for keratoconus: a meta-analysis // PLoS One | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| - Vol | |||
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| - P | |||
| Станок для изготовления из дерева круглых палочек | 1915 |
|
SU207A1 |
| Seiler T., Quurke A.W | |||
| Iatrogenic keratectasia after LASIK in a case of forme fruste | |||
Авторы
Даты
2021-04-29—Публикация
2020-03-17—Подача