Изобретение относится к области медицины, а именно к акушерству и гинекологии и может быть использовано для прогнозирования течения ранней преэклампсии. Способ может применяться в медицинских учреждениях, таких как родильные дома, перинатальные центры.
Уровень техники
Защита материнства и детства является одной из приоритетных задач нашего государства, закрепленных в конституции РФ (статья 38). Улучшение демографической ситуации, обеспечение устойчивого естественного роста численности населения РФ за счет повышения рождаемости и повышения ожидаемой жизни до 78 лет (к 2030 году до 80 лет) являются важнейшими задачами ближайших лет (Указ Президента РФ от 7 мая 2018 г. №204 «О национальных целях и стратегических задачах развития РФ на период до 2024 года»). По результатам конфиденциального аудита материнской смертности в России ведущими причинами материнской смертности стали экстрагенитальные заболевания, акушерские кровотечения и гипертензивные расстройства.
Преэклампсия (ПЭ) является наиболее тяжелой формой гипертонических расстройств во время беременности, осложняя 2-8% всех беременностей. Ежегодно во всем мире погибают 76000 женщин и 500000 детей от ПЭ и связанных с нею причин. Предотвратимость и условная предотвратимость материнской смертности от преэклампсии и эклампсии по данным Минздрава составила 80,9%. Одной из основных причин материнской смертности от преэклампсии и эклампсии явилось отсутствие прогнозирования преэклампсии (особенно ранней и тяжелой).
В зависимости от сроков возникновения во время беременности различают раннюю (до 34 недель) и позднюю (после 34 недель) преэклампсию. Диагностика, скрининг и оказание помощи при ПЭ, равно как и классификация степени тяжести этого нарушения, по-прежнему, остаются предметом противоречий. Несмотря на многочисленные исследования, на сегодняшний день не установлен патогенез развития преэклампсии, не существует точных критериев для диагностики преэклампсии и не разработаны препараты для лечения преэклампсии. Преэклампсия имеет атипичное течение, быстрое прогрессирование при этом отсутствует четкая последовательность клинических проявлений преэклампсии.
Учитывая все вышеперечисленное, необходимы точные биомаркеры для прогнозирования тяжести течения ранней преэклампсии.
Известен способ диагностики преэклампсии у беременных с хронической артериальной гипертензией (патент РФ №2483311), заключающийся в определении содержания аутоантител класса IgG к двуспиральной ДНК, антигенам мембран тромбоцитов TrM-001-15 и TrM-015-12, антигенам почечной ткани KiM-05-300 и KiS-07-120 и антигену митохондрий печени НММР с помощью твердофазного иммунноферментного анализа (ИФА) в сыворотке крови в сроки 24-40 недель беременности. Для каждого вида исследованных антител, по которому диагностируют преэклампсию, определяют соотношение аутоантител в опытной сыворотке к контрольной сыворотке.
Однако данный способ направлен на прогнозирование развития преэклампсии и не позволяет прогнозировать тяжесть течения (прогрессирование) ранней преэклампсии. Кроме того, пациентки уже имеют соматические заболевания (хроническая артериальная гипертензия).
Известен также способ прогнозирования эффективности лечения преэклампсии средней тяжести (патент РФ №2705374), который может быть использован у беременных женщин в сроки гестации 24-37 недель, в том числе у пациенток с хронической артериальной гипертензией (ХАГ). Для этого до начала терапии у беременных определяют относительное содержание CCR2+ клеток в популяции нейтрофилов, измеряют уровень среднего артериального давления. При значении относительного содержания CCR2+ клеток менее или равном 38,8% и уровне среднего артериального давления менее или равном 110 мм рт. ст., прогнозируют положительный эффект от лечения преэклампсии средней тяжести, в том числе у женщин с ХАГ. При значении относительного содержания CCR2+ клеток более 38,8% и уровне среднего артериального давления более 110 мм рт. ст., прогнозируют отсутствие эффекта от лечения.
Известен также способ прогнозирования ранней ПЭ (патент РФ №2732489) в сроке беременности 11-13 недель. Для этого в сроке 11-13 недель беременности определяют PlGF (плацентарный фактор роста) и sVEGF R1 (растворимый рецептор-1 васкулоэндотелиального фактора роста), и при регистрации PlGF более 60 пг/мл в сочетании с sVEGF R1 более 2000 пг/мл прогнозируют увеличение риска развития ранней преэклампсии. Способ позволяет своевременно определить группы высокого риска по развитию ранней преэклампсии для своевременного проведения ее профилактики.
Однако ни один из известных способов не направлен на прогнозирование нарастания тяжести течения ранней преэклампсии (в сроки гестации 24-34 недели).
Технической проблемой, решаемой изобретением, является создание простого в реализации способа прогнозирования тяжести течения ранней преэклампсии, обеспечивающего получение достоверных и точных прогнозных оценок.
Раскрытие изобретения
Техническим результатом, на достижение которого направлено заявленное изобретение, является обеспечение возможности получения прогнозной оценки нарастания тяжести течения ранней преэклампсии с высокой точностью у пациенток с установленным диагнозом «умеренная преэклампсия» в сроке гестации 24-34 недели. Изобретение обеспечивает выявление пациенток с высоким риском прогрессирования течения преэклампсии. При поступлении в родильный дом пациенток с преэклампсией умеренной степени тяжести использование предлагаемого способа позволяет спрогнозировать целесообразность выжидательной тактики, эффективность проводимой терапии и определиться с тактикой ведения пациентки.
Технический результат достигается за счет реализации способа, включающего количественное определение в плазме крови беременной женщины в сроке гестации 24-34 недели с установленным диагнозом умеренной преэклампсии матриксной металлопротеиназы 2 типа (ММП-2). При значении ММП-2 равном или превышающем 379 нг/мл прогнозируют высокий риск тяжелого течения преэклампсии.
Способ позволяет с высокой точностью, чувствительностью и специфичностью прогнозировать прогрессирование течения ПЭ, вовремя определиться с тактикой ведения пациентки. Своевременное определение тактики ведения пациентки с преэклампсией, в свою очередь, позволяет предотвратить риск материнских и перинатальных осложнений.
Краткое описание чертежей
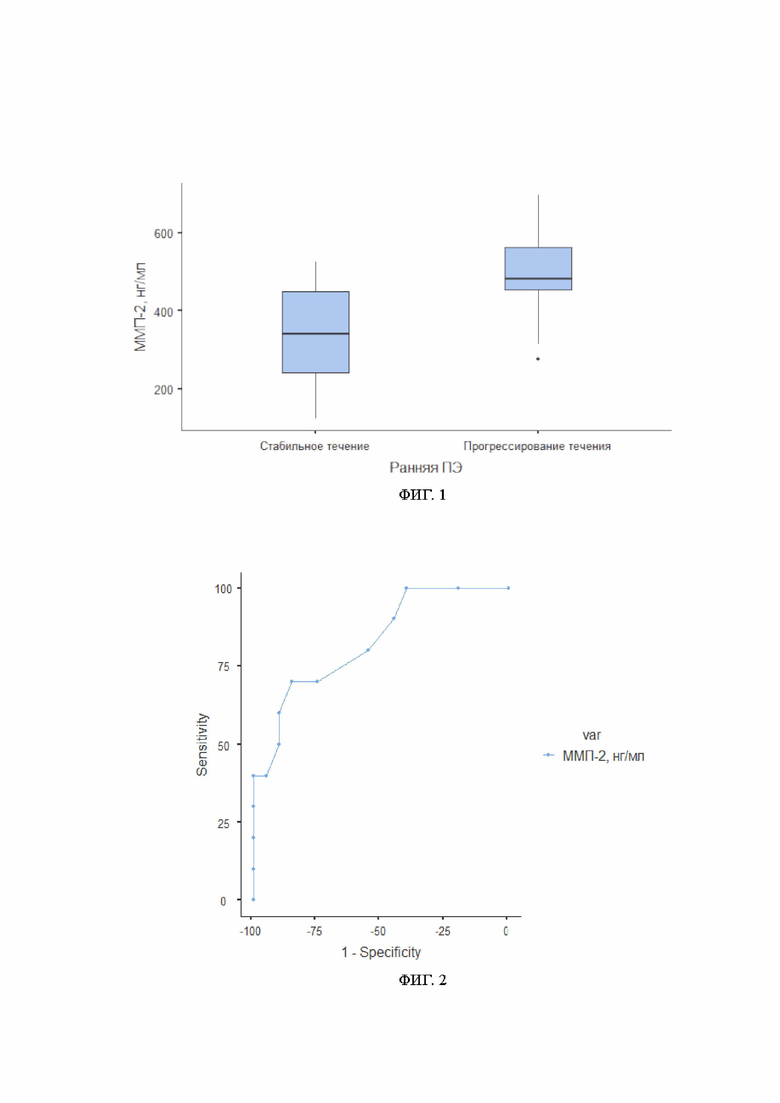
Изобретение поясняется иллюстрациями, где на фиг.1 представлена диаграмма, показывающая соотношение концентрации ММП-2 в подгруппах ранней ПЭ (со стабильным и прогрессирующим течением ранней ПЭ); на фиг.2 представлены результаты ROC-анализа для ММП-2 по прогнозированию течения ранней ПЭ.
Осуществление изобретения
Ранняя ПЭ, развивающаяся и требующая родоразрешения до 34 недели беременности, является сложной акушерской проблемой. При развитии симптомов ПЭ до 34 недели беременности всегда стоит вопрос – как долго можно пролонгировать беременность с тем, чтобы провести полный курс профилактики дистресс-синдрома у новорожденного, и в целом снизить неблагоприятные последствия недоношенности.
Авторами было проведено проспективное исследование 30 пациенток с ранней ПЭ умеренной степени тяжести, было проанализировано течение ранней ПЭ и выделено 2 подгруппы беременных.
В первую подгруппу (n=10) вошли беременные с ранней ПЭ, у которых отмечен положительный эффект от проводимой антигипертензивной терапии, удовлетворительное состояние плода и отсутствовали симптомы прогрессирования течения ранней ПЭ. Проводимая антигипертензивная терапия, строгий клинический и лабораторный контроль, а также контроль за состоянием плода позволили пролонгировать беременности до срока> 34 недели гестации.
Вторую подгруппу (n=20) составили беременные с ранней ПЭ, у которых, несмотря на проводимую антигипертензивную и магнезиальную терапию ПЭ, отмечалось нарастание степени тяжести ПЭ: стойкая АГ и/или нестабильные цифры АД, нарастание протеинурии, тромбоцитопении, печеночных трансаминаз и/или прогрессирование плацентарной недостаточности. В связи с вышеуказанными симптомами данные пациентки были родоразрешены по показаниям до 34 недели беременности.
Следует отметить, что исходно (в момент включения в исследование) группы были сравнимы по уровню гипертензии, тромбоцитов и печеночных трансаминаз, протеинурии, данным допплерометрии фето-плацентарного комплекса, частоте задержки роста плода и т.д.
Критериями для срочного родоразрешения были: нарастание степени тяжести ПЭ (прогрессирующая тромбоцитопения, протеинурия, неконтролируемая АГ, снижение диуреза, неврологические симптомы), отсутствие эффекта от проводимой терапии, критическое состояние кровотока, антенатальная гибель плода, преждевременная отслойка нормально расположенной плаценты, полиорганная недостаточность, HELLP-синдром, эклампсия (судорожный припадок)
Был исследован уровень ММП-2 в плазме крови у пациенток с ранней ПЭ двух указанных подгрупп: со стабильным течением ранней ПЭ и прогрессирующим течением ранней ПЭ.
Результат иммуноферментного анализа ММП-2 представлен в таблице 1 и на фиг.1.
Таблица 1. Сравнение концентрации ММП-2 у беременных со стабильным и прогрессирующим течением ранней ПЭ.
Median 341
(123-525)
Median 482
(276-697)
*различия показателей статистически значимы (p<0,05).
Анализ уровня ММП-2 выявил следующие особенности.
В подгруппе, где наблюдалось стабильное течение ранней ПЭ, уровень ММП-2 составил 337±132 нг/мл. В подгруппе, где в последующем отмечалось неблагоприятное прогрессирующее течение ранней ПЭ уровень ММП-2 был в полтора раза выше и составил 509±124 нг/мл. Данные различия были статистически значимы (р=0,001).
Так как при сравнении уровней ММП-2 авторами получены достоверные отличия между двумя данными подгруппами, был проведен ROC-анализ с целью определить пороговую величину ММП-2 (cut-off), которая может быть использована для прогнозирования течения ранней ПЭ.
Площадь под ROC кривой, соответствующей взаимосвязи прогноза течения ПЭ и концентрации ММП-2, составила 0,828. Пороговое значение ММП-2 в точке cut-off составило 379 нг/мл. При уровне ММП-2 равном или превышающем данное значение прогнозируется высокий риск прогрессирования ранней ПЭ. Чувствительность и специфичность метода составили 70% и 85%, соответственно (фиг. 2).
Таблица 2. Анализ ROC кривой для ММП-2
Таким образом, было установлено, что уровень ММП-2 достоверно отличается между подгруппами со стабильным и прогрессирующим течением ранней ПЭ, установлено прогностическое значение ММП-2 при прогрессировании ранней ПЭ.
Если у беременных с ранней ПЭ концентрация ММП-2 в плазме составляет ≥379 нг/мл, то имеется высокий риск прогрессирования ПЭ (нарастания тяжести), требующего досрочного родоразрешения до 34 недель беременности (чувствительность 70%, специфичность 85%). Было установлено, что в группе пациенток с ПЭ отмечается достоверное повышение уровня ММП-2 в плазме по сравнению с контрольной группой.
Данный результат подтверждает роль ММП-2 в развитии эндотелиальной дисфункции при преэклампсии. ММП-2 может рассматриваться как маркер течения ранней ПЭ.
Предлагаемый способ осуществляют следующим образом.
При поступлении пациенток с диагнозом «Преэклампсия», устанавливают тяжесть состояния пациенток и срок развития заболевания. Определение степени тяжести преэклампсии представляет собой комплексную клинико-лабораторную оценку и для диагноза «Умеренная преэклампсия» необходимо исключить признаки тяжелой преэклампсии.
При исключении признаков тяжелой ПЭ устанавливают диагноз «Умеренная прэклампсия», согласно Клиническим рекомендациям Минздрава от 2016 года, при наличии следующих критериев: повышение артериального давления (САД 140-159 мм рт.ст., ДАД 90-109 мм рт.ст.), протеинурия (белок в суточной моче более или равно 0,3 г/л), отсутствие признаков тяжелой ПЭ.
Признаки тяжелой преэклампсии: повышение артериального давления (САД более 160 мм рт.ст., ДАД 110 мм рт.ст.), суточная протеинурия более 5 г/л, HELLP (ЕLLР) – синдром; устойчивые головные боли, рвота или другие церебральные и зрительные расстройства; нарушение функции почек (олигурия <500 мл/сут, повышение уровня креатинина); острое повреждение легких/острый респираторный дистресс-синдром, отек легких; отек диска зрительного нерва; нарушение функции печени (повышение ферментов АлАТ, АсАТ, ЛДГ); боли в эпигастрии/правом верхнем квадранте живота (перерастяжение капсулы печени, интестинальная ишемия вследствие нарушения кровообращения); тромбоцитопения и/или ее прогрессирование; внезапно появившиеся, нарастающие отеки на руках, ногах или лице; подтверждение страдания плода (синдром ЗРП, маловодие, отрицательный нестрессовый тест).
Появление и/или прогрессирование перечисленных выше симптомов на фоне любой формы артериальной гипертензии во время беременности свидетельствует о присоединении тяжелой преэклампсии и требует срочной переоценки тяжести состояния для решения вопроса о родоразрешении.
Появление клинических симптомов преэклампсии до 34 недели беременности определяет преэклампсию как раннюю.
Пациенткам, которым установлен диагноз «Умеренная преэклампсия» с ранним дебютом, с целью прогнозирования течения ранней преэклампсии, проводят забор венозной крови в количестве 5 мл для определения концентрации ММП-2 в плазме сэндвич-методом иммуноферментного анализа с использованием коммерческих тест-систем (ELISA Kit for Matrix Metalloproteinase-2, Cloud-Clone Corp, Houston, TX 77084, USA) по стандартной методике (http://www.cloud-clone.com/products/SEA100Rb.html).
По результатам исследования принимают решение о тактике ведения пациентки.
При уровне ММП-2 менее 379 нг/мл пациентку госпитализируют в отделение патологии беременности для проведения клинико-лабораторного дообследования, стабилизации артериального давления, мониторинга состояния плода с последующей выпиской под амбулаторное наблюдение врача женской консультации.
При уровне ММП-2 ≥379 нг/мл прогнозируют высокий риск прогрессирования ранней преэклампсии в тяжелую форму в ближайшие 7-14 дней. В этом случае пациентку госпитализируют в отделение патологии беременности для тщательного мониторинга состояния матери и плода. В отделении патологии беременности пациентка с повышенным риском прогрессирования преэклампсии, находится под наблюдением лечащего врача акушера-гинеколога, заведующего отделением и реаниматолога для быстрого реагирования при присоединении симптомов тяжелой преэклампсии. Также проводятся подготовка неонатальной реанимации и профилактика дистресс-синдрома плода.
В отделении патологии беременности пациентке проводят антигипертензивную терапию, профилактику судорожного синдрома, клинико-лабораторное обследование: клинический анализ крови (гемаглобин, гематокрит, тромбоциты, эритроциты, лейкоциты), мазок периферической крови, общий анализ мочи (суточный белок мочи), биохимический анализ крови (альбумин, креатинин, билирубин, мочевая кислота, ЩФ, КФК, ЛДГ, аль-амилаза, АЛТ, АСТ), коагулограмма (фибриноген, протромбиновое время, АЧТВ, МНО/ПТИ), контроль артериального давления, веса, диуреза, ЧСС, суточной протеинурии, консультации смежных специалистов (терапевт, офтальмолог, невролог и т.д.). Также проводят оценку состояния плода: ультразвуковое исследование (фетометрия, индекс амниотической жидкости), биофизический профиль плода и/или нестрессовый тест для контроля состояния фето-плацентарной системы, допплерометрию сосудов для контроля маточно-плаценарно-плодового кровотока, ежедневный КТГ-мониторинг плода.
Наблюдение в условиях стационара проводят в течение 7-14 дней из-за высокого риска прогрессирования умеренной преэклампсии с ранним дебютом.
Ниже представлены примеры реализации заявляемого изобретения.
Количественное определение уровня матриксной ММП-2 определяли сэндвич-методом ИФА в плазме крови тест-системами Cloud-Clone Corp (Houston, TX 77084, USA). Промывочный и рабочий буфер, растворы стандартов, контролей, коньюгатов готовили согласно инструкции к набору. В соответствующие лунки планшета, покрытые антителами конъюгированными с биотином и специфичными к MMП2, вносили по 100 мкл растворов стандартов, контролей или разведенных исследуемых образцов. Накрывали планшет пленкой и инкубировали при 37°C в течение 1 часа. Удаляли жидкость из каждой лунки и добавляли во все лунки по 100 мкл раствора Детектирующего реагента А. Накрывали планшет пленкой и инкубировали в течение 1 часа при температуре 37°C. Промывали планшет трижды промывочным буфером. Во все лунки планшета вносили по 100 мкл рабочего раствора Детектирующего реагента В. Накрывали планшет пленкой и инкубировали в течение 30 минут при температуре 37°C. Удаляли жидкость и промывали 5 раз. В каждую лунку вносили по 90 мкл раствора тетраметилбензидина (ТМБ) и инкубировали в течение 15-20 минут при температуре 37°C, защищая от света. После добавления ТМБ цвет изменяется только в лунках, содержащих MMP2, антитела с биотином и авидин с пероксидазой хрена. Ферментативную реакцию прекращали добавлением 50 мкл Стоп-реагента (раствор серной кислоты) в каждую лунку. Результаты ИФА измеряли фотометрическим методом на длине волны 450±10 нм. Концентрацию MMП-2 в образцах рассчитывали в соответствии со стандартной (калибровочной) кривой. Диапазон определения 0.78 - 50 нг/мл. Минимальная определяемая концентрация 0.27 нг/мл.
Пример 1. Пациентка Н., 31 год, доставлена 18 сентября 2018 года бригадой скорой медицинской помощи из женской консультации в родильное отделение ГКБ имени С.С. Юдина с жалобами на отеки верхних и нижних конечностей, повышение артериального давления до 150/100 мм рт.ст.
Настоящая беременность – первая. Срок беременности 31-32 недели.
I и II триместры беременности осложнились угрозой прерывания беременности. III триместр осложнился артериальной гипертензией 130/80 мм рт.ст., отеками, патологической прибавкой в весе.
Соматические заболевания – миопия средней степени, пролапс митрального клапана, хронический гастрит.
При поступлении состояние средней тяжести. Сознание ясное, кожные покровы обычного цвета, отеки верхних и нижних конечностей. Дыхание везикулярное, ЧДД 16 в мин. Тоны сердца ясные, ритмичные, ЧСС 70 в мин. АД 140/90 мм рт.ст. SpO2 – 100%. Язык розовый, влажный. Живот увеличен за счет беременной матки, безболезненный. Перистальтика обычной звучности. Мочеиспускание произвольное.
Положение плода продольное, головное предлежание. ЧСС плода 140 уд/мин. Шевеления плода ощущает.
УЗ исследование матки и плода – нарушение маточно-плацентарно-плодового кровотока IА степени, Синдром задержки роста плода 1 степени.
В клиническом анализе крови уровень гемоглобина 122 г/л; эритроциты 4,0; тромбоциты 221; лейкоциты 13,9.
В общем анализе мочи белок 0,35 г/л.
В биохимическом анализе крови – глюкоза 4,4; альбумин – 39,7 г/л; КФК 101; альфа-амилаза – 42 Ед/л; АСТ – 27; АЛТ – 25; Щелочная фосфатаза – 98; Лактатдегидрогеназа – 132
Показатели коагулограммы в пределах референсных значений.
Уровень ММП-2 в плазме составил 411 нг/мл.
По данным осмотра и клинико-лабораторного обследования установлен диагноз «Умеренная преэклампсия».
Учитывая высокий уровень ММП-2 решено госпитализировать пациентку в отделение патологии беременности.
В отделении патологии беременности проводился тщательный мониторинг состояния матери и плода.
22 сентября 2018 г. (третьи сутки стационарного пребывания) у пациентки появились жалобы на головную боль. АД 160/110 мм рт.ст. По данным лабораторного исследования: суточная протеинурия 3,2 г/л, тромбоцитопения, повышение АЛТ, АСТ, ЛДГ, снижение диуреза.
Учитывая нарастание тяжести преэклампсии, отсутствие эффекта от проводимой терапии, снижение диуреза, отечный синдром, стойкое повышение артериального давления, нарастание протеинурии у первородящей в сроке 31-32 недели решено родоразрешить пациентку путем операции кесарево сечение в срочном порядке. Извлечена живая недоношенная девочка с массой тела 1770 г. с оценкой состояния по шкале Апгар 6-7 баллов.
Пациентка наблюдалась в отделении анестезиологии и реанимации, где проводилась антигипертензивная, инфузионная, противотромботическая, антибактериальная, утеротоническая терапия.
На 9-е сутки (1 октября 2018 года) после родоразрешения пациентка выписана из стационара под наблюдение врача женской консультации по месту жительства.
Пример 2. Пациентка О., 37 лет, поступила 10 сентября 2018 года в родильный дом по направлению врача женской консультации в связи с повышением АД до 155/90 мм рт.ст.
Настоящая беременность – первая. Срок беременности 33-34 недели.
I триместр беременности – был эпилептический припадок (амбулаторное лечение), II триместр – без осложнений, III триместр – повышение АД 150/90 мм рт.ст.
Соматические заболевания – хроническая артериальная гипертензия, генетическая тромбофилия, эпилепсия, миопия средней степени.
При поступлении состояние средней тяжести. Сознание ясное, кожные покровы обычного цвета, пастозность голеней и стоп. Дыхание везикулярное, ЧДД 16 в мин. Тоны сердца ясные, ритмичные, ЧСС 78 в мин. АД 140/80 мм рт.ст. Язык розовый, влажный. Живот увеличен за счет беременной матки, безболезненный. Перистальтика обычной звучности. Мочеиспускание произвольное.
Положение плода продольное, головное предлежание. ЧСС плода 140 уд/мин. Шевеления плода ощущает.
УЗ исследование матки и плода – без патологии.
Результаты клинико-лабораторных данных – в пределах референсных значений.
В общем анализе мочи белок 0,43 г/л.
Уровень ММП-2 в плазме составил 213 нг/мл.
По данным осмотра и клинико-лабораторного обследования установлен диагноз «Умеренная преэклампсия».
Учитывая низкий уровень ММП-2 решено госпитализировать пациентку в отделение патологии беременности для дальнейшего наблюдения и клинико-лабораторного обследования.
14 сентября 2018 г. (4-е сутки стационарного пребывания), учитывая удовлетворительное состояние пациентки, положительную динамику проводимой терапии, стабилизацию цифр артериального давления, регрессирование отеков и протеинурии, стабильную гемодинамику, отсутствие признаков страдания плода по данным КТГ и УЗИ, нормальные показатели лабораторных анализов, пациентка выписана под амбулаторное наблюдение врача женской консультации по месту жительства.
Таким образом, предлагаемый способ позволяет с высокой вероятностью (не менее 80%) спрогнозировать высокий риск тяжелого течения ранней преэклампсии.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования рецидива ранней тяжелой преэклампсии по результатам исследования уровня плацентарных микровезикул в плазме крови у пациенток с тяжелой преэклампсией в личном анамнезе | 2022 |
|
RU2798715C1 |
| Способ прогнозирования ранней преэклампсии по данным уровня прокоагулянтной активности тканевого фактора в плазме крови в сроки гестации 19-21 неделя у пациенток группы низкого риска | 2022 |
|
RU2795083C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЯЖЁЛОЙ ПРЕЭКЛАМПСИИ | 2024 |
|
RU2831487C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЭФФЕКТИВНОСТИ ТЕРАПИИ ПРЕЭКЛАМПСИИ | 2011 |
|
RU2475753C1 |
| СПОСОБ ПРОЛОНГИРОВАНИЯ БЕРЕМЕННОСТИ ПРИ РАННЕЙ ПРЕЭКЛАМПСИИ | 2023 |
|
RU2803574C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 1 И 2 ТИПОВ | 2020 |
|
RU2751139C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С РАЗЛИЧНЫМИ ТИПАМИ САХАРНОГО ДИАБЕТА | 2021 |
|
RU2767912C1 |
| Способ формирования группы риска развития преэклампсии | 2021 |
|
RU2762204C1 |
| Способ прогнозирования риска развития преэклампсии | 2023 |
|
RU2817206C1 |
| Способ прогнозирования эффективности лечения преэклампсии средней тяжести | 2019 |
|
RU2705374C1 |
Изобретение относится к медицине, а именно к акушерству и гинекологии, и может быть использовано для прогнозирования тяжести течения ранней преэклампсии у беременных с установленным диагнозом умеренной преэклампсии. Проводят количественное определение в плазме крови беременной женщины матриксной металлопротеиназы 2 типа (ММП-2). При значении ММП-2 равном или превышающем 379 нг/мл прогнозируют высокий риск тяжелого течения преэклампсии. Способ обеспечивает возможность получения прогнозной оценки нарастания тяжести течения ранней преэклампсии с высокой точностью у пациенток с установленным диагнозом «умеренная преэклампсия» в сроке гестации 24-34 недели за счет количественного определения в плазме крови беременной женщины ММП-2, что позволяет выявить пациенток с высоким риском прогрессирования течения преэклампсии. 2 ил., 2 табл., 2 пр.
Способ прогнозирования тяжести течения ранней преэклампсии у беременных с установленным диагнозом умеренной преэклампсии, включающий количественное определение в плазме крови беременной женщины матриксной металлопротеиназы 2 типа (ММП-2) и при значении ММП-2 равном или превышающем 379 нг/мл прогнозируют высокий риск тяжелого течения преэклампсии.
| WO 2017079741 A1, 11.05.2017 | |||
| WO 2011157445 A1, 22.12.2011 | |||
| WO 2014078622 A1, 22.05.2014 | |||
| ТИМОХИНА Е.В | |||
| и др | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| XV Международный конгресс по репродуктивной медицине | |||
| М | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| АКСЕНОВА А.С | |||
| и др | |||
| Предикторы развития преэклампсии у беременных с гипертензивным | |||
Авторы
Даты
2021-08-16—Публикация
2021-02-28—Подача