Изобретение относится к медицине, а именно к кардиологии, и может быть использовано при лечении ишемической болезни сердца, а именно при медицинской реабилитации пациентов, перенесших инфаркт миокарда.
Известны физические тренировки больных трудоспособного возраста, перенесших инфаркт миокарда на различных этапах реабилитации (Николаева Л.Ф., Аронов Д.М. Реабилитация больных ишемической болезнью сердца. - М.: Медицина, 1988 год). Стационарный этап физической реабилитации больных, перенесших инфаркт миокарда, проводится по 3-5-недельной программе и имеет цель восстановить способность больного к самообслуживанию, предотвратить ухудшение состояния сердечно-сосудистой системы, скелетной мускулатуры и других органов и систем к гиподинамии и физически и психологически подготовить больного к дальнейшему расширению физических тренировок (Сыркин А.Л. Инфаркт миокарда. - М.: Медицина, 1991 год). Кроме того, физические тренировки положительно влияют на реологические свойства крови, снижают риск тромбоэмболических осложнений.
Общеизвестно, что у пожилых пациентов наиболее часто возникают такие осложнения инфаркта миокарда, как ранняя постинфарктная стенокардия, аневризма сердца, желудочковые нарушения ритма, сердечная недостаточность. Существует тесная взаимосвязь между старением и сердечно-сосудистыми заболеваниями: к физиологическим возрастным изменениям у лиц пожилого и старческого возраста очень часто присоединяются нарушения, связанные с заболеванием не только сердца и сосудов, но и сопутствующая патология. Все это, иногда кардинально, влияет на тактику ведения больных, зачастую лимитируя объем вмешательств, заставляя порой отказаться от радикальных методов лечения, сводя их к симптоматической терапии. Адекватное проведение физической реабилитации у данной категории пациентов может вызвать значительные затруднения, но занятия у этих пациентов необходимы, так как даже кратковременная гиподинамия ведет к существенным изменениям кровообращения на периферии, развитию дистрофических изменений в мышцах и высокому риску тромбоэмболических осложнений. До настоящего времени санаторный этап реабилитации после перенесенного инфаркта миокарда был относительно противопоказан для пациентов пожилого возраста и, как следствие, недостаточно изучен (см. патент RU №2329780, кл. А61Н 1/00, опубл. 27.07.2008).
Известен способ лечения ишемической болезни сердца, стенокардии напряжения I-II функциональных классов, в котором применяется прием внутрь питьевой минеральной воды, проведение подводного душа-массажа, транскраниальной электростимуляции и радоновой бальнеотерапии, прием внутрь питьевой минеральной воды малой минерализации, гидрокарбонатную натриево-кальциевую слабо кислую углекислую мышьяковистую борную, с торговым названием «Чвижепсе», с четвертого дня, через день проводят процедуры подводного душа-массажа и транскраниальной электростимуляции аппаратом «ТРАНСАИР-01», а радоновую бальнеотерапию проводят в виде общих ванн с 5 дня через день (см. патент RU №2440088, кл. А61Н 33/02, опубл. 20.01.2012).
Данный способ повышает терапевтическую эффективность лечения, стабилизирует течение и уменьшает риск развития осложнений ишемической болезни сердца за счет активизации адаптационных возможностей организма, стимуляции активности вегетативной нервной системы, нормализации коронарных резервов миокарда и внутрисердечной гемодинамики, улучшения сократимости миокарда, коррекции дислипидемии, нормализации перикисного окисления липидов, улучшения работы антиоксидантной и свертывающей систем, коррекции артериальной гипертензии с достижением целевого уровня артериального давления, повышения толерантности к физической нагрузке.
Однако данный способ не раскрывает возможности реабилитации больных, которые перенесли инфаркт миокарда, что сужает возможности использования данного способа при восстановлении больных с сердечнососудистыми заболеваниями, перенесшими инфаркт миокарда.
Наиболее близким к изобретению является способ медицинской реабилитации пациентов перенесших инфаркт миокарда, заключающийся в том, что проводят медикаментозное лечение, диетотерапию, психотерапию физиотерапевтические воздействие в сочетании с приемом минеральной воды и лечебной физкультурой (см. патент RU №2308930, кл. А61Н 7/00, опубл. 27.10.2007).
Предложенный способ позволяет снизить частоту развития повторных сердечно-сосудистых катастроф, снизить выход на первичную инвалидность, повысить толерантность к физической нагрузке.
При этом следует отметить, что известны экспериментальные исследования влияния питьевых минеральных вод на продукцию серотонина и инсулина (Н.Д. Полушина, Гос НИИ курортологии, Пятигорск, 1998 г.), в которых достоверно отмечено, что питьевые минеральные воды обладают уникальной способностью активировать ранний пул секреции инсулина и в большей степени продукцию кишечного серотонина, а также прямую корреляционную связь между этими показателями. Авторы делают оптимистический вывод, что для профилактики преждевременного старения и увеличения продолжительности жизни одним из наиболее доступных и эффективных средств могут быть питьевые минеральные воды. Однако решение вопросов выбора минеральных вод, длительности приема, температуры и повторяемости в течение жизни авторы рекомендуют решать практикам. Кроме того, описанный выше способ достаточно трудоемок и не раскрывает возможности использования других видов минеральной воды, а также других видов физиотерапевтического воздействия на организм больного в сочетании с лечебной физкультурой, что сужает возможность реализации данного способа медицинской реабилитации.
Технической проблемой, решаемой в изобретении, является преодоление выявленных выше недостатков известных способов реабилитации.
Технической результат заключается в повышении эффективности реабилитации, улучшении психоэмоционального статуса больных, повышении адаптивных возможностей организма, физической работоспособности, нормализации показателей липидного обмена, перекисного окисления липидов, антиоксидантной и свертывающей систем, повышении терапевтической эффективности, стабилизации течения и уменьшению риска осложнений ишемической болезни сердца за счет использования другого вида минеральной воды в сочетании с другими видами физиотерапевтического воздействия и лечебной физкультуры.
Проблема решается, а технический результат достигается за счет того, что способ медицинской реабилитации пациентов, перенесших инфаркт миокарда, на фоне стандартной терапии ишемической болезни сердца, заключающийся в том, что проводят физиотерапевтические воздействие в сочетании с приемом минеральной воды и лечебной физкультурой, при этом минеральную воду употребляют в течение 21-го дня перорально, при этом употребляют минеральную воду Лабинского месторождения по 250 мл 7 раз в неделю, трижды в день: перед завтраком, обедом и ужином и принимают ванны с минеральной водой Лабинского месторождения 12 раз на курс, при этом после первой процедуры делается перерыв на 1 день, потом проводится по 1 процедуре 2 дня подряд, затем перерыв в 1 день, потом процедуры 3 дня подряд и 1 день перерыв, потом опять 3 дня подряд, затем данные процедуры делаются через перерыв в 1 день, в качестве физиотерапии наружно на все тело проводят пароуглекислые ванны аппаратом «Оккервиль Комби» с введением СО2 под давлением 2 МПа в количестве 10 на курс по 15 минут ежедневно, затем сразу после этой процедуры проводят курс магнитотерапии на область головы прибором «Амо-Атос» с помощью приставки «Оголовье» в количестве 10 на курс через день, а также осуществляют электросон на трансорбитальную область головы аппаратом «ЭС-10-05» по крайней мере пять раз в неделю по 10 минут, а в качестве лечебной физкультуры проводят тренировки на велотренажерах по 20 минут через день и скандинавскую ходьбу по 20 минут в день.
В предлагаемом способе используются минеральные воды скважин №1-Л БИС и №2-Л. На территории Лабинского санатория работают две скважины с хлоридно-гидрокарбонатно-натриевой щелочной минеральной водой различного состава и лечебных свойств, при этом 1-Л БИС по ГОСТ 13273-88 может быть отнесена к I группе, тип Горячеключевской №1.
Минеральная вода скважины №1-Л БИС содержит ряд микроэлементов таких, как железо, фтор, бром, йод, кремний, бор. Воды подобного состава широко используются при лечении сердечно-сосудистых, кожных заболеваний, травматических повреждений костей и мышц, а также дегенеративных заболеваний опорно-двигательного аппарата.
Пациенты употребляют в течение 21-го дня перорально минеральную воду Лабинского месторождения №2-Л по 250 мл 7 раз в неделю, трижды в день: перед завтраком, обедом и ужином. Многолетние исследования минеральных вод Лабинского источника показали, что вода №2-Л аналогична воде скважины 84-М Лазаревская курорт Сочи (средне-минерализированная: М=64 г/куб.дм); воду по характеристикам приближающуюся к водам XXII - в группы Кармадонского типа питьевых лечебных минеральных вод (маломинерализованная: М<5,0 г/куб.дм). Показаниями к применению минеральной воды скважины №2-Л являются хронические гастриты с нормальной и повышенной кислотностью, хронические колиты и энтероколиты, хронические заболевания печени и желчевыводящих путей, хронические панкреатиты, болезни обмена веществ (сахарный диабет, ожирение, мочекислый диурез, оксалурия, фосфатурия, подагра).
В способе одновременно пациенты получают ванны с минеральной водой Лабинского месторождения №1-Л БИС в количестве 12 штук на курс, при этом после первой процедуры делается перерыв на 1 день, потом проводится по 1 процедуре 2 дня подряд, затем перерыв в 1 день, потом процедуры 3 дня подряд и 1 день перерыв, потом опять 3 дня подряд, затем данные процедуры делаются через перерыв в 1 день.
Также на курсе проводят наружно на все тело - пароуглекислые ванны аппаратом «Оккервиль Комби» с введением СО2 под давлением 2 МПа в количестве 10 на курс по 15 минут ежедневно Расширение периферических сосудов связано с перераспределением циркулирующей крови, возрастанием венозного оттока, активацией механизма Франка-Старлинга. Гидростатическое воздействие углекислой ванны и углубленное дыхание во время процедуры способствуют улучшению периферического и венозного кровотока. Углекислые ванны обусловливают улучшение адаптационной способности сердечно-сосудистой системы к нагрузкам, повышение устойчивости к условиям гипоксии и толерантности к физическим нагрузкам.
Процедуры пароуглекислой ванны включает в себя следующие этапы: прогрев ложа и сиденья ванны, размещение пациента в установке, подача углекислого газа и принятие, непосредственно, паровоздушных углекислых ванн, этап удаления газа перед выходом пациента из ванны.
Для подачи углекислого газа в ванну используют либо централизованную систему подачи СО2, либо баллоны с газом, устанавливаемые на расстояние 1,5-2 м от ванны. Для герметизации ванны во время процедуры предназначен специальный чехол с шейным уплотнителем, который фиксируется с помощью боковых креплений и закрывает всю поверхность ложа ванны.
Для принудительного удаления углекислого газа после проведения процедуры используется влагостойкий вентилятор, монтируемый на стену рядом с ванной. Вытяжка осуществляется сразу за пределы здания либо в центральную систему вентиляции при условии, что она не будет иметь возможности распространяться по другим помещениям.
Сразу после окончания этой процедуры пациентам проводят магнитотерапию на голову прибором «Амо-Атос» с помощью приставки (излучателя) «Оголовье» в количестве 10 на курс через день. Кроме того, больные получают электросон на трансорбитальную область головы аппаратом «ЭС-10-05» пять раз в неделю по 10 минут.
Аппарат «АМО-АТОС» генерирует переменное или пульсирующее бегущее магнитное поле (БМП), которое обладает рядом особенностей. В настоящее время можно считать установленным фактом, что воздействие любого физического фактора, в том числе магнитного поля, на организм человека определяется набором биотропных параметров поля. Аппарат «АМО-АТОС» обеспечивает динамичное воздействие БМП с максимальным набором биотропных параметров, обеспечивает резонансное воздействие в диапазоне функционирования основных систем организма.
Применение в способе аппарата для электросна «ЭС-10-05» на трансорбитальную область головы пациентов проводят, по 10 минут на процедуру. Принцип работы данного аппарата связан с импульсным током низкой частоты малой длительности и слабой силы, вырабатываемым генератором, при этом воздействуют в качестве ритмического раздражителя на нервные клетки коры головного мозга. Для воздействия импульсного тока на головной мозг электроды накладываются на область глазниц и затылочную часть головы.
Одновременно на курсе реабилитации проводится лечебная физкультура в виде методики стандартной скандинавской ходьбы по 20 минут ежедневно и тренировки на велотренажерах по 20 минут через день. При этом максимальная мощность тренирующего воздействия не превышает 50% от пороговой. Продолжительность занятий - 20 мин, количество дней тренировок - 11.
Тренировочные нагрузки в способе устанавливаются по результатам велоэргометрической пробы.
Пациенты I функционального класса (I ФК) занимаются лечебной физкультурой по программе тренировочного режима. Дозированная скандинавская ходьба по ровной местности рекомендуется в основном в стабильном темпе, но допустимы периодические умеренные ускорения. Начинается ходьба с 5, км, постепенно увеличивается до 8 км (при скорости 4-5 км/ч). Отдельные участки могут иметь подъем 10°-15°.
Пациенты II ФК занимаются по программе щадяще-тренирующего режима- Дозированная ходьба проводится в медленном темпе, постепенно, к третьему сеансу, темп повышается до среднего-
Мобилизация большого числа моторных единиц при дозированной ходьбе, особенно при скандинавской ходьбе, приводит к совершенствованию межмышечной координации, повышению работоспособности мышц. Постоянное сокращение отдельных миофибрилл скелетных мышц, создающих вибрацию, передается на стенки сосудов («внутримышечное сердце»), что активизирует периферическое кровообращение. Увеличение силы и выносливости мышц, особенно нижних конечностей, повышает функцию экстракардиальных факторов кровообращения (сократительная работа мышц, движения в суставах, тонус сосудов, движения грудной клетки и диафрагмы).
Лечебная физкультура на велотренажере также проводят под контролем врача по функциональной диагностике или опытного методиста.
У больных III ФК Тренировочная частота пульса (ЧСС) по отношению к пороговой ЧСС (выявляемой при проведении ВЭМ (велоэргометрии)), должна составлять в среднем 55-60%; у больных Ι-ΙΙΦК - 65-70%.
Артериальное давление (АД) во время нагрузки не должно повышаться более чем на 50 мм рт. ст., или снижаться более чем на 10 мм рт. ст. При физической нагрузке отсутствие подъема систолического АД так же, как и повышение диастолического АД более, чем на 10 мм рт. ст., следует рассматривать, как неадекватную реакцию на физические нагрузки и снижать ее. Контроль АД во время тренировочного занятия осуществляется в ходе выполнения нагрузки.
Реабилитационный курс по предлагаемому способу прошли 30 человек. Клиническое обследование больных включало изучение анамнеза заболевания и кардиологической симптоматики. Критериями включения в исследование были пациенты мужчины и женщины, которые получали амбулаторное или стационарное лечение, состояние которых удовлетворяло диагнозам по критериям МКБ-10: гипертоническая болезнь, хроническая сердечная недостаточность, наличие стенокардии напряжения, перенесших острое нарушение коронарного кровообращения (инфаркт миокарда).
Обследование проводили до и после реабилитационных мероприятий. Комплексное обследование пациентов проводилось с учетом анамнестических, клинических, лабораторных и инструментальных методов исследования в соответствии с общепринятыми критериями в клинической кардиологической практике. Исследование кардиологического статуса пациентов предусматривало осмотр больного, сбор жалоб, выяснение истории развития заболевания.
Пациенты, предъявляли жалобы на одышку при физической нагрузке и утомляемость при получаемой медикаментозной терапии, наличию и выраженности класса хронической сердечной недостаточности (ХСН). В процессе реабилитации доля пациентов, предъявляющих данные симптомы, снизилась с 43% до 3% (р=0,0005).
Сравнительный анализ выраженности клинических проявлений ХСН в процессе реабилитации, выявил достоверное снижение функционального класса. Класс ХСН снизился у 47% (р=0,002). При оценке перераспределения пациентов по функциональным классам ХСН обращает на себя внимание, что к концу санаторного этапа реабилитации пациенты с ХСН ФК II отсутствовали. Достоверно увеличилось количество пациентов без признаков ХСН (р=0,03).
Благодаря системному действию ЛФК аэробной направленности происходит изменение функционального класса ХСН в сторону снижения по клиническим проявлениям и результатам теста шестиминутной ходьбы.
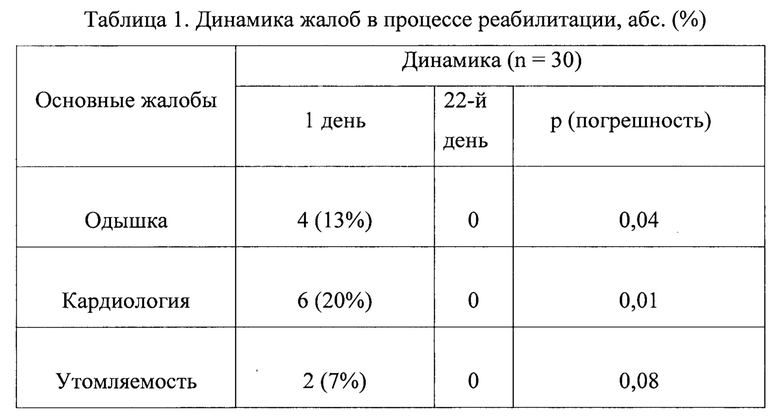
В процессе реабилитации также произошло изменение показателя жизненной емкости легочной ткани (ЖЕЛ) в сторону увеличения со значения с 4550 до 4650 мл (р=0,002).
Оценка динамики индекса массы тела (ИМТ) позволила определить влияние исследуемых программ физической реабилитации на метаболический статус пациентов в процессе санаторного этапа реабилитации. Было получено статистически достоверное изменение показателя по сравнению с исходными величинами. ИМТ снизился с 29,5±3,38 кг/м2 до 29,3±3,2 кг/м2 (р=0,036).
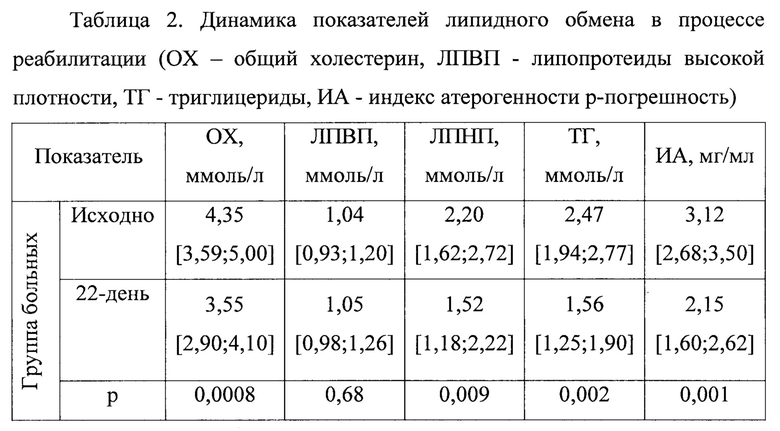
Исследование липидного спектра выявило нарушение липидного обмена у обследованных больных. На заключительном этапе исследования отмечено достоверное снижение средних величин содержания общего холестерина, липопротеинов низкой плотности и индекса атерогенности (р<0,05). Повышение содержания липопротеинов высокой плотности было достоверно (р<0,05). Было также получено статистически значимое снижение триглицеридов к концу санаторного этапа реабилитации (р<0,05).
Благодаря использованию бальнеологии, физиотерапии (ФТ) и ЛФК, входящих в данный способ медицинской реабилитации, у всех пациентов улучшились также показатели липидного обмена, препятствующие развитию атеросклероза.
Таким образом, программы санаторной реабилитации, включающие тренировки скандинавской ходьбой, дозированной ходьбой или велотренировки оказали положительное влияние на функциональное состояние кардиореспираторной системы, оцениваемое по показателям частоты сердечных сокращений, артериального давления и жизненной емкости легких. Способ позволяет снизить количество дней восстановительного лечения и улучшить психоэмоциональный статус больных.
Клинический пример №1.
Больной Е., 65 лет, переведен в кардиологическое отделение санатория на 22 сутки от начала острого инфаркта миокарда.
Диагноз: ишемическая болезнь сердца (ИБС): первичный мелкоочаговый инфаркт миокарда перегородки, верхушки, боковой стенки. ХКН 2 ст, ХСН 1 ст. ФК 2. Гипертоническая болезнь III ст., риск 4. Сахарный диабет 2 тип средней степени тяжести, субкомпенсация, в рамках метаболического синдрома.
Два года назад перенес ишемический инсульт. При госпитализации в неврологическое отделение впервые была выявлена гипертоническая болезнь и сахарный диабет.
Пять месяцев назад перенес рецидивирующий ишемический инсульт с правосторонним гемипарезом 2 стадии. После санаторной реабилитации произошло полное восстановление функции конечностей и через 3 месяца приступил к работе по специальности.
На фоне регулярного медикаментозного лечения (энап, верапамил, кардиомагнил, диабетон MB, вазилип) впервые возник приступ давяще-жгучей загрудинной боли в покое длительностью около 30 мин., купировался приемом нитросорбида, был госпитализирован в кардиологическое отделение. В динамике по ЭКГ сформировались признаки мелкоочаговый переднего инфаркта миокарда.
При обследовании в стационаре: Общий анализ крови (OAK) - без особенностей (б/о (без особенностей)), общий анализ мочи (ОАМ) - б/о. Сахар крови 13,06 ммоль/л. Гликемический профиль: 9,8-6,7-6,5-10,7 ммоль/л. R-графия органов грудной клетки (ОГК): инфильтративных изменений нет. Нарушений гемодинамики малого круга не выявлено. Эхо-КГ: расширены полости левого желудочка, правого желудочка, левого предсердия. Аорта 3,2 см, стенки уплотнены. Клапаны б/о. Зон гипокинезии миокарда нет. ФВ 50%.
В стационаре коронарные боли повторялись в течение недели часто, затем 0-1 раз в день. На момент перевода в санаторий освоил III ступень двигательной активности.
При поступлении в санаторий сохранялись приступы стенокардии в пределах 2 функционального класса, недостаточность кровообращения 2А стадии. При объективном осмотре общее состояние удовлетворительное. Телосложение гиперстеническое. Подкожная жировая клетчатка избыточная. Кожные покровы нормальной окраски. Отеков нет. Пульс 92 удара в мин., ритмичный. Тоны сердца приглушенные, шумы сердца отсутствуют. Артериальное давление (АД) 130/90 мм рт. ст. Частота дыхания (ЧД) 21 в мин., при перкуссии легких звук легочный с коробочным оттенком, дыхание везикулярное, хрипов нет. Язык влажный, обложен белым налетом. Живот мягкий, безболезненный. Печень не увеличена.
При обследовании в санатории: В общий клинический анализ крови (OAK), - без особенностей, в общий клинический анализ мочи (ОАМ) сахар 2%, сахар крови 15,0 ммоль/л. По ЭКГ - синусовая тахикардия 96 ударов в мин., одиночная и парная желудочковая экстрасистолия, гипертрофия миокарда левого желудочка с признаками его систолической перегрузки. Мелкоочаговый верхушечный и боковой инфаркт миокарда, в стадии рубцевания.
По суточному мониторингу ЭКГ и АД зарегистрирована тахикардия в течение суток (max 127 ударов в мин.), одиночная желудочковая экстрасистолия 33 в час днем, 15 в час ночью; парная желудочковая экстрасистолия около 1 в час; эпизод групповой желудочковой экстрасистолии в дневное время. Нарушение ритма соответствует IV Б классу по Лауну. Выявлено 3 эпизода депрессии ST≥1 мм при ходьбе (ЧСС > 120 ударов в мин), сопровождались коронарными болями, на фоне АД > 160/110 мм рт. ст. Динамика АД за сутки характерна для умеренной артериальной гипертензии.
Была проведена медицинская реабилитация по предлагаемому способу. При велоэргометрии пороговая нагрузка была 50 Вт с ЭКГ-признаками ишемии миокарда при ЧСС 108 ударов в мин., тренирующий пульс 92 удара в мин. Сахар крови в динамике понизился до 8,6 ммоль/л.
На фоне проводимой реабилитации у пациента уменьшились признаки сердечной недостаточности. По ЭКГ - ритм синусовый 76 в мин., экстрасистолы не регистрировались, в состоянии миокарда положительная динамика за счет уменьшения признаков систолической перегрузки левого желудочка.
По суточному мониторированию ЭКГ и АД регистрировался синусовый ритм 56-98 ударов в мин., единичные редкие желудочковые экстрасистолы, ишемических изменений не выявлено.
К моменту выписки из санатория у пациента признаков сердечной недостаточности не было, сохранялись редкие приступы коронарных болей в пределах 1 ФК, по ЭКГ - положительная динамика, по суточному мониторированию ЭКГ и АД регистрировались одиночные желудочковые экстрасистолы, соответствующие I градации по Лауну.
Клинический пример №2.
Больной Α., 67 лет, переведен в кардиологическое отделение санатория на 24-е сутки от начала ИМ.
Диагноз: ИБС: первичный мелкоочаговый инфаркт миокарда перегородки, верхушки, боковой стенки. ХКН 1 ст, ХСН 1 ст. ФК 1. Гипертоническая болезнь III ст., риск 4. Гипертоническая болезнь 10 лет, постоянной гипотензивной терапии не получал, у кардиолога не наблюдался.
На фоне интенсивных физических впервые возник приступ давяще-жгучей загрудинной боли в покое длительностью около 30 минут, в связи с чем был госпитализирован в кардиологическое отделение. В динамике по ЭКГ сформировались признаки мелкоочагового переднего инфаркта миокарда.
При обследовании в стационаре: OAK - б/о, ОАМ - б/о. R-графия ОГК: инфильтративных изменений нет. Нарушений гемодинамики малого круга не выявлено. Эхо-КГ: расширена полость левого желудочка Аорта 3,2 см, стенки уплотнены. Клапаны б/о. Зон гипокинезии миокарда нет. ФВ 45%. В стационаре коронарные боли не повторялись. На момент перевода в санаторий освоил IV СДА.
При поступлении в санаторий жалоб не предъявлял. При объективном осмотре общее состояние удовлетворительное. Телосложение нормостеническое. Кожные покровы нормальной окраски. Отеков нет. Пульс 76 ударов в мин., ритмичный. Тоны сердца приглушенные, шумы сердца отсутствуют. АД 130/90 мм рт. ст. ЧД 18 в мин., при перкуссии легких звук легочный, дыхание везикулярное, хрипов нет. Язык влажный, чистый. Живот мягкий, безболезненный. Печень не увеличена.
При обследовании в санатории: В OAK, ОАМ - без особенностей. По ЭКГ - ритм синусовый 68 ударов в мин., гипертрофия миокарда левого желудочка. Мелкоочаговый верхушечный и боковой инфаркт миокарда, в стадии рубцевания.
По суточному мониторированию ЭКГ и АД зарегистрирован синусовый ритм 52-98 ударов в мин., одиночная желудочковая экстасистолия. Нарушение ритма соответствует I классу по Лауну. Ишемических изменений не выявлено. Динамика АД за сутки характерна для умеренной артериальной гипертензии.
Была проведена медицинская реабилитация по предлагаемому способу. По ВЭМ пороговая нагрузка 100 Вт при достижении субмаксимальной ЧСС без ишемических изменений. Тренирующий пульс 100 ударов в мин.
По ЭКГ - положительная динамика. Результаты суточного мониторирования ЭКГ и АД и пороговая нагрузка по ВЭМ остались прежними. Пациент переведен на V СДА, класс тяжести 1.
К моменту выписки из санатория у пациента признаков сердечной и коронарной недостаточности не было, по ЭКГ - положительная динамика, по суточному мониторированию ЭКГ и АД регистрировались одиночные желудочковые экстрасистолы, соответствующие I градации по Лауну.
Клинический пример №3.
Больной М., 64 лет, переведен в кардиологическое отделение санатория на 21 сутки от начала ИМ.
Диагноз: ИБС: первичный крупноочаговый передне-распространенный инфаркт миокарда. Аневризма передней стенки левого желудочка, желудочковая экстрасистолия, НК 0-1 ст. Артериальная гипертензия III, риск 4, декомпенсация. Гипертоническая болезнь 10 лет, постоянной гипотензивной терапии не получал, у кардиолога не наблюдался.
На фоне интенсивных физических впервые возник приступ давяще-жгучей загрудинной боли в покое длительностью около 30 минут, в связи с чем по СМП был госпитализирован в кардиологическое отделение. В динамике по ЭКГ сформировались признаки крупноочагового переднего инфаркта миокарда.
При обследовании в стационаре:
OAK - б/о, ОАМ - б/о. R-графия ОГК: инфильтративных изменений нет. Нарушений гемодинамики малого круга не выявлено. Эхо-КГ: расширена полость левого желудочка Аорта 3,2 см, стенки уплотнены. Клапаны б/о. Акинезии передней стенки левого желудочка и межжелудочковой перегородки. Аневризма в области верхушки. ФВ 34%. В стационаре коронарные боли не повторялись. На момент перевода в санаторий - III СДА.
При поступлений в санаторий жалоб не предъявлял. При объективном осмотре общее состояние удовлетворительное. Телосложение нормостеническое. Кожные покровы нормальной окраски. Отеков нет. Пульс 63 удара в мин., ритмичный. Тоны сердца приглушенные, шумы сердца отсутствуют. АД 130/90 мм рт. ст. ЧД 18 в мин., при перкуссии легких звук легочный, дыхание везикулярное, хрипов нет. Язык влажный, чистый. Живот мягкий, безболезненный. Печень не увеличена.
При обследовании в санатории: В OAK, ОАМ - без особенностей. По ЭКГ - ритм синусовый 60 ударов в мин., гипертрофия миокарда левого желудочка. Крупноочаговый передний инфаркт миокарда, в стадии рубцевания. Аневризма верхушки.
По суточному мониторированию ЭКГ и АД зарегистрирован синусовый ритм 52-90 ударов в мин., одиночная желудочковая экстрасистолия. Нарушение ритма соответствует I классу по Лауну. Ишемических изменений не выявлено. Динамика АД за сутки характерна для умеренной артериальной гипертензии.
Была проведена медицинская реабилитация по предлагаемому способу. По ВЭМ пороговая нагрузка 50 Вт без ишемических изменений. Тренирующий пульс 88 ударов в мин.
По ЭКГ в результате использования способа - положительная динамика. Результаты суточного мониторирования ЭКГ и АД и пороговая нагрузка по ВЭМ остались прежними. Пациент переведен на IV СДА, класс тяжести 3.
К моменту выписки из санатория у пациента признаков сердечной и коронарной недостаточности не было, по ЭКГ - положительная динамика, по суточному мониторированию ЭКГ и АД регистрировались одиночные желудочковые экстрасистолы, соответствующие I градации по Лауну. Таким образом, на момент выписки пациент освоил IV СДА и соответствовал 3 классу.
Предлагаемый способ позволяет повысить эффективность реабилитации, снизить количество дней восстановительного лечения и улучшить психоэмоциональный статус больных, обеспечивает повышение адаптивных возможностей организма, физической работоспособности, нормализацию показателей липидного обмена, перекисного окисления липидов, антиоксидантной и свертывающей систем, повышение терапевтической эффективности, стабилизацию течения и уменьшение риска осложнений ишемической болезни сердца. Способ достоверно улучшает функции физической тренированности в процессе реабилитации, а анализ всей клинической и лабораторно-инструментальной картины исследуемых пациентов позволяет сделать вывод о том, что данный способ восстановительного лечения после перенесенного инфаркта миокарда также положительно влияет на течение и прогноз всех выявленных у больных заболеваний.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФИЗИЧЕСКОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ, ПЕРЕНЕСШИХ ИНФАРКТ МИОКАРДА В ПОЖИЛОМ ВОЗРАСТЕ НА САНАТОРНОМ ЭТАПЕ РЕАБИЛИТАЦИИ | 2006 |
|
RU2329780C2 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ С ПАТОЛОГИЕЙ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ И ОГРАНИЧЕНИЯМИ ДВИГАТЕЛЬНОЙ ФУНКЦИИ | 2008 |
|
RU2370254C1 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ, ПЕРЕНЕСШИХ ИНФАРКТ МИОКАРДА С НАРУШЕНИЕМ РИТМА И ПРОВОДИМОСТИ | 1997 |
|
RU2140300C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С СЕРДЕЧНО-СОСУДИСТЫМИ ЗАБОЛЕВАНИЯМИ | 2013 |
|
RU2543468C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА | 1998 |
|
RU2164126C2 |
| Способ прогнозирования наджелудочковых нарушений ритма сердца у пациентов, находящихся на хроническом гемодиализе | 2024 |
|
RU2838480C1 |
| СПОСОБ ВОССТАНОВИТЕЛЬНОГО ЛЕЧЕНИЯ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА В САНАТОРНЫХ И АМБУЛАТОРНЫХ УСЛОВИЯХ | 2010 |
|
RU2464006C2 |
| СПОСОБ КОРРЕКЦИИ ВЕГЕТАТИВНОГО БАЛАНСА У БОЛЬНЫХ ИНФАРКТОМ МИОКАРДА | 2010 |
|
RU2434575C2 |
| Способ профилактики повторного инфаркта миокарда у пациентов с ишемической болезнью сердца (ИБС) после перенесенного острого коронарного синдрома и кардиоваскулярных хирургических вмешательств | 2021 |
|
RU2757965C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ РЕАБИЛИТАЦИОННОГО ПОТЕНЦИАЛА У БОЛЬНЫХ ПОСЛЕ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ | 2020 |
|
RU2746296C1 |
Изобретение относится к медицине, а именно к кардиологии, и может быть использовано при лечении ишемической болезни сердца, а именно при медицинской реабилитации пациентов, перенесших инфаркт миокарда. Способ медицинской реабилитации пациентов, перенесших инфаркт миокарда, на фоне стандартной терапии ишемической болезни сердца заключается в том, что проводят физиотерапевтическое воздействие в сочетании с приемом минеральной воды и лечебной физкультурой, при этом минеральную воду употребляют в течение 21-го дня перорально, при этом употребляют минеральную воду Лабинского месторождения по 250 мл 7 раз в неделю, трижды в день: перед завтраком, обедом и ужином и принимают ванны с минеральной водой Лабинского месторождения 12 раз на курс, при этом после первой процедуры делается перерыв на 1 день, потом проводится по 1 процедуре 2 дня подряд, затем перерыв в 1 день, потом процедуры 3 дня подряд и 1 день перерыв, потом опять 3 дня подряд, затем данные процедуры делаются через перерыв в 1 день, в качестве физиотерапии наружно на все тело принимают пароуглекислые ванны аппаратом «Оккервиль Комби» с введением СО2 под давлением 2 МПа в количестве 10 на курс по 15 минут ежедневно, затем сразу после этой процедуры проводят курс магнитотерапии на область головы прибором «Амо-Атос» с помощью приставки «Оголовье» в количестве 10 на курс, через день, а также осуществляют электросон на трансорбитальную область головы аппаратом «ЭС-10-05» по крайней мере пять раз в неделю по 10 минут, а в качестве лечебной физкультуры проводят тренировки на велотренажерах по 20 минут через день и скандинавскую ходьбу по 20 минут в день. Способ обеспечивает повышение эффективности реабилитации, улучшение психоэмоционального статуса больных, обеспечивается повышение адаптивных возможностей организма и физической работоспособности. 2 табл., 3 пр.
Способ реабилитации пациентов с цереброваскулярной патологией, включающий проведение тестирования, по результатам которого проводят медикаментозную терапию, когнитивную психотерапию, применяют методику биоуправления с обратной связью, в процессе и после завершения лечения оценивают степень восстановления утраченных функций, отличающийся тем, что проводят тестирование свойств нервных процессов: подвижности по простой и усложненной реакции выбора, силы по утомляемости и темпу мышления, уравновешенности по сложной зрительно-моторной реакции с использованием секундомера; таким образом, что вначале пациент стучит грифелем карандаша по 1 квадрату, стараясь не попадать по одному и тому же месту в течение 5 с, затем с такой же скоростью стучит по 2, 3, 4, 5 и 6 квадратам по 5 с на каждый квадрат, при этом за оценку 0 баллов принято среднее число точек 30 и более, 1 балл - 24-29 точек, 2 балла - 23 и менее точек, далее пациент выстукивает ритм по следующей инструкции: если врач ударит один раз, то пациент должен ударить два раза подряд, а если врач ударит два раза подряд, пациент должен ударить только один раз, далее врач выстукивает ритм 1-1-2-1-2-2-2-1-1-2; затем пациент выстукивает ритм по следующей инструкции: если врач ударит один раз, то пациент должен ударить только один раз, а если врач ударит два раза подряд, то пациент ничего не должен делать; далее врач выстукивает ритм 1-1-2-1-2-2-2-1-1-2; при этом безошибочное выполнение задания оценивается в 0 баллов, 1-2 ошибки в 1 балл, 3 и более ошибок – 2 балла; затем проводят тест, в котором пациент выключает секундомер, когда на экране секундомера появится показатель 10 секунд, при этом производится 10 измерений, при этом при выключении секундомера в интервале времени, выходящем за 9,8-10,2 секунды, 3-5 раз, оценивается в 1 балл, 6 раз и более - 2 балла; и при получении результата по сумме баллов в пределах 0-1 балл проводят курс когнитивной реабилитации с использованием компьютерной программы Нейроника; при получении результата 2-3 балла проводят курс комбинированной психомедикаментозной терапии с использованием нейроинтерфейса «мозг-компьютер» и нейрометаболического препарата этилметилгидроксипиридина сукцинат 1 таблетка 250 мг дважды в день в течение 12-15 дней; при получении результата 4-6 баллов или при выявлении хотя бы в одном из тестов нарушения, соответствующего 2 баллам, проводят курс комбинированной психомедикаментозной терапии с использованием нейроинтерфейса «мозг-компьютер» и глутаматергического препарата гидроксиникотиноилглутамат кальция 25 мг внутривенно, струйно, один раз в день в течение 12-15 дней.
Авторы
Даты
2023-04-24—Публикация
2022-09-05—Подача