Изобретение относится к медицине, в частности к анестезиологии-реаниматологии, онкологии и отоларингологии, ринологии и ринохирургии.
У детей рак рото- и носоглотки (РН) нечасто встречаемая патология. Среди общего числа злокачественных опухолей головы и шеи, которая составляет 12%, на долю РН приходится всего 1-3%. На первый план выступает недифференцированный рак, который занимает 97% среди злокачественных эпителиальных новообразований носоглотки и развивается, в основном, у детей 15-летнего возраста, чаще у мальчиков. При этом в 40% случаев опухоли располагаются в полости носа и околоносовых пазухах, в 25% случаев локализуются в носоглотке, в 20% - в ротоглотке, в 15% - в среднем ухе. Данная патология встречается повсеместно, однако наибольшая распространенность отмечается у жителей Юго-Восточной Азии и составляет около 10-20% всех злокачественных опухолей у детей. К метастазированию склонны около 90% недифференцированных раков, причем в 70-75% в течение первых месяцев заболевания вовлекаются регионарные шейные лимфатические узлы [Давыдов М.И., Аксель Е.М. Статистика злокачественных новообразований в России и странах СНГ в 2004 г. Вестник Российского онкологического научного центра имени Н.Н. Блохина РАМН. 2004, Желудкова О.Г., Поляков В.Г., Рыков М.Ю., Сусулева Н.А., Турабов И.А. Клинические проявления онкологических заболеваний у детей: практические рекомендации. 2017].
Альтернативных методов анестезиологического пособия в современной функциональной эндоскопической онкохирургии носоглотки весьма много. Тем не менее, невзирая на целый ряд побочных эффектов, вызываемых наркотическими препаратами, как и прежде ключевая роль отводится комбинированной анестезии с использованием наркотических анальгетиков [Долина О.А. Анестезия и реаниматология. 2007; Пивоваров С.А. Анестезия и седация в амбулаторной хирургической оториноларингологии у детей. 2005]. Однако послеоперационное обезболивание в данном случае требует дополнительного обезболивания пациента. Дискомфорт от носового тампона в сочетании с послеоперационной тошнотой и рвотой, являющиеся побочным эффектом от применения наркотических препаратов, серьезно изматывает пациента в ближайшем послеоперационном периоде.
В наши дни прослеживается определенная модификация в плане ведения пациентов в периоперационный период, характеризующаяся усовершенствованными методиками обезболивания, которые позволяют уменьшить стрессовый ответ организма на операционную травму, с применением малоинвазивных хирургических вмешательств. Главная цель современной медицины - технология мультимодальной Fast Тгаск-хирургии, подразумевающая ускорение различных этапов лечебного процесса - подбор методов анестезии, минимально инвазивных способов оперативного лечения, оптимального контроля боли и активного послеоперационного восстановления [Andrew D. Franklin, Mehul V. Mary, E. Brindle, Wallis T. Muhly, Kyle O. Rove, Kurt F. Heiss, CD. Anthony Herndon, Michael J. Scott and Martin A Koyle. Pediatric Enhanced Recovery After Surgery. Enhanced Recovery After Surgery (ERAS). 2020; Сайфуллин А.П., Боков A.E., Алейник А.Я., Исраелян Ю.А., Млявых С.Г. Технология ускоренного восстановления в спинальной хирургии у детей и подростков. Хирургия позвоночника. 2021].
Наиболее близким к заявленному техническому решению по технической сущности и достигаемому техническому результату является способ, описанный в работе: Овчар Т.А., Лазарев В.В., Коробова Л.С. «Биохимические маркеры операционного стресса при сочетанной анестезии эндоскопических риносинусохирургических вмешательств у детей», ж. «Российский вестник детской хирургии, анестезиологии и реаниматологии», том 11 №3, 2021 год. Данный способ принят нами за прототип.
Согласно прототипу, водную анестезию осуществляли ингаляцией севофлурана через лицевую маску с предварительным заполнением дыхательного контура наркозного аппарата газонаркотической смесью с содержанием анестетика 7-8 об% в газовом потоке 6 л/мин кислородно-воздушной смеси в соотношении 1:1 (02-Air=1:1) и внутривенным введением раствора пропофола в дозе 2 мг/кг массы тела. Интубацию трахеи выполняли после внутривенного введения раствора рокурония бромида в дозе 0,6 мг/кг массы тела. Искусственную вентиляцию легких (ИВЛ) проводили с использованием наркозно-дыхательного аппарата Primus (Drager, Германия) в режиме управления по давлению - PCV с потоком свежего газа 1 л/мин (Low flow anaesthesia) по закрытому контуру. В зависимости от методики поддержания анестезии пациенты были разделены на две сопоставимые группы по 50 человек: 1-я группа- ингаляция севофлурана в потоке 1 л/мин газовой смеси 02-Air=1:1 с целевым значением минимальной альвеолярной концентрации анестетика (МАК) 0,7-0,9, выполненные сразу после индукции анестезии регионарные блокады - крылонебная анестезия небным доступом (палатинальная) и инфраорбитальная внутриротовым доступом билатерально раствором ропивакаина из расчета V (мл) = возраст в годах/10. Формула применима для расчета объема ропивакаина для каждой из 4 блокад, а суммарная доза ропивакаина не превышает максимально допустимую дозу для регионарных блокад. Концентрации ропивакаина различаются в зависимости от возраста пациента (до 12 лет допустимая концентрация составляет 0,5%, старше 12 лет- 0,75%); 2-я группа: ингаляция севофлурана в потоке 1 л/мин газовой смеси 02-Air=1:1 с целевым значением 1,5 МАК анестетика, внутривенно струйно вводился 5% раствор трамадола из расчета 2 мг/кг массы тела.
Недостатком прототипа является недостаточно длительное, полноценное, долгосрочное послеоперационное обезболивание. Кроме того, рассматриваемая в работе категория пациентов не относилась к больными с опухолевыми новообразованиями носо- и ротоглотки.
Задачей изобретения является оптимизация анестезиологического обеспечения в эндоскопической онкохирургии носоглотки у детей.
Поставленная задача решается за счет оптимизации анестезиологического обеспечения в эндоскопической онкохирургии носоглотки у детей с применением сочетанной анестезии с регионарным компонентом - двухсторонняя крылонебная анестезия небным доступом, а если опухоль занимает более 1/2 твердого неба, то инфраорбитальная анестезия с обеих сторон. Вопрос эффективного послеоперационного обезболивания и комфортного состояния после хирургического вмешательства достигается за счет инфильтрационной анестезии носа из трех точек по Вайсблату [Вайсблат С.Н., Местное обезболивание при операциях на лице, челюстях и зубах. 1962], что позволяет успешно комплексно выполнять принцип мультимодальной стратегии программы Fast Track - хирургии, способствуя ранней мобилизации пациента.
ТЕХНИЧЕСКИЙ РЕЗУЛЬТАТ
Заявленный способ демонстрирует сочетание принципов предупреждающей анальгезии, благодаря применению раствора парацетамола и мультимодальной анестезии, за счет сочетанной анестезии с использованием регионарных методов анестезии, а также позволяет создать гарантированную периоперационную анальгезию за счет регионарного компонента: двухсторонней крылонебной анестезии небным досупом или инфраорбитальной анестезии с двух сторон, а также инфильтрационной анестезии носа из трех точек по Вайсблату, что снижает риск проявления тригеминокардиального рефлекса, и кроме этого обеспечивает комфортные условия в работе хирурга: минимизация кровотечения и уменьшение стресс-ответа организма на операционную травму, позволяет продлить обезболивающий эффект после операции до 8-10 часов, а также дает возможность ускорить лечебный процесс, способствуя ранней реабилитации после операции и минимизировать использование наркотических препаратов.
Способ иллюстрируется фигурами 1-6.
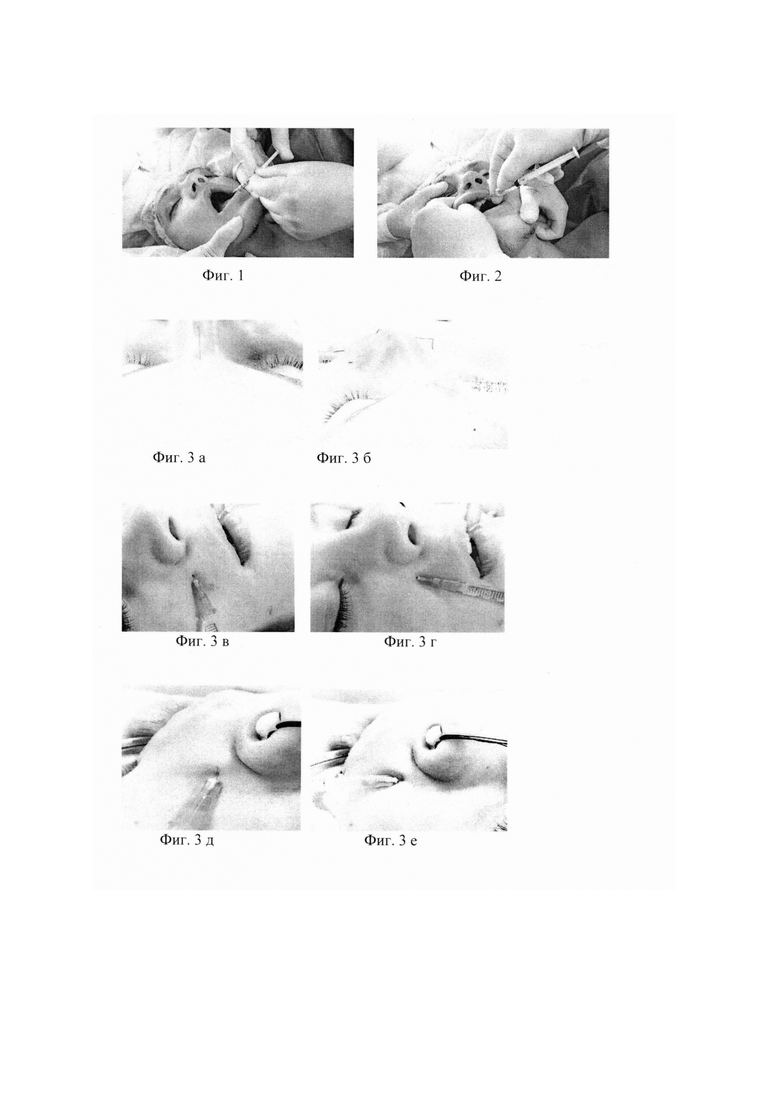
На фиг. 1 - крылонебная анестезия, небный доступ.
На фиг. 2 - инфраорбитальная анестезия, небный доступ.
На фиг. 3а - инфильтрационная анестезия носа из трех точек по Вайсблату.
Межбровная инъекция на уровне переносицы.
На фиг. 3б - инфильтрационная анестезия носа из трех точек по Вайсблату. Межбровная инъекция с распределением местного анестетика косо сверху вниз с обеих сторон.
На фиг. 3в - инфильтрационная анестезия носа из трех точек по Вайсблату. Нижненосовой угол справа с инъекцией снаружи вовнутрь вдоль нижней границы носа.
На фиг. 3г - инфильтрационная анестезия носа из трех точек по Вайсблату. Нижненосовой угол справа с инъекцией снизу вверх.
На фиг. 3д - инфильтрационная анестезия носа из трех точек по Вайсблату. Нижненосовой угол слева с инъекцией снаружи вовнутрь вдоль нижней границы носа.
На фиг. 3е - инфильтрационная анестезия носа из трех точек по Вайсблату. Нижненосовой угол слева с инъекцией снизу вверх.
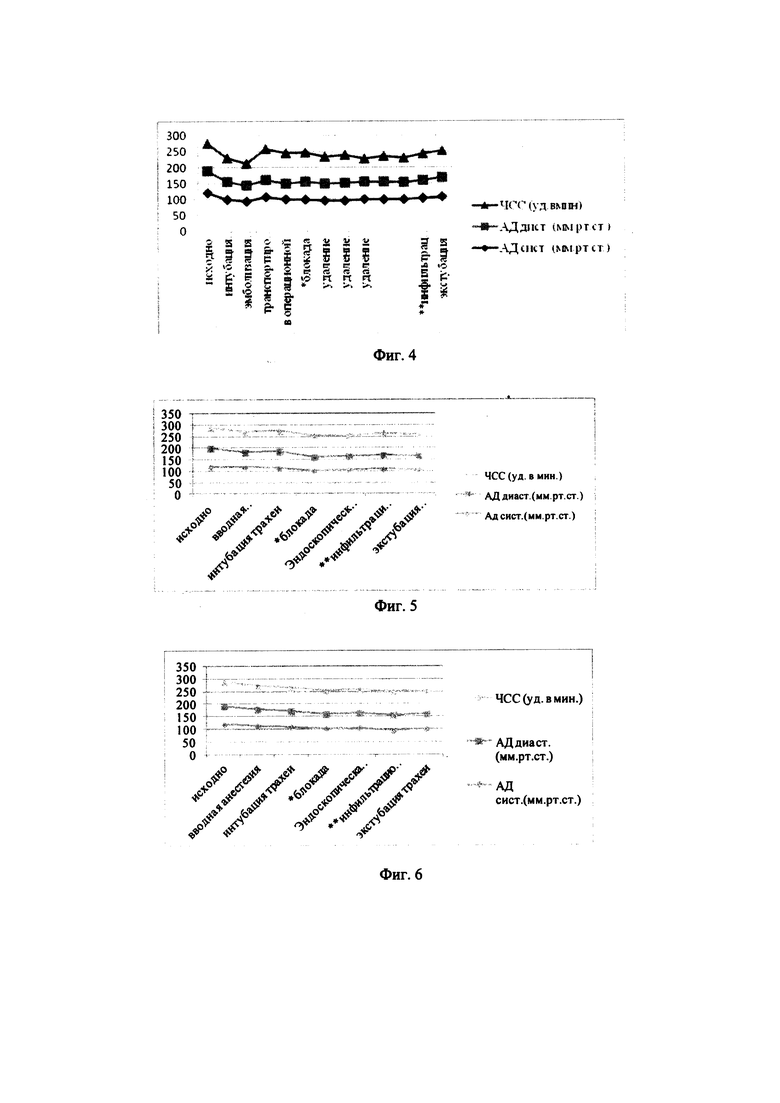
На фиг. 4 - динамика показателей артериального давления систолического, диастолического и частоты сердечных сокращений у пациента В.
На фиг. 5 - динамика показателей артериального давления систолического, диастолического и частоты сердечны сокращений у пациента П.
На фиг. 6 - динамика показателей артериального давления систолического, диастолического и частоты сердечных сокращений у пациента Е. Союз сочетанной анестезии с эндоскопической онкохирургией носоглотки, признанной малотравматичным вмешательством, повышает качество выполняемой операции, обеспечивая эффективность и безопасность хирургического вмешательства. Принимая к сведению рекомендацию Е. Kesimci и соавт.[Kesimci Е, Ozttirk L, Bercin S, Kins M, Eldem A, Kanbak O. Role of sphenopalatine ganglion block for postoperative analgesia after functional endoscopic sinus surgery. European Archives of Oto-Rhino-Laryngology. 2012] по применению двусторонней блокады крылонебного ганглия, мы с целью оптимизации анестезиологического обеспечения при эндоскопическом методе в детской онкохирургии носоглотки предлагаем метод сочетанной анестезии с применением крылонебной анестезии небным доступом с обеих сторон, а если опухоль распространяется более чем на половину твердого неба, предлагаем выполнять двухстороннюю инфраорбитальную анестезию, и после завершения хирургического вмешательства для минимизации дискомфорта и снижения болевого фактора при использовании носового тампона из спрессованной микропористой губки с оксицеллюлозой (например, Мероцель Хемокс) осуществлять инфильтрационную анестезию носа из трех точек по Вайсблату, что позволяет создать гарантированную периоперационную анальгезию, а также обеспечить комфортные условия в работе хирурга (минимизация кровотечения). Это в свою очередь подразумевает ослабление интенсивности послеоперационной боли. Доказано, что имеются значимые корреляции между кровоточивостью операционного поля и интенсивностью послеоперационного болевого синдрома [Бородулин В.Г., Наш опыт блокады верхнечелюстного нерва и крылонебного узла небным доступом. Российская оториноларингология. 2014; Бородулин В.Г., Филимонов С.Ф. Блокада крылонебного ганглия небным доступом в современной ринологической практике. Вестник оториноларингологии. 2016]. Следовательно, чем меньше кровоточит операционное поле, тем лучше протекает послеоперационный период, с менее выраженным болевым синдромом.
Применение крылонебной анестезии или инфраорбитальной анестезии в эндоскопической онкохирургии носоглотки у детей позволяет полностью блокировать иннервацию латеральной (наружной) стенки полости носа, нижнюю и среднюю носовые раковины, дна носовой полости и его перегородки, а также верхнечелюстной и клиновидной пазух, решетчатого лабиринта, избежав рефлекторных тригеминокардиальных реакций, добиться стабильности гемодинамической картины, минимизировать кровотечение в оперируемой области.
Учитывая, что чувствительная иннервация носовой полости происходит от первой и второй ветвей тройничного нерва (п.ophthalmicus et n.maxillaris) [Блоцкий А.А., «Клиническая анатомия лор-органов». Методическое пособие. 2005], болевой синдром после операции, связанный с применением носового тампона из спрессованной микропористой губки с оксицеллюлозой (например, Мероцель Хемокс) является результатом рефлексогенной реакции [Пискунов Г.З., «Физиология и патофизиология носа и околоносовых пазух». Российская ринология. 2017].
Благодаря интраоперационному применению двухсторонней крылонебной анестезии небным доступом или инфраорбитальной анестезии с 2-х сторон как компонента сочетанной анестезии и инфильтрационной анестезии из трех точек по Вайсблату, выполняемой сразу после хирургического вмешательства, уменьшая дискомфорт и болевой фактор от применения носового тампона из спрессованной микропористой губки с оксицеллюлозой (например, Мероцель Хемокс) создается благоприятный послеоперационный фазинг как отправная точка успешного выполнения мультимодальной стратегии программы Fast Track - хирургии. Способ осуществляют следующим образом.
Осуществляют индукцию анестезии по методике быстрой индукции ингаляционным анестетиком севофлюраном в воздушно-кислородной смеси (FiO2 - 40-50%), а коммуникабельным пациентам предлагают установку периферического катетера с последующей индукцией раствором пропофола 1% из расчета 2 мг/кг; упреждающую анальгезию до начала основного этапа операции раствором парацетамола из расчета 15 мг/кг. Согласно существующему протоколу, перед интубацией трахеи внутривенно вводят: раствор дексаметазона 0,4% из расчета 0,15 мг/кг, наркотический анальгетик (раствор фентанила 0,005% из расчета 2 мкг/кг) и недеполяризующий миорелаксант (раствор рокурония бромида 1% из расчета 0,6 мг/кг); проводят эндотрахеальный наркоз, искусственную вентиляцию легких проводят в режиме Pressure Control с положительным давлением в конце выдоха 5 см водного столба; коррекция давления на вдохе с учетом составляющих дыхательного объема 6 мл/кг с соблюдением режима нормовентиляции (etCO2 37-39 мм рт.ст.); поддержание анестезии севофлюраном в концентрации 1 МАК. Обезболивание: выполняют регионарную анестезию - крылонебную анестезию небным доступом с обеих сторон. Если опухоль распространяется более чем на 1/2 твердого неба, выполняют двухстороннюю инфраорбитальную анестезию.
Крылонебную анестезию небным доступом, когда игла не проникает в крылонебный канал, выполняют в положении пациента лежа на валике. Найдя границу между твердым и мягким небом, на твердом небе ближе к десневому краю определяют втянутость, куда соответственно с каждой стороны по отношению к оси симметрии лица, выполняют вкол иглой 29G (0,33×13 мм) инсулинового шприца под углом 45°, с предварительной аспирационной пробой, осуществляют введение местного анестетика (фиг. 1).
Местный анестетик - раствор ропивакаина из расчета V (мл) = возраст в годах/10 (не более 1,2 мл). Согласно работам Coronado G.C. с соавторами [Coronado G.C., Suazo G.I., Cantin L.M., Zavando M.D. Relationship between pterygopalatine fossa volume and cephalic and upper facial indexes. International. Journal of Morphology. 2008], известно, что объем крылонебной ямки составляет 1,2 мл. Коробова Л.С. [Коробова Л.С. «Анестезиологическое обеспечение оперативных вмешательств в офтальмохирургии у детей». 2019] в своей диссертации обращает внимание на то, что объем местного анестетика раствора ропивакаина при проведении регионарной анестезии на лице в детской практике рассчитывается по формуле: V (мл) = Возраст/10 для введения в полость и V (мл)=Возраст/5 для введения подкожно при блокаде периферических ветвей лицевого нерва. Детям до 12 лет применяется 0,5% раствор ропивакаина, старшим пациентам - 0,75%, при этом суммарная доза ропивакаина не превышает максимально допустимую дозу для регионарных блокад.
Инфраорбитальную анестезию проводят ротовым доступом, когда пациенту осуществляют вкол иглой 23 G (0,6×3 0 мм) 2-граммового шприца в области переходной складки слизистой между центральным и боковым резцом, продвигая иглу кзади, кверху и кнаружи. Стабилизация положения иглы в подглазничном отверстии позволяет после проведения аспирационной пробы вводить местный анестетик с одновременным массажем в области проекции подглазничного отверстия на лице с целью достаточного распределения местного анестетика (фиг. 2). Местный анестетик - раствор ропивакаина из расчета V (мл) = возраст в годах/10.
После хирургического вмешательства перед экстубацией трахеи для минимизации дискомфорта и снижения болевого фактора при использовании носового тампона из спрессованной микропористой губки с оксицеллюлозой (например, Merocel Hemox) выполняют инфильтрационную анестезию носа из трех точек по Вайсблату раствором ропивакаина из расчета: V (мл) = возраст в годах/5, распределяемого на три точки: одна точка укола находится на переносице, откуда игла продвигается с обеих сторон носа косо сверху вниз - изнутри наружу (в медиально-дистальном направлении); две другие точки находятся по обеим сторонам носа на уровне нижней его границы, откуда сначала продвигают иглу в направлении снизу вверх, порционно выпуская местный анестетик, а затем, не вынимая иглы из тканей, направляют ее снаружи внутрь параллельно границе носа (фиг. 3 а-е).
Изобретение иллюстрируется следующими примерами.
Пример 1. Пациент В. 15 лет, весом 65 кг, был оперирован по поводу ювенильной ангиофибромы носоглотки, крылонебной ямки и подвисочной ямки слева. При осмотре обращало на себя внимание полное отсутствие носового дыхания слева. При передней риноскопии выявлялась опухолевая ткань, которая обтурировала левый носовой ход в средних его отделах. Лимфатические узлы шеи не увеличены. По данным компьютерной томографии лицевого скелета с внутривенным контрастированием получена РКТ картина, соответствующая фиброзной дисплазии клиновидной кости. Проведенное КТ исследование головного мозга с внутривенным контрастированием показало отсутствие патологических изменений в головном мозге. По данным МРТ в области подвисочной ямки слева имеется опухолевидное образование, распространяющееся на задние отделы носовых ходов, носоглотку, левую верхнечелюстную пазуху, задние отделы ячеек решетчатого лабиринта.
Операция проходила в два этапа: 1-й этап - эмболизация сосудов, кровоснабжающих опухоль в условиях отделения рентгеноангиографии; 2-й этап: удаление опухоли в условиях операционной. Премедикация перед анестезией не проводилась. Ребенок был адекватен, легко вступал в контакт, спокоен. До индукции анестезии был обеспечен венозный периферический доступ, затем пунктирована и катетеризирована подключичная вена. Вводная анестезия проводилась внутривенным анестетиком (раствор пропофола 1% из расчета 2 мг/кг). Стандартная методика эндотрахеальной анестезии. Упреждающая анальгезия до начала операции раствором парацетамола из расчета 15 мг/кг.
Согласно существующему протоколу, перед интубацией трахеи внутривенно были введены: глюкокортикостероид (раствор дексаметазона 0,4% из расчета 0,15 мг/кг), наркотический анальгетик (раствор фентанила 0,005% из расчета 2 мкг/кг) и недеполяризующий миорелаксант (раствор рокурония бромида 1% из расчета 0,6 мг/кг).
На 1-м этапе нами был определены границы опухоли, и объем ее васкуляризации. Учитывая, что небная артерия была эмболизирована, рисков от выполнения палатинальной анестезии не было (отсутствие проникновения в небный канал), т.е. местный анестетик выпускается сразу в области большого небного отверстия. При этом крылонебная анестезия небным доступом выполнялась с обеих сторон. С профилактической целью (снизить риск кровотечения) перед вмешательством внутривенно вводился раствор этамзилата натрия 12,5% - 250 мг (из расчета 10 мг/кг в сутки); раствор транексамовой кислоты 5% - 500 мг (из расчета 15 мг/кг), а также антибиотик.
Длительность анестезии составила 430 минут, время эмболизации сосудов опухоли - 40 минут, длительность оперативного вмешательства - 260 минут.
Гемодинамическая картина по ходу анестезии стабильная (фиг. 4). При поступлении в операционную показатели гемодинамики соответствовали исходным данным в палате. Начиная с этапа индукции, далее по ходу интубации трахеи и при эмболизации сосудов опухоли отмечалось снижение показателей артериального давления систолического (АДсист. и диастолического (АДдиаст.), частоты сердечных сокращений (ЧСС), что связано с особенностями фармакокинетики севофлурана и пропофола, обуславливающие более длительное остаточное депрессивное влияние анестетика и гипнотика на сердечно-сосудистую систему, и продолжающееся до этапа транспортировки пациента из отделения рентгеноангиографии после эмболизации сосудов опухоли. При этом на всех этапах наблюдения отклонений от возрастных нормативов параметров гемодинамики не отмечено.
Ребенку было проведено комбинированное удаление ангиофибромы носоглотки, крылонебной и подвисочной ямки. После определения границ распространения опухоли, произведено удаление носовой порции образования с обеспечением гемостаза. Лоцировано место выхода ангиофибромы из крылонебного отверстия с последующим выделением ангиофибромы через заднюю стенку верхнечелюстной пазухи и удалением основной порции ангиофибромы в области крылонебной и подчелюстной ямок с обязательным гемостазом. Завершающим этапом было трансназальное удаление остаточной опухоли. Для обеспечения гемостаза хирургами использовался гемостатический порошок Сужисел, а также произведена тампонада с помощью тампона Мероцель Хемокс, выполнена переднепетлевая тампонада полости носа.
С целью снизить болезненное влияние тампонады носа как локально, так и на весь организм в целом, было принято решение воспользоваться инфильтрационной анестезией носа из трех точек по Вайсблату, которую выполняли перед экстубацией трахеи.
Техника выполнения инфильтрационной анестезии носа: одна точка укола находится на переносице, откуда игла продвигается с обеих сторон носа косо сверху вниз - изнутри наружу (в медиально-дистальном направлении); две другие точки находятся по обеим сторонам носа на уровне нижней его границы, откуда сначала продвигают иглу в направлении снизу вверх, порционно выпуская местный анестетик, а затем, не вынимая иглы из тканей, направляют ее снаружи внутрь параллельно границе носа (фиг. 3а-е). Местный анестетик - раствор ропивакаина из расчета: V (мл) = возраст в годах/5.
За время операции объем кровопотери составил 500,0 мл. Удаленное новообразование гистологически имело доброкачественный характер. В отделении реанимации в послеоперационном периоде пациент жалоб не предъявлял, по ВАШ оценивал свое состояние в 0 баллов, из обезболивающих препаратов получил раствор парацетамола внутривенно из расчета 15 мг на кг. Первые признаки умеренной болезненности пациент ощутил через 8 часов после хирургического вмешательства.
Пример 2. Пациентке П. в возрасте 3-х лет, весом 15,3 кг, была проведена эндоскопическая биопсия опухоли крылонебной ямки слева. По данным компьютерной томографии лицевого скелета в проекции крылонебной ямки определяется образование округлой формы, местами с нечеткими контурами размером до 48×44×51 мм. Опухоль разрушала основание левой средней черепной ямки, преимущественно в области рваного, овального и остистого отверстий. Операция проходила в два этапа: 1-й этап - эмболизация сосудов, кровоснабжающих опухоль в условиях отделения рентгеноангиографии; 2-й этап: биопсия новообразования в условиях операционной. Премедикация перед анестезией не проводилась. Индукция анестезии по методике быстрой индукции ингаляционным анестетиком севофлюраном в воздушно-кислородной смеси (FiO2 - 40-50%). Стандартная методика эндотрахеальной анестезии. Упреждающая анальгезия до начала операции раствором парацетамола из расчета 15 мг/кг.
Согласно существующему протоколу, перед интубацией трахеи внутривенно были введены: глюкокортикостероид (раствор дексаметазона 0,4% из расчета 0,15 мг/кг), наркотический анальгетик (раствор фентанила 0,005% из расчета 2 мкг/кг) и недеполяризующий миорелаксант (раствор рокурония бромида 1% из расчета 0,6 мг/кг).
На 1-м этапе нами были определены границы опухоли и объем ее васкуляризации. Небная артерия была эмболизирована, однако опухоль закрывала область большого небного отверстия, поэтому пациентке была выполнена двухсторонняя инфраорбитальная анестезия. С профилактической целью перед операцией внутривенно вводились гемостатические препараты и антибиотики.
Гемодинамическая картина по ходу анестезии стабильная (фиг. 5).
Эндоскопом Хопкинса 0 произведена биопсия опухоли боковой стенки носоглотки слева. Кровотечение незначительное. Для обеспечения гемостаза, хирургами выполнена коагуляция, а также произведена тампонада с помощью тампона. Перед экстубацией трахеи больной выполнена инфильтрационная анестезия носа из трех точек по Вайсблату.
В отделении реанимации в послеоперационном периоде пациентка жалоб не предъявляла, по ВАШ оценивала свое состояние в 0 баллов. Дополнительного обезболивания пациентке не потребовалось. Первые признаки умеренной болезненности пациентка ощутила через 10 часов после хирургического вмешательства.
Пример 3. Пациент Е. 14-летнего возраста, весом 60 кг, был оперирован по поводу злокачественного новообразования верхнечелюстной пазухи. По данным КТ в правой верхнечелюстной пазухе определялся мягкотканный субстракт с распространением на прилежащие анатомические структуры (клетки решетчатого лабиринта, основную пазуху и полость носа). Точные размеры образования 4,5×6,4×7,5 см. Ретробульбарное пространство без дополнительных образований.
Операция проходила в два этапа: 1-й этап - эмболизация сосудов, кровоснабжающих опухоль, в условиях отделения рентгеноангиографии; 2-й этап: трансназальное удаление новообразования в условиях операционной. Премедикация перед анестезией не проводилась. До индукции анестезии был обеспечен венозный периферический доступ, затем пунктирована и катетеризирована подключичная вена.
Вводная анестезия проводилась внутривенным анестетиком (раствор пропофола 1% из расчета 2 мг/кг). Стандартная методика эндотрахеальной анестезии. Упреждающая анальгезия до начала операции раствором парацетамола из расчета 15 мг/кг.
Согласно существующему протоколу, перед интубацией трахеи внутривенно были введены: глюкокортикостероид (раствор дексаметазона 0,4% из расчета 0,15 мг/кг), наркотический анальгетик (раствор фентанила 0,005% из расчета 2 мкг/кг) и недеполяризующий миорелаксант (раствор рокурония бромида 1% из расчета 0,6 мг/кг).
На 1-м этапе определены границы опухоли и объем ее васкуляризации. Небная артерия была эмболизирована, но с учетом того, что образование визуально распространялась с мягкого неба до середины твердого неба, выполнена инфраорбитальная анестезия.
2-й этап операции проводился в операционной, где пациенту была выполнена инфраорбитальная анестезия с обеих сторон. Поддержание анестезии проводилось ингаляцией ингаляционного анестетика севофлюрана в концентрации 1МАК в воздушно-кислородной смеси (FiO2 - 40%). По завершении хирургического вмешательства пациенту выполнена инфильтрационная анестезия носа из трех точек по Вайсблату. Местный анестетик - раствор ропивакаина из расчета: V (мл) = возраст в годах/5.
Гемодинамическая картина по ходу анестезии стабильная (фиг. 6).
Послеоперационный период протекал гладко, жалоб на боль не было. Оценка боли по ВАШ - 0б. Первые признаки умеренной болезненности пациент ощутил через 8 часов после хирургического вмешательства.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ СОЧЕТАННОЙ АНЕСТЕЗИИ ПРИ ЭНДОСКОПИЧЕСКОЙ РИНОСИНУСОХИРУРГИИ | 2021 |
|
RU2779576C2 |
| СПОСОБ РЕГИОНАРНОЙ АНЕСТЕЗИИ ПРИ ОФТАЛЬМОХИРУРГИЧЕСКОМ ВМЕШАТЕЛЬСТВЕ У ДЕТЕЙ | 2015 |
|
RU2598453C1 |
| СПОСОБ КОМБИНИРОВАННОГО ПРОДЛЕННОГО ОБЕЗБОЛИВАНИЯ ПРИ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА | 2014 |
|
RU2555121C1 |
| СПОСОБ КОМБИНИРОВАННОЙ КСЕНОНОВОЙ АНЕСТЕЗИИ У ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ | 2010 |
|
RU2444380C2 |
| Способ опиоид-сберегающей сочетанной анестезии | 2023 |
|
RU2821771C1 |
| СПОСОБ АНЕСТЕЗИИ ПРИ АДЕНОТОМИИ И ТОНЗИЛЛОТОМИИ У ДЕТЕЙ | 2013 |
|
RU2532015C1 |
| СПОСОБ ПРОВОДНИКОВОЙ АНЕСТЕЗИИ ПРИ ВНУТРИНОСОВОЙ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ | 2014 |
|
RU2597155C2 |
| СПОСОБ СБАЛАНСИРОВАННОЙ РЕГИОНАРНОЙ АНАЛЬГЕЗИИ В ПЕРИОПЕРАЦИОННОМ ПЕРИОДЕ ПРИ ВЫСОКОТРАВМАТИЧНЫХ ОПЕРАЦИЯХ НА ГРУДНОМ И ПОЯСНИЧНОМ ОТДЕЛАХ ПОЗВОНОЧНИКА | 2010 |
|
RU2465926C2 |
| СПОСОБ ПЕРИОПЕРАЦИОННОГО ОБЕЗБОЛИВАНИЯ ПРИ ОБШИРНЫХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВАХ НА ОРГАНАХ ПАНКРЕАТОДУОДЕНАЛЬНОЙ ЗОНЫ | 2023 |
|
RU2797742C1 |
| Способ проводниковой анестезии при операциях на поясничном отделе позвоночника | 2024 |
|
RU2835746C1 |
Изобретение относится к области медицины, а именно к анестезиологии-реаниматологии, онкологии, оториноларингологии, ринологии и ринохирургии. В эндоскопической онкохирургии носоглотки у детей применяют способ сочетанной анестезии с регионарным компонентом. Способ включает эндотрахеальный наркоз, двухстороннюю крылонебную анестезию небным досупом и инфраорбитальную анестезию с обеих сторон. При проведении регионарной анестезии при распространении опухоли более чем на половину твердого неба выполняют двухстороннюю инфраорбитальную анестезию. После завершения хирургического вмешательства перед экстубацией трахеи при использовании носового тампона из спрессованной микропористой губки с оксицеллюлозой осуществляют инфильтрационную анестезию носа из трех точек по Вайсблату. Способ позволяет создать гарантированную периоперационную анальгезию за счет регионарного компонента, снизить риск проявления тригеминокардиального рефлекса, обеспечить комфортные условия в работе хирурга: минимизация кровотечения и уменьшение стресс-ответа организма на операционную травму, позволяет продлить обезболивающий эффект после операции до 8-10 часов, а также дает возможность ускорить лечебный процесс, способствуя ранней реабилитации после операции, и минимизировать использование наркотических препаратов. 1 з.п. ф-лы, 11 ил., 3 пр.
1. Способ сочетанной анестезии с регионарным компонентом в эндоскопической онкохирургии носоглотки у детей, включающий сочетанную анестезию, эндотрахеальный наркоз, двухстороннюю крылонебную анестезию небным доступом и инфраорбитальную анестезию с обеих сторон, отличающийся тем, что при проведении регионарной анестезии при распространении опухоли более чем на половину твердого неба выполняют двухстороннюю инфраорбитальную анестезию; после завершения хирургического вмешательства при использовании носового тампона из спрессованной микропористой губки с оксицеллюлозой осуществляют инфильтрационную анестезию носа из трех точек по Вайсблату перед экстубацией трахеи.
2. Способ по п. 1, отличающийся тем, что при осуществлении инфильтрационной анестезии носа из трех точек по Вайсблату используют местный анестетик - раствор ропивакаина из расчета: V (мл)=возраст в годах/5.
| Овчар Т.А | |||
| и др | |||
| Биохимические маркеры операционного стресса при сочетанной анестезии эндоскопических риносинусохирургических вмешательств у детей | |||
| Российский вестник детской хирургии, анестезиологии и реаниматологии | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Т | |||
| Походная разборная печь для варки пищи и печения хлеба | 1920 |
|
SU11A1 |
| стр | |||
| Приспособление для выпечки формового хлеба в механических печах с выдвижным подом без смазки форм жировым веществом | 1921 |
|
SU307A1 |
| СПОСОБ ПРОВОДНИКОВОЙ АНЕСТЕЗИИ ПРИ ВНУТРИНОСОВОЙ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ | 2014 |
|
RU2597155C2 |
| WO 2002072137 A2, 19.09.2002 | |||
| Вайcблат С | |||
| Н | |||
| Местное обезболивание при | |||
Авторы
Даты
2023-08-28—Публикация
2022-06-28—Подача