Изобретение относится к медицине, а именно к хирургической офтальмологии, и может быть использовано для восстановления проходимости слезоотводящих путей (СОП).
Непроходимость СОП встречается в 12-15% случаев обращения пациентов к офтальмологам. Большая часть из них страдает упорным слезотечением, вызванным нарушениями оттока слезы как в вертикальном отделе СОП (слезный мешок и носослезный канал), так и в горизонтальном отделе СОП (слезные точки и слезные канальцы).
Патология горизонтального отдела СОП как причина слезотечения выявляется в 86% случаев (Султанов М.Ю., Алиева З.А. Современные методы хирургического лечения слезотечения: Методические рекомендации. - Баку, 1983.). Среди них преобладают приобретенные изменения: сужение и полное заращение слезных точек; сужение или заращение слезных канальцев поствоспалительного или посттравматического характера; функциональная блокада устья канальцев клапанными складками слизистой слезного мешка, функциональная недостаточность (атония) слезных канальцев.
Известны различные способы восстановления нарушенной проходимости горизонтального отдела СОП. К ним относятся форсированное зондирование металлическими зондами с многократным повторением процедуры, установкой в просвете канальца на продолжительное время мягких бужирующих материалов, трубчатых протезов (Каллахан А. Хирургия глазных болезней / Пер. с англ. - М., 1963. - 487 с.).
Известны реконструктивные операции на слезных точках и канальцах на основе применения микрохирургической техники (Малиновский Г.Ф., Семак Г.Р., Сасим И.В. Реабилитация больных при травматических повреждениях слезных канальцев // Боевые повреждения органа зрения: Материалы научн. конф., посвящ. 100 - летию со дня рождения проф. Б.Л. Поляка. СПб, 1999. С. - 174-175).
Основной причиной неудачи лечения патологии слезоотведения горизонтального отдела СОП является заращение вновь созданного пути оттока. Для профилактики этих состояний вставляют временно во вновь созданное соустье шелковую нить, кетгут (нить размягчается и разбухает), стент, трубочки для профилактики рубцевания и поддержания объема сформированных структур (Черкунов Б.Ф. Болезни слезных органов: Монография - Самара: ГП «Перспектива», 2011 - 296 с.; 171-173-прототип).
Техническим результатом изобретения является повышение эффективности лечения восстановления проходимости СОП при различной этиологии нарушения от полного восстановления проходимости до значительного улучшения, устранение сужения СОП, усиление оттока слезы менее травматичным способом, возможность лечения без проведения операции, хорошая переносимость, техническая простота и безопасность, расширение арсенала средств.
Указанный технический результат достигается в способе восстановления проходимости слезоотводящих путей (СОП), в котором при нарушении проходимости горизонтального отдела СОП вводят дренажный гель Хелафлоу в положении больного сидя, взгляд прямо, следующим образом: после введения пробной капли геля в слезный мешок и при ее свободном прохождении в СОП вводят канюлю с гелем в нижнюю/верхнюю слезную точку при легком оттягивании соответствующего века, продвигают по нижнему/верхнему слезному канальцу до упора в боковую стенку носовой кости, затем под давлением начинают вводить гель, медленно выводя при этом канюлю с гелем из нижнего/вернего слезного канальца до заполнения гелем слезных точек и появления возвратной капли из нижнего/вернего слезного канальца.
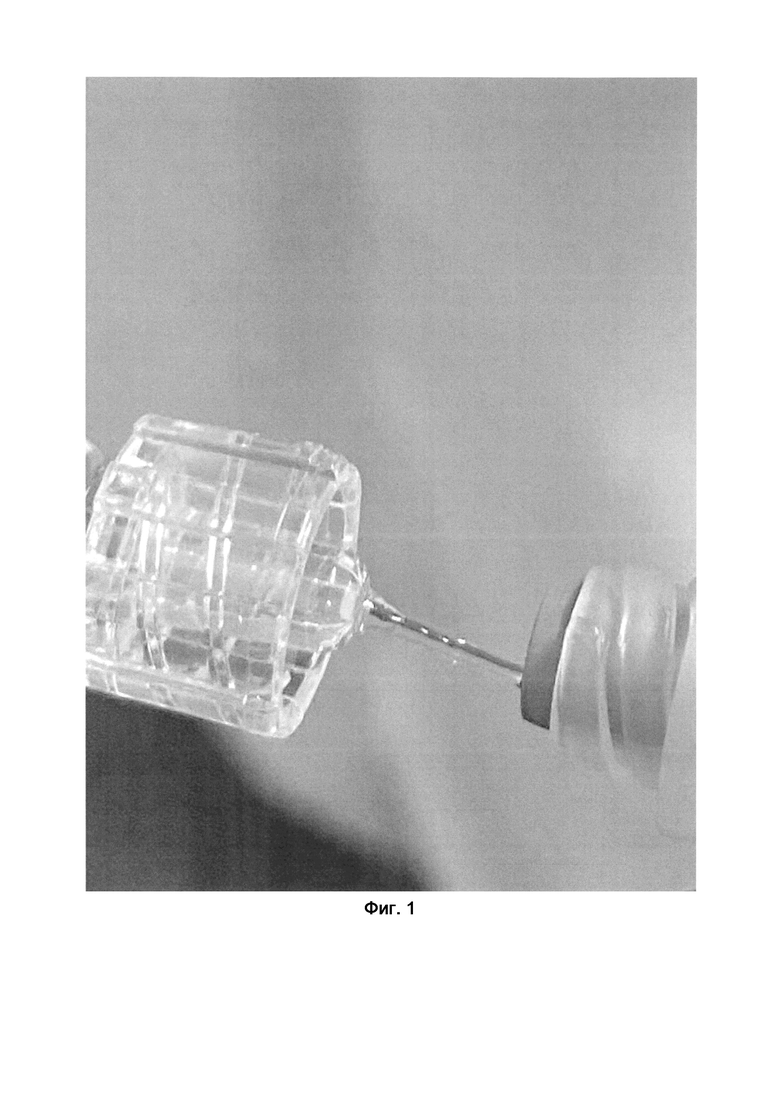
Способ иллюстрируется фиг. 1, 2, где представлены препарат Хелафлоу при его выведении из шприца, принимающего форму вязко-упругой нити и схема СОП соответственно, где 1 - горизонтальный отдел СОП, 2 - вертикальный отдел.
Препарат HEALAFLOW (Хелафлоу) фирмы Aptissen (Швейцария)-медленно рассасывающийся дренажный имплант. Представляет собой изотонический гель, стерильный, бесцветный, вязкоупругий, прозрачный, апирогенный, состоящий из ретикулярного гиалуроната натрия и фосфатного буферного раствора.
Гиалуронат натрия обладает высокой гидрофильностью. Одна молекула гиалуроната натрия может притягивать и удерживать до 500 молекул воды. Именно поэтому, вводя в СОП препарат на основе гиалуроната натрия можно рассчитывать на притягивание слезы и ее более активному продвижению по слезоотводящим путям.
Изобретение основано на исследовании группы пациентов из 47 человек с различными нарушениями слезоотведения по горизонтальному отделу СОП и с жалобами на слезотечение.
В I подгруппу вошли 17 пациентов с диагностируемым сужением (стенозом) или заращением слезных точек.
Во II подгруппу - 15 человек со стенозами и непроходимостью по ходу слезных канальцев.
В III подгруппу - 15 человек с эпифорой из-за периодически возникающего стеноза, вследствие функциональной блокады устья канальцев клапанными складками слизистой СОП, функциональной недостаточностью (атонией) слезных канальцев.
В I подгруппе (17 человек) после устранения патологии путем расширения слезных точек или их формирования коническим зондом (4 чел.), с помощью диодного лазера (8 чел.) или традиционным хирургическим путем (5 чел.) выполнялось введение Хелафлоу. Положительный эффект (отсутствие эпифоры) через 6 месяцев достигнут у 14 человек; у 3-х пациентов отмечено уменьшение слезотечения после введения Хелафлоу.
Во II подгруппе из 15 человек с диагностированными стенозами и непроходимостью слезных канальцев положительный эффект был достигнут у всех пациентов. Через год обратились вновь с жалобами на слезотечение 3 человека: 2 пациентам Хелафлоу был введен повторно - с положительным эффектом; у 1 чел. - установлено сужение СОП по ходу слезно-носового канала.
В III подгруппе (15 человек) с жалобами на постоянное слезотечение по данным дакриологического исследования было установлено, что у всех 15 человек, предъявлявших жалобы на слезотечение отмечалась нормальная пассивная проходимость СОП, но выявлялись замедленные или отрицательные результаты проб, характеризующих активную проходимость (цветная слезно-носовая и канальцевые пробы). Канальцевая проба у всех была отрицательной или замедленной. У всех 15 пациентов ринологическая патология не была выявлена.
В III подгруппу вошли также пациенты с эпифорой за счет периодически возникающего стеноза, вследствие функциональной блокады устья канальцев клапанными складками слизистой СОП. Правильно введенный в СОП Хелафлоу за счет своей упругости позволял расширить устье канальцев, и отодвигая клапаны, прижать их к стенке канальцев в этой зоне, а за счет свойства гидрофильности препарата - усиливался отток слезы. При этом в последствии назначенные инсталляции противовоспалительных препаратов в конъюнктивальный мешок, проходя по СОП еще и снимают отечность тканей слезных путей.
Сразу после введения Хелафлоу в СОП 6 человек отмечали усиление слезотечения в течение первых суток после процедуры. По результатам контрольного осмотра через 6 месяцев у всех пациентов III подгруппы отмечалось улучшение, выражавшееся в отсутствии (11 человек) или уменьшении эпифоры (4 человека), наступившее уже через неделю после введения препарата.
Таким образом, по результатам исследования сделаны следующие выводы: введение Хелафлоу в СОП безопасно, техника проста, препарат хорошо переносится пациентами, не вызывает аллергических реакций. Отмечен положительный дренажный и, следовательно, функциональный эффект во всех подруппах. Сразу после введения препарата-импланта Хелафлоу в 32 случаях в сроки от 1-3 дней отмечалось усиление эпифоры после процедуры. Не было отмечено ни одного случая плохой переносимости Хелафлоу больными ни во время введения препарата, ни после. Особенно хорошо препарат зарекомендовал себя при введении его в горизонтальный отдел СОП: при патологии канальцев (II и III подгруппы).
Положительный эффект Хелафлоу в лечении стенозов горизонтального отдела СОП обеспечивается двумя его специфическими одновременными эффектами:
1. Вязкоупругий и апирогенный - заполняет слезные канальцы (по типу мягкого стента) и на 2 -3 месяца поддерживает его форму, тем самым, не давая канальцам спадаться, что препятствует новому формированию рубцов и спаек по ходу канальцев после их механического удаления. Этот эффект особенно был важен у пациентов во II-ой подгруппе.
2. Высокая гидрофильность - притягивание воды (слезной жидкости), что позволило у пациентов с функциональной недостаточностью в III -ей подгруппе (где имеется атония и замедление оттока в виду ослабления присасывающей функции канальцев) усилить, тем самым, отток слезы из глаза в носовую полость.
Результаты исследования по всем подгруппам представлены в табл.
Из табл.видно, что положительный эффект в виде отсутствия слезотечения у пациентов I подгруппы после введения Хелафлоу достигнут у 14 человек (через 6 месяцев); у 3-х пациентов отмечено уменьшение слезотечения. У пациентов II подгруппы положительный эффект достигнут в 12 случаях, уменьшение слезотечения - в 3-х случаях, у пациентов III подгруппы положительный эффект - в 11 случаях, уменьшение слезотечения - в 4-х случаях.
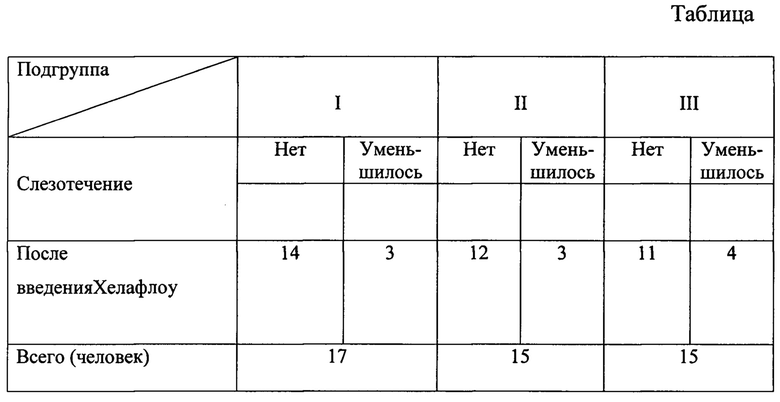
Менее результативным было применение препарата в 1-й подгруппе -патологии слезных точек. Возможно, это связано с тем, что препарат выходил из СОП (быстрее выходил из слезных точек). Простота введения в СОП дренажного имплатата Хелафлоу и физиологичность, способность сохранять объем и предотвращать срастание разделенных поверхностей, достаточный дренажный эффект позволяют рекомендовать его пациентам с нарушением слезоотведения в горизонтальном отделе слезных путей в комплексном лечении нарушений оттока слезы.
Способ осуществляют, например, следующим образом.
Сразу после устранения причины препятствия оттоку слезы по ходу слезных канальцев или слезных точек и восстановления их физиологичной проходимости (коническим зондом, или с помощью хирургического лазера, или хирургическим путем) в конъюнктивальный мешок дважды, с интервалом в 3 минуты, закапывают местный анестетик (Инокаин, Алкаин).
Далее проводят контрольное промывание слезоотводящих путей смесью раствора антибиотика с дексаметазоном и вводят, но не ранее чем через 5 мин, Хела-лоу. Для этого шприц извлекают из стерильной упаковки, на его конце плотно закреплют канюлю из упаковки (аналогичная одноразовой канюле, используемой при промывании СОП).
В положении больного сидя, взгляд больного прямо, при легком оттягивании нижнего века вводится канюля в нижнюю слезную точку и продвигается по нижнему слезному канальцу до упора в боковую стенку носовой кости. Для контроля вводится пробная капля препарата в слезный мешок. При ощущении ее свободного прохождения в СОП, под давлением начинают вводить гель, медленно выводя канюлю из слезного канальца и продолжая вводить Хелафлоу.
В качестве контроля введения имплантата определяют заполнение гелем слезных точек, а также выход геля (до возвратной капли) из нижней слезной точки (а при общем слезном канальце - гель выходит ретроградно из верхней слезной точки). При отсутствии общего слезного канальца, аналогично препарат вводят через верхний слезный каналец.
Способ подтверждается следующими клиническими примерами.
Пример 1. (I подгруппа).Пациентка Н., 28 лет. Отметила не сильное, периодическое слезотечение обоих глаз через 2 недели после перенесенного конъюнктивита неясного генеза (больше справа). К офтальмологу обратилась через 4 месяца, когда слезотечение стало постоянным и на улице и в помещении (больше справа), периодическое покраснение глаз.
Объективно: OU - легкая конъюнктивальная инъекция глазных яблок, больше выражена справа; выраженное слезотечение и слезостояние.
При биомикроскопии: справа - нижняя слезная точка практически не идентифицируется на вершине слезного сосочка; верхняя слезная точка -сужена. При расширении верхней слезной точки спайки по ходу слезных канальцев не выявлены.
По результатам проведения традиционных дакриологических проб - цветная и канальцевые пробы, промывание через верхний слезный каналец - свободное. Предварительный диагноз: заращение нижней слезной точки, сужение верхней слезной точки.
Слева - нижняя слезная точка сужена; верхняя слезная точка - не изменена; при зондировании спайки по ходу нижнего слезного канальца не выявлены. При промывании через верхний и нижний слезные канальцы жидкость свободно прошла в нос.
Лор - патология не выявлена. Пациентке было проведены следующие лечебные мероприятия: лазерное расширение и моделирование нижней слезной точки с 2-х сторон, расширение верхней слезной точки справа с последующим введением Хелафлоу 0,5 мл.
В послеопрационном периоде рекомендованы инсталляции смеси лубриканта с глюкокортикостероидом по схеме: начиная с 4 раз в день, уменьшая каждую неделю частоту закапывания на одно с 2-х сторон. Срок наблюдения пациентки составил 10 месяцев, достигнут положительный эффект. Слезотечения - нет.
Пример 2 (II подгруппа). Пациентка Л., 37 лет. Постоянное слезотечение левого глаза стало беспокоить через 1,5 месяца после перенесенной коронавирусной инфекции.
По результатам проведения цветной и канальцевой проб обнаружено замедление активного слезоотведения. При зондировании выявлены спайки по ходу внутренней трети нижнего слезного канальца левого глаза, которые легко разрывались при прохождении зонда. При промывании слезных путей жидкость проходила в нос умеренной струей. Грубой лор - патологии выявлено не было.
Диагноз: стеноз нижнего слезного канальца слева.
Пациентке были проведены следующие лечебные мероприятия: зондирование нижнего слезного канальца коническим зондом с последующим промыванием СОП раствором антибиотика с глюкокортикостероидом 3 раза с периодичностью 1 раз в 3 дня (№3). Состояние улучшилось. Эпифора возникала только на улице, в холодную и ветреную погоду. Однако через 2 недели после прекращения промывания СОП слезотечение возвращалось. Больной было выполнено вновь зондирование нижнего слезного канальца коническим зондом с последующим промыванием СОП раствором антибиотика с дексаметазоном и введением в нижний слезный каналец 0,5 мл дренажного импланта Хелафлоу. В дальнейшем рекомендованы инсталляции смеси лубриканта с глюкококортикостероидом по схеме, начиная с 4 раз в день, уменьшая каждую неделю частоту закапывания на одно. Срок наблюдения пациентки составил 6 месяцев, достигнуто полное выздоровление.
Непосредственный положительный эффект в виде отсутствия слезотечения был достигнут у всех пациентов II подгруппы. Через год обратилась вновь с жалобами на слезотечение 3 человека: 2 пациентам Хелафлоу был введен повторно - с положительным эффектом; у 1 чел. - установлено сужение СОП по ходу слезно-носового канала.
Пример 3 (III подгруппа). Пациент С.54 лет. Поступил с жалобами на: слезотечение и слезостояние, как на улице, так и в помещении, периодическое слизисто-гнойное отделяемое справа. Выявлено искривление носовой перегородки с гипертрофией носовых раковин. На основании собранного анамнеза, традиционных дакриологических и инструментальных методов обследования был поставлен диагноз хронического гнойного дакриоцистита справа. Выполнена эндоназальная лазерная эндоскопическая дакриоцисториностомия (ЭЛЭДЦРС) со стентированием СОП.
По истечении 3-х месяцев после оперативного лечения был удален силиконовый стент, исход лечения был оценен как выздоровление (не было жалоб и пробы с промыванием СОП были положительные). Рекомендовано периодическое промывание слезных путей и наблюдение в поликлинике по месту жительства. Однако через 5 месяцев после оперативного лечения, постепенно стали возвращаться жалобы на слезостояние и слезотечение справа. Пациенту было выполнено повторное обследование СОП справа и выявлены спайки по ходу нижнего и верхнего слезного канальцев. Нарушений проходимости слезы по ходу слезного мешка и слезно-носового канала не отмечалось.
Диагноз: стеноз слезных канальцев, состояние после ЭЛЭДЦРС со стентированием.
Выполнено диод-лазерное иссечение спаек по ходу слезных канальцев и в горизонтальный отдел СОП введен Хелафлоу. В течение первых 3-х дней отмечалось усиление слезотечения, далее жалоб на слезотечение не было. Срок наблюдения 10 месяцев.
Пример 4 (III подгруппа). Пациент С, мужчина, 48 лет. Поступил с жалобами на: слезотечение, слезостояние, как на улице (особенно сильно выражено в ветреную погоду), так и в помещении, слева. Сопутствующей рино-патологии не выявлено.
На основании собранного анамнеза, традиционных дакриологических и инструментальных методов обследования был поставлен диагноз атонии нижнего слезного канальца слева. Ранее обращался к офтальмологу и было проведено консервативное лечение: в виде закапывания различных капель (антибактериальных, гормональных, слезозаменителей), неоднократных промываний слезных путей. Без эффекта. В горизонтальный отдел СОП введен Хелафлоу. Срок наблюдения - 7 месяцев жалоб на эпифору нет.
Заявляемый способ повышает эффективность восстановления проходимости СОП при различной этиологии нарушения от полного восстановления проходимости до значительного улучшения, устраняет заращение СОП, усиливает отток слезной жидкости, снижает травматичность, позволяет в данных случаях избежать операции, обладает хорошей переносимостью, простотой и безопасностью, особенно эффективен для пациентов с нарушением слезоотведения в горизонтальном отделе СОП, расширяет арсенал средств.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОВЕДЕНИЯ МУЛЬТИСПИРАЛЬНОЙ КОМПЬЮТЕРНОЙ ТОМОГРАФИИ ПРИ ПАТОЛОГИИ СЛЕЗООТВОДЯЩИХ ПУТЕЙ | 2011 |
|
RU2471420C1 |
| СПОСОБ ДИФФЕРЕНЦИРОВАННОГО ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ЛЕЧЕНИЮ ДЕТЕЙ С ПАТОЛОГИЕЙ СЛЕЗООТВЕДЕНИЯ | 2015 |
|
RU2583145C1 |
| СПОСОБ ИССЛЕДОВАНИЯ СЛЕЗООТВОДЯЩИХ ПУТЕЙ | 2011 |
|
RU2480141C1 |
| СПОСОБ ПРОВЕДЕНИЯ ОПЕРАЦИИ НА ВЕРТИКАЛЬНОМ КОЛЕНЕ СЛЕЗООТВОДЯЩИХ ПУТЕЙ НАРУЖНЫМ ДОСТУПОМ | 2008 |
|
RU2358696C1 |
| Способ восстановления проходимости структур вертикального отдела слезоотводящих путей | 2024 |
|
RU2840706C1 |
| СПОСОБ ЛЕЧЕНИЯ ЭПИФОРЫ | 2009 |
|
RU2402287C1 |
| Способ контрастирования слезоотводящих путей при диагностике хронического дакриоцистита с помощью компьютерной томографии околоносовых пазух | 2023 |
|
RU2810018C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕПРОХОДИМОСТИ СЛЕЗООТВОДЯЩИХ ПУТЕЙ | 2005 |
|
RU2294181C1 |
| Двухэтапный способ исследования слезоотводящих путей с контрастированием и последующим 3D моделированием | 2024 |
|
RU2820389C1 |
| Комбинированный эндоназальный способ хирургического лечения посттравматического дакриоцистита | 2021 |
|
RU2795960C1 |
Изобретение относится к медицине, а именно к хирургической офтальмологии, и может быть использовано для восстановления проходимости слезоотводящих путей (СОП). Для этого при нарушении проходимости горизонтального отдела СОП в положении больного сидя, взгляд прямо вводят дренажный гель Хелафлоу. Сначала вводят пробную каплю геля в слезный мешок. При ее свободном прохождении в СОП вводят канюлю с гелем в нижнюю или верхнюю слезную точку при оттягивании соответствующего века. Продвигают по нижнему или верхнему слезному канальцу до упора в боковую стенку носовой кости. Затем под давлением начинают вводить гель, выводя при этом канюлю с гелем из нижнего или верхнего слезного канальца до заполнения гелем слезных точек и появления возвратной капли из нижнего или верхнего слезного канальца. Изобретение обеспечивает восстановление проходимости СОП, устраняет заращение СОП, усиливает отток слезной жидкости, обладает хорошей переносимостью. 2 ил., 1 табл., 4 пр.
Способ восстановления проходимости слезоотводящих путей (СОП), характеризующийся тем, что при нарушении проходимости горизонтального отдела СОП вводят дренажный гель Хелафлоу в положении больного сидя, взгляд прямо, следующим образом: после введения пробной капли геля в слезный мешок и при ее свободном прохождении в СОП вводят канюлю с гелем в нижнюю или верхнюю слезную точку при оттягивании соответствующего века, продвигают по нижнему или верхнему слезному канальцу до упора в боковую стенку носовой кости, затем под давлением начинают вводить гель, медленно выводя при этом канюлю с гелем из нижнего или верхнего слезного канальца до заполнения гелем слезных точек и появления возвратной капли из нижнего или верхнего слезного канальца.
| СПОСОБ ВОССТАНОВЛЕНИЯ ПРОХОДИМОСТИ СЛЕЗНО-НОСОВОГО ПРОТОКА | 2006 |
|
RU2332174C1 |
| Способ зондирования слезоотводящих путей при непроходимости устья носослезного протока | 2021 |
|
RU2760995C1 |
| Разборная нефтяная топка | 1928 |
|
SU10075A1 |
| БЕЛДОВСКАЯ Н.Ю | |||
| и др | |||
| Первый опыт применения дренажного имплантата для устранения эпифоры у пациентов с риногенной патологией | |||
| Офтальмологические ведомости | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
| Т | |||
| Походная разборная печь для варки пищи и печения хлеба | 1920 |
|
SU11A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| С | |||
| Способ приготовления пищевого продукта сливкообразной консистенции | 1917 |
|
SU69A1 |
| МОРОЗЮК А | |||
| и др | |||
| Альтернативный варианты лечения эпифоры | |||
| VIII международный | |||
Авторы
Даты
2024-02-13—Публикация
2023-01-11—Подача