Область техники, к которой относится изобретение
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для хирургического лечения первичной и вторичной эндотелиальной дистрофии роговицы.
Уровень техники
Трансплантация десцеметовой мембраны (ДМ) является оптимальным методом хирургической реабилитации пациентов с эндотелиальной дистрофией роговицы, ДМ - это внутренний слой роговицы, к которому прилегают эндотелиальные клетки - ключевой слой трансплантата. Практическая сложность изготовления трансплантата состоит в отделении ДМ от стромального слоя.
Известен способ изготовления трансплантата ДМ [1], включающий фиксацию корнеосклерального диска (КСД) на искусственной передней камере и отделение ДМ от стромального слоя, отличающийся тем, что строму роговицы удаляют механически, при помощи шпателя, микроножниц и пинцета.
Известен способ изготовления трансплантата ДМ [2], в котором строму роговицы удаляют методом гидродиссекции, нагнетая консервирующий раствор между разъединяемыми слоями с помощью офтальмологической канюли.
Недостатком обоих способов является сложность и непредсказуемость этапа отслоения ДМ. Механическая или гидродинамическая тракция мембраны приводит к частичному разрушению слоев и существенной потере эндотелиальных клеток ДМ.
Корень данной проблемы лежит на гистологическом уровне: ДМ спаяна с глубокими слоями стромы роговицы посредством грибовидных отростков, которые препятствуют сепарации данных слоев [3]. Пока данные отростки сохранны, эффективность отделения ДМ не может быть высокой.
Раскрытие изобретения
Техническим результатом является уменьшение травматизации эндотелиальных клеток трансплантата при выделении ДМ и снижение риска потери трансплантата из-за его разрыва.
Для достижения указанного технического результата разработан способ, включающий фиксацию КСД на искусственной передней камере, удаление стромы роговицы до уровня ДМ или предесцеметового слоя, формирование и консервацию трансплантата ДМ, отличающийся тем, что используют искусственную переднюю камеру, включающую основание на подставке, тканевый фиксатор для фиксации КСД и стопорное кольцо, при этом основание содержит полость для консервирующего раствора, а тканевый фиксатор содержит резервуар для растворов фермента и его ингибитора; фиксируют КСД эндотелием вниз на искусственной передней камере с помощью тканевого фиксатора, заполняют полость основания консервирующим раствором, заполняют резервуар тканевого фиксатора раствором фермента металлопротеиназы - объем от 1 до 10 мл, концентрация от 250 до 1000 ЕД/мл; выдерживают КСД в контакте с раствором металлопротеиназы при температуре от 4 до 40°С в течение 1-6 часов до растворения стромы роговицы до уровня ДМ или предесцеметового слоя; итоговая толщина трансплантата составляет 10-60 микрон; выдерживают трансплантат ДМ в контакте с раствором ингибитора металлопротеиназы альфа-2-макроглобулина - объем от 1 до 10 мл, концентрация от 10 до 20 мг/мл - при комнатной температуре в течение 30 минут до нейтрализации металлопротеиназы; полученному трансплантату ДМ придают нужный размер и форму с помощью вакуумного высекателя и помещают в консервирующий раствор.
Для изготовления трансплантата можно использовать заранее подготовленный КСД, в котором поверхностные слои стромы роговицы удалены механически или с помощью фемтосекундного лазера.
Основное решение, определяющее возможность осуществления технического результата и детали процесса - это применение фермента металлопротеиназы для химического растворения стромы роговицы и размягчения мостиковых связей между слоями роговицы. Указанные интервалы объема, концентрации и времени экспозиции обеспечивают максимальную эффективность фермента и контролируемость процесса изготовления трансплантата. Однако фермент необходимо нейтрализовать в нужный момент, для чего используется раствор альфа-2-макроглобулина - ингибитора металлопротеиназы [4], который лучше всего работает при указанных интервалах объема, концентрации и времени экспозиции.
В рамках способа используется искусственная передняя камера оригинальной конструкции, содержащая полость для консерванта в основании и резервуар для фермента и ингибитора в тканевом фиксаторе, что позволяет легко заливать и удалять данные растворы и обеспечивает их максимально эффективный контакт с КСД.
Совокупность указанных технических решений позволяет получить трансплантат ДМ с высоким содержанием эндотелиальных клеток, при этом существенно сокращается сложная и малоэффективная ручная работа, что позволяет сделать изготовление трансплантатов ДМ более прогнозируемым и доступным.
Описание чертежей
Фиг. 1. Искусственная передняя камера оригинальной конструкции, этапы сборки.
Цифрами обозначены:
1 - основание искусственной передней камеры с полостью для консерванта,
2 - канюли для введения раствора консерванта в полость основания,
3 - имитация корнеосклерального диска,
4 - тканевый фиксатор,
5 - резервуар для растворов фермента и его ингибитора,
6 - стопорное кольцо.
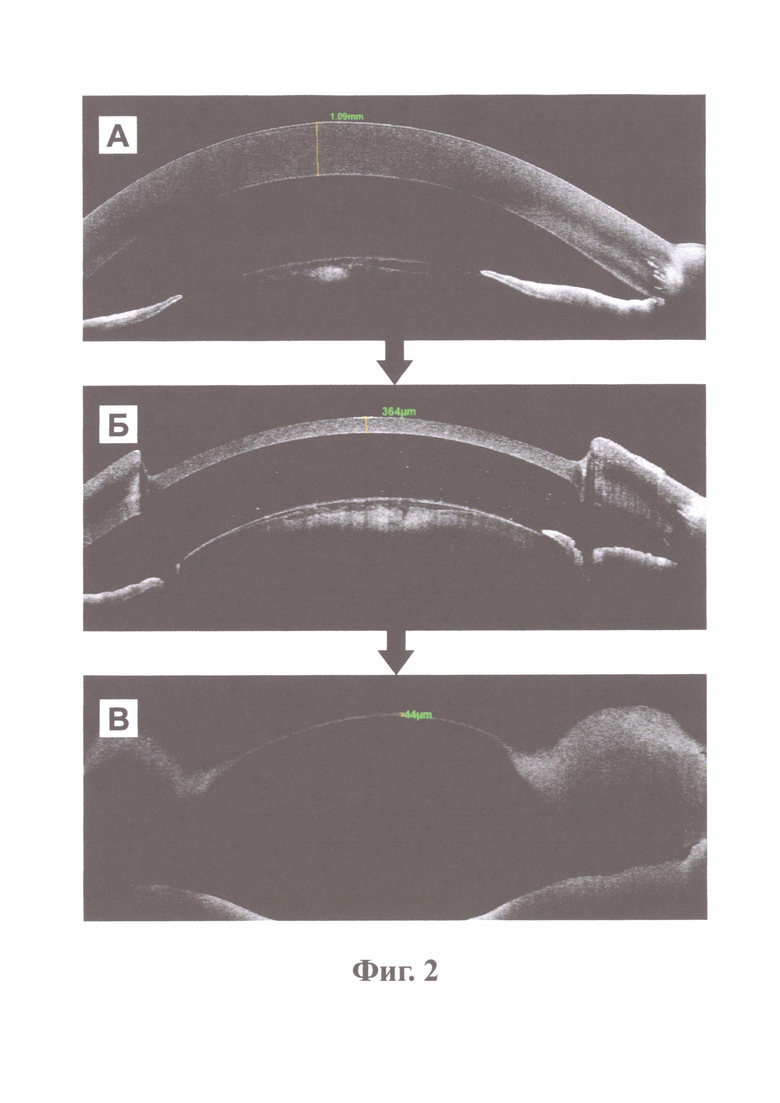
Фиг. 2. Оптическая когерентная томограмма (ОКТ) донорского КСД на разных этапах изготовления трансплантата.
А - Интактный КСД. Толщина роговицы 1,09 мм.
Б - КСД после удаления стромы роговицы с помощью фемтосекундного лазера. Толщина роговицы 364 микрона.
В - КСД после окончания действия фермента. Толщина роговицы 44 микрона - соответствует ДМ с предесцеметовым слоем и эндотелиальными клетками.
Осуществление изобретения
Предлагаемый способ используется при наличии у пациента эндотелиальной дистрофии роговицы, первичной или вторичной. Способ выполняют следующим образом.
В качестве материала для изготовления трансплантата ДМ используют кадаверный донорский препарат КСД. Можно использовать цельный КСД, можно с уже удаленными поверхностными слоями стромы роговицы (с остаточной толщиной стромы 100 - 400 микрон). Способ удаления поверхностных слоев стромы неважен - механический, с помощью фемтосекундного лазера или др.
Собирают модифицированную искусственную переднюю камеру. На ее основание накладывают КСД эндотелием вниз, фиксируя его тканевым фиксатором и стопорным кольцом. Полость основания заполняют консервирующим раствором - например, средой Борзенка-Мороз. Резервуар тканевого фиксатора заполняют раствором металлопротеиназы - объем от 1 до 10 мл, концентрация от 250 до 1000 ЕД/мл.
Выдерживают КСД в контакте с ферментом при температуре от 4 до 40°С в течение 1-6 часов до растворения стромы роговицы до уровня ДМ или предесцеметового слоя, периодически (например, раз в полчаса) перемешивая фермент. Можно обновлять фермент с помощью микропипетки. Итоговая толщина трансплантата должна составить от 10 до 60 микрон.
У металлопротеиназы существуют разновидности, мы предпочитаем бактериальную или рекомбинантную человеческую коллагеназу.
Далее раствор фермента удаляют и заполняют резервуар раствором его ингибитора альфа-2-макроглобулина. Выдерживают трансплантат ДМ в контакте с раствором ингибитора металлопротеиназы альфа-2-макроглобулина - объем от 1 до 10 мл, концентрация от 10 до 20 мг/мл - при комнатной температуре в течение 30 минут до нейтрализации металлопротеиназы; при этом раствор альфа-2-макроглобулина периодически перемешивают или обновляют (например, раз в полчаса).
По завершении действия ингибитора его удаляют. Полученный трансплантат ДМ промывают, придают ему нужный размер и форму с помощью вакуумного высекателя и помещают в консервирующий раствор (например, среда Борзенка-Мороз).
Список использованной литературы
1. Малюгин Б.Э., Антонова О.П. Способ трансплантации десцеметовой мембраны. Патент на изобретение RU 2600158 C1. Дата подачи заявки: 17.09.2015. Дата публикации: 20.10.2016 Осипян Г.А., Фисенко Н.В., Храйстин X., Школяренко Н.Ю., Дудаева Ф.К. Способ получения донорского трансплантата Десцеметовой мембраны с эндотелиальным слоем. Патент RU 2786330 C1. Дата подачи заявки: 02.06.2022. Дата публикации: 20.12.2022.
2.  U, Bachmann ВО, Tourtas Т, Cursiefen С, Zenkel М,
U, Bachmann ВО, Tourtas Т, Cursiefen С, Zenkel М,  K, Kruse FE. Reproducibility of graft preparations in Descemet's membrane endothelial keratoplasty. Ophthalmology. 2013 Sep;120(9): 1769-77.
K, Kruse FE. Reproducibility of graft preparations in Descemet's membrane endothelial keratoplasty. Ophthalmology. 2013 Sep;120(9): 1769-77.
3. Jhanji V, Young AL, Mehta JS, Sharma N, Agarwal T, Vajpayee RB. Management of corneal perforation. Surv Ophthalmol. 2011 Nov-Dec;56(6):522-38.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ выкраивания трансплантата для преэндотелиальной кератопластики с десцеметорексисом | 2021 |
|
RU2787149C1 |
| Способ получения трансплантата десцеметовой мембраны с эндотелиальным слоем | 2021 |
|
RU2772787C1 |
| Способ получения донорского трансплантата Десцеметовой мембраны с эндотелиальным слоем | 2022 |
|
RU2786330C1 |
| Способ получения суспензии эндотелиальных клеток роговицы человека с помощью фермента | 2023 |
|
RU2807087C1 |
| Способ получения донорского трансплантата десцеметовой мембраны | 2016 |
|
RU2631412C1 |
| Способ выкраивания и хранения донорского роговичного трансплантата для преэндотелиальной кератопластики | 2022 |
|
RU2787153C1 |
| Энзимный способ получения суспензии эндотелиальных клеток роговицы человека | 2023 |
|
RU2807085C1 |
| Тканесберегающий способ энзимного получения суспензии эндотелиальных клеток роговицы человека | 2024 |
|
RU2822666C1 |
| Способ проведения преэндотелиальной кератопластики с остаточной стромой при помощи фемтосекундного лазера | 2021 |
|
RU2787148C1 |
| Способ хирургического лечения персистирующих эпителиальных дефектов и субэпителиального фиброза роговицы | 2024 |
|
RU2840376C1 |

Изобретение относится к медицине, а именно к офтальмологии, для хирургического лечения первичной и вторичной эндотелиальной дистрофии роговицы, и касается способа изготовления трансплантата десцеметовой мембраны для кератопластики. Фиксируют корнеосклеральный диск на искусственной передней камере, удаляют строму роговицы до уровня десцеметовой мембраны или предесцеметового слоя, формируют и консервируют трансплантат десцеметовой мембраны. Используют искусственную переднюю камеру, включающую основание на подставке, тканевый фиксатор для фиксации корнеосклерального диска и стопорное кольцо. При этом основание содержит полость для консервирующего раствора, а тканевый фиксатор содержит резервуар для растворов фермента и его ингибитора. Фиксируют корнеосклеральный диск эндотелием вниз на искусственной передней камере с помощью тканевого фиксатора, заполняют полость основания консервирующим раствором, заполняют резервуар тканевого фиксатора раствором фермента металлопротеиназы - объем от 1 до 10 мл, концентрация от 250 до 1000 ЕД/мл. Выдерживают корнеосклеральный диск в контакте с раствором металлопротеиназы при температуре от 4 до 40°С в течение 1-6 часов до растворения стромы роговицы до уровня десцеметовой мембраны или предесцеметового слоя. Итоговая толщина трансплантата составляет 10-60 мкм. Выдерживают трансплантат десцеметовой мембраны в контакте с раствором ингибитора металлопротеиназы альфа-2-макроглобулина - объем от 1 до 10 мл, концентрация от 10 до 20 мг/мл - при комнатной температуре в течение 30 минут до нейтрализации металлопротеиназы. Полученному трансплантату десцеметовой мембраны придают нужный размер и форму с помощью вакуумного высекателя и помещают в консервирующий раствор. Применение изобретения позволяет уменьшить травматизацию эндотелиальных клеток трансплантата при выделении десцеметовой мембраны и снизить риск потери трансплантата из-за его разрыва. 1 з.п. ф-лы, 2 ил.
1. Способ изготовления трансплантата десцеметовой мембраны для кератопластики, включающий фиксацию корнеосклерального диска на искусственной передней камере, удаление стромы роговицы до уровня десцеметовой мембраны или предесцеметового слоя, формирование и консервацию трансплантата десцеметовой мембраны, отличающийся тем, что используют искусственную переднюю камеру, включающую основание на подставке, тканевый фиксатор для фиксации корнеосклерального диска и стопорное кольцо, при этом основание содержит полость для консервирующего раствора, а тканевый фиксатор содержит резервуар для растворов фермента и его ингибитора; фиксируют корнеосклеральный диск эндотелием вниз на искусственной передней камере с помощью тканевого фиксатора, заполняют полость основания консервирующим раствором, заполняют резервуар тканевого фиксатора раствором фермента металлопротеиназы - объем от 1 до 10 мл, концентрация от 250 до 1000 ЕД/мл; выдерживают корнеосклеральный диск в контакте с раствором металлопротеиназы при температуре от 4 до 40°С в течение 1-6 часов до растворения стромы роговицы до уровня десцеметовой мембраны или предесцеметового слоя; итоговая толщина трансплантата составляет 10-60 мкм; выдерживают трансплантат десцеметовой мембраны в контакте с раствором ингибитора металлопротеиназы альфа-2-макроглобулина - объем от 1 до 10 мл, концентрация от 10 до 20 мг/мл - при комнатной температуре в течение 30 минут до нейтрализации металлопротеиназы; полученному трансплантату десцеметовой мембраны придают нужный размер и форму с помощью вакуумного высекателя и помещают в консервирующий раствор.
2. Способ изготовления трансплантата десцеметовой мембраны для кератопластики по п. 1, отличающийся тем, что для изготовления трансплантата используют заранее подготовленный корнеосклеральный диск, в котором поверхностные слои стромы роговицы удалены механически или с помощью фемтосекундного лазера.
| Способ получения донорского трансплантата Десцеметовой мембраны с эндотелиальным слоем | 2022 |
|
RU2786330C1 |
| СПОСОБ ТРАНСПЛАНТАЦИИ ДЕСЦЕМЕТОВОЙ МЕМБРАНЫ | 2015 |
|
RU2600158C1 |
| Способ получения донорского трансплантата десцеметовой мембраны | 2016 |
|
RU2631412C1 |
| Способ получения трансплантата десцеметовой мембраны для эндотелиальной кератопластики | 2023 |
|
RU2804695C1 |
| US 20110166650 A1, 07.07.2011 | |||
| US 20200338235 A1, 29.10.2020 | |||
| Л.Р | |||
| Марванова | |||
| Новый способ формирования трансплантата для задней автоматизированной послойной кератопластики в лечении пациентов с эпителиально-эндотелиальной дистрофией | |||
Авторы
Даты
2025-04-22—Публикация
2024-10-25—Подача