Область техники, к которой относится изобретение
Изобретение относится к области медицины, а именно к хирургии, и может быть использовано для оценки риска рецидивирования липосаркомы у пациентов после удаления опухоли, определения тактики послеоперационного ведения пациентов с забрюшинной липосаркомой с целью более раннего выявления рецидива опухоли и выполнения менее травмирующего и объемного повторного оперативного вмешательства.
Уровень техники
Забрюшинные саркомы - редкие опухоли, составляющие 0,1-0,2% всех злокачественных новообразований и 10-20% всех сарком мягких тканей. Ежегодно диагностируется от 500 до 1000 новых случаев забрюшинной саркомы. Саркоматозные опухоли располагаются в пределах забрюшинного пространства в 10-15% случаев. Они чаще всего встречаются на пятом-шестом десятилетии жизни, но могут поражать практически любую возрастную группу. Несколько чаще их выявляют у мужчин, документального же подтверждения расовой или этнической предрасположенности достоверно не существует [Guzzo T.J., Malkowicz S.B. Chapter 18 - Retroperitoneal Diseases. In book: Penn Clinical Manual of Urology. Edited by: Philip M. Hanno, S. Bruce Malkowicz and Alan J. Wein. Elsevier Inc. 2007; 653-664. doi: 10.1016/B978-141603848-1.10018-X].
Забрюшинные саркомы возникают из мезенхимальных клеток, которые обычно располагаются в мышечной, жировой и соединительной ткани. Первичные неорганные забрюшинные опухоли отличаются большим многообразием морфологических форм и различны по генезу, так как забрюшинное пространство является анатомической областью, в которой представлены все виды тканей - от костной до нервной и эндокринной. Забрюшинные саркомы имеют различные клинические проявления и характер течения заболевания в зависимости от их гистологического подтипа и степени дифференцировки. Редкость ретроперитонеальных сарком в сочетании с широким спектром гистологических подтипов осложняет понимание этих опухолей и препятствует разработке эффективных методов лечения.
Диагностика и лечение первичных и рецидивных забрюшинных сарком остается одной из трудных и сложных проблем современной клинической онкологии. Специфической чертой забрюшинных опухолей является длительное отсутствие клинических проявлений. Из-за потенциально большого забрюшинного пространства эти опухоли обычно бессимптомны на начальной стадии, развивая симптомы на поздней стадии из-за большой массы, сдавливающей близлежащие забрюшинные структуры. При этом через переднюю брюшную стенку может пальпироваться опухолевидное образование живота и постепенно нарастают желудочно-кишечные, урологические, либо неврологические симптомы [Wang T.Y., Lo S.S., Su C.H., Wu C.W., Lui W.W. Surgical management of primary retroperitoneal sarcoma. Zhonghua Yi Xue Za Zhi (Taipei). 1996 Sep; 58 (3): 177-182.; Цвиркун В.В. Неорганные забрюшинные образования (диагностика, хирургическое лечение): Дисс. д-ра мед. наук. - М., 2000; 288 с.; Dominguez D.A., Sampath S., Agulnik M., Liang Y., Nguyen B., Trisal V., Melstrom L.G., Lewis A.G., Paz I.B., Roberts R.F., Tseng W.W. Surgical Management of Retroperitoneal Sarcoma. Curr Oncol. 2023 Apr 29; 30(5): 4618-4631. doi: 10.3390/curroncol30050349].
Важными характеристиками практически всех забрюшинных сарком являются частое рецидивирование и относительно редкое метастазирование. Частота рецидивирования очень вариабельна и, по данным, зависит от многих факторов, важнейшими из которых являются морфологическая характеристика опухоли и ее рецидива, радикальность проведенного лечения [Tseng W.W., Swallow C.J., Strauss D.C., Bonvalot S., Rutkowski P., Ford S.J., Gonzalez R.J., Gladdy R.A., Gyorki D.E., Fairweather M., Lee K.W., Albertsmeier M., van Houdt W.J., Fau M., Nessim C., Grignani G., Cardona K., Quagliuolo V., Grignol V., Farma J.M., Pennacchioli E., Fiore M., Hayes A., Tzanis D., Skoczylas J., Almond M.L., Mullinax J.E., Johnston W., Snow H., Haas R.L., Callegaro D., Smith M.J., Bouhadiba T., Desai A., Voss R., Sanfilippo R., Jones R.L., Baldini E.H., Wagner A.J., Catton C.N., Stacchiotti S., Thway K., Roland C.L., Raut C.P., Gronchi A. Transatlantic Australasian Retroperitoneal Sarcoma Working Group. Management of Locally Recurrent Retroperitoneal Sarcoma in the Adult: An Updated Consensus Approach from the Transatlantic Australasian Retroperitoneal Sarcoma Working Group. Ann Surg Oncol. 2022 Nov; 29 (12): 7335-7348. doi: 10.1245/s10434-022-11864-y]. Согласно данным ряда авторов, рецидивы после радикальных операций составляют 20-90% [Rossi C.R., Nitti D., Foletto M., Alessio S., Seno A., Segato G., Mancino G., De Marchi F., Ninfo V., Lise M. Management of primary sarcomas of the retroperitoneum. Eur J Surg Oncol. 1993 Aug; 19(4): 355-360.; an Doorn R.C., Gallee M.P., Hart A.A., Gortzak E., Rutgers E.J., van Coevorden F., Keus R.B., Zoetmulder F.A. Resectable retroperitoneal soft tissue sarcomas. The effect of extent of resection and postoperative radiation therapy on local tumor control. Cancer. 1994 Feb 1; 73 (3): 637-642. doi: 10.1002/1097-0142(19940201)73:3<637::aid-cncr2820730322>3.0.co;2-y; Jolissaint J.S., Raut C.P., Fairweather M. Management of Recurrent Retroperitoneal Sarcoma. Curr Oncol. 2023 Feb 25; 30 (3): 2761-2769. doi: 10.3390/curroncol30030209]. Метастазирование забрюшинных сарком происходит в 20-30% наблюдений, и с момента установления метастатического характера опухоли медиана выживаемости не превышает 13 месяцев [Расулов Р.И., Дворниченко В.В., Муратов А.А., Сонголов Г.И., Могзгунов Д.В. Неорганные забрюшинные опухоли: прошлое и настоящее. Сибирский медицинский журнал. 2015; 7: 5-14; Improta L., Tzanis D., Bouhadiba T., Abdelhafidh K., Bonvalot S. Overview of primary adult retroperitoneal tumours. Eur J Surg Oncol. 2020 Sep; 46 (9): 1573-1579. doi: 10.1016/j.ejso.2020.04.054.; Janes L.A., Angeles C.V. The Role of Surgery in Oligometastatic Retroperitoneal Sarcoma. Curr Oncol. 2023 May 24; 30 (6): 5240-5250. doi: 10.3390/curroncol30060398].
Для классификации неорганных забрюшинных образований в настоящий момент используют WHO Classification of Tumours Soft Tissue and Bone Tumours 5 ed. (2020) [Choi J.H., Ro J.Y. The 2020 WHO Classification of Tumors of Soft Tissue: Selected Changes and New Entities. Adv Anat Pathol. 2021 Jan; 28 (1): 44-58. doi: 10.1097/PAP.0000000000000284]. Наиболее распространенным типом сарком мягких тканей является липосаркома, которая составляет 15-20% этих опухолей у взрослых [Marjiyeh-Awwad R., Mansour S., Khuri S. Giant Retroperitoneal Liposarcoma: Correlation Between Size and Risk for Recurrence. World J Oncol. 2022 Oct; 13 (5): 244-248. doi: 10.14740/wjon1528]. Это злокачественная опухоль, состоящая из мезенхимальных клеток, имеющих тенденцию к дифференцировке в жировые клетки. Согласно WHO Classification (2020), липосаркомы делят на промежуточные (местно агрессивные) опухоли (атипичная липоматозная опухоль/высокодифференцированная липосаркома) и злокачественные, которые включают дедифференцированную липосаркому, миксоидную липосаркому, круглоклеточную липосаркому, плеоморфную липосаркому, липосаркому смешанного типа, липосаркому без признаков дифференцировки.
Авторам классификации далеко не во всех случаях удалось соблюсти деление гистогенетических групп на указанные подгруппы. Так, например, в группе опухолей из жировой ткани присутствует подгруппа промежуточных местно агрессивных, но отсутствуют редко метастазирующие.
Средний диаметр и вес забрюшинной липосаркомы при ее выявлении, как правило, составляют 20-25 см и 15-20 кг соответственно. Несколько факторов были обозначены в литературе как факторы риска рецидива, такие как гистологический тип, степень злокачественности опухоли, возраст, резектабельность и размер опухоли. Существуют разногласия относительно связи между размером опухоли и частотой рецидива, поэтому следует прояснить размер опухоли как фактор риска рецидива. Хотя нет единого мнения относительно точного определения гигантской липосаркомы, в нескольких литературных источниках она определяется как опухоль диаметром более 30 см или весом более 20 кг [Marjiyeh-Awwad R., Mansour S., Khuri S. Giant Retroperitoneal Liposarcoma: Correlation Between Size and Risk for Recurrence. World J Oncol. 2022 Oct; 13 (5): 244-248. doi: 10.14740/wjon1528; Sun C., Jiang L., Wu D. Management of a huge retroperitoneal liposarcoma: A case report and literature review. Asian J Surg. 2023 Dec; 46 (12): 5723-5724. doi: 10.1016/j.asjsur.2023.08.097].
Однако, риск развития рецидива может быть связан с морфологической структурой опухоли и ее биопотенциалом. Одной из теорий неогенеза рака является теория поля тканевой организации (tissue organization field theory - TOFIT), в основе которой лежит нарушение микроокружения клетки [Smythies J. Intercellular Signaling in Cancer-the SMT and TOFT Hypotheses, Exosomes, Telocytes and Metastases: Is the Messenger in the Message? J Cancer. 2015 May 23; 6 (7): 604-609. doi: 10.7150/jca.12372]. Микроокружение представляет собой динамическую систему, образующуюся в результате взаимодействия злокачественных и нетрансформированных клеток [Balkwill F.R., Capasso M., Hagemann T. The tumor microenvironment at a glance. J Cell Sci. 2012 Dec 1; 125(Pt 23): 5591-5596. doi: 10.1242/jcs.116392]. Она не является постоянной. Новообразование может трансформироваться в прилежащее микроокружение, а микроокружение, в свою очередь, влияет на патофизиологию опухоли (рост и метастазирование опухоли). Однако, несмотря на разнообразие клеточного состава микроокружения, авторы заявленного изобретения подчеркивают важность телоцитов как клеток-проводников в гомеостазе тканей.
С момента своего открытия в 2010 г. [Popescu L.M., Faussone-Pellegrini M.-S. TELOCYTES - a case of serendipity: the winding way from Interstitial Cells of Cajal (ICC), via Interstitial Cajal-Like Cells (ICLC) to TELOCYTES. Journal of Cellular and Molecular Medicine. 2010; 14(4): 729-740 doi: 10.1111/j.1582- 4934.2010.01059.x] телоциты были описаны в интерстиции многих тканей, включая жировую ткань. Клетки имеют мезенхимальное происхождение и благодаря разнообразию гетероклеточных контактов, непрямому участию в локальном ангиогенезе, фиброзе, гомеостазе тканей, ремоделировании, регенерации и репарации, секреции биологически активных веществ, телоциты могут рассматриваться в контексте микроокружения опухоли [Aleksandrovych V., Pasternak A., Basta P., Sajewicz M., Walocha J.A., Gil K. Telocytes: facts, speculations and myths (Review article). Folia Med Cracov. 2017; 57 (1): 5-22.; Чекмарева И.А., Паклина О.В., Скрипченко Д.В. Телоциты (интерстициальные кахалеподобные клетки) маточных труб при остром и хроническом сальпингите. Гены & Клетки. 2021; XVI (2); 39-46: doi: 10.23868/202107004; Чекмарева И.А., Деев Р.В., Чернова О.Н., Бихтеев И.У., Емелин А.М. Клетки, соответствующие телоцитам, выявлены в патологически измененной скелетной мышечной ткани Гены & Клетки. 2022; XVII (1): 38-41. doi: 10.23868/202205007; Шабунин А.В., Лебедев С.С., Чекмарева И.А., Паклина О.В., Тавобилов М.М., Карпов А.А., Дроздов П.А., Гордиенко Е.Н. Морфологические и ультраструктурные изменения стенки общего желчного протока при стентировании. Анналы хирургической гепатологии. 2023; 28 (2): 79-87. doi: 10.16931/1995-5464.2023-2-79-87]. Клеточная коммуникация в тканях регулируется тремя независимыми системами: биоэлектрическими сигналами, экзосомами и телоцитами [Smythies J. Intercellular Signaling in Cancer-the SMT and TOFT Hypotheses, Exosomes, Telocytes and Metastases: Is the Messenger in the Message? J Cancer. 2015 May 23; 6 (7): 604-609. doi: 10.7150/jca.12372]. Накапливается все больше доказательств того, что телоциты опосредуют некоторые из своих биологических эффектов, высвобождая внеклеточные микровезикулы (100-1000 нм), экзосомы (50-100 нм) обогащенные мРНК, микроРНК, белками и несколькими биологическими медиаторами, в клетки-мишени [Edelstein L., Fuxe K., Levin M., Popescu B.O., Smythies J. Telocytes in their context with other intercellular communication agents. Semin Cell Dev Biol. 2016 Jul; 55: 9-13. doi: 10.1016/j.semcdb.2016.03.010]. Есть данные, что телоциты могут быть ответственны за возникновение некоторых злокачественных новообразований [Ratajczak M.Z., Ratajczak D., Pedziwiatr D. Extracellular Microvesicles (ExMVs) in Cell to Cell Communication: A Role of Telocytes. Adv Exp Med Biol. 2016; 913: 41-49. doi: 10.1007/978-981-10-1061-3_3]. Липосаркома - злокачественное новообразование из группы мезенхимальных опухолей. Развивается из липобластов (юных жировых клеток). Изучению современного состояния поведения телоцитов в жировой ткани, подверженной патологическим процессам, в настоящее время посвящены единичные работы [Díaz-Flores L., Gutiérrez R., García M.P., González-Gómez M., Carrasco J.L., Alvarez-Argüelles H., Díaz-Flores L. Jr. Telocytes/CD34+ Stromal Cells in Pathologically Affected White Adipose Tissue. Int J Mol Sci. 2020 Dec 18; 21(24): 9694. doi: 10.3390/ijms21249694], не дающие понимания о возможной вероятности рецидива. Таким образом, попытка выявления телоцитов и оценка их интеграции, как компонента микроокружения опухоли, в процесс патогенеза липосаркомы может показать возможность обоснованного прогнозирования рецидива опухоли, и, в зависимости от результатов прогнозирования, выбора оптимальной тактики послеоперационного ведения пациентов с целью выявления рецидивов на более ранних этапах.
Следует отметить, что в настоящее время послеоперационный контроль за состоянием пациента и возможным рецидивом опухоли проводится по одной схеме для всех типов липосарком, а чаще - для всех забрюшинных сарком. Это, с одной стороны, содержит риск пропустить рецидив более злокачественной, и потому более агрессивной, формы опухоли в самом начале процесса (что приведет к более обширной и травматичной операции), с другой стороны, ведет к затратам лишних финансовых ресурсов на обследование больных с менее агрессивными опухолями. Разработка способа прогнозирования рецидива забрюшинной липосаркомы будет способствовать персонифицированному подходу к послеоперационному мониторингу больных с липосаркомами в зависимости от степени злокачественности и агрессивности, позволит, с одной стороны, выявлять рецидив более злокачественных форм раньше, с другой стороны, минимизировать затраты на обследование больных с менее злокачественными и агрессивными формами опухоли.
Наиболее близким к заявленному изобретению является способ оценки общей и безрецидивной выживаемости пациентов с забрюшинной липосаркомой после хирургического лечения [Волков А.Ю., Козлов Н.А., Неред С.Н., Стилиди И.С., Строганова А.М., Архири П.П., Антонова Е.Ю., Привезенцев С.А. Прогностическое значение миксоидного матрикса в забрюшинной высокодифференцированной липосаркоме. Сибирский онкологический журнал. 2021; 20 (1): 46-52. - doi: 10.21294/1814-4861-2021-20-1-46-52]. Проведенное авторами исследование свидетельствует о более агрессивном течении ВДЛПС с миксоидным матриксом по сравнению с ВДЛПС без миксоидного матрикса. Авторы полагают, что количественная оценка объема миксоидного компонента в ВДЛПС способна служить простым и эффективным морфологическим маркером течения заболевания и прогноза. Однако клиническая значимость данного параметра требует дальнейшего исследования. Данное исследование указывает на важность изучения миксоидного компонента опухоли и на более агрессивное течение заболевания при его наличии. Однако не показывает возможности прогноза распространения опухоли.
Решаемой в настоящем изобретении технической проблемой является прогнозирование рецидива забрюшинной липосаркомы у пациентов после хирургического удаления опухоли, по результатам которой может быть оптимизирован послеоперационный мониторинг таких пациентов.
Раскрытие сущности изобретения
Достигаемыми техническим результатом является получение прогнозных оценок возникновения рецидива забрюшинной высокодифференцированной липосаркомы и дедифференцированной липосаркомы у пациентов в течение первых двух лет наблюдения после хирургического удаления опухоли с последующим послеоперационным мониторингом таких пациентов не менее 5 лет, направленным на выявление рецидива липосаркомы на более ранней стадии и выполнение менее травмирующего и объемного оперативного вмешательства.
Технический результат достигается способом прогнозирования рецидива забрюшинной высокодифференцированной липосаркомы и дедифференцированной липосаркомы у пациентов после удаления опухоли, включающим проведение электронно-микроскопического исследования удаленной опухоли и ее микроокружения с выявлением телоцитов и определением среднего количества секретированных телоцитами микровезикул в 1 мкм2 внеклеточного матрикса, и при получении среднего количества микровезикул больше 5,1 в 1 мкм2 внеклеточного матрикса делают вывод о высоком риске развития рецидива забрюшинной липосаркомы; при получении среднего количества микровезикул меньше или равным 2,8 в 1 мкм2 внеклеточного матрикса, делают вывод о низком риске развития рецидива забрюшинной липосаркомы.
Причинно-следственная связь количества секретированных телоцитами микровезикул в 1 мкм2 внеклеточного матрикса с риском развития рецидива забрюшинной липосаркомы у пациентов после удаления опухоли в течение первых двух лет наблюдений была выявлена в результате проведенных исследований в НМИЦ хирургии им. А.В. Вишневского, где в период с 1993 по 2023 гг. был обследован и пролечен 41 пациент (23-74 года) с морфологически верифицированной липосаркомой, у которых, включая рецидивы, выявлено 75 случаев таких опухолей. Размеры образований варьировали в пределах от 30,0 мм в диаметре до 33,0 × 22,0 × 47,0 см (первичные были минимальным размером от 15,0 см в диаметре; рецидивные - от 3,0 см).
Рецидив всегда возникает в зоне локализации первичной опухоли и захватывает всё большее пространство по мере возникновения каждого следующего. Рецидив липосаркомы выявлен в 34 (45,3%) случаях. Частота рецидивирования: 1-й рецидив - 18 (43,9%) случаев; 2-й - 10 (24,4%); 3-й - 2; 4-й, 5-й, 6-й и 7-й рецидивы - по 1 случаю у одной больной. Гемато- или лимфогенных метастазов не выявили ни в одном наблюдении. В рецидивных липосаркомах структура становилась всё более неоднородной по мере возникновения каждого следующего рецидива со снижением эхогенности. Отмечали большую частоту плеоморфных узлов. Возможны участки деструкции.
Морфологическая верификация липосарком, согласно классификации ВОЗ (2020), приведена в таблице 1 (n=52, так как на начальном этапе при морфологическом исследовании деления на подтипы не было).
Таблица 1. Гистологические подтипы первичных и рецидивных забрюшинных липосарком, хирургически удаленных в НМИЦ хирургии им. А.В. Вишневского
*в 2 случаях ВДЛС рецидивировала с изменением подтипа опухоли на ДДЛС и смешанную; в 3 - первично в Центр были госпитализированы сразу рецидивные опухоли ДДЛС
Из таблицы следует, что преобладали ДДЛС. Также отмечается увеличение ДДЛС и смешанных форм по мере рецидивирования.
При оценке частоты и сроков рецидивирования выявлено, что чаще выявляли рецидив ДДЛС. Рецидивы ДДЛС и злокачественных форм в целом выявляли преимущественно в первый год наблюдения (76,3%), а ВДЛС - после 12 месяцев.
Так как для липосарком рецидивирование характерно, с целью определения возможного прогноза рецидива было проведено светооптическое и электронно-микроскопическое исследование с целью выявления телоцитов и оценки их интеграции, как компонента микроокружения опухоли, в процесс патогенеза липосаркомы. Число ВДЛС и ДДЛС было взято в исследование приблизительно - в соответствии с распределением этих форм в общей морфологической картине исследования.
Морфологическое исследование (светооптическое и электронно-микроскопическое) ткани опухоли проведено в 6 наблюдениях: ДДЛС - 4 наблюдения; ВДЛС - 1 наблюдение; смешанная форма - де- и высокодифференцированная липосаркома - 1 наблюдение.
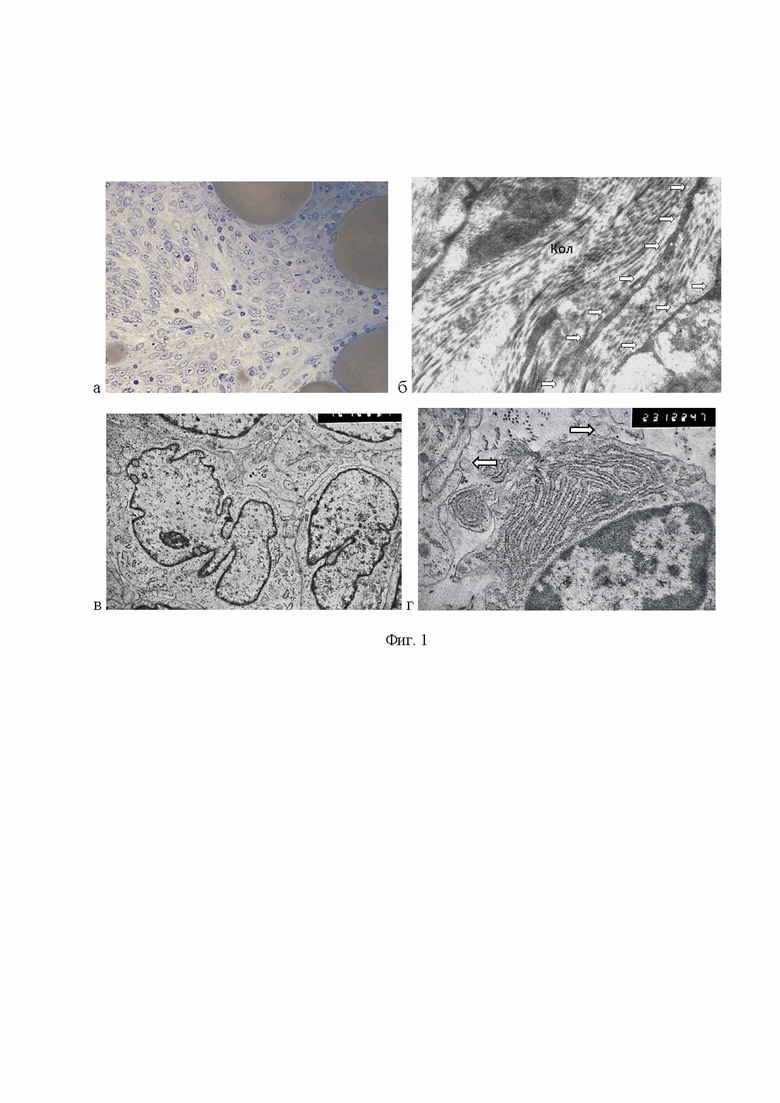
На светооптическом уровне исследования высокодифференцированная липосарком (ВДЛС) состояла из зрелых опухолевых адипоцитов разного размера с вариабельным соотношением долей различных компонентов (фиг. 1а), в которой расположено различное количество веретеновидных клеток с гиперхромными ядрами и вакуолизированных липобластов. Склерозирующий компонент определялся как фиброзированные зоны с низкой клеточностью и депозитами коллагена. Воспалительный компонент представлен плазматическими, тучными клетками.
При электронно-микроскопическом исследовании в склерозирующем компоненте ВДЛС среди волокон коллагена отмечали длинные тонкие отростки интерстициальных клеток телоцитов - телоподии, которые имели единичные незначительные расширения - подомы и единичные микровезикулы в непосредственной близости от отростков. В случае нахождения отростков среди коллагеновых волокон, микровезикулы и экзосомы не определялись (фиг. 1б).
Клетки опухоли практически контактировали друг с другом поверхностями или цитоплазматическими отростками, создавая интердигитации (фиг. 1в). Микровезикулы были единичные в узком межклеточном пространстве (фиг. 1г).
В таблице 2 приведены числовые показатели среднего числа микровезикул в 1 мкм2 внеклеточного матрикса в ВДЛС и ДДЛС.
Таблица 2. Морфометрические показатели при ультраструктурном исследовании дедифференцированной и высокодифференцированной липосаркомы
Примечание: *статистически значимые значения при p<0,05 при сравнении групп
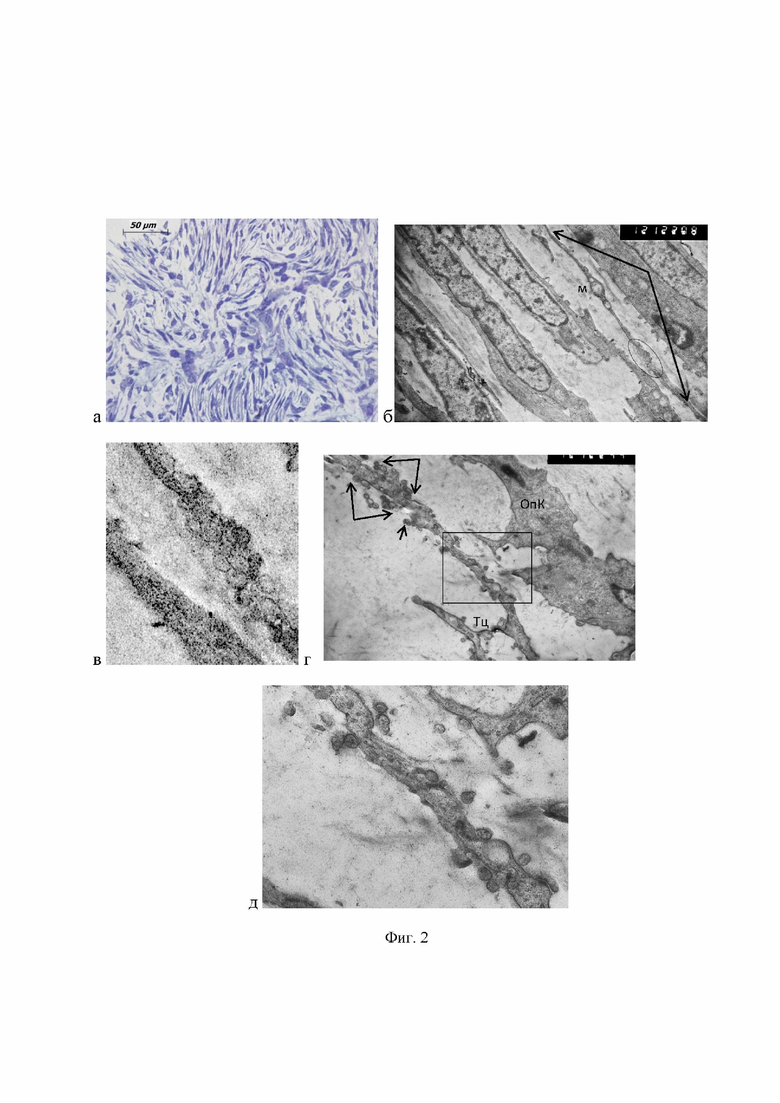
Дедифференцированная липосаркома (ДДЛС) на светооптическом уровне имела вид недифференцированной плеоморфной или веретеноклеточной саркомы без признаков липобластной дифференцировки (фиг. 2а-в).
При электронно-микроскопическом исследовании среди параллельно ориентированных пучков дедифференцированных клеток находили телоподии с характерной ультраструктурной организацией - расширенные участки - подомы с подомерами (участками цитоплазматического отростка между подомами). Обращало на себя внимание значительное количество микровезикул, секретируемых телоцитами в межклеточное пространство в ДДЛС (фиг. 2 г, д) (табл. 2). Телоциты образовывали контакты с телоподиями других телоцитов (гомоклеточные) и с клетками опухоли (гетероклеточные контакты).
Таким образом, присутствие телоцитов в микроокружении липосарком, свидетельствует об их важной роли в прогрессии опухолевого роста. Предположить, что телоциты, находящиеся среди волокон коллагена, выполняют опорную функцию для опухолевых клеток, слишком противоречит теории поля тканевой организации. Гистогенез ВДЛС и ДДЛС близок, так как в основе опухолевой трансформации лежит липобласт или мезенхимальные стволовые клетки с дифференцировкой в сторону жирового дифферона. При ультраструктурном исследовании подтвердилось присутствие телоцитов в ВДЛС и ДДЛС. Однако в результате проведенных исследований было выявлено, что в ДДЛС телоциты, по сравнению с телоцитами в ВДСЛ, секретировали большое количество микровезикул, также отмечалось расширение межклеточных пространств в ДДЛС, а внеклеточный матрикс был с низким содержанием коллагенновых волокон, по сравнению с упорядоченным большим количеством коллагеновых фибрилл в ВДЛС. Данное ультрамикроскопическое наблюдение отражает организацию микоокружения опухоли в каждом типе опухоли под ее нужды. Именно выраженная микровезикулярная активность телоцитов, формирование практически безколлагенового внеклеточного расширенного матрикса позволяет микровезикулам опухолевых клеток ДДЛС и телоцитам свободно распространятся в опухоли и за ее пределами, стимулируя прогрессию, возможно метастазирование и паранеопластические реакции, так как известно, что микровезикулы содержат микроРНК и ДНК материнских клеток.
Учитывая ранее выявленные характеристики частоты и сроков выявления рецидивов липосарком в зависимости и степени дифференцировки, по результатам проведенных исследований сделан акцент на частоту мониторинга ДДЛС в течение первого года после хирургического удаления опухоли (аналогично с другими злокачественными формами), ВДЛС - в течение второго года.
Основной идеей настоящего изобретения является обязательное исследование микроокружения опухоли с целью более активного мониторинга пациентов, у которых телоциты секретировали большее число микровезикул.
Краткое описание чертежей
Изобретение поясняется чертежами, где на фиг. 1 представлены изображения ультраструктуры высокодифференцированной липосаркомы (а - окраска толуидиновым синим; б-г - электронограммы; Ув. б - 17000, в - 12000, г - 34000): а - полутонкий срез (светооптический) препарат; б - отростки телоцитов - телоподии (стрелки) среди волокон коллагена (Кол); в - прямые взаимодействия между клеточными поверхностями клеток опухоли; г - единичные микровезикулы (стрелки) рядом с плазматической клеткой; на фиг. 2 представлены изображения ультраструктуры дедифференцированной липосаркомы (а - окраска толуидиновым синим, б-д - электронограммы; Ув.: б,г - 12000; в - 60000, д - 34000): а - полутонкий срез (светооптический) препарат; лучистые (storiform) структуры из веретеновидных клеток; б - отросток телоцита - телоподий (указано стрелками); митохондрия (м) в подоме; скопление микровезикул, секретируемых телоцитом (указано овалом); в - фрагмент фиг. б. - скопление микровезикул; г - фрагмент телоцита (Тц) с множеством экзосом и микровезикул (указаны стрелками и квадратом) (ОпК - опухолевая клетка); д - фрагмент фиг. г, микровезикулы.
Осуществление изобретения
Способ осуществляют следующим образом.
Пациенту выполняют хирургическое вмешательство по удалению забрюшинной липосаркомы. Удаленный препарат направляют в отделение патоморфологии с целью морфологической верификации опухоли, как липосаркомы (стандартное исследование). В дальнейшем, так как рецидивирование характерно для липосарком, с целью определения возможного прогноза рецидивирования выполняют светооптическое и электронно-микроскопическое исследование для выявления телоцитов и оценки их интеграции, как компонента микроокружения опухоли, в процесс патогенеза липосаркомы.
На светооптическом уровне исследования забрюшинные липосаркомы дифференцируют на ВДЛС и ДДЛС. При электронно-микроскопическом исследовании оценивают телоциты и секретированные ими микровезикулы.
Для проведения электронно-микроскопического исследования вырезают кусочки опухолевой ткани размером около 1 мм3, фиксируют последовательно в 2,5% растворе глутарового альдегида и 1% растворе оксида осмия (VIII). Затем материал обезвоживают в спиртах при возрастающем градиенте концентраций (50, 70, 96 и 100%), после чего пропитывают смесью окиси пропилена и аралдитовой смолы. После пропитки материал помещают в капсулы и заливают аралдитовой смолой, затем помещают в термостат при температуре 60°С на двое суток. Проводят анализ и регистрацию изображения светооптических препаратов (толщина среза 1,0-1,5 мкм, окраска толуидиновым синим) и прицельно выбирают участки для ультратомии. Ультратонкие срезы толщиной 100-120 нм готовят на ультрамикротоме фирмы LKB (Швеция). Срезы окрашивают ацетатом уранила и цитратом свинца и просматривают в электронном микроскопе JEM 100-CX (JEOL, Япония) в трансмиссионном режиме при ускоряющем напряжении 80 кВ.
Для морфометрического анализа проводят измерение площади межклеточного матрикса (в мкм2) методом цифровой планиметрии по электронному изображению отсканированных микрофотографий с помощью программы ImageJ. Количество экзосом и микровезикул подсчитывают во внеклеточном матриксе опухолей на 20 отсканированных микрофотографиях (электронограммах) дедифференцированной липосаркомы и 20 электронограммах высокодифференцированной липосаркомы с последующим пересчетом содержания в 1 мкм2 внеклеточного матрикса.
Статистическую обработку полученных данных проводили с использованием пакета компьютерных прикладных статистических программ «Microsoft Office Excel 2003». Данные представляли в виде М ± m, где М - выборочное среднее, m - ошибка среднего. Для определения достоверности различий между группами использовали непараметрический критерий Манна-Уитни. Различие между группами считали достоверными при вероятности ошибки р<0,05. Предварительно все параметры в исследуемых группах проверяли на нормальность распределения.
В случае секретирования телоцитами незначительного количества микровезикул (1,880±0,920 - что соответствует ВДЛС) рецидивирование менее вероятно, при множественных микровезикулах (7,579±2,470 - что соответствует ДДЛС) рецидивирование более вероятно.
Программу послеоперационного обследования пациентов выбирают в зависимости от полученного результата оценки риска развития рецидива липосаркомы, при этом высокий риск развития рецидива липосаркомы ассоциирован с ДДЛС, низкий - с ВДЛС.
При ВДЛС послеоперационный мониторинг, включающий клинический осмотр, мультиспиральную компьютерную томографию (МСКТ) или магнитно-резонансную томографию (МРТ), в случае конкретных клинических жалоб на болевые ощущения делают УЗИ, выполняют по схеме 1. Если рецидив не выявлен, применяют метод исследования в соответствии с представленной схемой 1; если рецидив выявлен при УЗИ, дополнительно выполняют МСКТ/МРТ.
Таблица 3. Схема 1
Пациент должен быть предупрежден, что при появлении любых (неприятных, болезненных, странных и др.) ощущений в зоне оперативного вмешательства, он должен прийти на внеплановый осмотр. УЗИ выполняют в специализированном учреждении, имеющем опыт диагностики и лечения больных с липосаркомами. Целесообразно выполнение исследований в учреждении, где проводилось хирургическое лечение, либо в учреждении экспертного уровня. Если в течение 5 лет рецидива не выявлено, далее сроки мониторинга определяются на консилиуме в зависимости от состояния пациента. Если в течение 5 лет рецидив выявляют и хирургически удаляют, далее мониторинг производят с начала схемы с момента оперативного вмешательства.
При ДДЛС послеоперационный мониторинг, включающий клинический осмотр, мультиспиральную компьютерную томографию или магнитно-резонансную томографию, в случае конкретных клинических жалоб на болевые ощущения делают УЗИ, выполняют по схеме 2 (фиг.4).
Таблица 4. Схема 2
Если рецидив не выявлен, применяют метод исследования в соответствии со схемой 2; если рецидив выявлен при УЗИ, дополнительно выполняют МСКТ/МРТ. Если в течение 5 лет рецидива не выявлено, далее сроки мониторинга определяют на консилиуме в зависимости от состояния пациента. Если в течение 5 лет рецидив выявляют и хирургически удаляют, далее мониторинг производят с начала схемы от момента оперативного вмешательства.
При выявлении при светооптическом исследовании другой, более редкой формы липосаркомы (миксоидная, круглоклеточная, плеоморфная, липосаркома смешанного типа; липосаркома без признаков дифференцировки) также оценивают телоциты микроокружения опухоли на предмет секретирования микровезикул для подтверждения выбора тактики ведения пациентов после проведения радикальной хирургической операции с целью выявления рецидива липосаркомы на ранних этапах. Учитывая злокачественность этих форм мониторирование пациентов проводят по схеме 2.
Представленный способ определения тактики послеоперационного ведения пациентов с забрюшинной липосаркомой позволяет выявить рецидив липосаркомы на более ранней стадии и выполнить менее травмирующее и объемное оперативное вмешательство.
С применением заявленного способа в Национальном медицинском исследовательском центре хирургии им. А.В. Вишневского проведена оценка риска и послеоперационный мониторинг 7 больных (ВДЛС - 3 пациента, ДДЛС - 4 пациентов) (табл. 3).
Таблица 5. Данные динамического мониторинга пациентов, прооперированных
по поводу забрюшинной липосаркомы
(выявлены как узлы ВДЛС, так и узел ДДЛС)
Следует отметить, что в 1 наблюдении ВДЛС при выявлении рецидива опухоли и морфологической оценке выявлен также узел ДДЛС, в результате чего схема наблюдения была изменена на 2-ю.
Таким образом, заявленный способ позволяет прогнозировать рецидив забрюшинной липосаркомы у пациентов в течение первых двух лет наблюдения после хирургического удаления опухоли с последующим послеоперационным мониторингом таких пациентов не менее 5 лет, направленным на выявление рецидива липосаркомы на более ранней стадии и выполнение менее травмирующего и объемного оперативного вмешательства.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПЕРВИЧНЫХ ЛОКАЛИЗОВАННЫХ ЗЛОКАЧЕСТВЕННЫХ НЕЙРОЭНДОКРИННЫХ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2016 |
|
RU2625276C1 |
| Способ прогнозирования длительности безрецидивного периода сарком мягких тканей конечностей у женщин среднего и пожилого возраста | 2022 |
|
RU2778616C1 |
| СПОСОБ ЛУЧЕВОГО ЛЕЧЕНИЯ ЗАПУЩЕННЫХ ФОРМ СОЛИДНЫХ И МЯГКОТКАНЫХ ОПУХОЛЕЙ | 2000 |
|
RU2185209C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПРОГРЕССИИ РАКА ОРГАНОВ БРЮШНОЙ ПОЛОСТИ | 2012 |
|
RU2503409C1 |
| СПОСОБ ЛЕЧЕНИЯ РЕЗЕКТАБЕЛЬНЫХ ПЕРВИЧНЫХ МЕСТНОРАСПРОСТРАНЕННЫХ ЗЛОКАЧЕСТВЕННЫХ НЕЙРОЭНДОКРИННЫХ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2016 |
|
RU2625271C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ АДРЕНОКОРТИКАЛЬНОГО РАКА И АДРЕНОКОРТИКАЛЬНОЙ АДЕНОМЫ НАДПОЧЕЧНИКА | 2023 |
|
RU2810228C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАННЕГО РЕЦИДИВИРОВАНИЯ ПОВЕРХНОСТНОГО РАКА МОЧЕВОГО ПУЗЫРЯ | 2016 |
|
RU2635534C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВОВ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ОРГАНОВ МАЛОГО ТАЗА ИЛИ НЕОРГАННЫХ ОПУХОЛЕЙ ЗАБРЮШИННОГО ПРОСТРАНСТВА | 2011 |
|
RU2486933C1 |
| Способ лечения сарком мягких тканей конечностей | 2023 |
|
RU2818463C1 |
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ В КОМБИНИРОВАННОМ ЛЕЧЕНИИ МЕСТНО-РАСПРОСТРАНЕННЫХ САРКОМ МЯГКИХ ТКАНЕЙ | 2020 |
|
RU2737704C2 |
Изобретение относится к медицине, а именно к патологической анатомии, онкологии, хирургии, и может быть использовано для прогнозирования рецидива забрюшинной высокодифференцированной липосаркомы ВДЛС и дедифференцированной липосаркомы ДДЛС у пациента после удаления опухоли. Для этого выполняют электронно-микроскопическое исследование удаленной опухоли и ее микроокружения с выявлением телоцитов. Определяют среднее количество секретированных телоцитами микровезикул в 1 мкм2 внеклеточного матрикса. При получении среднего количества микровезикул больше 5,1 в 1 мкм2 внеклеточного матрикса делают вывод о высоком риске развития рецидива забрюшинной липосаркомы. При получении среднего количества микровезикул меньше или равным 2,8 в 1 мкм2 внеклеточного матрикса - делают вывод о низком риске развития рецидива забрюшинной липосаркомы. Изобретение позволяет прогнозировать рецидивы забрюшинной высокодифференцированной липосаркомы и дедифференцированной липосаркомы у пациентов в течение первых двух лет наблюдения после хирургического удаления опухоли, что обеспечивает выявление рецидивов липосаркомы на более ранней стадии и выполнение менее травмирующего и объемного оперативного вмешательства. 2 ил., 5 табл.
Способ прогнозирования рецидива забрюшинной высокодифференцированной липосаркомы (ВДЛС) и дедифференцированной липосаркомы (ДДЛС) у пациента после удаления опухоли, включающий проведение электронно-микроскопического исследования удаленной опухоли и ее микроокружения с выявлением телоцитов и определением среднего количества секретированных телоцитами микровезикул в 1 мкм2 внеклеточного матрикса, и при получении среднего количества микровезикул больше 5,1 в 1 мкм2 внеклеточного матрикса делают вывод о высоком риске развития рецидива забрюшинной липосаркомы; при количестве меньше или равно 2,8 в 1 мкм2 внеклеточного матрикса - делают вывод о низком риске развития рецидива забрюшинной липосаркомы.
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВЫЖИВАЕМОСТИ БОЛЬНЫХ С НЕОРГАННЫМИ ЗАБРЮШИННЫМИ ОПУХОЛЯМИ ПОСЛЕ РАДИКАЛЬНЫХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ | 2011 |
|
RU2494677C2 |
| КОЛЕСНИКОВ Е.Н | |||
| и др | |||
| Отдаленная общая и безрецидивная выживаемость больных с забрюшинными неорганными липосаркомами | |||
| Современные проблемы науки и образования | |||
| Двухосный автомобиль | 1924 |
|
SU2024A1 |
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| Опубл | |||
| Выбрасывающий ячеистый аппарат для рядовых сеялок | 1922 |
|
SU21A1 |
| ВОЛКОВ А.Ю | |||
| Факторы прогноза и алгоритм хирургического лечения при забрюшинных липосаркомах | |||
| Дисс | |||
| на соиск | |||
| уч | |||
| ст | |||
| к.м.н | |||
| Москва - | |||
Авторы
Даты
2025-05-14—Публикация
2025-01-19—Подача