Изобретение относится к медицине, диагностике в детской ортопедии и касается проведения скрининговой диагностики нарушений осанки и сколиозов у детей и подростков (от 6 до 18 лет).
В норме позвоночник имеет несколько физиологических изгибов: шейный изгиб - лордоз, изгиб грудного отдела позвоночника - кифоз (в норме от 20 до 35 градусов) и поясничный лордоз и крестцовый кифоз.
Полностью все физиологические изгибы формируются у ребенка к возрасту 4-5 лет, что связано с окончанием формирования стереотипа ходьбы под воздействием сил гравитации.
Физиологические изгибы имеют большое значение для:
- амортизации движений при ходьбе,
- защиты спинного мозга,
- обеспечения стабилизации позвонков и их защиты от ротации.
Если по различным причинам физиологические изгибы позвоночника меняются в сторону усиления или выпрямления (сглаживания), это указывает на патологию. При усилении грудного физиологического кифоза констатируют гиперкифоз, при усилении поясничного лордоза - гиперлордоз.
Уплощение или выпрямление как грудного кифоза, так и поясничного лордоза также является патологическим состоянием и может характеризоваться термином «плоская спина».
Под термином «нарушение осанки» принято понимать функциональные изменения естественных физиологических изгибов позвоночника (кифозов и лордозов) в сагиттальной (переднезадней) плоскости, сопровождающиеся их усилением (гиперкифоз/гиперлордоз) или уплощением (выпрямление/плоская спина). На рентгенограмме в прямой проекции у таких пациентов наблюдается небольшое боковое отклонение позвоночника, без ротации тел позвонков. На боковой рентгенограмме - усиление или уплощение физиологических изгибов.
Сколиоз представляет собой трехмерную деформацию (искривление) позвоночника. Существует ряд его классификаций, основной является классификация по степени тяжести, с учетом которой ставят диагноз и назначают лечение. В ее основе лежат результаты измерения отклонения позвоночного столба во фронтальной (боковой) плоскости.
Существует несколько методов определения этого отклонения. В последние годы наилучшим образом себя зарекомендовало измерение по Коббу (J.R. Cobb, 1948 г.). При этом к 1-й степени относят сколиоз с углом дуги искривления до 10 градусов, ко 2-й - 11-25 градусов, 3-ей - 26-40 градусов и к 4-й - более 40 градусов.
При сколиозе с двумя или тремя дугами искривления необходимо считать градусы и определять тяжесть деформации для каждого искривления, каждой дуги.
По локализации дуги искривления выделяют 5 основных типов, иногда - с более расширенным их описанием:
1. Грудной сколиоз с максимально отклоненными Th7-Th9 позвонками; в большинстве случаев - правосторонний с одной дугой искривления.
2. S-образный комбинированный сколиоз с 2-мя дугами, грудная дуга - с максимальным отклонением на уровне Th7-Th9, поясничная дуга - с вершиной отклонения на уровне L1-L3.
Данный вид сколиоза можно подразделить еще на 3 вида:
а) дуги примерно одинаковые (в пределах 5-7 градусов),
б) грудная дуга значительно больше, чем поясничная,
в) поясничная дуга значительно больше, чем грудная.
Однако во всех перечисленных случаях грудная дуга чаще правосторонняя, а поясничная - левосторонняя.
3. Поясничный сколиоз - с вершиной на уровне L2-L3. Его можно подразделить еще на 2 вида:
а) собственно поясничный сколиоз, в большинстве случаев - левосторонний;
б) в сочетании с грудным гиперкифозом.
4. Верхнегрудной сколиоз с вершиной в Th2Th4 (встречается довольно редко). Его вариантами являются:
а) собственно верхнегрудной сколиоз с одной дугой искривления;
б) третья верхнегрудная дуга, чаще слева, при уже имеющихся двух - грудной справа и поясничной слева;
в) вторая верхнегрудная дуга при уже имеющейся грудной.
5. С-образный грудопоясничный сколиоз, при котором наблюдается одна протяженная дуга искривления, включающая в себя позвонки грудного и поясничного отдела позвоночника.
Раннее выявление любого вида сколиоза является залогом его успешного лечения.
При осмотре первичном пациентов обычно проводят 2 теста, которые позволяют осуществить дифференциальную диагностику между нарушением осанки и сколиозом и принять решение о необходимости дальнейшей рентгенодиагностики. Пациентов осматривают в положениях стоя и лежа.
При осмотре в положении лежа признаки нарушения осанки у пациента могут нивелироваться. Сколиотическая же деформация, напротив, имеет стойкий характер в любом положении тела.
При стойкой деформации пациент самостоятельно не сможет принять правильное положение, но при нарушении осанки такое вполне возможно.
Для диагностики применяют также ряд известных тестов (Левков В.Ю., Поляев Б.А. «Осознанная коррекция сколиоза и нарушений осанки» (на основе немецкой методики Катарины Шрот), науч.-практ. рук-во. М. 2020. 144 с; см. также: https://skoliose.ru/articles/diagnostika-skoli.oza/).
Тест Адамса помогает визуализировать наличие сколиоза, а примененный Буннелем (W.P. Bunnel) в 80-х годах 20-го века сколиометр дал объективные критерии при скрининговых исследованиях деформаций позвоночника [1]. Мы в своей работе так же предлагаем диагностировать искривления позвоночника с помощью собственного сколиометра (https://skolios.ru/skoliometriya).
Известны и иные устройства для выявления начальных форм сколиозов и патологических лордозов и кифозов (RU 2023420 С1, 30.11.1994, Петрянина Е.А.).
Известен практический опыт организации массового скрининга на сколиоз методом КОМОТ (компьютерной оптической топографии) [2]. Этот метод достаточно эффективен и позволяет осуществлять съемку и обработку большого количества пациентов в течение рабочего дня. Однако корректная интерпретация топографических результатов требовала привлечения квалифицированного медицинского персонала, а в ряде случаев было невозможно сделать заключение на основе только одного снимка без дополнительного клинического осмотра пациента.
Использование для обследования естественной непринужденной позы пациентов при этой методике позволяло выявлять нарушения осанки и определять форму позвоночника в трех плоскостях. Однако выраженные нарушения осанки у пациентов часто приводили к ложному выявлению сколиотической деформации (ложноположительный результат скрининга) и, реже, к ее пропуску (ложноотрицательный результат).
Наиболее информативным топографическим признаком структурального сколиоза по методике КОМОТ признают локальную ротационную асимметрию в паравертебральной области (клинически проявляемую в виде мышечного валика при использовании теста Адамса). При наличии структурального сколиоза эта асимметрия отчетливо регистрируется на графиках осевой ротации и объемной асимметрии дорсальной поверхности туловища с максимумом на уровне вершины сколиотической дуги.
Наиболее типичными причинами искажения формы указанных графиков и вызванных этим затруднений в интерпретации результатов обследования пациентов в их естественной позе являются:
- выраженная ротационная деформация туловища типа «скручивания» (поворот плечевого пояса относительно тазового более 5°);
- существенное боковое функциональное искривление оси туловища (отклонение линии остистых отростков более 10 мм от срединной линии туловища);
- выраженный поясничный лордоз (при наклоне таза в сагиттальной плоскости 30° и более);
- сдвинутые друг к другу и асимметрично расположенные лопатки и др.
Указанные причины при использовании только естественной позы пациентов приводят к относительно большому проценту (от 10 до 20%) ложноположительных результатов топографического скрининг-теста (ТСТ) структурального сколиоза.
Чтобы повысить эффективность скрининга структурального сколиоза в дополнении к естественной позе (поза 1) исследователями были разработаны специальные функциональные позы для обследования пациентов в положении стоя. Эти позы соответствуют различной степени флексии-экстензии позвоночного столба в сагиттальной плоскости, а именно:
- «активная поза» - в положении «смирно» с выпрямленной спиной и втянутым животом (поза 2);
- поза с максимально уплощенным поясничным лордозом (поза 3);
- поза с максимально усиленным поясничным лордозом (поза 4);
- поза с максимально разведенными в стороны лопатками, руки опущены вниз впереди туловища при сведенных вместе локтевых суставах (поза 4).
Выполненное исследование [2] показало, что применение функциональных поз при диагностике позволяет решить проблему высокого процента ложноположительных результатов топографического скрининг-теста на структуральный сколиоз. При этом, благодаря полной автоматизации процесса обработки снимков пациентов на установке ТОДП, трудоемкость проведения скрининга с использованием дополнительных функциональных поз возрастает незначительно.
Ранее для выявления искривлений позвоночника использовали топографический метод (RU 2204939 С1, 27.05.2003, АНО «Институт медицинской реабилитации «Возвращение»), при котором пациента располагали в вертикальной плоскости перед дифракционным экраном, выполненным из прозрачного материала с чередующимися светлыми и темными полосами на расстоянии 2 мм, с возможностью контакта экрана с телом пациента, освещали пациента когерентным источником света, проводили видеосъемку и ввод полученного изображения в ЭВМ. Путем проведения ряда линий на изображении и автоматической обработки контурограмм сагиттальной, горизонтальной, фронтальной плоскостей, проводили раннее диагностирование деформации позвоночника (нарушение осанки во фронтальной, сагиттальной плоскостях, сколиотическую деформацию позвоночника, кифозы и гиперлордозы).
Точное выявление характера локальных патологических изменений в очаге поражения и степени распространенности патологического процесса традиционно принадлежит рентгенологическому исследованию позвоночника.
Современные диагностические системы КТ, МРТ, УЗИ привносят ценные данные о локальной патоморфологии анатомических структур позвоночника и учитываются клиницистами. Даже классическое рентгенологическое исследование позвоночника, проведенное методически правильно, позволяет оценить позвоночник как единую многоструктурную систему, отражающую индивидуальные особенности биомеханики, статики и движения человека. Все эти данные дополняют друг друга, помогая реабилитационному процессу.
Однако для эффективного проведения терапии необходимо знать индивидуальные особенности строения позвоночника пациента (структурный диагноз), пространственное положение каждого позвонка, двигательных сегментов и целых отделов позвоночника (статический диагноз) [К. Левит, Й. Захсе, В. Янда, 1993]. Важно, чтобы все эти параметры были отражены в одном протоколе исследования одномоментно, и точно соответствовали имеющимся изменениям у пациента.
Такой метод был разработан и опробован в практике лучевой диагностики и мануальной медицины. Он получил название «системный анализ рентгенограмм позвоночника» (RU 2732958 С1, 25.09.2020, Орел A.M.).
Однако множество известных отечественных и зарубежных методик измерения искривлений позвоночника в целом либо нагрузочны по ионизирующему излучению, либо требуют достаточно громоздкого оборудования и серьезного аппаратно-программного обеспечения [3].
Ранее нами была предложена методика диагностики сколиоза, включающая ряд этапов (Левков В.Ю., Поляев Б.А. «Осознанная коррекция сколиоза и нарушений осанки» (на основе немецкой методики Катарины Шрот), науч.-практ. рук-во. М. 2020. 144 с).
1. Осмотр.
Осмотр необходимо проводить в положении стоя, лежа и в положении наклона вперед (тест Адамса).
При осмотре стоя, сзади следует обращать внимание и оценивать следующее (таблица 1):


Далее, проведение теста Тренделенбурга позволяет определить стабильность тазобедренного сустава и способность человека удерживать таз в положении стоя на одной ноге. В этом положении в норме таз поднимается на стороне поднятой ноги. Данный тест считается положительным, если таз опускается на стороне поднятой ноги, что свидетельствует о слабости средней ягодичной мышцы.
Поскольку стабилизация таза является одной из основных задач в процессе лечения трехмерных деформаций позвоночника, а при поясничном сколиозе приобретает первостепенное значение, данный тест необходим для оптимального индивидуального подбора упражнений.
По нашим наблюдениям, положительный тест Тренделенбурга встречается более чем у половины пациентов с S-образным или поясничным идиопатическим сколиозом 2-4 степени на стороне поясничной дуги искривления и примерно в 35% с обеих сторон.
При осмотре стоя, сбоку необходимо оценить сагиттальный профиль пациента, т.е. выраженность физиологических изгибов позвоночника: шейного и поясничного лордозов и грудного кифоза. Обращают внимание на возможную асимметрию плеч. Одно плечо может выступать вперед.
При осмотре стоя, спереди так же, как и сзади, оценивают основные критерии (таблица 2):


При осмотре в положении наклона (тест Адамса) пациента просят сделать наклон вперед, не сгибая колен, руки свободно висят. Визуально и пальпаторно оценивают выраженность асимметрии, наличие или отсутствие реберного горба в грудном и поясничном отделах позвоночника, наличие перекоса таза.
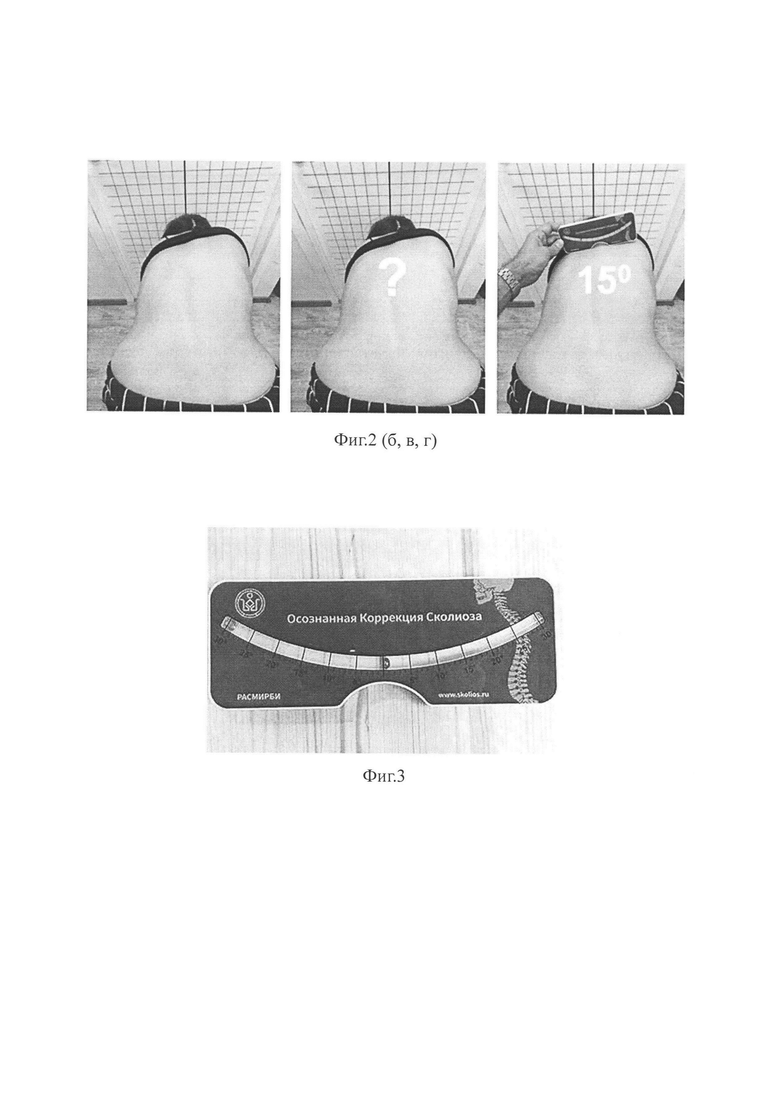
Дополнительно в процессе сколиометрии - при помощи сколиометра (фиг. 1) - возможно измерение ротации позвонков. Сколиометр располагают на позвоночнике в районе 7-го шейного позвонка (в положении наклона пациента вперед), затем проводят сколиометром вниз по позвоночнику. Отмечают, где максимальное отклонение, фиксируют его размер в градусах и локализацию. Для большей точности повторяют данное обследование 2-3 раза, давая пациенту отдохнуть в вертикальном положении.
При S-образном сколиозе измеряют ротацию для грудного и для поясничного отделов позвоночника.
Сколиометрия дает возможность быстро и достоверно определять наличие ротации в позвоночнике и предпринять своевременные и необходимые меры для предотвращения дальнейшей прогрессии заболевания.
При осмотре в положении лежа на позвоночник человека не воздействует сила гравитации, поэтому признаки деформации, которые определены в вертикальном положении, могут изменяться. В случае значительного уменьшения реберной деформации и выравнивания мышечного тонуса в горизонтальном положении можно считать, что заболевание носит нестабильный характер. Подтверждением этого будет дополнительная рентгенограмма, сделанная в положении лежа.
В положении пациента лежа на животе пальпаторно оценивают тонус паравертебральной мускулатуры, положение ребер (наличие реберного горба), сравнивая с осмотром в положении стоя. Проводят тест на определение силы мышц разгибателей спины.
При осмотре лежа на спине оценивают положение ребер и таза. Возможно наличие реберного горба и перекоса таза. Оценивают и сравнивают длину нижних конечностей. При наличии поясничного искривления возможно относительное укорочение нижней конечности со стороны дуги искривления.
Проводят тест на определение силы мышц брюшного пресса.
2. Рентгенография.
Рентгенография на сегодняшний день остается основным инструментальным методом исследования при постановке диагноза «сколиоз». Без проведения рентгенологического исследования постановка данного диагноза невозможна. Врачу следует правильно указать вид исследования и особенно границы исследования.
Оптимальным вариантом является обзорный цифровой снимок в положении стоя в прямой проекции с границами Th2-L5 с захватом гребней подвздошных костей. При необходимости (если при осмотре было обнаружено нарушение сагиттального профиля) проводят рентгенографию в боковой проекции.
Рентгенография в положении лежа в прямой проекции может быть проведена только как дополнительное исследование, позволяющее определить мобильность/стабильность сколиотической деформации. При назначении пациенту корсетного лечения (корсет Шено) контрольную рентгенографию проводят через 2-3 месяца после начала ношения корсета. Выполняют ее в корсете стоя в прямой проекции.
3. Стабилометрия.
Данный метод позволяет провести объективную количественную оценку нарушения равновесия и координации в процессе лечения. В проведенных нами исследованиях у пациентов с грудным и комбинированным сколиозом было выявлено значительное отклонение от нормы показателей среднеквадратического отклонения общего центра давления (ОЦД) во фронтальной и сагиттальной плоскости, а также показателя площади статокинезиограммы.
4. Фотодиагностика.
Одним из важных моментов в процессе лечения сколиоза является коррекция косметического профиля пациента, контуров его тела и их симметрии, правильное и симметричное расположение плеч, лопаток, таза. Важно это и для психологического состояния пациента. Сравнительная фотодиагностика позволяет показать пациенту положительную динамику спустя короткое время после начала курса.
Ранее для целей скрининговой диагностики сколиоза и нарушений осанки у детей и подростков в рамках постерного доклада на XII Всероссийском съезде травматологов-ортопедов (1-3 декабря 2022 г) нами была предложена оригинальная методика (https://www.rosturner.ru/wp-content/uploads/2022/11/prog.pdf) «Опыт применения оригинальной методики сколиометрии для скрининг-обследований позвоночника школьников и студентов». Ее целью явилась разработка критериев и определения функциональности и ограничений оригинальной методики скрининг-обследования позвоночника у детей и подростков в условиях ограниченного времени приема ортопеда (в кабинете поликлиники) или сильно ограниченного времени (при массовом скрининг-обследовании детей во время диспансеризации в школах и училищах, медосмотрах юных спортсменов, танцоров, артистов балета, циркового и эстрадного искусства).
Этапами выполнения данной известной методики являются:
0 - исходное положение (ИП) стоя, ноги прямые (в коленях не сгибать!), стопы параллельно, между ними - ширина ступни;
1 - сначала наклон головы (подбородок к груди), находят и устанавливают сколиометр на уровень С7 (начало измерений);
2 - постепенный наклон корпуса пациента вперед, скругляя спину (не поднимая головы, плечи расслаблены, руки свободно свисают по направлению к полу перед пальцами стоп);
3 - касание кончиками пальцев рук пациента пола перед пальцами ног (при диспластическом синдроме - также касание только кончиками пальцев рук).
При этом проводят считывание показаний сколиометра перпендикулярно продольной оси позвоночника при достижении соответствующего участка спины горизонтального положения (во фронтальной плоскости тела), врач стоит сзади-сбоку от пациента.
Причем измерения сколиометром проводят на фиксированных уровнях считывания показаний (анатомические ориентиры 5-ти зон):
- С7 (остистый отросток позвонка),
- середина (межостная линия) лопаток,
- нижний угол лопаток,
- край реберных дуг (уровень Th12-L1),
- L4 (гребни подвздошных костей).
Отличиями данной методики от других являются проведение измерений не в фиксированном положении наклона спины при тесте Адамса, а в функциональном состоянии - при выполнении наклона. При этом сама запись результатов теста несет информацию о типе («S», «С»), направлении («-»,«+»), выраженности сколиотической деформации (конкретные цифровые значения в градусах), функциональном состоянии позвоночника (проставление знака «?»).
Учитывают при этом значения торсии: до 3-х градусов - норма, разброс показаний от выше 3 до 5 - нарушение осанки, более 5 градусов - сколиотическая деформация (фиг. 2, а-г).
При использовании данной известной скрининг-методики отсутствуют вредные для организма факторы (отсутствует воздействие ионизирующего излучения), имеется компактность и мобильность прибора измерения, используют известные и легко определяемые (визуально и пальпаторно) анатомические ориентиры, обеспечивается быстрота и вариабельность выполнения при простоте оценки изменений в динамике (при контроле лечения или в процессе роста ребенка). При этом итоговый протокол исследования интуитивно понятен для быстрой визуальной оценки типа, степени выраженности сколиотической деформации, функционального состояния позвоночника.
Ограничениями могут являться дошкольный возраст, нарушенный контакт с пациентом (в силу наличия психосоматических расстройств) и выраженный болевой синдром в спине.
Примерами записей могут быть следующие, где каждое из числовых значений отражает соответствующее показание сколиометра на очередном уровне (анатомическом ориентире), с указанием направления имеющихся в наличии отклонений в градусах («+» или «-», соответственно, - вправо или влево):
[0; +1; 0; -1; 0] - норма;
[+4; +2; +1; 0; ?] - нарушение осанки;
[-1; -3; -5; -3; 0] - «С»-образный сколиоз 1 ст.;
[+3; +7; 0; -11; -5] «S»-образный сколиоз 2 ст.;
[+2: -1; +2; +3?; ?] - Остеохондроз под вопросом;
[0; 0; -1; +7; +14] - сколиоз поясничного отдела позвоночника (аномалия L5 под вопросом).
Данную методику можно рассматривать в качестве ближайшего аналога (прототипа) предлагаемого изобретения. В дальнейшем мы усовершенствовали эту методику, модифицировав ее для большей точности получаемых результатов измерений.
Так, при измерениях в процессе постепенного непрерывного движения - наклона корпуса вперед - дети и подростки произвольно пытаются напрягать те или иные мышцы, что вносит погрешность в измерения.
В связи с этим мы предлагаем осуществлять снятие показаний сколиометра не в процессе непосредственного движения пациента, а дискретно, прерывисто - в моменты краткой остановки этого движения на определенных уровнях позвоночника. Такая дискретность позволяет отвлечь внимание пациента от самого движения и, соответственно, не дает ему возможности изменять мышечный тонус, как это возможно при непрерывном движении, особенно у подвижных детей младшего школьного возраста.
Кроме того, мы предлагаем, чтобы врач, снимающий показания сколиометра, располагался сзади сбоку от пациента под определенным углом - в вертикальной плоскости, расположенной под 45 градусов к сагиттальной плоскости тела пациента. Это важно особенно для подростков, поскольку они боковым зрением могут видеть врача и его действия в таком положении, что снижает их психологическое напряжение во время осмотра и, соответственно, также позволяет избежать погрешностей от излишнего мышечного напряжения.
Мы также уточнили локализацию середины сколиометра для снятия его показаний, а именно - на остистых отростках конкретных позвонков, вместо более расплывчатой локализации по линиям спины, которая имела место в способе-прототипе. Это так же повышает точность измерений, поскольку результат измерений привязан к конкретным анатомическим, структурным ориентирам позвоночника, а не к их проекциям на поверхность спины или к другим более подвижным точкам (например, углам лопаток).
Уровень Th12 вместо уровня L1 выбран нами в связи с тем, что остистый отросток позвонка L1 всегда значимо шире и обычно выпирает, поэтому сколиометр удобнее располагать краниальнее L1, как бы «на полочку», т.е. на уровне Th12.
Таким образом, техническим результатом предлагаемого способа является повышение точности измерений при функциональной сколиометрии за счет более точной локализации снимаемых измерений (на остистых отростках соответствующих позвонков), дискретности измерений и взаимного положения врача и пациента. Кроме того, для повышения точности измерений (и более точного установления предположительного диагноза по состоянию позвоночника) предлагается при показаниях сколиометра между двумя целыми значениями градусов фиксировать больший градус отклонения в виде целого числа (например, при показаниях сколиометра более 3 градусов фиксировать значение как 4 градуса, при показаниях более 5 - как 6 градусов и т.д.).
Для достижения данного технического результата нами предложен способ скрининг-диагностики состояния позвоночника у детей и подростков с 6 до 18 лет, включающий проведение сколиометрии в функциональном состоянии - в процессе движения пациента из исходного положения стоя прямо, ноги прямые, стопы расположены параллельно и на ширине ступни друг от друга, врач стоит сзади-сбоку от пациента.
При этом пациент осуществляет наклон вперед, и в процессе этого движения врач производит измерения и фиксацию в протоколе исследования показаний сколиометра в его положении в вертикальной плоскости, перпендикулярной горизонтали, проходящей через пять анатомических ориентиров, которыми являются остистые отростки позвонков на уровнях С7, Th3, Th7, Th12, L4.
Причем врач стоит сзади сбоку от пациента - в вертикальной плоскости, расположенной под углом 45 градусов к сагиттальной плоскости тела пациента.
При этом измерение и фиксацию показателей сколиометра производят в дискретном режиме - при остановке движения пациента в процессе наклона вперед по достижении положения сколиометра в вертикальной плоскости, перпендикулярной горизонтали, проходящей через соответствующий анатомический ориентир, причем один палец руки врача вначале ставится на очередной анатомический ориентир, и затем на этот уровень переставляется сколиометр, при этом осуществляют:
1) вначале из ИП стоя прямо наклон пациентом головы подбородком к груди, во время которого устанавливают середину сколиометра на остистый отросток позвонка С7, пациент продолжает наклон вперед, и по достижении данным уровнем позвоночника горизонтальной плоскости пациент по команде врача останавливает движение для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
2) далее в том же положении пациента середину сколиометра передвигают на остистый отросток позвонка Th3, и по команде врача пациент продолжает наклон корпуса вперед, скругляя спину, не поднимая головы, плечи расслаблены, руки свободно свисают по направлению к полу перед пальцами стоп, и при достижении данным уровнем позвоночника горизонтальной плоскости пациент останавливает движение по команде врача для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
3) затем в том же положении пациента середину сколиометра передвигают на остистый отросток позвонка Th7 и по команде врача пациент продолжает наклон корпуса вперед, книзу, и при достижении данным уровнем позвоночника горизонтальной плоскости пациент останавливает движение по команде врача для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
4) далее в том же положении пациента середину сколиометра передвигают на остистый отросток Th 12, и по команде врача пациент продолжает наклон корпуса вперед, книзу, и при достижении данным уровнем позвоночника горизонтальной плоскости пациент останавливает движение по команде врача для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
5) затем середину сколиометра передвигают на остистый отросток позвонка L4, после чего пациент заканчивает наклон вперед, стараясь коснуться пальцев ног кончиками пальцев рук, и в этом положении пациента снимают и фиксируют конечные показатели сколиометра.
При этом фиксацию показаний сколиометра на каждом из уровней производят в протоколе, указывая для каждого уровня:
- отклонение показателей сколиометра от срединного значения в градусах, округляя десятые до большего целого числа, с указанием направления: «минус» - при отклонении влево, «плюс» - при отклонении вправо,
- при неполном наклоне пациента вперед - с остаточным углом до 30 градусов указывают значение отклонения сколиометра в градусах и проставляют вопросительный знак,
- при неполном наклоне пациента вперед - с остаточным углом наклона более 45 градусов отклонение сколиометра в градусах не указывают, проставляя только вопросительный знак;
и при значениях отклонения сколиометра от нуля до 3,0 градусов считают состояние позвоночника на данном уровне соответствующим норме,
при отклонениях в диапазоне выше 3,0 до 5,0 градусов констатируют нарушение осанки на соответствующем уровне,
при отклонениях более чем 5,0 градусов констатируют сколиотическую деформацию позвоночника на соответствующем его уровне, причем по величине диапазона отклонения в градусах устанавливают предположительную степень сколиотической деформации позвоночника.
С учетом отклонений вправо и влево констатируют направленность дуги деформации позвоночника на соответствующем его уровне, ее форму и локализацию по отделам позвоночника.
Наличие в протоколе вопросительного знака указывает на ограничение объема движений на данном уровне позвоночника, при этом цифровое значение такого показания отклонения сколиометра считают недостоверным и направляют пациента на обзорную рентгенографию позвоночника в двух проекциях в положении пациента стоя.
Предлагаемую методику скрининг-диагностики можно применять с возраста 6 лет как у детей, подростков школьного возраста, так и позднее, в более старшем возрасте (границей детства ныне являются 17 лет И мес 28 дней, т.е. - до 18 лет).
В работе мы использовали сколиометр, созданный при поддержке РАСМИРБИ - Российской ассоциации по спортивной медицине и реабилитации больных и инвалидов (https://skolios.ru/skoliometriya), фиг. 3.
Данный прибор позволяет объективно и количественно диагностировать ротационные изменения в позвоночнике, что имеет большое значение как на ранних стадиях диагностики (выявление и первичная постановка диагноза), так и в процессе лечения и динамического наблюдения.
Однако могут быть использованы и иные подходящие сколиометры.
Для демонстрации достижения указанного нами технического результата представляем сравнительные данные о точности диагностики нарушений состояния позвоночника у детей и подростков при использовании способа-прототипа и предлагаемого модифицированного способа скрининг-диагностики (таблица 3).

Таким образом, по данным таблицы 3 можно констатировать, что предлагаемый модифицированный способ скрининг-диагностики нарушений состояния позвоночника у детей и подростков является более точным, более приближенным к наиболее точным методам лучевой диагностики данных нарушений.
Клинические примеры.
1. Пациент К., 6 лет, первичный прием.
Проведена функциональная сколиометрия предлагаемым способом. В протоколе зафиксированы следующие результаты по соответствующим анатомическим ориентирам [С7; Th3; Th7; Thl2; L4]:
[+1; +2; +4; 0; ?] - предположительно, нарушение осанки. Пациент направлен на лучевую диагностику.
Диагноз позднее подтвержден по данным проведенной обзорной рентгенографии позвоночника в 2-х проекциях в положении стоя. Назначена лечебгная гимнастика, занятия плаванием.
2. Пациентка Д., 10,5 лет, наблюдается с 7 лет по поводу S-образного сколиоза, ранее по методу К. Шрот и «Осознанной коррекции сколиоза» лечения не получала.
Проведена функциональная сколиометрия предлагаемым способом. В протоколе зафиксированы следующие результаты по соответствующим анатомическим ориентирам [С7; Th3; Th7; Th12; L4]:
[+5;+10; 0; -26; -7] «8»-образный сколиоз с правосторонней грудной дугой 2 ст. и левосторонней поясничной 3 ст.
Диагноз подтвержден рентгенологически. Пациентке назначен курс «Осознанной коррекции сколиоза» с дополнительным ношением корсета Шено (Левков В.Ю., Поляев Б.А. «Осознанная коррекция сколиоза и нарушений осанки» (на основе немецкой методики Катарины Шрот), науч.-практ. рук-во. М. 2020. 144 с).
3. Пациент Т., 12,7 лет, первичный прием.
Проведена функциональная сколиометрия предлагаемым способом. В протоколе зафиксированы следующие результаты по соответствующим анатомическим ориентирам [С7; Th3; Th7; Th12; L4]:
[-4; -13; -10; -5; 0] - «С»-образный сколиоз с левосторонней дугой искривления 2 ст.
Диагноз подтвержден рентгенологически. Пациенту назначен курс «Осознанной коррекции сколиоза».
4. Пациентка Л., 17,4 лет, первичный прием.
Проведена функциональная сколиометрия предлагаемым способом. В протоколе зафиксированы следующие результаты по соответствующим анатомическим ориентирам [С7; Th3; Th7; Th12; L4]:
[0;+6;+8; -1; 0] - сколиоз грудного отдела позвоночника с правосторонней дугой искривления 1 ст.
Диагноз подтвержден рентгенологически. Пациентке назначен курс «Осознанной коррекции сколиоза».
Литература:
1. Bunnel WP: An objective criterion for scoliosis screening. Jornal of Bone and Joint Surgery. 1984, 66A(9): 1381-1387.
2. Сарнадский B.H., Фомичев Н.Г. Скрининг-диагностика детской и подростковой патологии позвоночника методом компьютерной оптической топографии. - Пособие для врачей МЗ РФ. - Новосибирск, НИИТО. - 2002, 36 с.
3. Scoliosis @ Knott at al. - licensee BioMed Central Ltd. 2014: SOSORT 2012 consensus paper: reducing x-ray exposure in pediatric patients with scoliosis.
DOI: 10.1186/1748-7161-9-4.
4. Федотова З.И., Першин A.A. Обзор методов исследования деформации туловища и индексов деформации при сколиозе // Физическая и реабилитационная медицина. - 2020. - Т. 2. - №2. - С. 35-50. DOI: 10.26211/2658-4522-2020-2-2-35-50.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ коррекции комбинированного идиопатического сколиоза у девочек 11-15 лет | 2023 |
|
RU2802385C1 |
| Способ коррекции идиопатического сколиоза поясничного отдела позвоночника у девочек 11-15 лет | 2023 |
|
RU2804216C1 |
| Способ коррекции идиопатического сколиоза грудного отдела позвоночника у девочек 11-15 лет | 2023 |
|
RU2808350C1 |
| СПОСОБ ИССЛЕДОВАНИЯ ДЛЯ ВЫЯВЛЕНИЯ ПРИЗНАКОВ, ХАРАКТЕРНЫХ ДЛЯ СКОЛИОТИЧЕСКОЙ ДЕФОРМАЦИИ | 2020 |
|
RU2745132C1 |
| Способ контроля эффективности лечения сколиотической деформации в грудном отделе позвоночника | 2024 |
|
RU2823157C1 |
| СПОСОБ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ДЕФОРМАЦИЙ ПОЗВОНОЧНИКА И ОРТОПЕДИЧЕСКИЙ КОМПЛЕКТ ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2006 |
|
RU2329014C2 |
| СПОСОБ ЛЕЧЕНИЯ СТАТИЧЕСКИХ ДЕФОРМАЦИЙ ПОЗВОНОЧНИКА | 1997 |
|
RU2123835C1 |
| Способ ранней диагностики причин формирования сколиоза у детей | 2022 |
|
RU2809085C1 |
| СПОСОБ ЛЕЧЕНИЯ ИДИАПАТИЧЕСКОГО СКОЛИОЗА I СТЕПЕНИ | 2002 |
|
RU2218143C1 |
| СПОСОБ ЛЕЧЕНИЯ СКОЛИОТИЧЕСКОЙ БОЛЕЗНИ ПОЗВОНОЧНИКА И УСТРОЙСТВО ДЛЯ КОРРЕКЦИИ ПОЗВОНОЧНИКА | 2004 |
|
RU2294729C2 |

Изобретение относится к медицине, а именно, к диагностике в детской ортопедии и касается проведения скрининговой диагностики нарушений осанки и сколиозов у детей и подростков. Проводят сколиометрию в функциональном состоянии - в процессе движения пациента из исходного положения стоя прямо, ноги прямые, стопы расположены параллельно и на ширине ступни друг от друга, врач стоит сзади-сбоку от пациента. При этом пациент осуществляет наклон вперед, и в процессе этого движения врач производит измерения и фиксацию в протоколе исследования показаний сколиометра в его положении в вертикальной плоскости, перпендикулярной горизонтали, проходящей через пять анатомических ориентиров - остистые отростки позвонков на уровнях С7, Th3, Th7, Th12, L4. Причем врач стоит сзади сбоку от пациента - в вертикальной плоскости, расположенной под углом 45 градусов к сагиттальной плоскости тела пациента. При этом измерение и фиксацию показателей сколиометра производят в дискретном режиме - при остановке движения пациента в процессе наклона вперед по достижении положения сколиометра в вертикальной плоскости, перпендикулярной горизонтали, проходящей через соответствующий анатомический ориентир, причем один палец руки врача вначале ставится на очередной анатомический ориентир, и затем на этот уровень переставляется сколиометр, как описано в формуле изобретения. При этом фиксацию показаний сколиометра на каждом из уровней производят в протоколе, указывая для каждого уровня особенности, согласно формуле изобретения. Данный способ позволяет повысить точность измерений при функциональной сколиометрии за счет более точной локализации снимаемых измерений, а именно на остистых отростках соответствующих позвонков, а также дискретности измерений и взаимного положения врача и пациента. 4 ил., 3 табл., 4 пр.
Способ скрининг-диагностики состояния позвоночника у детей и подростков с 6 до 18 лет, включающий проведение сколиометрии в функциональном состоянии - в процессе движения пациента из исходного положения (ИП) стоя прямо, ноги прямые, стопы расположены параллельно и на ширине ступни друг от друга, врач стоит сзади-сбоку от пациента,
при этом пациент осуществляет наклон вперед, и в процессе этого движения врач производит измерения и фиксацию в протоколе исследования показаний сколиометра в его положении в вертикальной плоскости, перпендикулярной горизонтали, проходящей через пять анатомических ориентиров,
отличающийся тем, что таковыми ориентирами являются остистые отростки позвонков на уровнях С7, Th3, Th7, Th12, L4;
причем врач стоит сзади сбоку от пациента - в вертикальной плоскости, расположенной под углом 45 градусов к сагиттальной плоскости тела пациента,
при этом измерение и фиксацию показателей сколиометра производят в дискретном режиме - при остановке движения пациента в процессе наклона вперед по достижении положения сколиометра в вертикальной плоскости, перпендикулярной горизонтали, проходящей через соответствующий анатомический ориентир, причем один палец руки врача вначале ставится на очередной анатомический ориентир, и затем на этот уровень переставляется сколиометр, при этом осуществляют:
1) вначале из ИП стоя прямо наклон пациентом головы подбородком к груди, во время которого устанавливают середину сколиометра на остистый отросток позвонка С7, пациент продолжает наклон вперед, и по достижении данным уровнем позвоночника горизонтальной плоскости пациент по команде врача останавливает движение для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
2) далее в том же положении пациента середину сколиометра передвигают на остистый отросток позвонка Th3, и по команде врача пациент продолжает наклон корпуса вперед, скругляя спину, не поднимая головы, плечи расслаблены, руки свободно свисают по направлению к полу перед пальцами стоп, и при достижении данным уровнем позвоночника горизонтальной плоскости пациент останавливает движение по команде врача для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
3) затем в том же положении пациента середину сколиометра передвигают на остистый отросток позвонка Th7 и по команде врача пациент продолжает наклон корпуса вперед, книзу, и при достижении данным уровнем позвоночника горизонтальной плоскости пациент останавливает движение по команде врача для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
4) далее в том же положении пациента середину сколиометра передвигают на остистый отросток Th12, и по команде врача пациент продолжает наклон корпуса вперед, книзу, и при достижении данным уровнем позвоночника горизонтальной плоскости пациент останавливает движение по команде врача для снятия и фиксации показаний сколиометра, расположенного в вертикальной плоскости;
5) затем середину сколиометра передвигают на остистый отросток позвонка L4, после чего пациент заканчивает наклон вперед, стараясь коснуться пальцев ног кончиками пальцев рук, и в этом положении пациента снимают и фиксируют конечные показатели сколиометра;
при этом фиксацию показаний сколиометра на каждом из уровней производят в протоколе, указывая для каждого уровня:
- отклонение показателей сколиометра от срединного значения в градусах, округляя десятые до большего целого числа, с указанием направления: «минус» - при отклонении влево, «плюс» - при отклонении вправо,
- при неполном наклоне пациента вперед - с остаточным углом до 30 градусов указывают значение отклонения сколиометра в градусах и проставляют вопросительный знак,
- при неполном наклоне пациента вперед - с остаточным углом наклона более 45 градусов отклонение сколиометра в градусах не указывают, проставляя только вопросительный знак; и при значениях отклонения сколиометра от нуля до 3,0 градусов считают состояние позвоночника на данном уровне соответствующим норме, при отклонениях в диапазоне от 3,0 до 5,0 градусов констатируют нарушение осанки на соответствующем уровне, при отклонениях более чем 5,0 градусов констатируют сколиотическую деформацию позвоночника на соответствующем его уровне, причем по величине диапазона отклонения в градусах устанавливают предположительную степень сколиотической деформации позвоночника,
с учетом отклонений вправо и влево констатируют направленность дуги деформации позвоночника на соответствующем его уровне, ее форму и локализацию по отделам позвоночника,
а наличие в протоколе вопросительного знака указывает на ограничение объема движений на данном уровне позвоночника, при этом цифровое значение такого показания отклонения сколиометра считают недостоверным и направляют пациента на обзорную рентгенографию позвоночника в двух проекциях в положении пациента стоя.
| СПОСОБ СКРИНИНГОВОЙ ДИАГНОСТИКИ НАРУШЕНИЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ | 2013 |
|
RU2532281C1 |
| CN 110290740 A, 27.09.2019 | |||
| САРНАДСКИЙ В | |||
| Н | |||
| и др., Скрининг-диагностика деформации позвоночника методом компьютерной оптической топографии с использованием функциональных проб // Известия ЮФУ | |||
| Технические науки | |||
| ЩИТОВОЙ ДЛЯ ВОДОЕМОВ ЗАТВОР | 1922 |
|
SU2000A1 |
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| Приспособление в центрифугах для регулирования количества жидкости или газа, оставляемых в обрабатываемом в формах материале, в особенности при пробеливании рафинада | 0 |
|
SU74A1 |
| JOANNA DROWOS, Screening for Adolescent Idiopathic Scoliosis: Recommendation Statement | |||
Авторы
Даты
2023-12-11—Публикация
2023-07-06—Подача