Изобретение относится к медицине, а именно к травматологии и ортопедии, а также онкоортопедии, и может быть использовано для хирургического лечения при гигантоклеточной опухоли у пациентов с поражениями метаэпифизарных отделов длинных трубчатых костей нижних конечностей.
Согласно классификации опухолей костей и мягких тканей ВОЗ от 2020 г., гигантоклеточная опухоль (ГКО) кости относится к первичным остеокластическим промежуточным новообразованиям с локально агрессивным ростом и редким метастазированием [1, 2, 3].
По частоте встречаемости ГКО составляет около 5% всех первичных опухолей костей и до 20% доброкачественных новообразований у пациентов старше 18 лет. До 70% составляют пациенты молодого возраста от 20 до 40 лет. Наиболее часто опухоль локализуется в метаэпифизах длинных трубчатых костей: дистальном и проксимальном отделах бедренной и большеберцовой костей. Клинически чаще всего на первое место выходит выраженный болевой синдром и как следствие - нарушение функции пораженного сегмента. По данным разных авторов, от 10 до 30% случаев сопровождается патологическим переломом пораженной кости, и нередко эти переломы являются внутрисуставными. Принципиально на сегодняшний день можно выделить 2 варианта оперативной тактики: 1) внутрикостная резекция (кюретаж); 2) сегментарная резекция (en bloc resection) [4, 5, 6, 7].
Наиболее частым осложнением внутрикостной резекции большинством специалистов признаётся локальный продолженный рост ГКО. В зависимости от вида оперативного вмешательства и местного распространения опухоли частота рецидивов находится в диапазоне от 0 до 65%. Большинство местных рецидивов происходит в течение первых 2 лет после операции. Самым распространенным и эффективным с точки зрения снижения рисков локального рецидива является пластика костного дефекта костным цементом. Данный вариант реконструкции позволяет снизить количество локальных рецидивов по сравнению с костной ауто- и аллоплатикой, а также пластикой биокомпозитными материалами. Это обусловлено наиболее качественным заполнением полости и адъювантным локальным воздействием, которое обеспечивается экзотермической реакцией полимеризации костного цента. [8].
С появлением в арсенале врачей, практикующих комплексное лечение ГКО, препарата Деносумаб, появилась возможность контролировать рост и распространение данной опухоли. Деносумаб, человеческое моноклональное антитело, направленное против RANKL и связанное с ним ингибирование пути RANKL, считается подходящим вариантом терапии при прогрессирующем ГКО, способствующим замедлению роста опухоли и сокращению объёма и агрессивности хирургического вмешательства [9]. Однако, отмена терапии препаратом Деносумаб, при сохранении патологической ткани, приводит к активизации опухолевого процесса и продолженному росту. Последствия такого осложнения, по данным общедоступных литературных источников, кроме прочих включают малигнизацию в 2-3% случаев вплоть до генерализации процесса. В свою очередь, длительная терапия деносумабом (более 15 курсов) может приводить к осложнениям связанным непосредственно с самим препаратом, что проявляется в виде асептических некрозов верхней челюсти в 3-5 % случаев [10].
Аналогом предлагаемого нами способа является внутриочаговая резекция с последующей пластикой пострезекционного дефекта костным цементом, выполняемой посредствам одномоментного заполнения костной полости, при помощи инжектора либо вручную [11].
К недостаткам данного способа относятся сохраняющийся риск перелома, что обусловлено истончением дистрофически измененного остаточного кортикального слоя кости, не способного адекватно выдерживать ротационные и осевые нагрузки, а также различием в плотности костного цемента и самой кости. Так же при обширных поражениях кости, зачастую невозможно создать условия для адекватного одномоментного заполнения всех полостей, формирующихся после удаления опухоли. Остаточные, незаполненные полости с большой степенью вероятности становятся причиной продленного роста опухоли.
Прототипом предлагаемого способа является способ лечения ГКО, при котором в предоперационном периоде пациент получает препарат Деносумаб (не менее 6 введений в течение 3-х месяцев), после чего выполняется оперативное лечение в объёме внутриочаговой резекции с пластикой костным цементом [10].
Недостатком известного способа является техническая сложность механического отделения опухоли, подвергнутой терапии Деносумабом, от неизменённой кости. Это приводит к увеличению остаточного объёма опухоли, создавая тканевую прослойку между костью и костным цементом, которая, в свою очередь, может стать причиной локального рецидива. А также неоправданное введение большого количества Деносумаба, не влияющее на улучшение локального контроля [10, 12].
Технический результат изобретения состоит в обеспечении возможности восстановления полноценной функции конечности без потери прочности костей, образующих коленный сустав, при минимальном риске продолженного роста опухоли.
Технический результат изобретения достигается тем, что в способе оперативного лечения при гигантоклеточной опухоли костей, образующих коленный сустав, включающем наложение гемостатического жгута, окончатую остеотомию, механическую эвакуацию и аспирацию опухолевых масс, а также выскабливание и обработку высокоскоростными бурами стенок опухолевой полости на первом этапе, согласно изобретению, выполняют пристеночное заполнение неровностей рельефа опухолевой полости костным цементом, после чего под ЭОП-контролем устанавливают опорно-мыщелковую блокируемую пластину с сохранением промежутка между пластиной и краем опухолевой полости и фиксируют её винтами, далее через промежуток между пластиной и краем опухолевой полости осуществляют окончательное заполнение опухолевой полости костным цементом; в послеоперационном периоде назначают адъювантную противоопухолевую терапию с использованием препарата Деносумаб в дозировке 120 мг продолжительностью от 3-х до 6-ти месяцев.
Сущность изобретения поясняется иллюстрациями, где на фигурах изображены:
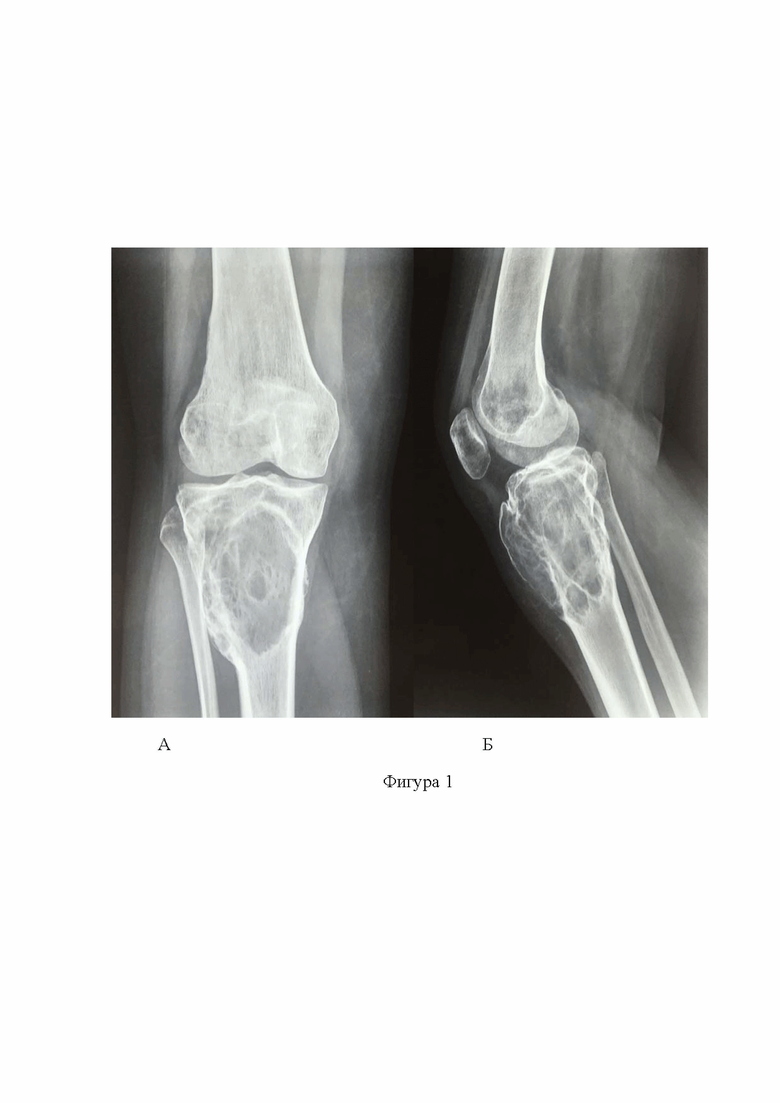
Фигура 1. Рентгенограммы поражённого проксимального отдела большеберцовой кости. А - прямая проекция; Б - боковая проекция;
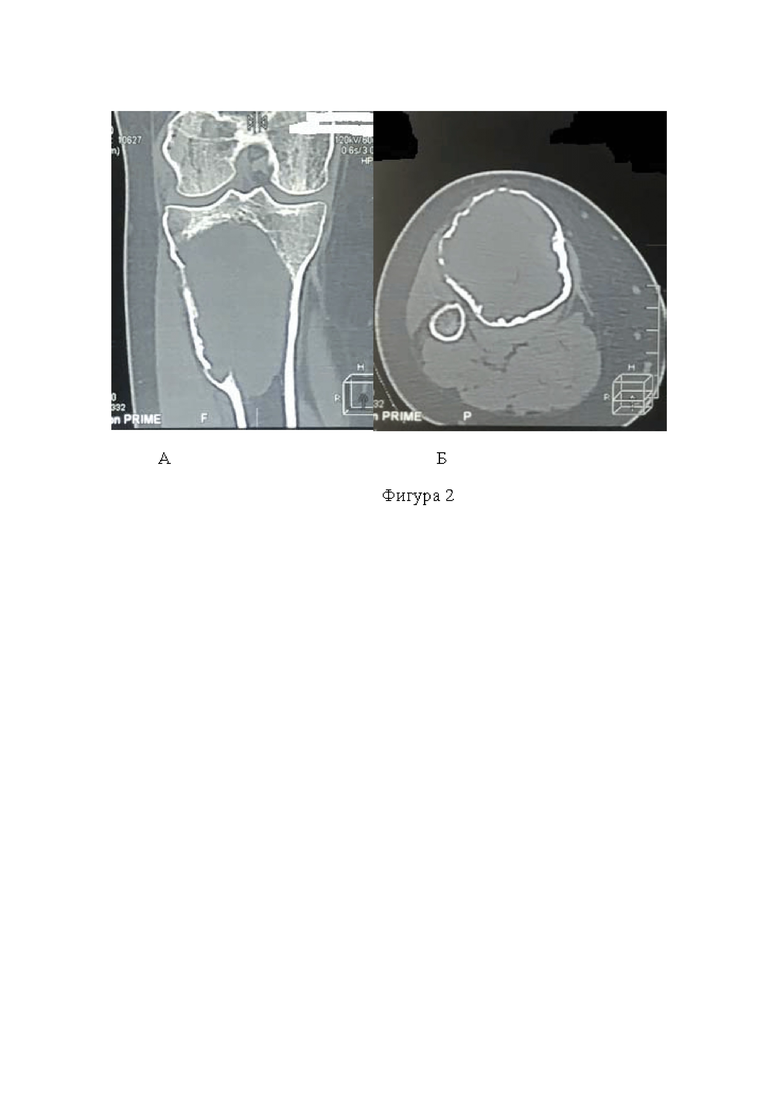
Фигура 2. Компьютерные томограммы костного дефекта. А - фронтальный срез; Б - аксиальный срез;
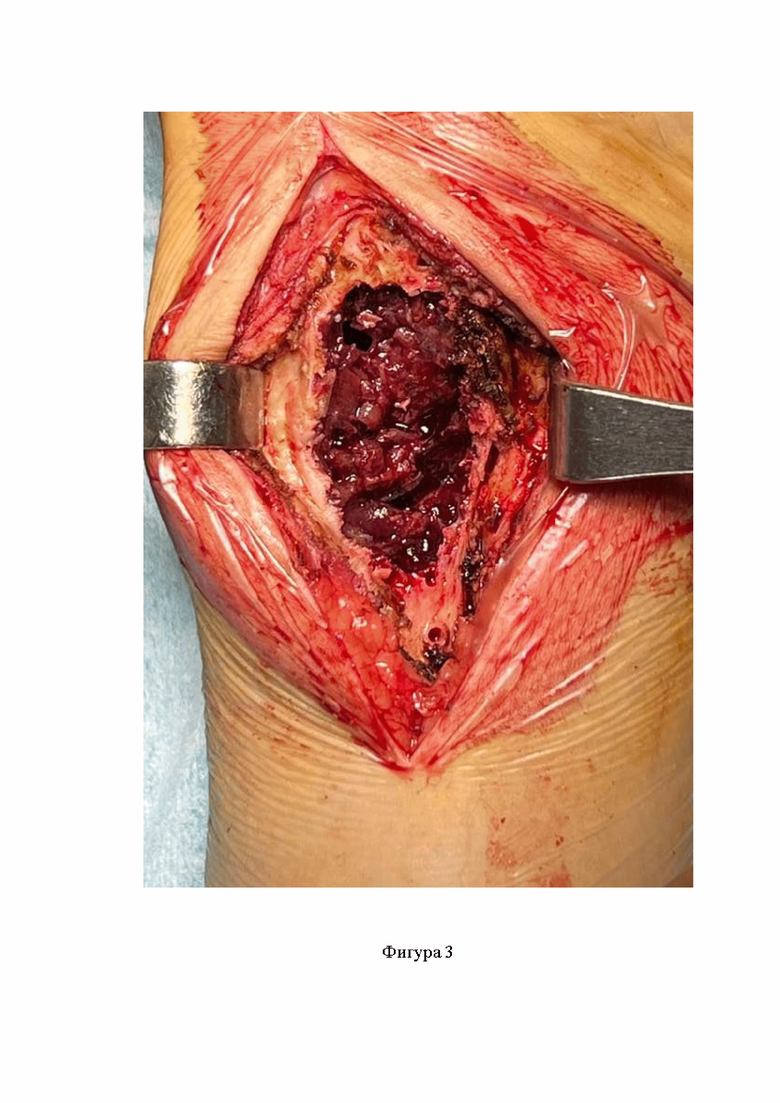
Фигура 3. Внешний вид опухоли после окончатой остеотомии;
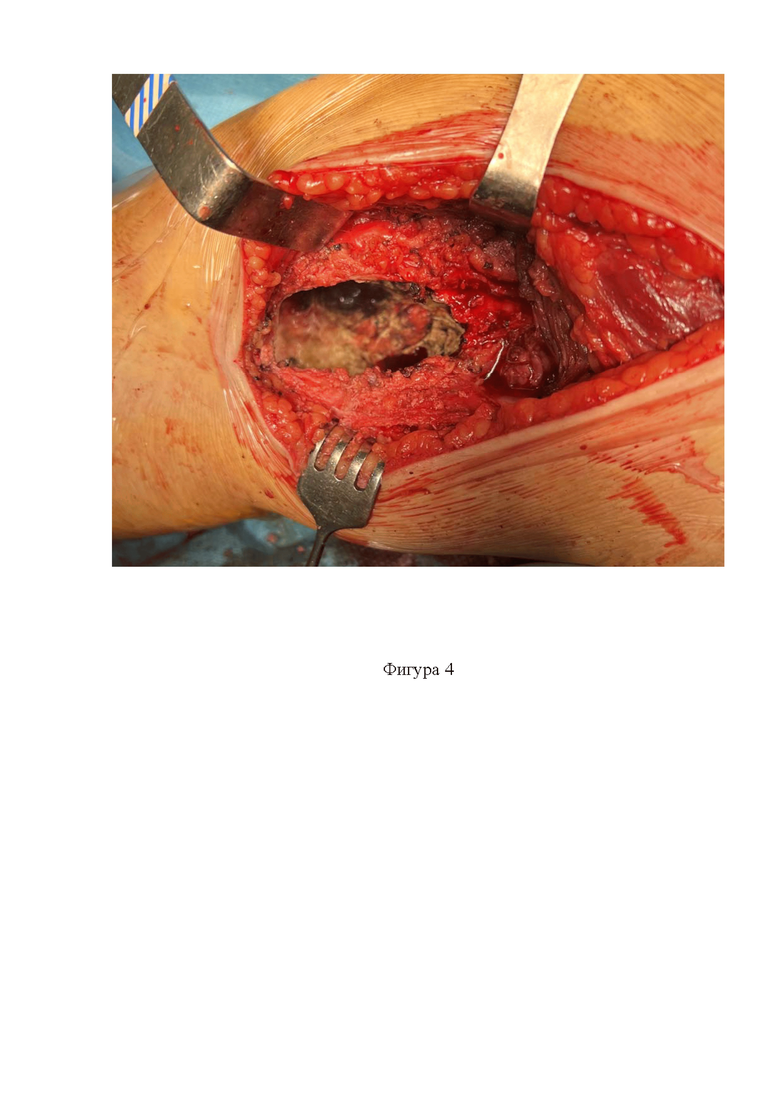
Фигура 4. Внешний вид опухолевой полости после удаления опухоли и обработки стенок;
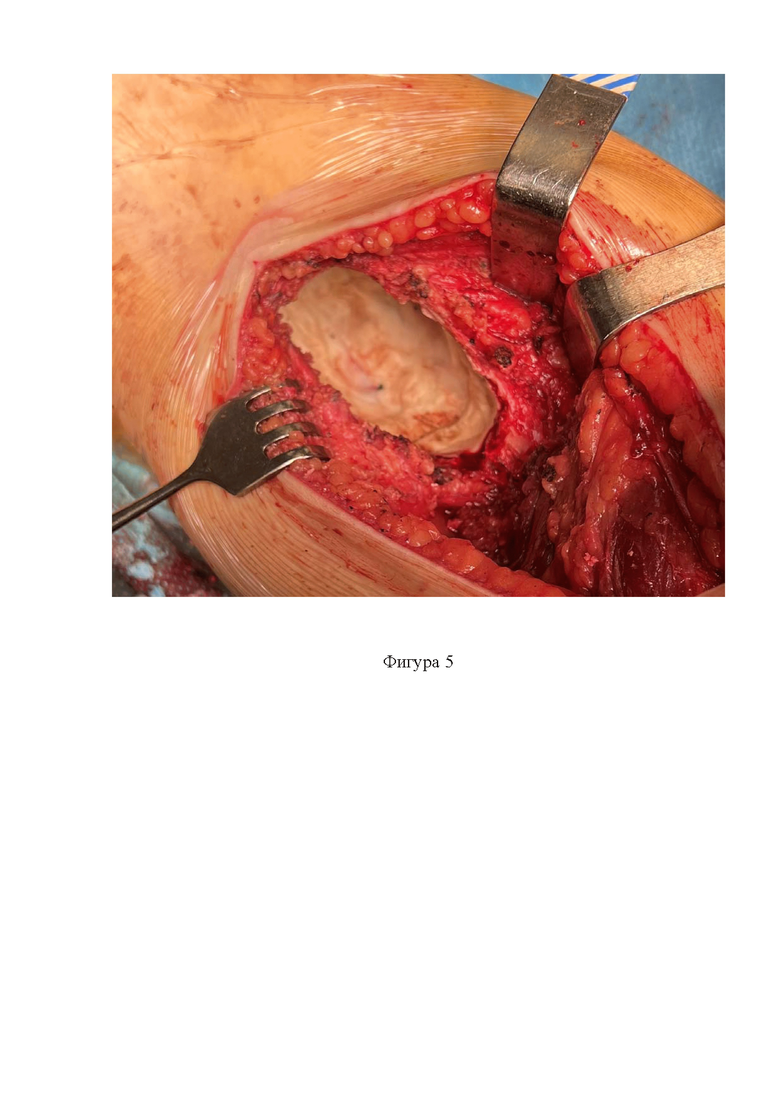
Фигура 5. Внешний вид опухолевой полости после первого этапа цементирования;
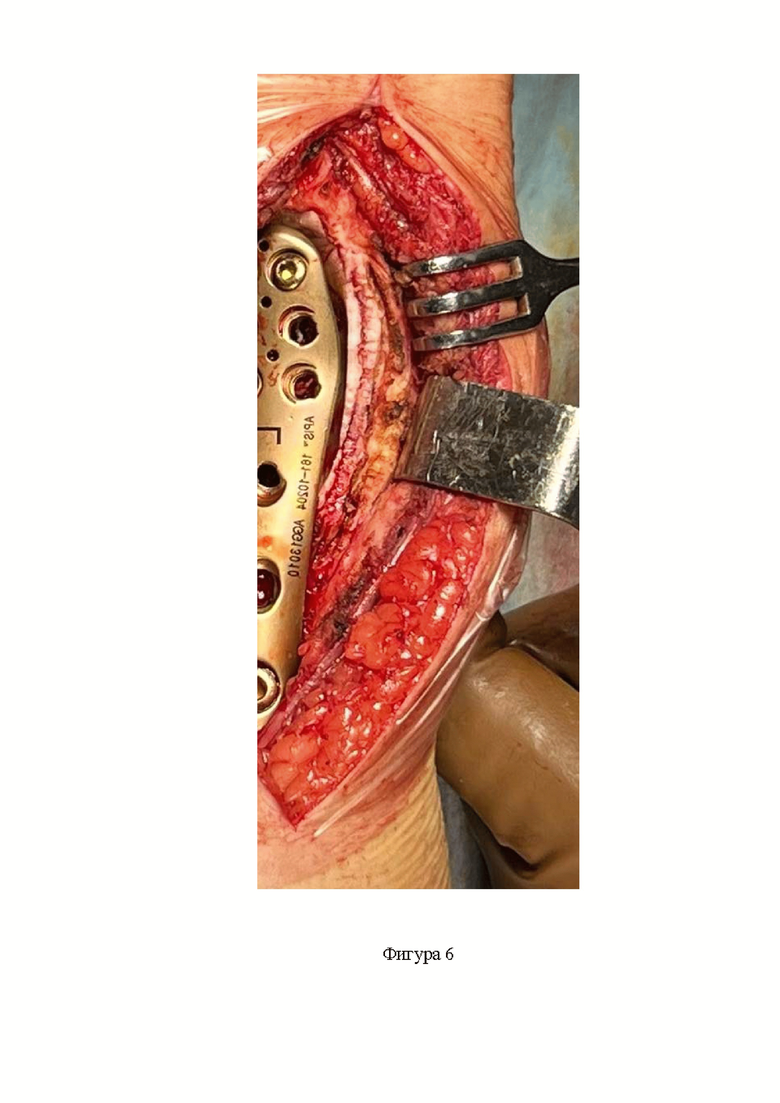
Фигура 6. Внешний вид границы кость/цемент после первого этапа цементирования;
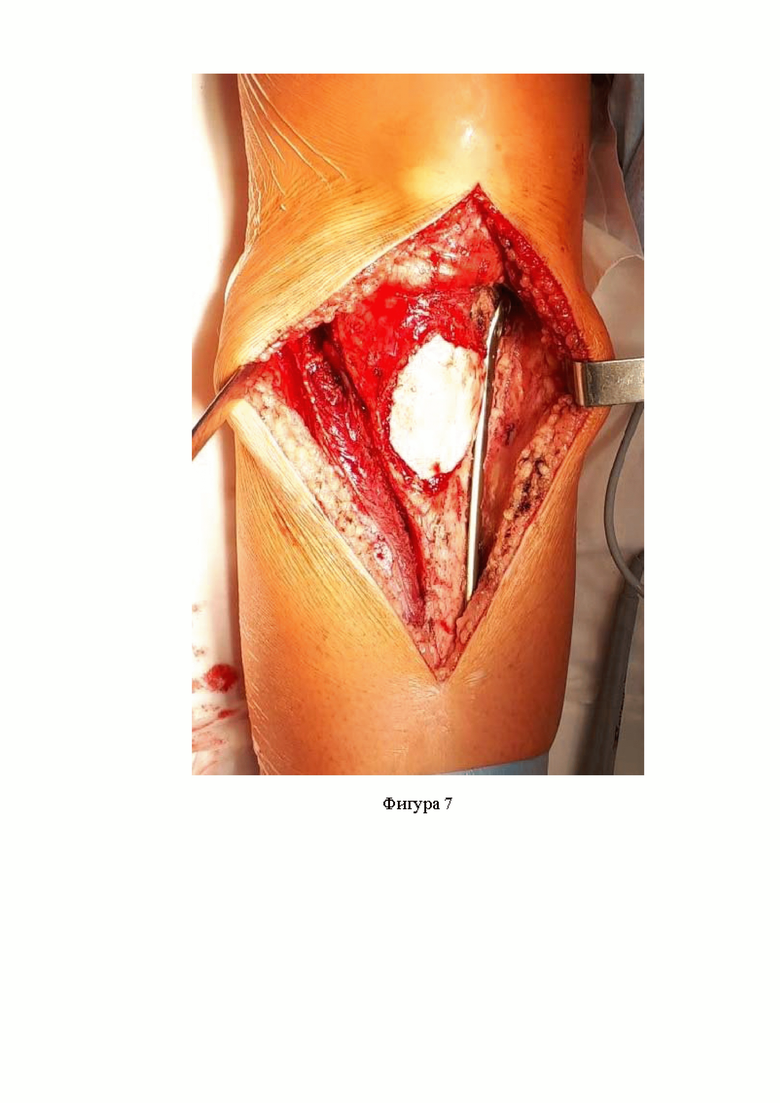
Фигура 7. Вид поражённого проксимального отдела большеберцовой кости в операционной ране после установки пластины с винтами и второго этапа цементирования;
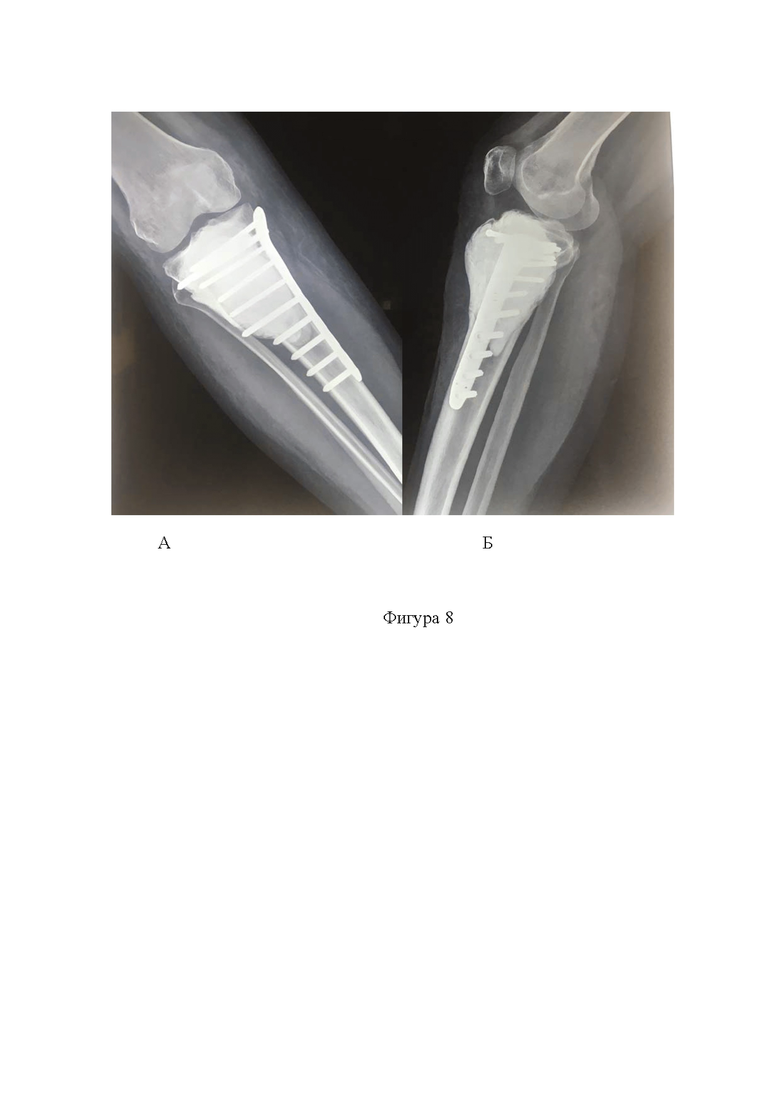
Фигура 8. Рентгенограммы поражённого проксимального отдела большеберцовой кости. А - прямая проекция; Б - боковая проекция;
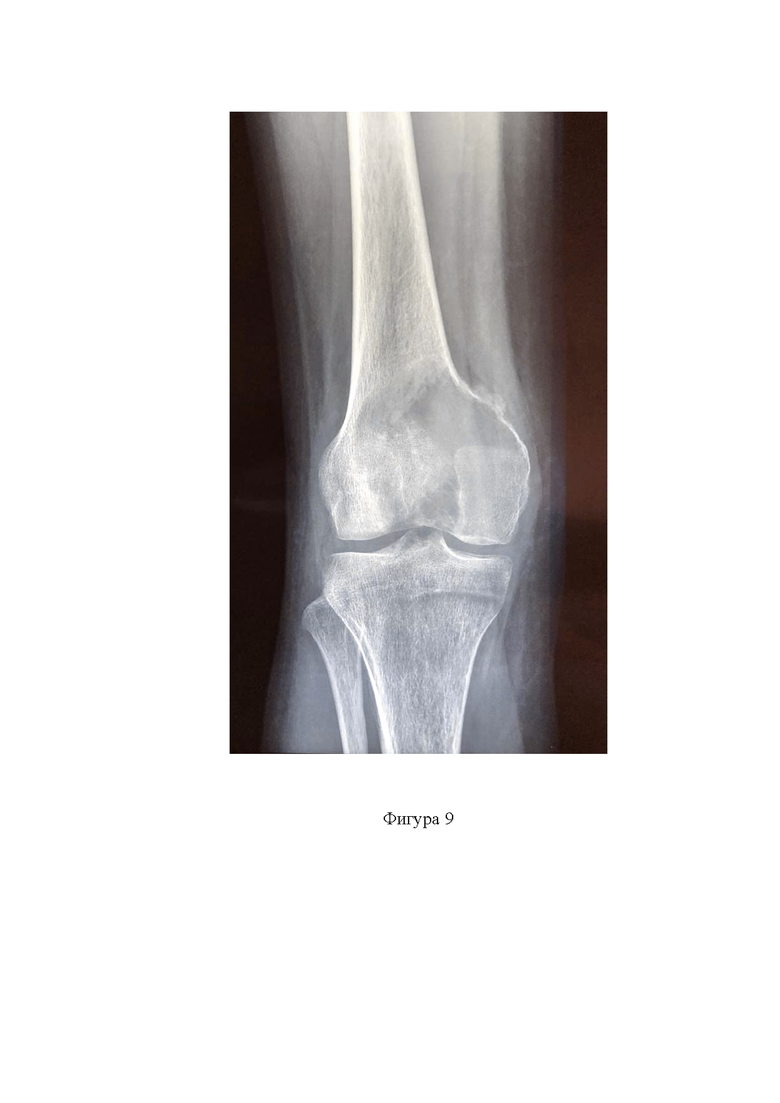
Фигура 9. Рентгенограммы поражённого дистального отдела бедренной кости в прямой проекции;
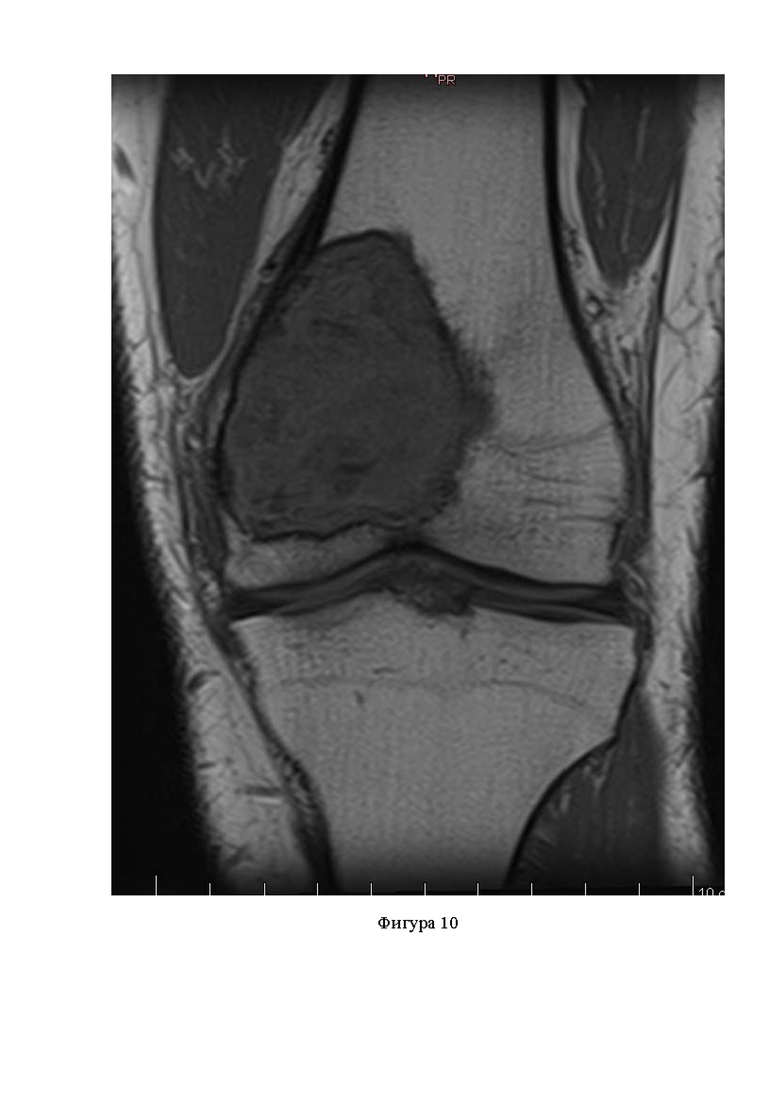
Фигура 10. МРТ поражённого дистального отдела бедренной кости;
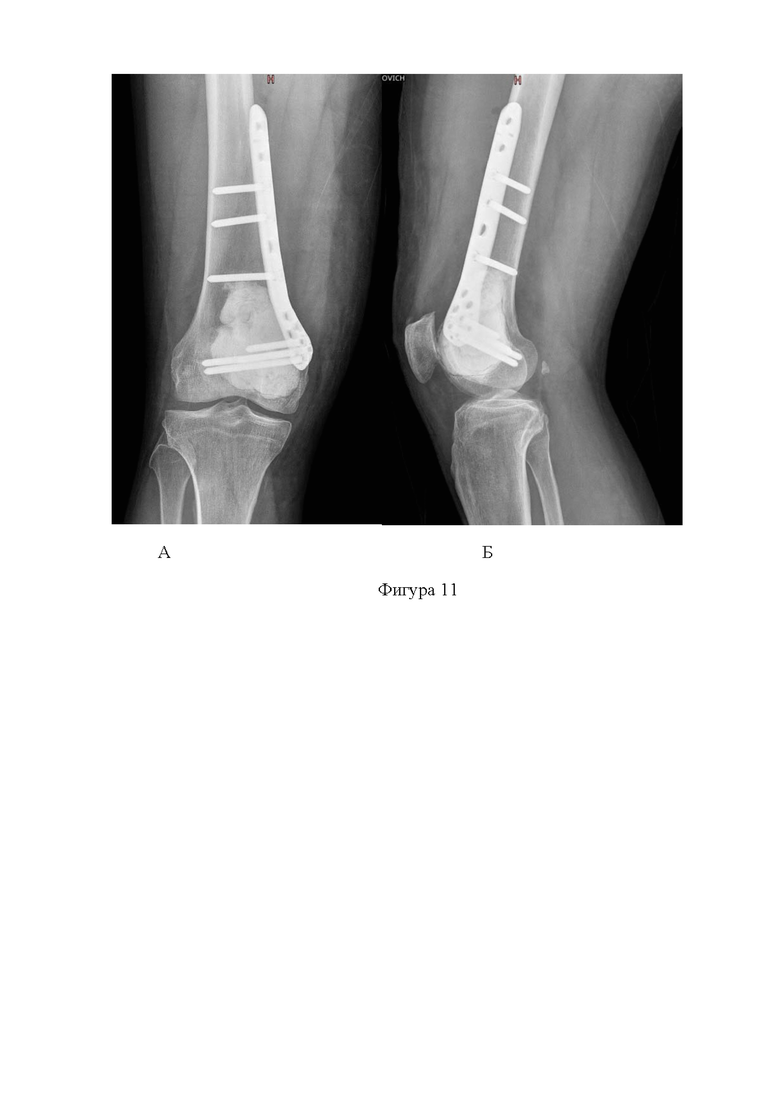
Фигура 11. Рентгенограммы поражённого дистального отдела бедренной кости через 3 месяца после операции. А - прямая проекция; Б - боковая проекция;
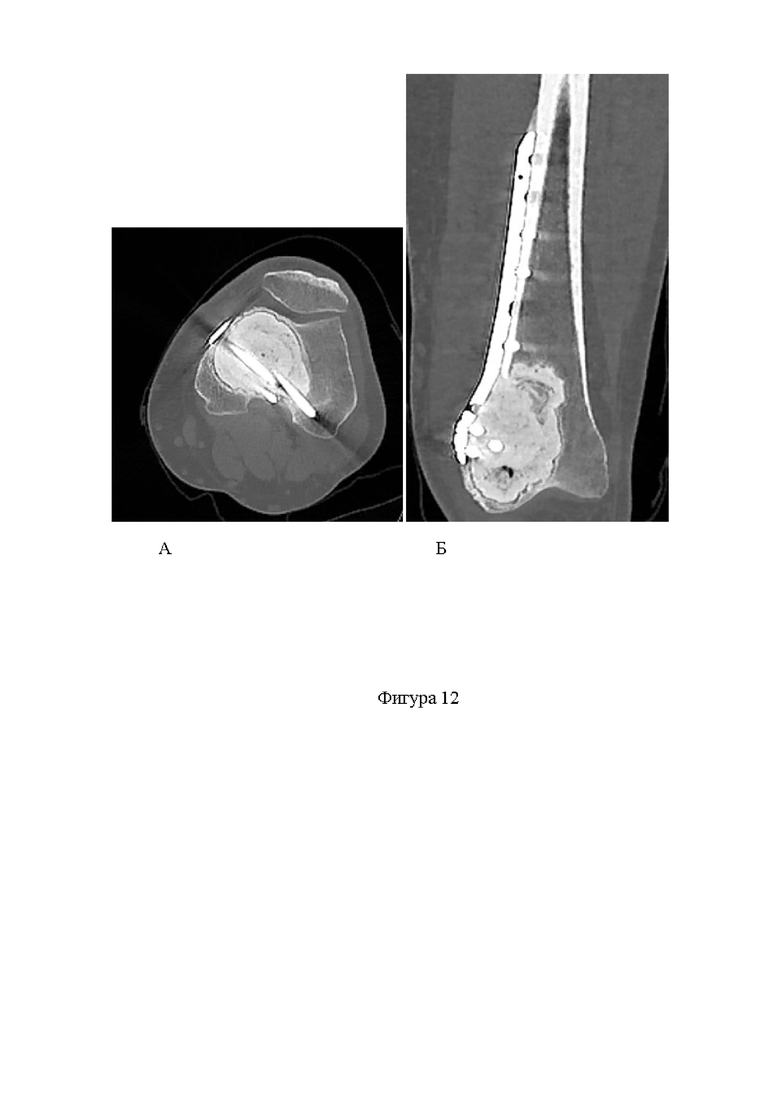
Фигура 12. КТ дистального отдела бедренной кости через 3 месяца после операции. А - аксиальная проекция; Б - фронтальная проекция.
Предлагаемый способ осуществляют следующим образом.
Этап предоперационного планирования включает проведение лучевых методов обследования, таких как рентгенография в двух проекциях (фиг. 1А, фиг. 1Б) и компьютерная томография (фиг. 2А, фиг. 2Б). После получения результатов неинвазивных методов обследования выполняют биопсию и патоморфологическую верификацию патологического очага. После подтверждения диагноза планируют проведение оперативного вмешательства.
Под проводниковой анастезией после обработки операционного поля антисептиками осуществляют доступ к поражённому сегменту кости. Далее накладывают гемостатический жгут. Такая мера позволяет обеспечить достаточную визуализацию всех неровностей полости с фрагментами опухолевой ткани. Далее производят широкую окончатую остеотомию, при этом размер окна определяют в ходе предоперационного планирования, исходя из границ новообразования (фиг. 3).
Затем выполняют поэтапное адъювантное воздействие на поражённую кость. Первый этап включает механическую эвакуацию и аспирацию опухолевых масс, а также выскабливание и обработку высокоскоростными бурами стенок опухолевой полости. Критерием завершённости первого этапа считают отсутствие визуальных признаков наличия опухолевых масс и не подвергнутых дебридменту неровностей рельефа опухолевой полости (фиг. 4).
Второй этап состоит в химической обработке стенок опухолевой полости цитостатическими агентами (в предлагаемом способе может быть применён раствор этилового спирта 75%) с экспозицией порядка 5-6 минут. После и в процессе каждого этапа осуществляют обильное промывание опухолевой полости водными растворами антисептиков с обязательной одномоментной аспирацией промывных вод. По окончании первого и второго этапов выполняют пристеночное заполнение неровностей рельефа опухолевой полости костным цементом (фиг. 5).
Следующим этапом под ЭОП контролем устанавливают опорно-мыщелковую блокируемую пластину и фиксируют её винтами (фиг. 6). При установке пластины учитывают необходимость оставления промежутка между пластиной и краем опухолевой полости, через который осуществляют окончательное заполнение опухолевой полости костным цементом (фиг.7). Полноту заполнения полости осуществляют при помощи ЭОП.
Далее удаляют жгут и производят гемостаз, промывание раны растворами антисептиков и послойный шов раны. В послеоперационном периоде пациенты получают терапию препаратом Деносумаб в дозировке 120 мг продолжительностью от 3-х до 6-ти месяцев с учётом данных ежеквартального рентгенологического контроля области оперативного вмешательства (фиг. 8А, фиг. 8Б).
Выполнение перечисленных действий позволяет достичь надёжной первичной прочности кости с качественным локальным контролем опухоли у пациентов с описанной патологией.
Клинический пример:
Пациент М., 35 лет. Впервые обратился за помощью к травматологу по месту жительства по причине болей ВАШ-7 в дистальном отделе бедренной кости за 3 месяца до оперативного вмешательства. После получения результатов рентгенологического исследования коленного сустава, выполненного в 2-х проекциях, обнаружены признаки литического новообразования дистального отдела бедренной кости (фиг.9). На момент консультации в НМИЦ ТО, у пациента имелись результаты КТ и МРТ (фиг.10), а также результаты контрольного рентгенологического исследования с признаками роста новообразования и формирования угрозы патологического перелома и усилением болевого синдрома при ходьбе до ВАШ - 8. Выполнена трепанбиопсия новообразования. По результатам патоморфологического исследования с пересмотром материала в референсном центре и проведением иммуногистохимического исследования, установлен диагноз - гигантоклеточная опухоль дистального отдела бедренной кости. Пациент госпитализирован в плановом порядке. Выполнено оперативное вмешательство по предложенной методике. Послеоперационный период прошел без осложнений. Реабилитация начата на вторые сутки после операции. Срок госпитализации - 7 дней. Разрешена ходьба с наращиванием нагрузки до полной в течение 1 месяца. В послеоперационном периоде пациент получал терапию препаратом Деносумаб в дозировке 120 мг ежемесячно продолжительностью 3 месяца. По результатам ежеквартального рентгенологического (фиг. 11) и КТ (фиг. 12) контроля области оперативного вмешательства, данных за продолженный рост новообразования не получено. Пациент демонстрирует ходьбу без хромоты и болевого синдрома. Наблюдение продолжается.
СПИСОК ЛИТЕРАТУРЫ
1. Athanasou NA, Bansal M, Forsyth R, et al. Giant cell tumour of bone. In: Fletcher CD, Bridge JA, Hogendoorn PC, eds. WHO classification of tumours of soft tissue and bone. Lyon, France: IARC Press; 2020:338
2. Picci P, Manfrini M, Fabbri N, Gambarotti M, Vanel D, eds. Atlas of musculoskeletal tumors and tumor like lesions. The Rizzoli case archive. Switzerland, Springer International Publishing; 2014.
3. Pitsilos, Charalampos et al. “Treatment of Recurrent Giant Cell Tumor of Bones: A Systematic Review.” Cancers 15 (2023): n. pag.
4. Arbeitsgemeinschaft Knochentumoren, Becker WT, Dohle J, Bernd L, Braun A, Cserhati M, Enderle A, et al. Local recurrence of giant cell tumor of bone after intralesional treatment with and without adjuvant therapy. J Bone Jt Surg Am. 2008; 90(5):1060- 1067. doi:10.2106/JBJS.D.02771
5. Balke M, Ahrens H, Streitbuerger A, Koehler G, Winkelmann W, Gosheger G, Hardes J. Treatment options for recurrent giant cell tumors of bone. J Cancer Res Clin Oncol. 2009;135(1): 149-148. doi:10.1007/s00432-008-0427-x
6. Machak, G.N.; Snetkov, A.I. The impact of curettage technique on local control in giant cell tumour of bone. Int. Orthop. 2021, 45, 779-789.
7. Kamal, A.F.; Simbolon, E.L.; Prabowo, Y.; Hutagalung, E.U. Wide resection versus curettage with adjuvant therapy for giant cell tumour of bone. J. Orthop. Surg. 2016, 24, 228-231
8. Hu, P.; Zhao, L.; Zhang, H.; Yu, X.; Wang, Z.; Ye, Z.; Wu, S.; Guo, S.; Zhang, G.; Wang, J.; et al. Recurrence Rates and Risk Factors for Primary Giant Cell Tumors around the Knee: A Multicentre Retrospective Study in China. Sci. Rep. 2016, 6, 36332
9. Thomas D., Henshaw R., Skubitz K. et al. Denosumab in patients with giant-cell tumour of bone: an open-label, phase 2 study. Lancet Oncol 2010; 11(3):275-80. DOI: 10.1016/S1470-2045(10)70010-3
10. Тарарыкова, А.А. Результаты неоадъювантной терапии гигантоклеточной опухоли кости деносумабом в зависимости от локализации заболевания и объема хирургического лечения / А.А. Тарарыкова, А.А. Феденко, Э.Р. Мусаев, Е.А. Сушенцов, Д.И. Софронов, А.К. Валиев, К.А. Борзов, Р. М. Кабардаев, А.В. Соколовский // Саркомы костей, мягких тканей и опухоли кожи . - 2021. - №13(3). - С. 27-47
11. Kivioja AH, Blomqvist C, Hietaniemi K, Trovik C, Walloe A, Bauer HC, et al. Cement is recommended in intralesional surgery of giant cell tumors: a Scandinavian Sarcoma Group study of 294 patients followed for a median time of 5 years. Acta Orthop. 2008;79:86-93. doi:10.1080/17453670710014815
12. Deveci, Mehmet & Paydas, Semra & Gönlüşen, Gülfiliz & Özkan, Cenk & Bicer, Omer & Tekin, Mustafa. (2016). Clinical and pathological results of denosumab treatment for giant cell tumors of bone: Prospective study of 14 cases. Acta Orthopaedica et Traumatologica Turcica. Page 6. 51. 10.1016/j.aott.2016.03.004
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ оптимизации предоперационной терапии гигантоклеточной опухоли кости | 2021 |
|
RU2782139C1 |
| СПОСОБ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ ГИГАНТОКЛЕТОЧНОЙ ОПУХОЛИ КОСТИ | 2018 |
|
RU2696097C1 |
| СПОСОБ КОНТАКТНОГО СВЕРХНИЗКОТЕМПЕРАТУРНОГО ЛЕЧЕНИЯ ОПУХОЛЕЙ И ОПУХОЛЕПОДОБНЫХ ПОРАЖЕНИЙ КОСТЕЙ | 2007 |
|
RU2331382C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ИНДИВИДУАЛИЗИРОВАННОГО АРТИКУЛЯЦИОННОГО 3D ЭНДОПРОТЕЗ-СПЕЙСЕРА КОЛЕННОГО СУСТАВА | 2020 |
|
RU2736119C2 |
| Набор инструментов и способ биологической реконструкции длинных костей при ревизионном онкологическом эндопротезировании коленного сустава | 2023 |
|
RU2804798C1 |
| СПОСОБ АРТРОДЕЗА КОЛЕННОГО СУСТАВА ПРИ ОБШИРНЫХ ДЕФЕКТАХ ДИСТАЛЬНОЙ ЧАСТИ БЕДРЕННОЙ КОСТИ | 2019 |
|
RU2700383C1 |
| Способ замещения дефекта дистального метаэпифиза лучевой кости | 2022 |
|
RU2804220C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ ОПУХОЛЕВОМ ПОРАЖЕНИИ ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ | 2018 |
|
RU2682510C1 |
| СПОСОБ ПРОФИЛАКТИЧЕСКОЙ ФИКСАЦИИ ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ С ЦЕМЕНТНОЙ ПЛАСТИКОЙ ПОСЛЕ РАДИОЧАСТОТНОЙ АБЛЯЦИИ ПРИ МЕТАСТАТИЧЕСКОМ ПОРАЖЕНИИ И УГРОЗЕ ПАТОЛОГИЧЕСКОГО ПЕРЕЛОМА | 2013 |
|
RU2553497C1 |
| СПОСОБ ЗАМЕЩЕНИЯ ЛАТЕРАЛЬНОЙ ЛОДЫЖКИ | 2020 |
|
RU2738795C1 |
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для оперативного лечения при гигантоклеточной опухоли костей, образующих коленный сустав. Способ включает наложение гемостатического жгута, окончатую остеотомию, механическую эвакуацию и аспирацию опухолевых масс, а также выскабливание и обработку высокоскоростными бурами стенок опухолевой полости. Выполняют пристеночное заполнение неровностей рельефа опухолевой полости костным цементом. Под ЭОП-контролем устанавливают опорно-мыщелковую блокируемую пластину с сохранением промежутка между пластиной и краем опухолевой полости и фиксируют её винтами. Через промежуток между пластиной и краем опухолевой полости осуществляют окончательное заполнение опухолевой полости костным цементом. В послеоперационном периоде назначают адъювантную противоопухолевую терапию с использованием препарата Деносумаб в дозировке 120 мг продолжительностью от 3-х до 6-ти месяцев. Способ обеспечивает возможность восстановления полноценной функции конечности без потери прочности костей, образующих коленный сустав, при минимальном риске продолженного роста опухоли за счет особенностей последовательности выполнения этапов способа. 12 ил., 1 пр.
Способ оперативного лечения при гигантоклеточной опухоли костей, образующих коленный сустав, включающий наложение гемостатического жгута, окончатую остеотомию, механическую эвакуацию и аспирацию опухолевых масс, а также выскабливание и обработку высокоскоростными бурами стенок опухолевой полости, отличающийся тем, что выполняют пристеночное заполнение неровностей рельефа опухолевой полости костным цементом, после чего под ЭОП-контролем устанавливают опорно-мыщелковую блокируемую пластину с сохранением промежутка между пластиной и краем опухолевой полости и фиксируют её винтами, далее через промежуток между пластиной и краем опухолевой полости осуществляют окончательное заполнение опухолевой полости костным цементом; в послеоперационном периоде назначают адъювантную противоопухолевую терапию с использованием препарата Деносумаб в дозировке 120 мг продолжительностью от 3-х до 6-ти месяцев.
| Тарарыкова А.А., Феденко А.А., Мусаев Э.Р | |||
| и др | |||
| Результаты неоадъювантной терапии гигантоклеточной опухоли кости деносумабом в зависимости от локализации заболевания и объема хирургического лечения | |||
| Саркомы костей, мягких тканей и опухоли кожи 2021;13(3):28-48 | |||
| СПОСОБ ЗАМЕЩЕНИЯ КОСТНЫХ ДЕФЕКТОВ И ЭЛЕКТРЕТНЫЙ ИМПЛАНТАТ ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2021 |
|
RU2810013C2 |
| Способ увеличения минеральной плотности костной ткани у пациентов с остеопорозом, полинейропатией, при сахарном диабете 2 типа | 2022 |
|
RU2804251C1 |
| Набор инструментов и способ биологической реконструкции длинных костей при ревизионном онкологическом эндопротезировании коленного сустава | 2023 |
|
RU2804798C1 |
Авторы
Даты
2024-07-03—Публикация
2024-02-02—Подача