Изобретение относится к области медицины, а именно к иммуноневрологии.
Известен способ диагностики рассеянного склероза путем подкожного введения больному раствора рауседила с последующим изучением эффекта его воздействия, заключающемся в том, что с целью диагностики заболевания исследуют кровь до и после введения раствора рауседила, выделяя лимфоциты, соединяя их с 0,1 - 0,2 мл 0,5%-ной суспензии эритроцитов барана, нагруженных серотонином, инкубируя смесь при 37 - 37,5oC в течение 10 - 15 мин с последующим подсчетом в мазке числа розеткообразующих лимфоцитов и при отсутствии достоверного увеличения показателя между обеими пробами диагностируют рассеянный склероз [1].
Недостатками способа являются техническая сложность его постановки, необходимость парентерального введения медикамента и связанная с этим опасность занесения инфекции, необходимость наличия большого количества одноразовых шприцев, возможность аллергической реакции больного на введение лекарства, отсутствие ампулированного рауседила, который не выпускается в настоящее время ни в России, ни в европейских государствах (Англии, Франции, Германии, Венгрии, Югославии, Чехословакии), необходимость двукратного забора крови из вены.
Изобретение направлено на решение задачи - упрощение и удешевление способа диагностики рассеянного склероза при высокой точности и специфичности.
Задача достигается путем определения в крови больного числа розеткообразующих лимфоцитов, специфичных гаптену. Новым в способе является то, что исследуют исходную кровь больного путем добавления к лейкоцитам пробы крови 0,1 - 0,2 мл 0,5%-ной суспензии эритроцитов барана, нагруженных морфином, инкубируют смесь при 37 - 37,5oC, с последующим подсчетом в мазке розеткообразующих лимфоцитов. При наличии в нем числа розеткообразующих клеток (РОК) более 10% диагностируют рассеянный склероз.
Способ осуществляют следующим образом: из пальца микрометодом забирают кровь в количестве 0,1 - 0,2 мл в центрифужную пробирку, содержащую такое же количество 5%-ного раствора цитрата натрия. Пробирку встряхивают. Для лизиса эритроцитов добавляют 0,8 - 0,9 мл дистиллированной воды, затем перемешивают смесь путем покатывания пробирки между ладонями. Через 20 - 30 с добавляют 0,8 - 0,9 мл 1,8%-ного раствора натрия хлорида, после чего смесь центрифугируют 5 мин при 1500 об/мин. Надосадочную жидкость сливают, к осадку добавляют 1 мл среды 199 и инкубируют при 37-37,5oC в течение 15 мин. После инкубации смесь центрифугируют 5 мин. Затем удаляют надосадочную жидкость и добавляют 0,1 мл среды 199, ресуспендируют осадок. Затем взвесь выдерживают при комнатной температуре 30 мин, после чего добавляют к ней 0,1 - 0,2 мл 0,5%-ного раствора эритроцитарного морфинового диагностикума. Смесь тщательно перемешивают и инкубируют 15 мин при 37 - 37,5oC, а затем в течение 18 ч в условиях холодильника. После инкубации взвесь центрифугируют 5 мин при 1500 об/мин, надосадочную жидкость сливают. К осадку добавляют 1 каплю 0,5%-ного раствора глутарового альдегида, после чего взвесь выдерживают 20 мин при комнатной температуре, затем добавляют 0,75 мл дистиллированной воды и центрифугируют 5 мин при 1500 об/мин. Надосадочную жидкость сливают, к осадку добавляют 0,5 мл 5%-ного раствора бычьей сыворотки, после чего вновь центрифугируют. Из осадка готовят мазок, высушивают его на воздухе, фиксируют этиловым спиртом в течение 30 мин и окрашивают по Романовскому-Гимзе. Считают под микроскопом при 900-кратном увеличении 100 лимфоцитов, отмечают среди них число (в процентах) клеток, фиксировавших на своей поверхности 3 и более бараньих эритроцита (РОК), и при числе РОК более 10% определяют рассеянный склероз.
Для приготовления морфинового диагностикума используют эритроциты барана, обработанные глутаровым альдегидом. Свежие эритроциты барана трижды отмывают изотоническим раствором натрия хлорида pH 7,2, центрифугируют взвесь в течение 5 мин при 1500 об/мин. Из отмытых эритроцитов готовят 5%-ную взвесь, соединяя 0,5 мл осадка эритроцитов и 9,5 мл забуференного изотонического раствора натрия хлорида pН 7,2. При глутаризации смешивают 5%-ную взвесь эритроцитов с 0,25%-ным свежеприготовленным раствором глутарового альдегида в соотношении 1:1. Выдерживают смесь при 37-37,5oC в течение 15 мин, после чего эритроциты тщательно отмывают от глутарового альдегида забуференным изотоническим раствором натрия хлорида pH 7,2 и этим же раствором доводят объем до первоначального (5%-ная взвесь). Приготовленные таким образом эритроциты хранят при 4oC в течение 6 мес.
Для сенсибилизации эритроцитов морфином глутаризованные эритроциты дважды отмывают изотоническим раствором натрия хлорида pH 6,4. Затем соединяют с раствором морфина в соотношении 1:1 (0,05 мл 1%-ного раствора морфина добавляют к 0,45 мл фосфатного буферного раствора pH 6,4; 0,1 мл этой взвеси содержит 0,1 мг морфина). Смесь инкубируют 30 мин при 37oC, периодически встряхивая, после чего дважды отмывают забуференным раствором натрия хлорида pH 7,2. Слив надосадочную жидкость, этим же буфером доводят объем до первоначального (5%-ная взвесь). В реакции используют 0,5%-ную взвесь сенсибилизированных эритроцитов, которую готовят из исходной (5%) взвеси путем соединения ее со средой 199.
Результаты проведенных исследований приведены в табл. 1 - 5.
Результаты осуществления предлагаемого способа с инкубацией индикаторной системы в течение 30 и 60 мин, при 37 и 37,5oC приведены в табл. 5.
Примеры практического применения способа.
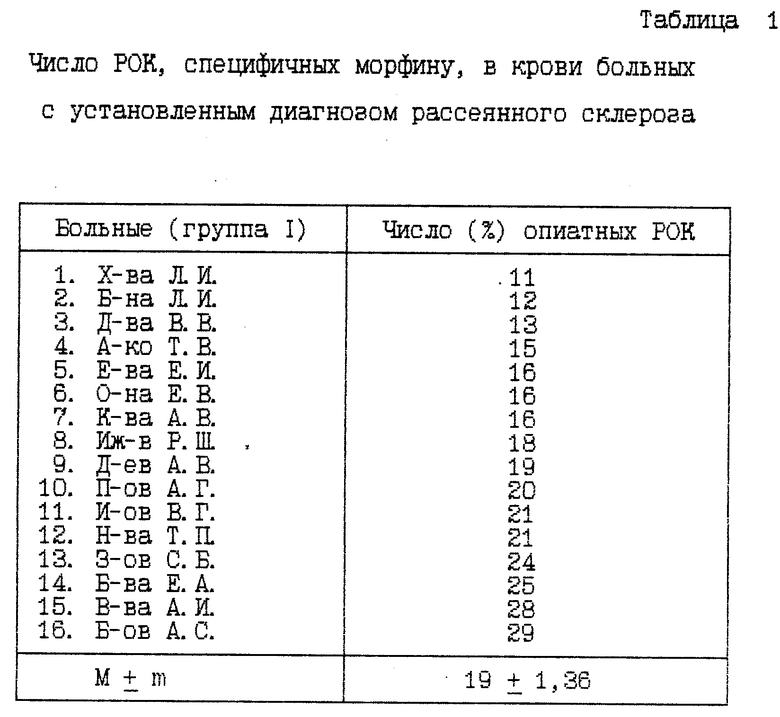
Пример 1. Больная Х., 47 лет, предъявляет жалобы на приступы несистемного головокружения, шаткость походки, снижение остроты зрения на оба глаза до 0,05, быструю утомляемость.
Больной себя считает с 35 лет, когда впервые был диагностирован ретробульбарный неврит. Практически полное восстановление зрения под влиянием гормональной терапии наступило через 2 - 3 нед. Спустя 12 мес. после респираторного заболевания вновь развился ретробульбарный неврит с глубоким и стойким снижением остроты зрения. Третье обострение заболевания произошло через 6 лет во время приема горячей ванны: вновь развился ретробульбарный неврит, к которому вскоре присоединились мозжечковый синдром и пирамидные расстройства в виде правостороннего спастического гемипареза. После курса гормональной терапии симптомы заболевания полностью регрессировали.
Неврологически определяется симметричное оживление сухожильных рефлексов с обеих сторон, отсутствие нижних брюшных рефлексов и асимметрия верхних и средних, слабо выраженная атаксия.
Клинический диагноз: рассеянный склероз, цереброспинальная форма, ремиттирующее течение, фаза ремиссии.
Заявляемым способом было проведено иммунологическое исследование крови больной, для чего к лейкоцитам исходной крови добавляли 0,1 мл 0,5%-ной суспензии эритроцитов барана, нагруженных морфином, после чего смесь инкубировали при 37oC. При подсчете в мазке розеткообразующих лимфоцитов их число составило 11%. Таким образом, с помощью заявляемого способа иммунологически подтвержден клинический диагноз рассеянного склероза.
Пример 2. Больной Б., 39 лет, заболел 8 лет назад, когда вскоре после респираторного заболевания внезапно снизилась острота зрения на левый, а затем и на правый глаз. Лечился в клинике глазных болезней с диагнозом двусторонний ретробульбарный неврит, но острота зрения полностью не восстановилась. Через год появилась слабость в правой ноге, которая постепенно нарастала. Затем присоединилась слабость в левой ноге. С интервалом в один год летом появлялись последовательно следующие симптомы: слабость в верхних конечностях, нарушение функции тазовых органов по типу императивных позывов, диплопия, шум в ушах и шаткость походки.
В неврологическом статусе выявляется: резко выраженный двусторонний горизонтальный нистагм, снижение остроты зрения до 0,04 - 0,05 на оба глаза; спастический тетрапарез с двусторонними патологическими симптомами, отсутствие брюшных рефлексов; отсутствие глубокой чувствительности в нижних и резкое ее снижение в верхних конечностях, отсутствие поверхностной чувствительности ниже сегмента С3; нарушение функции тазовых органов по типу императивного недержания. Больной эйфоричен, некритичен к своему состоянию.
Диагноз: рассеянный склероз, цереброспинальная форма, прогредиентное течение.
Было проведено иммунологическое исследование крови больного: лейкоциты исходной крови соединяли с 0,2 мл 0,5%-ной суспензии эритроцитов барана, нагруженных морфином, смесь инкубировали при 37,5oC, а затем подсчитывали в мазке число РОК, специфичных морфину, которое составило 29%. Заявленным способом иммунологически подтвержден клинический диагноз рассеянного склероза.
Пример 3. Больная Ч., 32 лет, поступила в клинику нервных болезней с жалобами на слабость и ощущение ползания мурашек в левых конечностях, пошатывание при ходьбе, периодические головные боли давящего характера в виде "обруча", быструю утомляемость, снижение настроения.
Больна в течение 1 года, когда после психотравмирующей ситуации появилось чувство неловкости, а затем слабость в левой руке, к которой постепенно присоединилась слабость в левой ноге. Отмечает ухудшение состояния в виде усиления головных болей и увеличения слабости в левых конечностях после тепловых процедур и в теплое время года.
В неврологическом статусе при поступлении определены: центральный парез лицевого и подъязычного нервов справа, симметричное оживление сухожильных и периостальных рефлексов, снижение мышечной силы в левых конечностях до трех баллов, снижение глубокой чувствительности в левых конечностях и астереогноз в пальцах левой руки, пошатывание в позе Ромберга и при ходьбе, промахивание и интенционное дрожание при выполнении пальценосовой и пяточноколенной проб слева.
Диагностирован рассеянный склероз, цереброспинальная форма, прогредиентное течение.
При иммунологическом исследовании крови заявляемым способом установлено наличие 7% РОК, специфичных морфину. В иммунологической реакции диагноз рассеянного склероза не подтвердился.
При дальнейшем клиническом наблюдении диагноз рассеянный склероз был отвергнут, поставлен диагноз: истерический невроз.
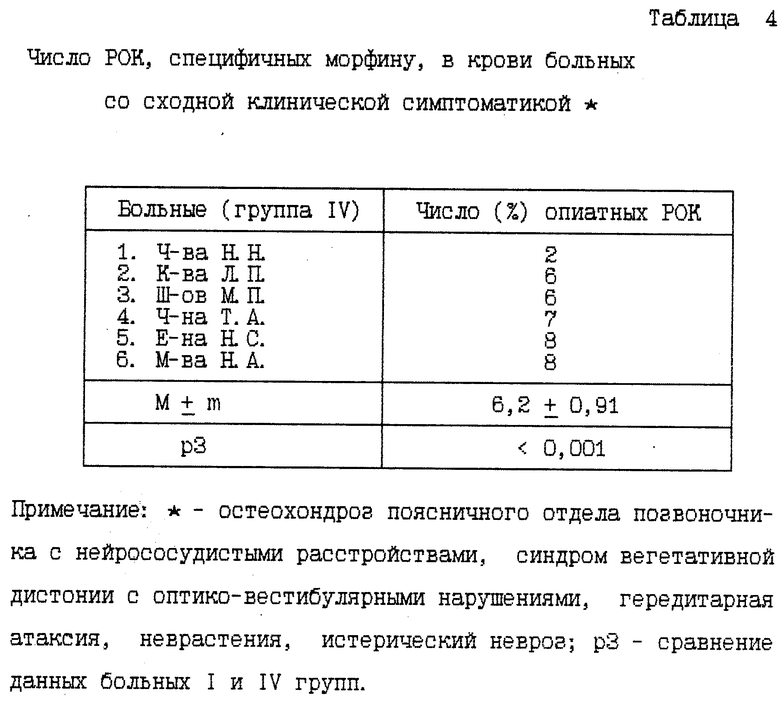
Пример 4. Больной К.. 38 лет, предъявляет жалобы на боли в пояснице с иррадиацией по наружной поверхности правого бедра и голени, онемение наружного края правой стопы. Боли усиливаются при движении . Болен 5 лет, обострения бывают 1 - 2 раза в год после физических нагрузок.
При обследовании отмечен вертебральный синдром в виде ограничения объема движений в поясничном отделен позвоночника, резкой сглаженности поясничного лордоза, правостороннего сколиоза, дефанса мышц поясницы; положительный симптом Ласега и Нери справа, гипестезия по наружной поверхности правой голени. Коленные рефлексы живые, равные. Левый ахиллов рефлекс снижен, правый не вызывается.
На рентгенограмме пояснично-крестцового отдела позвоночника определяются косвенные признаки грыжи диска L4.
Клинический диагноз: остеохондроз поясничного отдела позвоночника, грыжа диска L4, компрессионно-корешковый синдром.
При иммунологическом исследовании крови заявляемым способом число РОК, специфичных морфину, в исходной крови больного составило 5%. Иммунная реакция для рассеянного склероза не характерна.
Пример 5. Донор В. (мужчина), 28 лет, практически хлоров. При иммунологическом исследовании крови заявляемым способом число РОК, специфичных морфину, составило 7%. Иммунная реакция для рассеянного склероза не характерна.
Преимущества заявляемого способа заключаются в его технической простоте, отсутствии необходимости введения больным медикаментов, связанным с опасностью внесения инфекции или возникновения аллергического побочного действия у пациента, отсутствии необходимости иметь одноразовые шприцы.
Способ обеспечивает чувствительную и специфичную иммунодиагностику рассеянного склероза. Способ позволяет рано диагностировать дебюты заболевания; его стертые и атипичные формы; дает возможность дифференциальной диагностики в неясных, сомнительных случаях.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ РАССЕЯННОГО СКЛЕРОЗА | 1997 |
|
RU2128840C1 |
| СПОСОБ ИММУНОДИАГНОСТИКИ РАССЕЯННОГО СКЛЕРОЗА | 1996 |
|
RU2125728C1 |
| СПОСОБ ДИАГНОСТИКИ МИАСТЕНИИ | 1996 |
|
RU2098827C1 |
| СПОСОБ ДИАГНОСТИКИ МИАСТЕНИИ | 1997 |
|
RU2128340C1 |
| СПОСОБ ДИАГНОСТИКИ МИАСТЕНИИ | 1998 |
|
RU2138811C1 |
| СПОСОБ ДИАГНОСТИКИ РАССЕЯННОГО СКЛЕРОЗА | 1996 |
|
RU2112242C1 |
| СПОСОБ ИММУНОДИАГНОСТИКИ МИАСТЕНИИ | 1996 |
|
RU2116650C1 |
| СПОСОБ ДИАГНОСТИКИ РАССЕЯННОГО СКЛЕРОЗА | 1994 |
|
RU2081412C1 |
| ЭРИТРОЦИТАРНЫЙ ДИАГНОСТИКУМ И СПОСОБ ДИАГНОСТИКИ ХРОНИЧЕСКОЙ ИНТОКСИКАЦИИ НЕОРГАНИЧЕСКИМИ СОЕДИНЕНИЯМИ ВАНАДИЯ | 2002 |
|
RU2235326C2 |
| Способ диагностики миастении | 1986 |
|
SU1363074A1 |


Изобретение может быть использовано в медицине, а именно в иммуноневрологии. Берут исходную кровь больного в количестве 0,1 - 0,2 мл. Исследуют ее путем добавления к лейкоцитам пробы крови 0,1 - 0,2 мл 0,5%-ной суспензии эритроцитов барана, нагруженных морфином. Смесь инкубируют при 37-37,5oC с последующим подсчетом в мазке розеткообразующих лимфоцитов. При наличии в нем числа розеткообразующих клеток более 10% диагностируют рассеянный склероз. Упрощается и удешевляется способ диагностики рассеянного склероза. Повышается его точность и специфичность. 5 табл.
Способ диагностики рассеянного склероза путем определения в крови больного числа розеткообразующих клеток, специфичных гаптену, отличающийся тем, что исследуют исходную кровь больного, добавляя к лейкоцитам крови 0,1-0,2 мл 0,5% -ной суспензии эритроцитов барана, нагруженных морфином, инкубируют смесь при температуре 37 37,5oС с последующим подсчетом в мазке розеткообразующих лимфоцитов и при наличии в нем числа розеткообразующих клеток более 10% диагностируют рассеянный склероз.
| Способ диагностики рассеянного склероза | 1988 |
|
SU1640653A1 |
| SU, 1658095, А 1 (Киевский государственный институт усовершенствования врачей), 23.06.91, G 01 N 33/53 | |||
| Хондакариан О.А., Завалишин И.А., Невский О.М | |||
| Рассеянный склерод | |||
| - М.: Медицина, 1987, с | |||
| Прибор с двумя призмами | 1917 |
|
SU27A1 |
Авторы
Даты
1998-02-10—Публикация
1996-04-16—Подача