Изобретение относится к медицине, а именно к восстановительной терапии, физиотерапии, и касается лечения больных постковидным синдромом.
Глобальная пандемия COVID-19 стала вызовом для всего человечества, перед учеными и врачами поставлена задача поиска способов профилактики, которая частично решается вакцинацией. Однако эффективных схем лечения больных с минимизацией смертности и развития осложнений, а также реабилитации пациентов после перенесенной инфекции пока нет. Характерной особенностью COVID-19 является выраженная неспецифичность повреждений различных органов, объединяет которые эндотелиальная дисфункция (Хасанова Д.Р., Житкова Ю.В., Васкаева Г.Р. Постковидный синдром: обзор знаний о патогенезе, нейропсихиатрических проявлениях и перспективах лечения. Неврология, нейропсихиатрия, психосоматика. 2021;13(3):93-98. DOI: 10.14412/2074-2711-2021-3-93-98)
Известен способ лечения постковидного синдрома, который включает проведение пациентам базовой терапии антибиотиками, антикоагулянтами и ацетилсалициловой кислотой и применение антиоксиданта тиотриазолина в виде таблеток по 200 мг дважды в день в течение 30 суток, (см. Патент РФ №2758479, МПК A61K 31/41, А61Р 39/06, опубл. 28.10.2021).
Недостатком данного способа является недостаточное воздействие на серотонинергические рецепторы антиоксиданта тиотриазолина, что приводит к низкой эффективности лечения.
Известен способ улучшения оксигенирующей функции легких у больных новой коронавирусной инфекцией (COVID-19) с дыхательной недостаточностью, находящихся на респираторной поддержке, заключающийся во внутривенном введение больным новой коронавирусной инфекцией COVID-19 с дыхательной недостаточностью, находящимся на респираторной поддержке, раствора серотонина адипината со скоростью 10-30 мг/ч (см. Патент РФ №2735797, МПК A61K 31/4045, А61Р 11/00, опубл. 09.11.2020),
Недостатком данного способа является то, что он может быть использован только на ранних стадиях заболевания, в то время как проявления постковидного синдрома наблюдаются позднее.
Наиболее близким к заявляемому техническому решению является способ реабилитации больных с постковидным синдромом, включающим внутривенное лазерное освечивание крови (см. Москвин С.В. Опыт применения лазерной терапии в реабилитации больных COVID-19. Вестник новых медицинских технологий. Электронное периодическое издание - 2020 -№4, с. 60-61).
Недостатком прототипа является то, что больным назначают лазерную терапию, во-первых, накожным доступом, что не приводит к совокупности изменений в крови, а во-вторых, непродолжительность курса внутривенной лазерной терапии (5 процедур), снижает эффективность лечения.
Технический результат заключается в значительном уменьшении постковидных проявлений, нормализации психоэмоционального статуса, уменьшении астенических и тревожно-депрессивных состояний, и повысить эффективность проводимой терапии в процессе реабилитации.
Технический результат достигается тем, что в способе лечения больных постковидным синдромом, включающем внутривенное лазерное освечивание крови, согласно изобретению, внутривенное лазерное освечивание крови осуществляют в течение 5 минут, с одновременным введением лекарственного препарата серотонина адипинат внутримышечно по 10 мг 1 раз в сутки на протяжении 10 дней.
Данный способ лечения позволит значительно уменьшить постковидные проявления, повысить эффективность проводимой терапии.
Сущность способа поясняется рисунками, где на фиг. 1 изображено распределение гемодинамических типов микроциркуляции у больных ПКС до лечения, на фиг. 2 - распределение гемодинамических типов микроциркуляции у больных постковидным синдромом по группам до лечения, на фиг. 3 - распределение гемодинамических типов микроциркуляции у больных метаболическим синдромом основной группы после лечения, на фиг. 4 - распределение гемодинамических типов микроциркуляции у больных постковидным синдромом после лечения, и таблицами, где в таблице 1 - представлено клинические проявления постковидного синдрома у обследуемых пациентов до лечения, в таблице 2 - показатели уровня серотонина и кортизола у пациентов с постковидным синдромом на фоне лечения, в таблице 3 - показатели регуляторно-адаптивных возможностей организма пациентов с постковидным синдромом на фоне лечения, в таблице 4 - динамика биологического возраста у пациентов с постковидным синдромом в процессе лечения, в таблице 5 - динамика показателей биологического возраста у пациентов с постковидным синдромом в процессе лазерной терапии.
Способ лечения больных постковидным синдромом осуществляли следующим образом.
Лазерную терапию проводили по методике ВЛОК-525. Использовали лазерный аппарат «Лазмик-ВЛОК» (производства Россия) с длиной волны 0,525 нм. Процедуры проводили в течение 10 дней. Время проведения одной процедуры 5 минут. Всем пациентам с постковидным синдромом проводили комплексно: медикаментозная терапия, включающая введение внутримышечно серотонина адипинат в количестве 10 мг 1 раз в сутки, с одновременной внутривенной лазерной терапией.
Предлагаемый способ лечения больных постковидным синдромом исследовали на 150 пациентах, из них: 118 женщин и 32 мужчин. Критерием включения пациентов в исследование была перенесенная раннее коронавирусная инфекция COVID-19 и наличие признаков постковидного состояния. Проводимые исследования соответствовали гуманистическим и этическим нормам. Все пациенты подписывали добровольное информированное согласие до начала исследования. Все пациенты были разделены случайным методом на три группы. В первую группу вошли пациенты, получавшие серотонина адипинат (50 человек), 43 женщины и 7 мужчин. Вторая группа получала серотонина адипинат в сочетании с внутривенным лазерным освечиванием крови (50 человек), 37 женщин и 13 мужчин. Третью группу составили пациенты, которым проводился курс низкоинтенсивного лазерного освечивания крови (50 пациентов), 38 женщин и 12 мужчин.
Всех пациентов обследовали по единой схеме, в первый день обращения и по окончанию курса лечения.
Для статистической обработки полученных данных была использована программа SPSS. Количественные данные в статье представлены в виде среднего значения (М) и стандартного отклонения (m). Для оценки статистической значимости различий, средних в случаях двух выборок, использовался критерий Стьюдента (t) при наличие нормального распределения сравниваемых совокупностей, и непараметрический U-критерий Вилкоксона-Манна-Уитни при отсутствие нормального распределения сравниваемых совокупностей, а также при малом числе совпадений значения признаков в сравниваемых группах. Для выявления статистических связей между признаками в ряде случаев использовали корреляционный анализ. Различия и корреляции считали достоверными при р<0,05.
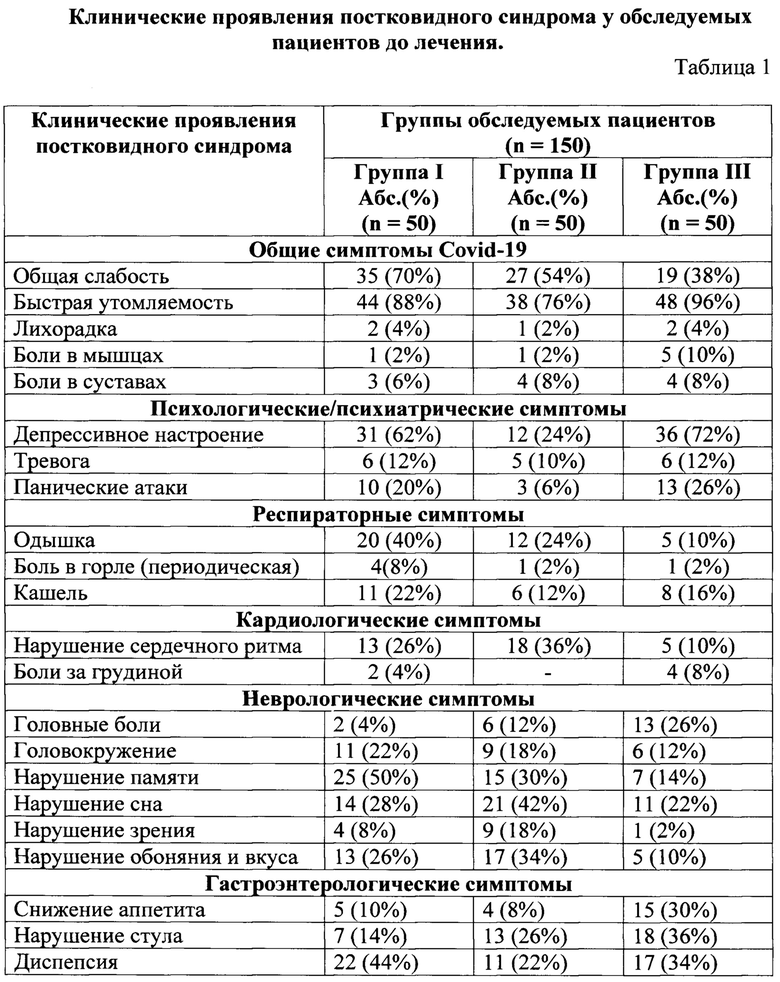
Клинические проявления, предъявляемые пациентами в ходе обследования, были разделены на несколько групп: общие симптомы Covid-19, психологические/психиатрические симптомы, респираторные симптомы, кардиологические симптомы, неврологические симптомы, желудочно-кишечные синдромы (см. таблица 1).
Общие симптомы Covid-19 наблюдались во всех обследуемых группах. Общую слабость отмечали 81 (54%) пациент, из них в I группе 35 (70%) пациентов, во II группе 27 (54%), в III группе 19 (38%) соответственно. Быструю утомляемость испытывали 130 пациентов (86,6%) из них: в I группе 44 (88%) пациента, во II группе 38 (76%), в III группе 48 (96%) соответственно. Субфебрильная лихорадка сохранялась на протяжении более чем 3-х месяцев у 5 (3%) пациентов: в I группе у 2 (4%) пациентов, во II группе у 1 (2%), в III группе у 2 (4%) пациентов соответственно. Боли в мышцах и боли в суставах отмечали 7 (4,6%) и 11 (7,3%) пациентов соответственно.
Психологические/психиатрические симптомы предъявляли пациенты независимо от возраста, пола и продолжительности течения постковидного синдрома. Так депрессивное настроение отмечалось более чем у половины пациентов 79 (52,6%), тревогу испытывали 17(11,3%) пациентов, а панические атаки, с красочным описанием приступов 26(17,3%) пациентов.
В рамках респираторной симптоматики больные отмечали: одышку -37 (24,6%); боль в горле, которая возникала периодически, и не была связана с повторными эпизодами инфицирования, 6 (4%) пациентов; кашель - 25 (16,6%) пациентов.
Жалобы на нарушения сердечного ритма предъявляли 36 (24%) пациентов. На боли за грудиной жаловались 6 (4%) пациентов.
Среди неврологических симптомов, в большей степени, пациенты отмечали нарушение сна, нарушение памяти, нарушение обоняния, вкуса и головокружение, 46 (30,3%), 47 (31,3%), 35 (23,3%), 26 (15,3%) соответственно. В меньшей степени пациентов беспокоили нарушение зрения и головные боли, 14 (9,3%) и 21 (14%) пациентов соответственно.
Наблюдались нарушения работы пищеварительной системы в виде снижения аппетита у 24 (16%) пациентов, диспепсии (тошнота, вздутие) у 50 (33,3%) пациентов, нарушения стула и снижения перистальтики кишечника (диарея, запоры) у 38 (25,3%) пациентов.
Для исследования уровня серотонина и кортизола в сыворотке крови производили забор крови при помощи вакуумных пробирок в утренние часы с 7.00 до 10.00 часов. Предварительно предупредив обследуемых, не употреблять накануне тонизирующих продуктов и препаратов. Второй забор крови производили после окончания курса лечения.
Уровень серотонина и кортизола сыворотки крови определяли при помощи набора реагентов для иммуноферментного анализа фирмы ELISA (Labor Diagnostika Nord. Германия).
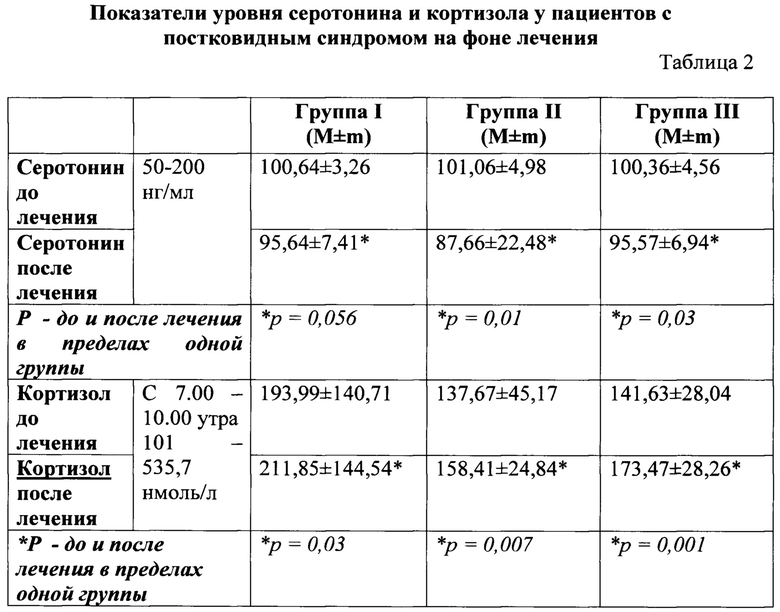
Исследование уровня серотонина и кортизола сыворотки крови представлены в таблице 2. Как видно их данных таблицы, во всех обследуемых группах, уровень серотонина сыворотки крови до лечения не выходил за рамки нормы, и составил в I группе 100,64±3,26 нг/мл, во II группе 101,06±4,98 нг/мл, в III группе 100,36±4,56 нг/мл
Уровень кортизола сыворотки крови в утренние часы исходно, также соответствовал показателям нормы во всех исследуемых группах, в I группе 193,99±140,71 нг/мл, во II группе 137,67±45,17 нг/мл, в III группе 141,63±28,04 нг/мл соответственно.
При повторном определении серотонина после лечения, уровень его в крови достоверно снижался во всех обследуемых группах: в I группе до 95,64±7,41 нг/мл (р=0,056), во II группе до 87,66±22,48 нг/мл (р=0,01), в III группе до 95,57±6,94 нг/мл (р=0,03) соответственно. Причем в группе 2, получавшей комбинированную терапию, снижение носило более выраженный характер. При введении серотонина адипината парентеральным путем, происходило снижение выработки эндогенного серотонина, о чем свидетельствовали данные пациентов после лечения.
Уровень кортизола после лечения имел обратную тенденцию, и значения его во всех обследуемых группах достоверно превысили исходные показатели: в I группе до 211,85±144,54 нг/мл (р=0,03), во II группе до 158,41±24,84 нг/мл (р=0,007), в III группе 173,47±28,26 нг/мл (р=0,001) соответственно. При этом, во 2-й группе оно значительно ниже.
Показатели серотонина и кортизола сыворотки крови как до, так и после лечения, колебались в рамках нормальных величин.
Кортизол является противовоспалительным гормоном, и нарастание его свидетельствует о благоприятном влиянии, более выраженном во второй группе пациентов.
Для исследования состояния микроциркуляторного русла использовался лазерный анализатор капиллярного кровотока - ЛАКК-ОП (НИИ «Лазма», Россия). Исследование проводилось у больных в состоянии полного физического и психического покоя в положении пациента сидя на стуле. Для оценки состояния периферического кровотока использовалась область тыльной (наружной) поверхности левого предплечья в точке, расположенной по срединной линии на 4 см выше основания шиловидных отростков локтевой и лучевой костей - зона Захарьина-Геда. Эта область является обобщающей для оценки состояния микроциркуляции, так как бедна артериовенозными анастомозами в связи, с чем менее подвержена внешним воздействиям.
Датчик устанавливался с помощью специального фиксирующего устройства, обеспечивающего неподвижность положения световода в области наружной поверхности левого предплечья.
Исходная ЛДФ-грамма подвергалась компьютерной обработке. В расчет брались следующие параметры: показатель микроциркуляции (ПМ) - характеризует величину потока эритроцитов в единицу времени в объеме ткани, среднеквадратичное отклонение ПМ (СКО) и коэффициент вариации тканевого кровотока (Кv), характеризующий соотношение между изменчивостью перфузии и средней перфузией в зондируемом участке тканей.
По ПМ на исходной ЛДФ-грамме и РКК в окклюзионной пробе, определяли гемодинамический тип микроциркуляции (ГТМ). Выделяли следующие ГТМ - нормоциркуляторный (НГТМ), гиперемический (ГГТМ), спастический (СГТМ) и застойно-стазический (ЗСГТМ). Для НГТМ ПМ равен 4,5-6,0 перф. ед., РКК - 200-300%; при ГГТМ ПМ выше 6,0 перф. ед., РКК ниже 200%; при СГТМ ПМ менее 4,5 перф. ед., РКК более 300%; при ЗСГТМ ПМ меньше 4,5 перф. ед., РКК ниже 200%.
При проведении дыхательной пробы пациента просили задержать дыхание на высоте вдоха на 15 секунд. Регистрировали степень снижения ПМ. Дыхательная проба вызывала активацию симпатической нервной системы с последующей вазоконстрикцией и снижением ПМ. По степени уменьшения ПМ можно судить о симпатикотонии. У здоровых лиц ПМ во время дыхательной пробы снижался на 18-27%.
Как видно из фиг.1 среди обследованных пациентов, страдающих постковидным синдромом (150 пациентов), в подавляющем большинстве преобладали лица с гиперемическим гемодинамическим типом микроциркуляции 122 пациента (81%), нормоциркуляторный тип определялся у 28 пациентов (19%). Не удалось зафиксировать застойно-стазический и спастический гемодинамические типы микроциркуляции, в связи с отсутствием у обследуемых, данных видов нарушения микроциркуляции.
Внутри групп обследуемых пациентов разделение на типы микроциркуляции соответствовало общему распределению, в котором преобладал гиперемический тип микроциркуляции. Так в первой группе исследуемых (см. фиг. 2) ГГТМ наблюдался у 39 пациентов (78%), НГТМ у 11 пациентов (22%). Во второй группе, так же как и в первой, нами обнаруживался ГГТМ у 39 пациентов (78%), у И (22%) - НГТМ, и третьей группе ГГТМ наблюдался у 44 пациентов (88%), НГТМ у 6 пациентов (12%).
После лечения в исследуемых группах пациентов нами были выявлены следующие изменения в системе микроциркуляции. Произошло перераспределение типов микроциркуляции (см. фиг. 3), за счет уменьшения гиперемического типа, что проявилось в нарастании количества пациентов с нормоциркуляторным типом микроциркуляции до 127 пациентов (84%), гиперемический тип сохранился у 23 пациентов (16%).
Так в первой группе пациенты с НГТМ составили 36 пациентов (72%), у 14 пациентов сохранился ГГТМ - (28%). Во второй группе после лечения доля пациентов с НГТМ возросла до 82% -41 пациент, ГГТМ сохранился у 9 пациентов (18%), и все пациенты третьей группы к концу лечения имели НГТМ 50 пациентов (см. фиг. 4).
Таким образом, результаты нашего исследования свидетельствуют о том, что у пациентов с постковидным синдромом наблюдаются нарушения в микроциркуляторном русле с развитием патологического гиперемического типа микроциркуляции у большей части пациентов. В ходе сравнение результатов исследования трех групп пациентов, выявилось, что лазерная терапия вызывает достоверное улучшение в системе микроциркуляторного русла, причем как монотерапия, так и в сочетании с серотонином адипинатом. Тогда как, монотерапия серотонина адипината не сопровождается достоверным улучшением показателей микроциркуляции, хотя в целом предлагаемый способ благоприятно воздействовал на состояние микроциркуляторного русла.
Оценка функционального состояния регуляторных механизмов ритма сердца и вариабельность сердечного ритма (ВРС) осуществлялась с помощью цифрового анализатора кардиоритмов «Омега М» производства ООО «Научно-исследовательская лаборатория «Динамика» (г. Санкт-Петербург).
Исследование проводили в первый день обращения пациента и после окончания курса лечения (внутривенного лазерного освечивания крови, внутримышечное введение серотонина адипината и их комбинация). Производили регистрацию и передачу одного отведения ЭКГ (I отведение) пациента на компьютер, на котором производится обработка данных и расчет показателей. В процессе записи пациенты находились в максимально комфортном для себя состоянии, в положении сидя.
Оценивали следующие показатели: уровень адаптации организма, показатель вегетативной регуляции, показатель центральной регуляции, психоэмоциональное состояние, Health-интегративный показатель состояния.
Показатели вычислялись по данной шкале в процентном отношении, чем выше значение показателя, тем лучше функциональное состояние организма в целом (максимум 100%).
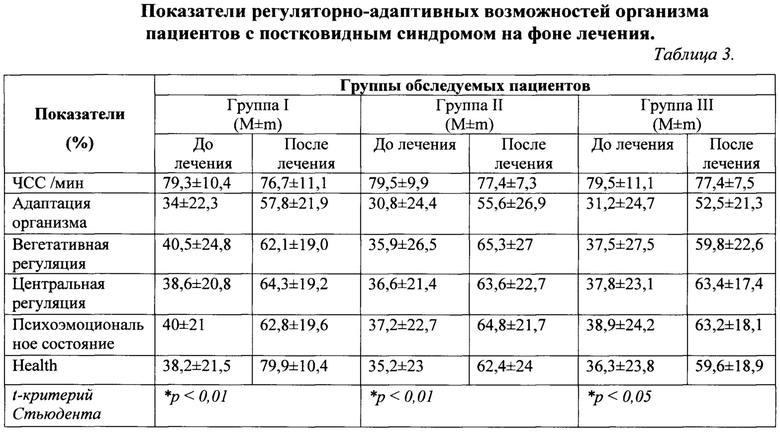
Состояние некоторых регуляторно-адаптивных показателей организма пациентов с постковидным синдромом представлено в таблице 3.
Как видно из данных таблицы, исходно средние показатели уровня адаптационных возможностей организма, у пациентов всех трех групп составляют порядка 30% от максимальных величин. Это могло приводить к увеличению степени напряжения регуляторных систем и снижению их функционального резерва и развития перенапряжения и истощения механизмов адаптации и развития патологических состояний.
При анализе показателей вегетативной или автономной и центральной регуляции до лечения, в первой группе, средние данные автономной регуляции несколько превалируют над средними показателями центральной регуляции, и составляют 40,5±24,8 и 38,6±20,8, что свидетельствует о преобладании парасимпатического контура регуляции ВНС.
В этой же группе, на фоне лечения (серотонина адипинат), показатели обоих контуров регуляции, возросли в процентном отношении 62,1±19,0 и 64,3±19,2 (р<0,01) соответственно, это свидетельствует о возрастании симпатического варианта функционирования вегетативной нервной системы у пациентов этой группы.
Во второй и третьей группах пациентов до лечения вегетативная и центральная составляющие регуляции, наравне участвовали в функционировании вегетативной нервной системы: 35,9±26,5, 36,6±21,4, 37,5±27,5, 37,8±23,1, что указывает на сбалансированный тип функционирования. Эти показатели были ниже на 70% от максимальных показателей, что свидетельствовало, о снижении и истощении резервов ВНС.
После лечения во второй группе отмечалось достоверное, почти двукратное увеличение показателей как вегетативной, так и центральной регуляции, с незначительным преобладанием автономного контура регуляции - 65,3±27 и 63,6±22,7 (р<0,01). Соответственно (таб. 3). Такой тип функционирования приближается к показателям физиологической нормы. У этих пациентов после лечения развиваются более высокие функциональные и регуляторно - адаптивные возможности организма.
В третьей группе после лечения возросли оба контура регуляции (автономная и центральная), с преобладанием центральной регуляции и проявлением умеренной симпатикотонии: 59,8±22,6 и 63,4±17,4 (р<0,05).
Средние показатели психоэмоционального состояния пациентов трех исследуемых групп, до лечения соответствовали удовлетворительным и составили: 40±21, 37,2±22,7 и 38,9±24,2. Во всех трех исследуемых группах до лечения показатели психоэмоционального состояния сопровождались признаками стресса, депрессии и тревоги.
После лечения, данный показатель достоверно повысился в группе пациентов, получавших лазерную терапию в сочетании с серотонина адипинатом, что клинически сопровождалось уменьшением, либо полным исчезновением явлений немотированной тревоги или депрессивного состояния. В остальных исследуемых группах, улучшение психоэмоционального состояния было не столь выражено.
Показатель Health или интегральный показатель состояния здоровья -это показатель, который позволяет свести в единое целое информацию со всех уровней регуляции пациентов. Динамика показателя Health на фоне лечения представлена в таблице 5. Так в первой группе до лечения интегральный показатель составил 38,2±21,5, во второй группе 35,2±23 и в третьей 36,3±23,8.
Наибольший прирост показателя Health, отмечался в группе пациентов получавших, лазерную терапию в комбинации с серотонина адипинатом. В первой и третьей группах пациентов, данный показатель повышался в меньшей степени.
Таким образом, по данным наших исследований, в группе пациентов получавших комбинированную терапию наблюдался более выраженный положительный эффект функционального состояния организма в целом, по сравнению с группами пациентов получавших монотерапию НИЛИ и серотонина адипината.
Определение биологического возраста осуществляли при помощи компьютерного комплекса для оценки функционального состояния организма человека «Динамика» (НПФ «Динамика», Россия).
Исследование проводили в первый день обращения пациента и после окончания курса лечения (внутривенного лазерного освечивания крови, внутримышечное введение серотонина адипината, и их комбинация). Принцип работы состоит в регистрации и передачи одного отведения ЭКГ (I отведение) пациента на компьютер, на котором производится обработка данных и расчет показателей. В процессе записи пациенты находились в максимально комфортном. При анализе обследуемых пациентов с постковидным синдромом, средний паспортный возраст составил 49,7±14,5 лет. Средние значения биологического возраста, у этой категории обследуемых до лечения, находились в диапазоне 50,4±16,6 лет (р<0,7). После лечения, биологический возраст пациентов постковидным синдромом составил 44,1±15 лет (р<0,001).
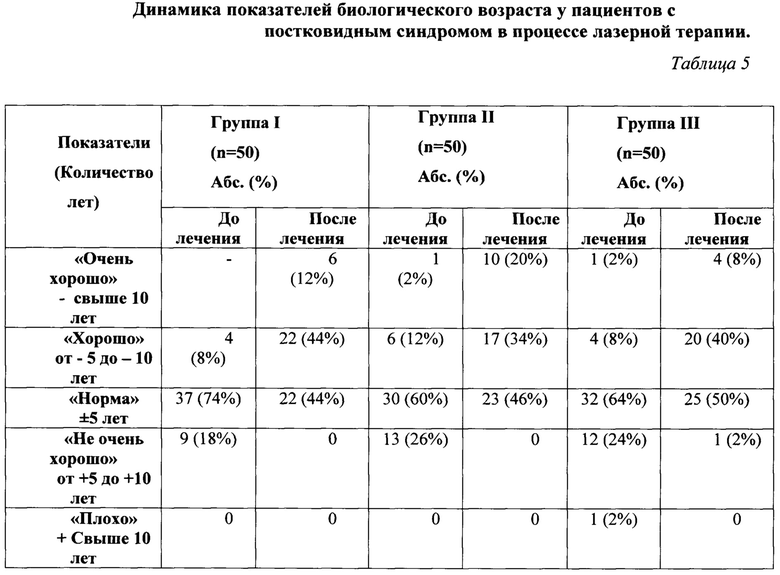
Распределение средних показателей паспортного и биологического возраста в процессе лечения по трем группам представлены в таблице 4.
Так, в первой группе, паспортный возраст составил 48,7±15,7 лет, во второй группе 50,7±13,2 лет, и в третьей группе 49,8±14,8 лет. Биологический возраст до лечения, достоверно не отличался от паспортного возраста и составил в первой группе 49,2±14,8 лет (р<0,9), во второй 51,4±12,5 лет (р<0,9), 50,7±14,1 лет (р<0,6). После лечения биологический возраст достоверно снизился во всех исследуемых группах: до 42,9±13,4 в первой группе, до 44,7±12,1 (р<0,03) и до 44,8±11,8 лет (р<0,05).
Как видно из данных таблицы 5, исходно, во всех группах, биологический возраст пациентов превышал значения паспортного возраста и у части пациентов десятилетнюю отметку, что является признаком, в первом случае - небольшого преждевременного старения, а во втором случае - преждевременным старением. Наряду с тем, в группах пациентов было отмечено, наличие показателей «±5 лет», и от «-5 до -10 лет», что соответствует нормальным и хорошим значениям, редко, но встречались пациенты с показателем «-свыше 10 лет», что является очень хорошим результатом.
В первой группе у большинства пациентов, до лечения показатель биологического возраста колебался в пределах ±5 лет и составил 74% (37 пациентов). Разброс биологического возраста в пределах от - 5 до - 10 лет отмечался у 4 (8%) пациентов, а показатель - «не очень хорошо», в диапазоне от +5 до +10 лет, выявлен у 9 (18%) пациентов.
Во второй группе, до лечения у большинства пациентов, показатель биологического возраста также, как и в первой группе, колебался в пределах ±5 лет и составил 60% (30 пациентов). Разброс биологического возраста в пределах от - 5 до - 10 лет отмечался у 6 (12%) пациентов, показатель - «не очень хорошо» выявлен у 13 (26%) пациентов, и у одного пациента второй группы - свыше 10 лет.
В третьей группе, до лечения у большинства пациентов, показатель нормальных величин биологического возраста также как, и в первых двух, составил большую долю внутри группы - 32 (64%) пациентов. Разброс биологического возраста в пределах от - 5 до - 10 лет отмечался у 4 (8%) пациентов, показатель - «не очень хорошо» выявлен у 12 (124%) пациентов, у 1 (2%) пациента показатель «- свыше 10 лет», и у 1 (2%) пациента, выявлен биологический возраст, превышающий «+10 лет».
После лечения, во всех группах, произошло улучшение показателей биологического возраста. Так у 22 (44%) пациентов первой группы, биологический возраст не выходил за рамки ±5 лет; у 22 (44%) пациента биологический возраст отличался от паспортного на - 5-10 лет, что оценивалось, как хороший результат; и у 6 (12%) пациентов наблюдалось -свыше 10 лет, что трактовалось нами, как отличный результат.
Во второй группе, произошло значительное улучшение показателя биологического возраста, перераспределившись таким образом, что у всех пациентов отмечались нормальные, хорошие и очень хорошие результаты: 23 (46%), 17 (34%) и 10 (20%) соответственно.
В третьей группе пациентов после лечения показатель «не очень хорошо» наблюдался у 1 (2%), показатель «хорошо» у 20 (40%) и «очень хорошо» у 4 (8%).
Таким образом, у пациентов с постковидным состоянием, фиксируются признаки преждевременного старения организма, которые поддаются коррекции в процессе лечения с использованием серотонина адипината или низкоинтенсивного лазерного освечивания крови, но максимально положительный эффект наблюдается при комбинированном использовании лазерной терапии крови и серотонина адипината.
Пример 1. Пациент Т., 38 лет. 8 месяцев назад перенес новую коронавирусную инфекцию COVD-19 (подтвержденную), легкой степени тяжести с внебольничной двусторонней пневмонией, без дыхательной недостаточности. Медицинская помощь оказывалась на дому под контролем амбулатория по месту жительства. Лечение получал в соответствии с временными методическими рекомендациями по ведению больных с COVD-19 версия №10 (фавипиравир, ИНФ-α-интраназальная форма, парацетамол). В течение последующих 7 месяцев после выздоровления продолжали беспокоить головная боль, повышенная утомляемость, сердцебиение, приступы панических атак, которых до болезни не отмечал. Пациент с целью реабилитации после перенесенной инфекции COVD-19 обратился в отдел новых медицинских технологий и восстановительной медицины ИБМИ ВНЦ РАН.
При обследовании: объективно - кожные покровы бледно-розовые, нормального питания. Рост - 183 см, масса тела - 86 кг. Периферических отеков нет. Над легкими аускультативно везикулярное дыхание, побочных дыхательных шумов нет. Cor-тоны ясные, ритм сохранен. АД 120/90 мм ртст, ЧСС 86 в минуту. Живот при пальпации мягкий, безболезненный. Печень у края реберной дуги, селезенка не пальпируется. Симптом «поколачивания» по поясничной области отрицательный с обеих сторон. Физиологические отправления в норме.
В биохимическом анализе крови: серотонин -110,4 нг/мл, кортизол -135,6 нмоль/л.
При дополнительном исследовании микроциркуляции выявлено: повышение уровня показателя микроциркуляции до 8,5 ед, снижение резерва капиллярного кровотока до 148,6 ед., что соответствует гиперемическому типу микроциркуляции.
При исследовании функционального состояния регуляторных механизмов ритма сердца и вариабельности сердечного ритма: уровень адаптации организма - 49%, показатель вегетативной регуляции - 51%, показатель центральной регуляции - 45%, психоэмоциональное состояние -53%, Health-интегративный показатель состояния - 49%.
Таким образом, на основании результатов обследования выявлены нарушения в микроциркуляторном русле, снижение регуляторно-адаптивных показателей организма.
Назначен курс внутривенного лазерного освечивания крови в течение 10 дней с использованием аппарата «Лазмик-ВЛОК», лазерной головки длиной волны 0,525 мкм, выходной мощностью на торце магистрального световода 2 мВт в течение 5 минут в непрерывном режиме освечивания. Процедуры выполнялись ежедневно. Лазерная терапия проводилась на фоне парентерального введения (внутримышечно) серотонина адипината 10 мг в сутки 10 дней.
После лечения в биохимическом анализе крови: серотонин -96,2 нг/мл, кортизол - 208,7 нмоль/л.
К концу лечения улучшились показатели микроциркуляции показатель микроциркуляции составил 5,1 ед, резерв капиллярного кровотока повысился до 250 ед. (переход в нормоциркуляторный гемодинамический тип) и функционального состояния регуляторных механизмов ритма сердца; уровень адаптации организма - 62%, показатель вегетативной регуляции -58%, показатель центральной регуляции - 60%, психоэмоциональное состояние - 64%, Health-интегративный показатель состояния - 61%.
Пример 2. Пациентка Б., 52 лет, находилась на стационарном лечении по поводу новой коронавирусной инфекции COVD-19 (подтвержденной), тяжелой степени тяжести с внебольничной двусторонней пневмонией, с дыхательной недостаточностью 1, в течение месяца. Получала лечение в соответствии с временными методическими рекомендациями по ведению больных с COVD-19 версия №10 (метилпреднизол, тоцилизумаб, антикоагулянты, нестероидные противовоспалительные препараты). После выписки из стационарна, более полугода беспокоит общая слабость, быстрая утомляемость, периодические боли в мышцах, нарушение стула, а также приступы панических атак. Около 4 лет отмечает повышение АД до 160/90 мм рт ст.
Через 6 месяцев после выписки из стационара, пациентка обратилась в отдел новых медицинских технологий и восстановительной медицины ИБМИ ВНЦ РАН для прохождения реабилитации с признаками постковидного состояния.
При обследовании: объективно - кожные покровы бледно-розовые, повышенного питания. Рост - 168 см, масса тела - 98,5 кг. Периферических отеков нет. Над легкими аускультативно везикулярное дыхание, побочных дыхательных шумов нет. Cor-тоны ясные, ритм сохранен. АД 155/90 мм рт ст, ЧСС 81 в минуту. Живот увеличен в размерах за счет подкожно-жировой клетчатки, при пальпации мягкий, безболезненный. Печень у края реберной дуги, селезенка не пальпируется. Симптом «поколачивания» по поясничной области отрицательный с обеих сторон. Физиологические отправления в норме.
В биохимическом анализе крови: серотонин -107 нг/мл, кортизол -155,1 нмоль/л.
При дополнительном исследовании микроциркуляции выявлено: повышение уровня показателя микроциркуляции до 10 ед, снижение резерва капиллярного кровотока до 123,3 ед., что соответствует гиперемическому типу микроциркуляции.
При исследовании функционального состояния регуляторных механизмов ритма сердца и вариабельности сердечного ритма: уровень адаптации организма - 17%, показатель вегетативной регуляции - 23%, показатель центральной регуляции - 30%, психоэмоциональное состояние -25%, Health-интегративный показатель состояния - 21%.
Таким образом, на основании результатов обследования выявлены нарушения в микроциркуляторном русле, снижение регуляторно-адаптивных показателей организма.
Назначен курс внутривенного лазерного освечивания крови в течение 10 дней с использованием аппарата «Лазмик-ВЛОК», лазерной головки длиной волны 0,525 мкм, выходной мощностью на торце магистрального световода 2 мВт в течение 5 минут в непрерывном режиме освечивания. Процедуры выполнялись ежедневно. Лазерная терапия проводилась на фоне парентерального введения (внутримышечно) серотонина адипината 10 мг в сутки 10 дней.
После лечения в биохимическом анализе крови: серотонин -90 нг/мл, кортизол - 342,5 нмоль/л.
К концу лечения улучшились показатели микроциркуляции показатель микроциркуляции составил 7,1 ед, резерв капиллярного кровотока повысился до 250 ед. (полный переход в нормоциркутяторный тип не произошел, но показатели достоверно улучшились и приблизились к норме) и функционального состояния регуляторных механизмов ритма сердца:; уровень адаптации организма - 52%, показатель вегетативной регуляции -60%, показатель центральной регуляции - 64%, психоэмоциональное состояние - 72%, Health-интегративный показатель состояния - 57%.
Использование предлагаемого способа лечения больных посковидным синдромом позволит по сравнению с прототипом значительно уменьшить постковидные проявления, нормализовать психоэмоциональный статус, уменьшить астеническое и тревожно-депрессивное состояние, и повысить эффективность проводимой терапии в процессе реабилитации.

| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПОСТКОВИДНОГО АСТЕНИЧЕСКОГО СИНДРОМА | 2024 |
|
RU2834765C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА С СОПУТСТВУЮЩИМ САХАРНЫМ ДИАБЕТОМ 2 ТИПА | 2009 |
|
RU2411050C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНЬЮ | 2008 |
|
RU2364429C1 |
| Способ лечения метаболического синдрома | 2020 |
|
RU2740265C1 |
| СПОСОБ ЛЕЧЕНИЯ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ РАЗЛИЧНОГО ГЕНЕЗА | 2010 |
|
RU2421221C1 |
| Способ лечения больных метаболическим синдромом | 2018 |
|
RU2699508C1 |
| Способ диагностики синдрома утомляемости после перенесенной вирусной болезни у детей 4-7 лет в условиях контаминации алюминием | 2023 |
|
RU2811523C1 |
| СПОСОБ КОЖНОЙ ПЛАСТИКИ | 2006 |
|
RU2311878C1 |
| СПОСОБ ОЦЕНКИ ВОЗРАСТНЫХ ИЗМЕНЕНИЙ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ ЧЕЛОВЕКА | 2012 |
|
RU2485886C1 |
| Способ коррекции микроциркуляторных нарушений при постковидном синдроме | 2022 |
|
RU2791660C1 |


Изобретение относится к медицине, а именно к восстановительной терапии, физиотерапии, и может быть использовано при лечении больных постковидным синдромом. Способ включает внутривенное лазерное освечивание крови, которое осуществляют в течение 5 минут с использованием аппарата "Лазмик-ВЛОК", лазерной головки с длиной волны 0,525 мкм, выходной мощностью на торце магистрального световода 2 мВт. Одновременно вводят лекарственный препарат серотонина адипинат внутримышечно по 10 мг 1 раз в сутки на протяжении 10 дней. Использование изобретения позволяет уменьшить постковидные проявления, нормализовать психоэмоциональный статус, уменьшить астенические и тревожно-депрессивные состояния, что повышает эффективность проводимой терапии в процессе реабилитации. 5 табл., 4 ил., 2 пр.
Способ лечения больных постковидным синдромом, включающий внутривенное лазерное освечивание крови, отличающийся тем, что внутривенное лазерное освечивание крови осуществляют в течение 5 минут с использованием аппарата "Лазмик-ВЛОК", лазерной головки с длиной волны 0,525 мкм, выходной мощностью на торце магистрального световода 2 мВт, при одновременном введении лекарственного препарата серотонина адипината внутримышечно по 10 мг 1 раз в сутки на протяжении 10 дней.
| Способ лечения постковидного синдрома | 2021 |
|
RU2758479C1 |
| Способ лечения постковидного синдрома биоматериалом "Аллоплант" | 2021 |
|
RU2760090C1 |
| МОСКВИН С.В | |||
| и др | |||
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
| Электронное издание, 2020 -14 (4), С | |||
| Способ получения молочной кислоты | 1922 |
|
SU60A1 |
| КОЧЕТКОВ А.В | |||
| и др | |||
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
Авторы
Даты
2023-01-12—Публикация
2022-05-16—Подача