Изобретение относится к медицине и, в частности, к офтальмологии, предназначено для измерения дислокации глазного яблока в орбите в вертикальном направлении.
Изменение нормального положения глазного яблока встречается при различных патологиях орбиты. Например, при травмах и переломах нижней стенки орбиты глазное яблоко вследствие смещения орбитальной клетчатки в сторону смежной верхнечелюстной пазухи также смещается книзу, что клинически проявляется гипофтальмом. Объемное образование в зависимости от своего расположения в орбите может приводить к дислокации глазного яблока в ту или иную сторону. Так, при расположении новообразования в верхней части орбиты, помимо аксиального смещения глаза, отмечается смещение глаза книзу (гипофтальм), а при расположении новообразования в нижних отделах передней орбиты наблюдается дислокация глазного яблока кверху - гиперофтальм. Изменение нормального положения глазного яблока встречается при различных патологиях орбиты. Наличие костных отломков или инородных тел орбиты также может приводить к дислокации глазного яблока в ту или иную сторону.
В отечественной и зарубежной литературе существуют сообщения о способах определения смещения глазного яблока по данным рентгенографии (SU 1243698 А1) или мультиспиральной компьютерной томографии орбит (RU 2275842 С2, 22.07.2004, RU 2661698 С1, 21.03.2018). Для этих же целей были разработаны нелучевые сложные стационарные устройства больших размеров (SU 1431730 А1, 10.11.1986), не получившие дальнейшего широкого применения на практике. Оценку положения глаза проводят относительно парного глаза и разницу, выраженную в миллиметрах, принимают за величину дислокации обследуемого глаза. Чаще всего оценку положения глаз по вертикали осуществляют ориентировочным методом с помощью линейки или по данным фоторегистрации средней зоны лица: в графическом редакторе измеряют расстояние, между горизонтальными линиями, проведенными через центры зрачков правого и левого глаза (Saffari PS, Nesemann J, Katsev В, Palileo BMU, Yeganeh A, Mustak H, Wang Y, Rootman DB. Hypoglobus, Exophthalmos, and Interpupillary Distance: Measuring Globe Dystopia in Thyroid Eye Disease. J Craniofac Surg. 2024 Jul-Aug 01;35(5): 1329-1333. doi: 10.1097/SCS.0000000000010345, Claros P, Sobolewska AZ, Cardesa A, Lopez-Fortuny M, Claros A. Silent sinus syndrome: combined sinus surgery and orbital reconstruction - report of 15 cases. Acta Otolaryngol. 2019 Jan;139(1):64-69. doi: 10.1080/00016489.2018.1542161).
Ближайшим аналогом является способ того же назначения, предусматривающий использование экзофтальмометра Naugle. Данный прибор располагают на лице обследуемого, используя верхний и нижний края орбит в качестве опорных и отсчетных точек. Правый и левый опорные элементы располагают в проекции зрачка соответствующего глаза. С помощью смонтированных на приборе зеркал отдельно для правого и левого глаза оценивают вдоль переднезадней (аксиальной) оси положение самой выступающей точки роговицы относительно линии, соединяющей опорные точки прибора (верхний и нижний край соответствующей орбите). Для оценки вертикального положения правого и левого глаза определяют положение центра зрачка относительно вертикально ориентированной метрической шкалы, нанесенной на опорный элемент экзофтальмометра Naugle. Недостатком данного метода является невысокая точность измерения из-за присутствующего параллакса при оценке значений положения центра зрачка относительно ближе расположенной в пространстве шкалы прибора. Также достаточно сложно установить опорные элементы прибора на строго симметричные участки на лице обследуемого. Задача, на решение которой направлено настоящее изобретение, заключается в создании наиболее точного и простого способа измерения при дислокации глазного яблока в орбите в вертикальном направлении.
Техническим результатом предлагаемого способа является повышение точности измерения с одновременным упрощением способа измерения при дислокации глазного яблока в орбите в вертикальном направлении.
Технический результат достигается за счет использования щелевой лампы, на подвижное по горизонтали и вертикали основание которой наносят метку, при этом горизонтальную световую щель минимальной ширины ЩЛ устанавливают в области нижнего лимба глаза, измеряют расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки, сначала на здоровой, а затем на пораженной стороне и определяют величину дислокации по разнице показателей положения нижних границ лимба здоровой и пораженной орбиты.
Проведение данным способом измерения смещения положения глаза обеспечивает отсутствие параллакса, что позволяет повысить точность измерения.
Одновременно простота и небольшое время проведения способа позволяет использовать его при отсутствии специального оборудования и в поликлинических условиях, в арсенале которых всегда имеется щелевая лампа. На проведение измерения требуется не более 1 минуты.
Оценку положения глаза на стороне пораженной орбиты проводят относительно здоровой стороны (парного глаза). Для оценки смещения глаза кверху (гиперофтальм) необходимо вычислить, на сколько выбранная анатомическая область или точка-ориентир глаза на пораженной стороне находится выше во фронтальной плоскости аналогичной области или точки-ориентира глаза на противоположной стороне. Для оценки смещения глаза книзу (гипофтальм) необходимо вычислить, на сколько выбранная анатомическая область или точка-ориентир исследуемого глаза находится ниже во фронтальной плоскости аналогичной области или точки-ориентира парного глаза.
Предложенный способ заключается в измерении разницы положений нижней границы лимба глаза пораженной и интактной орбиты по вертикали (по оси ординат «у»). Данную процедуру можно выполнять на офтальмологической щелевой лампе любой модели.
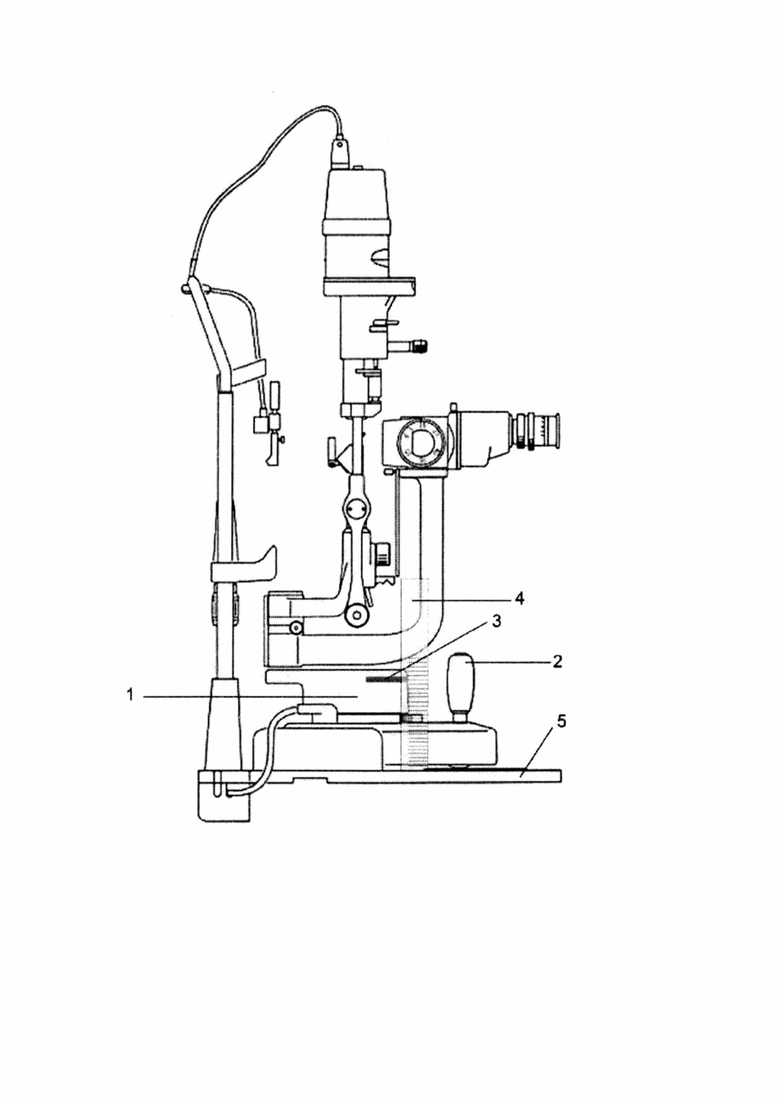
На чертеже представлено устройство основных элементов офтальмологической щелевой лампы с нанесенной меткой и расположением измерительной линейки для осуществления регистрации показаний, где 1 - подвижное основание щелевой лампы, 2 - джойстик, 3 - метка, нанесенная маркером или с помощью клейкой ленты, 4 - линейка, 5 - неподвижное основание.
Способ осуществляется следующим образом. На подвижное по горизонтали и вертикали основание щелевой лампы (ЩЛ) наносят метку. Горизонтальную световую щель минимальной ширины ЩЛ устанавливают в области нижнего лимба глаза. Измеряют линейкой расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки, сначала на здоровой, а затем на пораженной стороне. Определяют величину дислокации по разнице показателей положения нижней границы лимба глаза здоровой и пораженной орбиты.
Способ иллюстрируется следующими клиническими примерами.
Пример 1. Пациент П., 38 лет. Клинический диагноз: OD - Состояние после тупой травмы глаза и орбиты. Перелом нижней стенки орбиты. Энофтальм. Гипофтальм. Миопия слабой степени. OU - миопия слабой степени. Бинокулярная диплопия.
На консультации пациент предъявляет жалобы на косметический дефект средней трети лица в виде асимметрии положения глаз (западение и смещение книзу правого глаза); двоение изображения при взгляде вверх.
Со слов пациента месяц назад получил удар кулаком в область правого глаза в драке. Сознание не терял, тошноты рвоты не было. В полицию не обращался.
При осмотре отмечается энофтальм и гипофтальм правого глаза, легкое ограничение подвижности правого глаза кверху. Для оценки величины энофтальма (смещения глазного яблока в переднезаднем направлении) произведена экзофтальмометрия с помощью экзофтальмометра Hertel. Выявлена разница аксиального положения глазных яблок в 2,5 мм. Для определения смещения глазного яблока по вертикали применяли предлагаемый способ измерения дислокации глазного яблока в орбите в вертикальном направлении. Пациент устанавливает голову на подбородник и лобный упор щелевой лампы (Haag-strait BQ900) и, как это принято, фиксирует взор на светящейся фокусировочной мишени (или на произвольной метке за спиной врача). На подвижное по горизонтали и вертикали основание ЩЛ нанесли метку, горизонтальную световую щель минимальной ширины ЩЛ установили в области нижнего лимба глаза, измерили линейкой расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки, сначала на здоровой, а затем на пораженной стороне. Расстояние от неподвижного основания ЩЛ, закрепленного в столешнице, до верхней границы метки, заранее нанесенной на подвижное основание ЩЛ, на здоровой стороне составило 30 мм, на пораженной стороне - 27 мм. Величина дислокации по разнице показателей положения нижних границ лимба здоровой и пораженной орбиты составила 3 мм. Пациенту было рекомендовано проведение пластики нижней стенки орбиты с установкой орбитального имплантата.
Пример 2. Пациентка К., 63 лет. Клинический диагноз: OS - Частичный птоз верхнего века. Экзофтальм. Гиперофтальм. OU - Гиперметропия слабой степени. Пресбиопия.
Пациентка жалуется на косметический дефект за счет «увеличения» и смещения кверху левого глаза. Затрудняется уточнить давность проявлений. Окружающие стали замечать год назад.
При осмотре отмечается небольшой птоз верхнего века слева (OD PF 11 мм; MRD1 5 мм; MRD2 6 мм. OS PF 10 мм; MRD1 3 мм; MRD2 7 мм), экзофтальм и гиперофтальм левого глаза. По данным МСКТ орбит определяется округлое кистообразное новообразование левой орбиты в нижнелатеральном пара- и ретробульбарном пространстве, размерами 18x12x27 мм. Образование имеет четкие контуры (капсулу) и содержимое пониженной рентгенологической плотности. При проведении экзофтальмометрии выявлен экзофтальм левого глаза величиной 2 мм по сравнению с аксиальным положением правого глаза. Определение величины гиперофтальма проводили по предложенному способу с помощью щелевой лампы Haag-strait BQ900. На подвижное по горизонтали и вертикали основание ЩЛ нанесли метку, горизонтальную световую щель минимальной ширины ЩЛ установили в области нижнего лимба глаза, измерили линейкой расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки, сначала на здоровой, а затем на пораженной стороне. Расстояние от неподвижного основания ЩЛ, закрепленного в столешнице, до верхней границы метки, заранее нанесенной на подвижное основание ЩЛ, на здоровой стороне составило 28 мм, на пораженной стороне -30 мм. Величина дислокации по разнице показателей положения нижних границ лимба здорового и пораженного глаза составила 2 мм. Пациентке рекомендовано проведение орбитотомии слева с удалением новообразования орбиты и гистологическим исследованием удаленного материала.
Пример №3. Пациент В, 35 лет.OD - Состояние после тупой травмы орбиты. Субпериостальная гематома. Экзофтальм. Гипофтальм. OS - здоров. OU - Гиперметропия слабой степени. Бинокулярная диплопия.
При обращении пациент предъявляет жалобы на двоение в глазах, чувство давления на правый глаз. Из анамнеза: со слов пациента месяц назад на работе ударился областью правой брови об металлическую конструкцию. Было головокружение, подкожная гематома правой брови, возникло двоение в глазах, которое постепенно уменьшалось. На момент консультации диплопия возникает на периферии поля взора вверх.
При осмотре отмечается гипофтальм справа. Результат экзофтальмометрии OD/OS=17,5 мм /15 мм. Острота зрения правого глаза 1.0 без коррекции, острота зрения левого глаза - 1.0 без коррекции.
Для определения величины смещения правого глаза по вертикали устанавливали голову пациента на подбородник и лобный упор щелевой лампы Haag-strait BQ900. Пациента просили зафиксировать взор на светящейся фокусировочной мишени. На подвижное по горизонтали и вертикали основание ЩЛ нанесли метку, горизонтальную световую щель минимальной ширины ЩЛ установили в области нижнего лимба глаза, измерили линейкой расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки, сначала на здоровой, а затем на пораженной стороне. Расстояние от неподвижного основания ЩЛ, закрепленного в столешнице, до верхней границы метки, заранее нанесенной на подвижное основание ЩЛ, на здоровой стороне составило 31.5 мм, на пораженной стороне - 29 мм. Величина дислокации по разнице показателей положения нижних границ лимба здорового и пораженного глаза составила 2.5 мм. Пациенту рекомендованы: ограничительный режим, динамическое наблюдение, контрольный осмотр через 1 месяц (или раньше при возникновении новых жалоб).
Таким образом, способ позволяет проводить измерения с помощью щелевой лампы любой модели; не требует дополнительного оборудования; прост в применении и не требует значительного времени проведения исследования, имеет высокую точность получаемых результатов.
| название | год | авторы | номер документа |
|---|---|---|---|
| УСТРОЙСТВО ДЛЯ ИЗМЕРЕНИЯ ДИСЛОКАЦИИ ГЛАЗА | 2014 |
|
RU2573102C1 |
| Способ глубокой латеральной костной декомпрессии орбиты | 2023 |
|
RU2804694C1 |
| Способ хирургического лечения энофтальма | 1991 |
|
SU1800986A3 |
| Способ аугментации нижнего края орбиты | 2024 |
|
RU2826133C1 |
| УСТРОЙСТВО ДЛЯ КОМПЛЕКСНОГО ИЗМЕРЕНИЯ НАРУЖНЫХ ПАРАМЕТРОВ ОРБИТЫ И ПРИДАТОЧНОГО АППАРАТА ГЛАЗА | 2000 |
|
RU2173081C1 |
| Способ дифференциальной диагностики ишемической оптической нейропатии и оптического неврита | 2023 |
|
RU2816307C1 |
| Устройство для измерения переднезаднего размера костного дефекта при латеральной костной декомпрессии орбиты | 2022 |
|
RU2799622C1 |
| Способ коррекции положения нижнего века при лагофтальме | 2023 |
|
RU2823883C1 |
| Способ хирургического лечения глаукомы | 2024 |
|
RU2833133C1 |
| Способ проведения глубокой латеральной костной декомпрессии орбиты | 2024 |
|
RU2826134C1 |
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для измерения дислокации глазного яблока в орбите в вертикальном направлении. Для этого на подвижное основание щелевой лампы (ЩЛ) наносят метку. Горизонтальную световую щель минимальной ширины ЩЛ устанавливают в области нижнего лимба глаза. Измеряют расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки сначала на здоровой, а затем на пораженной стороне. Определяют величину дислокации по разнице показателей положения нижней границы лимба глаза здоровой и пораженной орбиты. Изобретение обеспечивает повышение точности измерения с одновременным упрощением способа измерения при дислокации глазного яблока в орбите в вертикальном направлении. 3 пр., 1 ил.
Способ измерения дислокации глазного яблока в орбите в вертикальном направлении, включающий оценку положения глаза пораженной орбиты относительно здоровой стороны, отличающийся тем, что оценку проводят с помощью щелевой лампы (ЩЛ), на подвижное основание ЩЛ наносят метку, горизонтальную световую щель минимальной ширины ЩЛ устанавливают в области нижнего лимба глаза, измеряют расстояние от неподвижного основания щелевой лампы, закрепленного в столешнице, до верхней границы нанесенной метки сначала на здоровой, а затем на пораженной стороне и определяют величину дислокации по разнице показателей положения нижних границ лимба здоровой и пораженной орбиты.
| Способ определения патологического смещения глазного яблока | 1988 |
|
SU1598962A1 |
| УСТРОЙСТВО ДЛЯ КОМПЛЕКСНОГО ИЗМЕРЕНИЯ НАРУЖНЫХ ПАРАМЕТРОВ ОРБИТЫ И ПРИДАТОЧНОГО АППАРАТА ГЛАЗА | 2000 |
|
RU2173081C1 |
| Способ оценки положения глазных яблок у пациентов с травмами средней зоны лица | 2018 |
|
RU2661698C1 |
| US 0005005966 A1, 09.04.1991 | |||
| ДАНИЛОВ С | |||
| С | |||
| Новые диагностические и лечебные подходы у пациентов с рестриктивной офтальмоплегией при травмах орбиты | |||
| Автореферат диссертации на соиск | |||
| уч | |||
| ст | |||
| к | |||
| м | |||
| н | |||
| Москва | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
| АВЕТИСОВ C.Э | |||
| и др | |||
| Ультразвуковой пространственный | |||
Авторы
Даты
2025-04-17—Публикация
2024-11-26—Подача